Формы желчного пузыря фото

Желчный пузырь – это внутренний орган, который является частью желчевыводящей (билиарной) системы человека. Он принимает участие в выработке, хранении и выделении желчи. Желчный пузырь не является жизненно необходимым для организма, так как желчь из печени может попасть в кишечник и без него. У некоторых людей может наблюдаться аномальная форма желчного пузыря, имеющая в большинстве случаев врожденное происхождение.
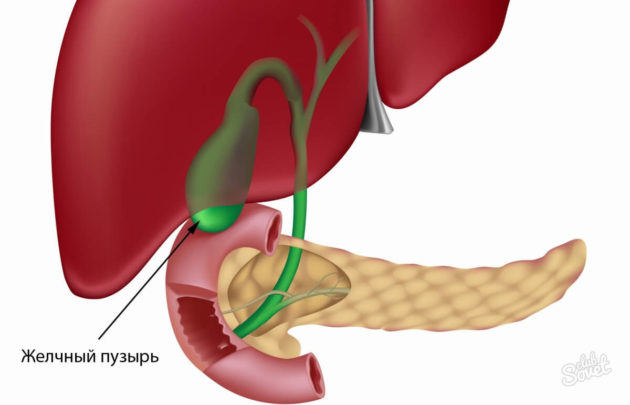
Какую форму имеет желчный пузырь в норме?
Желчный пузырь – это полый орган грушевидной формы, прилегающий к правой доле печени снизу. Он имеет нижнюю брюшную и верхнюю печеночную поверхность, которая достаточно крепко присоединена к печени.
У взрослого человека желчный пузырь имеет, как правило, длину 7-10 см, а ширину – 2,5 см. Он содержит 30-35 мл желчи, но при обструкции желчевыводящих путей его объем может составлять до 300 мл.
Желчный пузырь разделяют на 4 части:
- Дно – округлая дистальная часть органа, которая может выступать за нижний передний край печени.
- Тело – средняя часть желчного пузыря, соприкасающаяся с двенадцатиперстной кишкой и печеночной связкой.
- Воронка – расширенный сегмент пузыря между телом и шейкой.
- Шейка – переход тела органа в пузырный проток.
Аномалии желчного пузыря
У большинства людей этот орган имеет грушевидную форму. Аномальная форма желчного пузыря наблюдается примерно у 2% людей. Отклонения от нормы могут касаться его размеров, формы, количества и положения.
Неправильное положение:
- Блуждающий желчный пузырь. Когда этот орган имеет необычно длинную брыжейку, он может перемещаться («блуждать») по брюшной полости. Он может даже спуститься в таз или переместиться в левую половину брюшной полости.
- Перегиб желчного пузыря. К перегибу органа могут привести слишком длинная брыжейка и наличие большого камня в его дне. Большинство случаев перегиба возникает у женщин, чаще всего желчный пузырь бывает изогнут в шейке. Подробнее о перегибе желчного пузыря→
- Эктопия желчного пузыря. Орган может быть расположен в самых различных местах. У людей с внутрипеченочным расположением желчный пузырь полностью окружен паренхимой печени. Иногда наблюдается надпеченочное, ретропеченочное, наддиафрагмальное и ретроперитонеальное положение органа. У пациентов с циррозом, маленькой или отсутствующей правой долей печени или с хронической обструктивной болезнью легких часто желчный пузырь вместе с толстым кишечником размещается между печенью и диафрагмой. Левостороннее размещение органа может наблюдаться при зеркальном расположении всех органов или самостоятельно. Также желчный пузырь может располагаться в серповидной связке, поперечной кишке и передней брюшной стенке.
Изменения размера желчного пузыря:
- Холецистомегалия – увеличение желчного пузыря. Эта проблема чаще встречается у больных сахарным диабетом, серповидной гемоглобинопатией, у беременных женщин, у чрезвычайно тучных людей и у пациентов, перенесших ваготомию.
- Уменьшение желчного пузыря в размерах – чаще наблюдается у пациентов с муковисцидозом. У них этот орган также часто содержит густую желчь и холестериновые желчные камни. Эти изменения развиваются вследствие того, что при муковисцидозе желчь густая и вязкая.
Неправильная форма желчного пузыря:
- Фригийский колпак – наиболее частая аномальная форма желчного пузыря, встречающаяся у 1-6% населения. Это название связано с тем, что форма желчного пузыря в этой ситуации напоминает головной убор древних фригийцев – мягкий высокий колпак с наклоненным вперед верхом. При такой форме дно желчного пузыря сгибается подобно верху этого головного убора. Это врожденная аномалия формы желчного пузыря, которая, тем не менее не имеет никакого влияния на здоровье человека.
- Желчный пузырь с множественными перегородками – при этой патологии внутри органа есть много перегородок, а его внешняя поверхность имеет слегка бугристую форму. Пузырь, как правило, имеет нормальную форму и размеры, его камеры сообщаются друг с другом. Наличие перегородок приводит к застою желчи и образованию конкрементов.
- Дивертикулы желчного пузыря – выпячивания стенки органа наружу. Они встречаются редко и, как правило, не приводят к развитию каких-либо симптомов. Дивертикулы могут появиться в любом месте пузыря. Обычно присутствует одно выпячивание, которое может быть различного размера. Врожденные дивертикулы содержат все слои стенки желчного пузыря, в отличие от псевдодивертикулов, которые не содержат мышечного слоя. Также возможно развитие приобретенных тракционных дивертикулов, связанных с наличием спаек или с заболеваниями двенадцатиперстной кишки.
Агенезия желчного пузыря – это врожденное его отсутствие, которое является следствием нарушений внутриутробного развития плода. У двух третей таких детей присутствуют и другие врожденные аномалии, включая пороки сердца, полисплению, пороки анального отверстия, отсутствие одной или нескольких костей, свищи между прямой кишкой и влагалищем.
Раздвоение желчного пузыря развивается примерно у 1 человека из 4000. Эта аномалия вызвана наличием постоянной продольной перегородки, разделяющей орган. При этом должно присутствовать два пузырных протока.
При раздвоенном желчном пузыре могут развиваться такие осложнения, как перегиб, папиллома, карцинома, механическая желтуха, вторичный билиарный цирроз. При необходимости холецистэктомии удаляются оба желчных пузыря. В медицинской литературе также есть сообщения о трех и четырех желчных пузырях у людей.
Причины перегиба желчного пузыря
Чаще всего изогнутый желчный пузырь имеет врожденное происхождение. Этот орган развивается из эндодермального выпячивания эмбриональной кишечной трубки в конце четвертой недели внутриутробного развития.
Приобретенные причины перегибов желчного пузыря:
- Воспалительные болезни — острый или хронический холецистит. При воспалительных процессах могут образоваться спайки между желчным пузырем и печенью или кишечником, которые тянут пузырь в свою сторону, становясь причиной его перегиба.
- Увеличение размеров желчного пузыря или печени.
- Поднятие тяжестей.
- Опускание внутренних органов брюшной полости.
- Ожирение.
Способствуют развитию перегиба или перекрута желчного пузыря следующие анатомические особенности:
- Пузырь полностью свободен от брыжейки или брюшины, за исключением пузырного протока и пузырной артерии.
- Очень длинная брыжейка органа.
- Наличие больших желчных конкрементов в дне желчного пузыря, которые вызывают его растяжение и перегиб. Подробнее о деформации желчного пузыря →
Симптомы перегиба желчного пузыря
У большинства людей с аномальной формой желчного пузыря нет никаких симптомов, указывающих на эту проблему. Чаще всего такие нарушения обнаруживаются случайно, при ультразвуковом обследовании или во время проведения холецистэктомии.
У некоторых пациентов аномальная форма желчного пузыря может стать причиной появления симптомов острого или хронического холецистита, к которым принадлежат:
- Боль в правом подреберье.
- Тошнота и рвота.
- Горький привкус во рту.
- Ухудшение аппетита.
- Повышение температуры.
- Общая слабость.
- Усталость.
При нарушении поступления желчи в кишечник могут развиваться:
- Вздутие живота.
- Запор или диарея.
- Светлый цвет кала.
- Пожелтение склер и кожи.
- Темный цвет мочи.
Подробнее о симптомах застоя желчи →
Диагностика
Независимо от того, какой формы желчный пузырь, выявить его аномалии по одной клинической картине практически невозможно.
Для диагностики используют:
- Ультразвуковое обследование – самый часто используемый метод выявления аномальной формы органа и его заболеваний. Тем не менее не во всех случаях удается заметить измененное положение или форму пузыря.
- Магнитно-резонансная или компьютерная томография – более современные методики, позволяющие точнее установить наличие аномалий желчного пузыря.
- Пероральная холецистография – это метод обследования, при котором пациент выпивает контраст, после чего проводится рентгенологическое исследование.
- Эндоскопическая ретроградная холецистопанкреатография – контраст вводится с помощью специального эндоскопа со стороны кишечника, после чего проводится рентгенологическое исследование.
Иногда аномалию желчного пузыря обнаруживают хирурги во время операции, проводимой по поводу острого холецистита или желчнокаменной болезни.
Последствия нарушений формы желчного пузыря
Иногда различные аномалии и деформации пузыря могут нарушать отток желчи из него, препятствуя выполнению основной функции органа. Вызванный этим застой желчи приводит к появлению дистрофических изменений в стенках желчного пузыря, он увеличивается в размерах, ухудшается его сократительная функция. Сладж желчи способствует образованию конкрементов и развитию холецистита.
Лечение
Ни один консервативный способ терапии не может устранить нарушение формы желчного пузыря, независимо от того, врожденное оно или приобретенное. Все нехирургические методики направлены на облегчение симптомов.
С этой целью применяют:
- Соблюдение диеты с ограничением употребления жирной, жареной и острой пищи, алкогольных напитков.
- Желчегонные препараты (Алохол, Холивер, Хофитол).
- Спазмолитики (Но-шпа, Баралгин).
- При развитии острого холецистита – антибактериальные средства.
Людям с патологией желчного пузыря очень полезна нормализация и поддержание здорового веса с помощью правильного питания и умеренных физических упражнений.
Народные желчегонные растительные средства:
- кукурузные рыльца;
- шиповник;
- бессмертник;
- мать-и-мачеха;
- зверобой;
- пижма;
- календула.
Из этих растений часто делают желчегонные сборы.
При неэффективности народных методов лечения и консервативной терапии, развитии осложнений проводится операция холецистэктомия – удаление желчного пузыря. Как правило, ее делают лапароскопическим методов – через несколько небольших разрезов в животе с помощью видеокамеры и специальных инструментов.
Желчный пузырь у большинства людей имеет грушевидную форму. У некоторых пациентов могут наблюдаться аномалии формы, положения, количества и размера этого органа. Как правило, эти отклонения имеют врожденное происхождение и не вызывают никаких симптомов.
Автор: Тарас Невеличук, врач,
специально для Zhkt.ru
Полезное видео о форме желчного пузыря
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма — низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма — высокая
Перегиб желчного пузыря развивается в результате деформация органа из-за различных причин.
Анатомически здоровый желчный пузырь представляет собой мешочек грушевидной формы и состоит из трех частей: шейки, дна, тела.
Иногда на стенках органа могут появляться стяжки, которые и способствуют изменению формы органа. В зависимости от места появления перегородок перегиб желчного пузыря может развиться в разных местах.
Причины перегиба желчного пузыря.
По этиологическому фактору перегибы желчного пузыря могут быть:
- Врожденные
- Приобретенные
Врожденные перегибы желчного пузыря развиваются по причине нарушения внутриутробного развития. При врожденной патологии в период эмбрионального развития происходит недоразвитие органа, которое происходит на пятой неделе беременности (одновременно с формированием печени, желчных протоков и двенадцатиперстной кишки). Такая болезнь называется «Врожденный загиб желчного пузыря».
Врожденные перегибы чаще всего бывают постоянными, определяются как Стойкий перегиб желчного пузыря, или как Фиксированный перегиб желчного пузыря.
Но, деформация может менять локализацию и форму. В этом случае ставится диагноз: «Лабильный перегиб желчного пузыря».
Приобретенный перегиб желчного пузыря у взрослого может быть следствием таких причин, как:
- хронический воспалительный процесс (холецистит), который может привести к увеличению размеров желчного пузыря,
- желчекаменная болезнь,
- постоянное нарушение режима питания (переедание после длительного голодания, привычка есть перед сном),
- увеличение печени, правой почки;
- повышенная подвижность желчного пузыря (из-за его нетипичного внепеченочного расположения),
- поднятие тяжестей,
- опущение внутренних органов из-за резкого снижения веса или в пожилом возрасте,
- сидячий образ жизни,
- травмы, нагрузки при занятиях спортом,
- ожирение.
- беременность
Виды перегибов желчного пузыря.
По типу развития перегибы бывают:
- Временные (функциональные),
- Постоянные (стойкие, фиксированные).
По месту локализации перегибы бывают:
- Перегиб шейки желчного пузыря,
- Перегиб дна,
- Перегиб тела
- Перегиб протока желчного пузыря
Чаще всего развивается перегиб шейки желчного пузыря, между его телом и дном.
Перегиб дна и тела встречается реже, но они самые опасные, есть опасность разрыва стенки желчного пузыря.
Перегиб может приобрести крючкообразную форму, форму дуги или песочных часов. Также встречается двойной перегиб желчного пузыря, так называемый S-образный перегиб желчного пузыря. Очень редко могут развиться более двух загибов. Среди врожденных аномалий встречается желчный пузырь спиралевидной формы, когда загиб выявляется в нескольких местах.
Клинические симптомы перегиба желчного пузыря.
Врожденная патология может проходить как бессимптомно, так и с определенными клиническими симптомами, в зависимости от степени и места перегиба пузыря.
В педиатрии часто подобную аномалию выявляют случайно при ультразвуковом обследовании органов брюшной полости.
При выраженных аномалиях — двойных перегибах симптомы нарушения деятельности желчного пузыря появляются с самого рождения. Если же нет значительных отклонений в строении и расположении, то это не влияет на выделение желчи и общее самочувствие младенца.
При бессимптомном проявлении врожденных загибов желчного пузыря лечения не требуется, хотя с возрастом симптомы болезни могут постепенно появиться по мере нарушения желчеотделения.
У детей после 2-3 лет, как и у взрослых могут быть жалобы на дискомфорт или боль в животе или тошноту после еды, могут быть рвота или понос. Желчный пузырь может быть увеличен в размерах.
Приобретенные перегибы желчного пузыря также вначале могут проходить бессимптомно, но с развитием дискинезий желчевыводящих путей и нарушением пищеварения у больного появляются разнообразные жалобы.
Больные жалуются на общую слабость, утомляемость, горечь во рту (из-за заброса желчи в желудок), тошноту, рвоту, изжогу, отрыжку воздухом, постоянный дискомфорт в эпигастрии, вздутие живота, запоры и поносы.
Появляется постоянная тяжесть в правом подреберье, периодическая или постоянная тупая, ноющая или распирающая боль, отдающая в лопатку, позвоночник.
Изменяется цвет лица, появляется желтушный оттенок, значительно снижется вес, наблюдается повышенная потливость.
Диагностика перегиба желчного пузыря.
Диагноз ставится в результате УЗИ-исследования. УЗИ позволяет определить локализацию деформации, выявить степень и тип нарушения моторики желчного пузыря: гипокинетический (гипомоторный) или гиперкинетический (гипермоторный) тип дискинезии.
Для точного определения вида перегиба желчного пузыря УЗИ проводят сначала натощак, затем через 30 минут после приема желчегонного завтрака (напр. яичные желтки, сметана). При врожденном перегибе форма желчного пузыря после завтрака не меняется.
А при приобретенном перегибе после приема пищи размеры желчного пузыря уменьшаются после эвакуации желчи в просвет кишечника из желчного пузыря. В норме после завтрака обьем желчного пузыря уменьшается на 40%. В зависимости от степени развития дискинезии обьем желчного пузыря уменьшается по-разному
.
ЛЕЧЕНИЕ ПЕРЕГИБА ЖЕЛЧНОГО ПУЗЫРЯ.
При врожденном бессимптомном перегибе желчного пузыря лечение не требуется.
При появлении симптомов проводят комплексное лечение с соблюдением диеты и назначением лекарственных препаратов.
За день в организме человека вырабатывается около 800-1000мл желчи. Желчь вырабатывается постоянно и поступает в желчные протоки и желчный пузырь. А в двенадцатиперстную кишку выбрасывается порциями только при приеме пищи, где желчь участвует в процессах пищеварения, в основном жиров.
При переедании после длительного голодания в течение дня растянутый желудок сжимает переполненный в течение дня желчный пузырь и затрудняет выход желчи в двенадцатиперстную кишку, происходит деформация, перегиб органа и застой желчи.
Поэтому, в первую очередь, необходима щадящая диета, частое, дробное питание, чтобы стимулировать эвакуацию желчи в двенадцатиперстную кишку малыми порциями и препятствовать застою желчи в пузыре.
Диета при перегибе желчного пузыря.
Пищу рекомендуется принимать не реже 4, лучше 5 раз в день небольшими количествами.
При болезнях печени и желчных путей рекомендуется диета №5.
Исключаются:
- жарение, жирные, острые блюда,газированные напитки, алкоголь, бобовые, сырые овощи (напр. капуста), специи, приправы.
Можно есть молочные продукты, особенно творог, а также овощи, фрукты, растительное масло, каши (лучше овсяную), макаронные изделия.
В рационе ограничивают яйца, мясные, рыбные и грибные бульоны, подливки и супы, шоколад, кофе, какао, мед, сахар, варенье, животные жиры, кроме небольшого количества сливочного масла.
Пищу приготовляют в отваренном виде или запеченном виде, мясо и рыбу можно запекать после предварительного отваривания. Следует избегать очень холодных блюд. При обострении соль ограничивается.
При обострении заболеваний печени и желчного пузыря, сопровождающихся гастритом, блюда диеты №5 приготовляются в протертом виде, из диеты исключают сырые овощи и фрукты, черный хлеб, все блюда варят на пару или в воде (не запекают).
После приема пищи нельзя делать физическую работу, нежелательно лежать. Принимать пищу нужно не менее чем за 4 часа до сна. Полезны пешие прогулки после еды.
Лекарственная терапия.
Желчегонные средства: Холеретики и Холекинетики,
Спазмолитики,
Ферментные препараты,
Седативные.
Лечение в первую очередь направлено на основную болезнь, которая стала причиной перегиба.
Необходимо устранить дискинезию.желчевыводящих путей. При сопутствующем гастрите или др. заболеваниях врач должен подобрать лечение по индивидуальной схеме.
При Гипотонической Дискинезии назначают Холеретики.
Холеретики — препараты, стимулирующие желчеобразование, увеличивающие секрецию желчи и образование желчных кислот. Холеретики бывают с содержанием желчных кислот (истинные холеретики), синтетического, растительного происхождения.
- Препараты, содержащие желчные кислоты: Холензим, Аллохол, Лиобил, Дегидрохолевая кислота (Хологон).
- Препараты, имеющие синтетическое происхождение: Никодин, Цикловалон
- Препараты растительного происхождения: Зифлан, Фламин (цветки бессмертника), Хофитол (листья артишока), Танацехол (пижма обыкновенная), Холосас (плоды шиповника),
- Минеральные воды также обладают желчегонными свойствами.
Для коррекции работы вегетативной нервной системы назначаются Тонизирующие препараты:
- Экстракт элеутерококка, По 20-30 капель внутрь за пол часа до еды в первой половине дня. Курс — 25-30 дней
- Настойка Женьшеня, По 15-25 капель внутрь три раза в день за пол часа до еды. Курс — 30-40 дней.
При Гипертонической Дискинезии назначают Холекинетики.
Холекинетики — желчегонные препараты, стимулирующие сократительную функцию желчного пузыря и одновременно снижающие давление и тонус желчевыводящих путей, сфинктера Одди, имеют спазмолитическое действие.
- Гимекромон (Одестон), Магния сульфат, Ксилит, Гепабене, Флакумин (листья скумпии), Конвафлавин (трава ландыша дальневосточного).
Спазмолитики — препараты, расслабляющие мышцы желчевыводящих путей и сфинктеров, понижает давление в желчевыводящих путях, уменьшают боли.
- Платифилин, Папаверин, Но-шпа, Дюспаталин (Мебеверин), применяются курсами для предупреждения развития приступов.
Седативные средства: Настойка пустырника, Валерианы.
Ферменты: Фестал, Дигестал, Мезим-форте, Креон-10 и др. Ферменты улучшают пищеварение. Курс лечения длится 10-20 дней.
Во время ремиссии, вне обострений.
Вне обострений можно проводить Беззондовые тюбажи по Демьянову со слабыми желчегонными или минеральной водой со средней минерализацией.
Тюбажи нужно делать с подогретой минеральной водой без газа, минеральной водой с медом. Тюбажи повторяются раз в 7-10 дней. Курс — до 8-10 процедур.
Лечебная гимнастика.
Очень помогает дыхательная гимнастика, лечебная физкультура для укрепления стенок брюшной стенки и диафрагмы. Комплекс упражнений должен подобрать специалист.
Регулярные упражнения и дыхательная гимнастика устранят постоянный застой желчи.
Слишком большие физические нагрузки и активные движения могут ухудшить состояние.
Прогноз перегибов желчного пузыря.
Своевременное лечение и устранение дискинезии желчевыводящих путей, соблюдение диеты и режима питания, лечебная и дыхательная гимнастика могут значительно улучшить состояние больного и не привести к никаким тяжелым последствиям.
При двойных перегибах, не подлежащих консервативному лечению, проходящими со стойкими клиническими симптомами, желчный пузырь подлежит хирургическому удалению.
Самые опасные последствия вызывает перегиб желчного пузыря в дне и теле, S-образные перегибы. Когда при двойных перегибах полностью перекрывается отток желчи, может произойти разрыв мышечной оболочки с вытеканием содержимого в брюшную полость и привести к развитию перитонита.

