Факторы возникновения рака желудка

Рак желудка первые симптомы не проявляет. Поэтому такое заболевание является опасным для человека. Особое внимание уделяется пациентам, страдающим заболеваниями ЖКТ. Причины возникновения рака желудка зависят от разных факторов (сопутствующие патологии, длительная диета). Терапия назначается после комплексного обследования больного.
Медицинские показания
Признаки недуга (ранние симптомы рака желудка: болезненность, тошнота, анорексия, истощение) весьма неспецифичны. Возникают они при гастрите, язве желудка. Поэтому в группу риска входят пациенты с такими диагнозами.
Что такое рак желудка? Недуг находится на втором месте по смертности от онкологии (из каждой сотни больных умирает 12 мужчин и 10 женщин).
Как развивается рак желудка? Первоначально онкология поражает слизистую органа, а затем вызывает быстрое появление метастазов, повреждающих ближайшие органы, в том числе легкие.
Причины рака желудка не известны. Но существуют факторы, провоцирующие развитие недуга:
- Поражение Хеликобактер пилори – бактерия живет в кислой среде желудка, провоцируя гастрит и язвенную болезнь. Подобные недуги приводят к онкологии, так как относятся к предраковым заболеваниям. Бактерия разрушает слизистую органа. Соляная кислота разъедает стенки, вызывая эрозивные изменения. Язвы, атрофические поражения – благоприятная среда для прогрессирования рака желудка, признаки которого не заставят себя ждать.
- Еще одна причина – диетические предпочтения. Доказано, что злоупотребление жирной, жареной, острой и копченой едой увеличивает риск заболеть раком. В странах с высоким уровнем онкологической заболеваемости (Япония) жители употребляют много крахмальной пищи (хлеба, картошки, риса).
На течение недуга неблагоприятно влияют:
- редкие, скорые перекусы;
- переедание.
Это перегружает, ослабляет желудок, провоцируя рецидивы и осложнения патологии.
Алкоголь, медикаменты, химические вещества

Нитраты и нитриты нарушают целостность слизистой желудка, проникают в ее структуру, вызывая перерождение. Источники химических веществ для организма – овощи. Их загрязнение связывают с переизбытком азотных удобрений и низкой культурой.
Отмечено, что переизбыток солей азотной или азотистой кислоты в значительных концентрациях содержится в копченостях, вяленых продуктах, пиве, сыре, табаке, косметике.
Развитие рака провоцирует этиловый спирт (вызывает острые эрозивные процессы, злокачественное перерождение клеток). Курение разрушает желудок, что проявляется соответствующей симптоматикой. Существуют некоторые препараты, опасные для органа (противовоспалительные, антибиотики, кортикостероиды). Их постоянное употребление вызывает язву и, как следствие, рак желудка. При этом признаки недуга могут быть и ранние, и поздние.
Доказано, что радиоактивное облучение в значительных дозах способствует перерождению клеток органа. К патологии более склонны лица:
- с ожирением;
- после оперативного вмешательства на желудке;
- с пониженной кислотностью;
- имеющие дефицит витаминов (пернициозная анемия);
- с онкологией других органов;
- работающие с асбестом, никелем;
- с генетической предрасположенностью (вероятность заболеть у кровных родственников – более 25%);
- с наличием вирусной патологии (в частности заражение вирусом Эпштейна-Барр);
- страдающие злокачественной (пернициозной) анемией;
- с иммунодефицитными состояниями;
- с подтвержденной хеликобактерной инфекцией (канцероген первого класса).
Различают так называемые предраковые заболевания, которые неблагоприятно влияют на слизистую, провоцируя появление несвойственного эпителия:
- полипозные разрастания;
- В12- дефицитная анемия (недостаточность витамина ухудшает образование эпителия ЖКТ);
- некоторые подвиды хронического гастрита (в частности атрофический гастрит, приводящий к отмиранию клеток желудка);
- патология Менетрие, способствующая ненормальному разрастанию слизистой;
- язва желудка.
Механизм возникновения
Злокачественная опухоль в желудке не возникнет, если пациент здоров. Предварительно изменяются свойства слизистой. Переход процесса в опухоль занимает до 20 лет. При раке желудка симптомы недуга способны проявляться поэтапно.

На начальных этапах новообразование небольшое – до 2 см. Только увеличиваясь в размерах, прорастая все стенки органа, опухоль дает о себе знать. Она нарушает пищеварение, препятствует прохождению еды по ЖКТ. Больной начинает резко терять массу тела.
Опухоль быстро прогрессирует, прорастая в соседние органы и ткани. Этот процесс тянет за собой раннее проявление метастазов: раковые клетки распространяются по организму гематогенно либо лимфогенно, образуя новые узлы опухоли. Зачастую метастазы поражают лимфатические узлы, печень, яичники, брюшину, кости и легкие. Могут возникнуть нарушения в работе всех органов, что приведет к смерти больного.
Главные клинические проявления недуга
Клиника целиком и полностью зависит от локализации новообразования. Так, опухоль верхнего отдела пищевода имеет такие признаки рака желудка у женщин и мужчин:
- гиперсаливация;
- дисфагия;
- срыгивания;
- болезненность в груди;
- застаивание пищи в пищеводе.
Если начинает развиваться подобная клиническая картина, рекомендуется проконсультироваться со специалистом. Какие симптомы при раке желудка на ранних стадиях?
К общим проявлениям патологии относят тяжесть, болезненность в животе, рвоту переваренной пищей, снижение веса. Все проявления рака можно разделить на несколько подгрупп. При онкологии желудка первые симптомы общего характера следующие:
- быстрая утомляемость;
- плохая работоспособность;
- падение веса;
- вялость;
- плаксивость;
- немотивированная слабость;
- анемия.
К местным симптомам рака желудка на ранней стадии относят:
- отсутствие удовлетворенности от еды;
- ухудшение аппетита;
- отвращение к некоторым продуктам;
- постоянные рвотные позывы;
- лихорадку.
Специфические симптомы рака желудка у женщин и мужчин:
- рвотные массы и кал с черным окрасом;
- утрудненное продвижение пищи;
- утренняя рвота вчерашней едой.
Особенно важно следить за своим здоровьем лицам с язвой желудка. При появлении новых симптомов, изменении течения недуга важно обращаться к специалистам. Так, связь болезненности с употреблением пищи, изменения во вкусе, снижение действенности терапии – ранние признаки рака желудка.
Формы проявления патологии

Недуг зачастую имеет 3 основных варианта развития:
- Латентный – бессимптомное течение. Единственным проявлением считается наличие новообразования при пальпации. Чаще всего недуг выявляют случайно, при первом обследовании (проводя ФГДС, рентген).
- Безболевой недуг характеризуется более отчетливой клиникой, но не сопровождается болезненностью.
- Болевое течение сопровождается болезненностью верхнего отдела желудка (иррадиирует в поясницу). Часто первые симптомы рака желудка имеют постоянное течение, усиливаются при движении.
Развитие недуга включает 4 основных этапа. Они показывают, насколько и как быстро развивается рак желудка:
- Ранние стадии проявляются небольшим образованием в слоях желудка.
- Второй этап: опухоль увеличивается, углубляется, распространяется на ближние лимфоузлы. Возникает нарушение пищеварения.
- Опухоль прорастает стенку органа, переходит на соседние ткани.
- Метастазирование – раковые клетки разносятся в разные отделы организма, нарушая работу систем.
Стадии онкологии
Различают четыре основных стадии прогрессирования. Выявляемость каждой последующей значительно возрастает, но падает продолжительность жизни, вероятность исцеления пациентов.
Стадия 0. Поражение органа включает исключительно слизистую. Самая благоприятная стадия: 9 из 10 пациентов исцеляются.
Стадия 1. Возникает прорастание опухоли в слизистую оболочку. Выявляемость патологии крайне мала, выживаемость составляет до 80%, поскольку такой недуг полностью излечим.
Стадия 2. Новообразование прорастает практически все слои органа, метастазирует в лимфатические узлы. Выживаемость – 5 человек из 10.
Стадия 3. Возникает прорастание раком всех стенок желудка. Из-за чего выживаемость – 3 человека из 10.
Стадия 4. Терминальная стадия развития недуга. Метастазы распространяются в соседние органы. Рак с трудом можно вылечить, надежда на выживаемость – 5 пациентов из 100. Жизнь таких больных становится невыносимой: они зачастую постоянно находятся на болеутоляющей терапии.

Диагностика патологии
Так как первые признаки рака желудка отсутствуют, поэтому обследование проводится на 2-3 стадиях болезни. Диагностирование недуга у мужчин и женщин включает эндоскопию, гистологию и биопсию. Раковый процесс хорошо поддается обнаружению с помощью контрастной рентгеноскопии. Позволяет выявить дефект наполнения органа, спадание его перистальтической активности, изменения размера, формы, рельефности органа.
На ранних стадиях недуг часто определяют с помощью УЗИ. Для скрининга широко применяют исследование маркеров рака в крови. Для защиты себя от онкологического поражения важно знать все проявления патологии, регулярно посещать гастроэнтеролога. Только опытный специалист после тщательного обследования сможет выявить недуг и назначить лечение рака желудка. Успешная терапия позволит пациентам полноценно жить после лечения.
Дифференциальная диагностика от язвы заключается в сравнительном анализе анамнезов двух болезней. Развивающийся онкологический недуг провоцирует следующие признаки:
- усиление продолжительности и остроты болезненности;
- развитие ночных приступов боли, не связанных с употреблением пищи;
- резкую потерю веса;
- проявления анемии;
- отторжение некоторых продуктов;
- появление черного жидкого стула;
- рвоту с кровью.
Методы терапии

Основное лечение рака желудка – оперативное вмешательство, в ходе которого новообразование удаляется вместе с частью органа (лечится гастротомией) либо со всем желудком (гастрэктомия). Иногда хирургическое лечение рака комплексное: кроме органа удаляют селезенку, печень, участки кишечника. Это не допустит дальнейшего развития недуга, минимизирует признаки опухоли.
Как лечить рак желудка дальше? После оперативного вмешательства важно продолжать терапию. Следующий этап борьбы с недугом – назначение химиотерапии либо лучей. Можно ли вылечить рак желудка? Успех курса полностью зависит от сложности, распространенности и запущенности процесса, а также от наличия метастазов.
В многочисленных исследованиях выявлено, что при раке желудка лечение начальных стадий считается самым успешным. Онкологическое поражение можно устранить и нужно обязательно пытаться сделать это. Как вылечить рак желудка на терминальных стадиях? Обычно терапия имеет паллиативный характер, поскольку исцелить подобных больных невозможно. У таких пациентов симптомы и лечение полностью взаимосвязаны. Сколько живут больные с данным диагнозом, зависит от сопутствующих патологий.
Профилактика патологии
Каждый желудочный недуг намного легче предупредить, нежели лечить. Разработаны специальные рекомендации, позволяющие не допустить появление рака. Среди них:
- Регулярные и тщательные обследования при развитии предраковых недугов.
- Строгое соблюдение всех указаний доктора.
- Коррекция рациона: минимизация жирной пищи, исключение копченостей, пряных блюд. Требуется избегать употребления консервантов.
- Не допускать использования овощей с большим содержанием нитратов.
- С умом употреблять медикаменты (анальгетики, антибиотики).
- Минимизировать негативное воздействие окружающей среды.
- Употреблять больше фруктов, овощей.
- Отказаться от приема спиртного.
Действенность и успешность терапии оценивают по выживаемости людей после лечения. Берут во внимание данные о том, сколько живут пациенты именно после окончания терапии (выживаемость за 5, 10 лет).
Успешное излечение от онкологии зависит от многих факторов. Пациентам важно понимать, что своевременная диагностика и адекватная, полноценная терапия помогут излечиться от такого непростого недуга. Требуется помнить, что при раке желудка причины возникновения до конца не известны. Поэтому следует максимально защищать себя от всех неблагоприятных факторов.
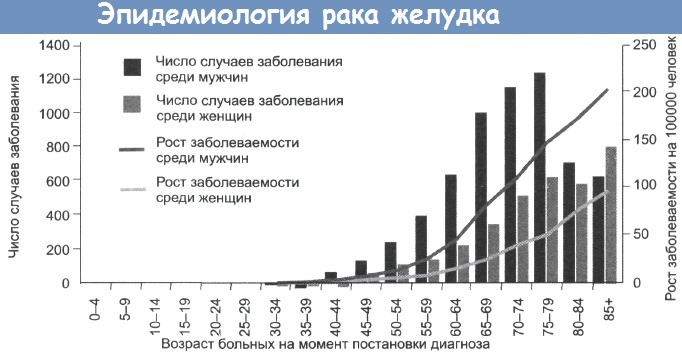
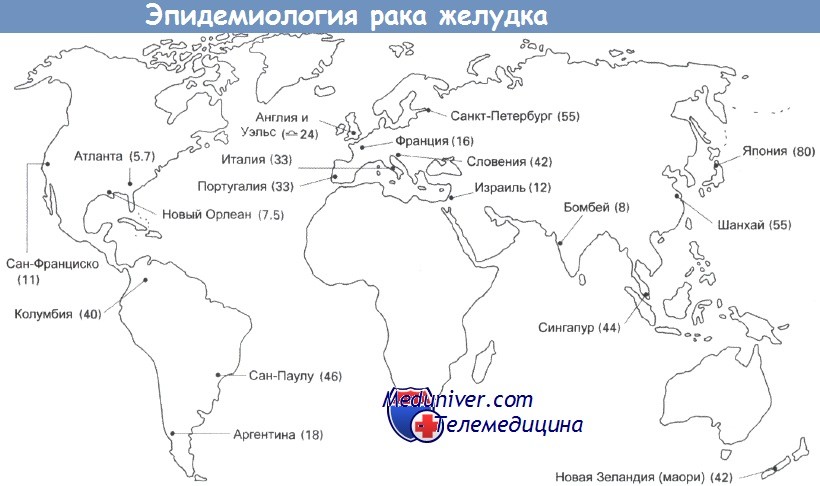
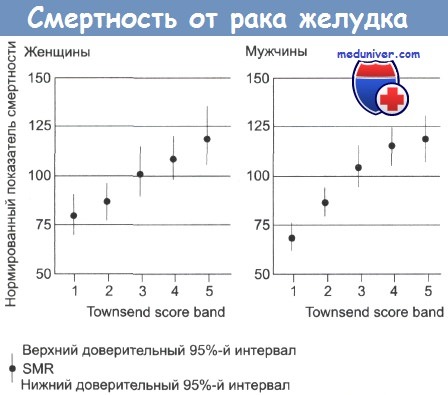
Рак желудка — частота, причины, механизмы развитияРак желудка был основной причиной смерти от рака в Великобритании пятьдесят лет назад. Частота его встречаемости резко снизилась, но этот тип рака продолжает занимать важное место среди причин смерти в мире. Рак желудка стоит на втором месте по распространенности после рака легкого, по оценкам, ежегодно выявляется 790 000 его новых случаев. Уровень заболеваемости высок (30-80 на 100 000) на Дальнем Востоке, в России и Восточной Европе. Суммарная частота случаев в Великобритании составляет 29 на 100 000 (у мужчин) и 19 на 100 000 (у женщин). Частота случаев рака желудка резко увеличивается с возрастом, до 200 на 100 000 среди мужчин старше 80 лет. В Великобритании и США за последние 20 лет отмечено постепенное снижение уровня смертности. Частота случаев в других странах значительно выше, к примеру 80 случаев на 100 000 в Японии и Корее и 70 на 100 000 в Чили. Предполагают влияние окружающей среды на уровень заболеваемости, так как частота случаев у мигрантов из Японии в США снижается, но остается выше, чем у коренного населения. Вероятность развития рака желудка также связана с социально-экономическим положением: этот рак встречается в два раза чаще в 4 и 5 классах, по сравнению с 1 и 2 классами.
Причины карциномы желудка не известны, однако вовлечены генетические, экологические факторы, особенности питания, инфекции и предраковые факторы. Карцинома желудка встречается в три-шесть раз чаще у больных со злокачественной анемией, являющейся наследственным нарушением. Этот рак несколько чаще отмечается у людей с группой крови А, чем в общей популяции, и, возможно, у больных, перенесших Polya-резекцию желудка. У больных с наследственной гипогаммаглобулинемией риск развития рака желудка значительно увеличен. Частота встречаемости карциномы желудка повышена у больных с хроническим атрофическим гастритом. Риск заболеть раком желудка у больных со злокачественной анемией и атрофическим гастритом выше приблизительно в три раза. Атрофия желудка может повлечь за собой кишечную метаплазию, есть предположение, что способствовать такому изменению могут диетические канцерогены. С высоким риском рака желудка связаны следующие особенности питания: повышенное потребление соли, нитратов, крахмала и углеводов; недостаточное употребление сырых овощей, салатов, свежих фруктов и белка животного происхождения.
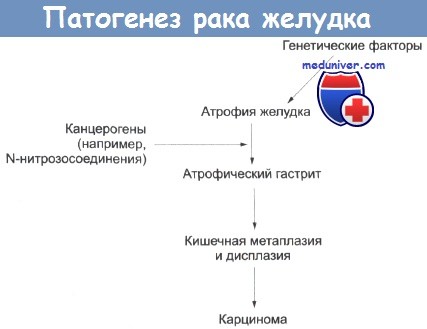
На рисунке представлена гипотеза последовательных причинных связей для развития рака желудка и сведения об известных этиологических признаках. Можно предположить, что при атрофическом гастрите рН в желудке повышается, после этого возможна его бактериальная колонизация, которая не могла бы произойти при низких значениях рН. Атрофический гастрит, видимо, связан с недостаточным питанием в тех странах, где риск рака желудка высокий. Бактериальная колонизация желудка встречается значительно чаще у людей моложе 50 лет в таких регионах. Злокачественная анемия также сопровождается атрофическим гастритом, а после частичной Polya-резекции желудка в нем может возникнуть понижение кислотности, — в обеих ситуациях риск рака желудка может быть увеличен. В результате бактериальной колонизации желудка может происходить восстановление пищевых нитратов (присутствующих в воде, овощах и мясных консервах) до нитритов, реагирующих с аминокислотами с образованием N-нитрозосоединений. Они являются канцерогенами у животных (вызывают интестинальную метаплазию слизистой оболочки желудка крыс) и могут иметь такой же эффект у человека.
Продолжает вызывать большой научный интерес существование связи между раком желудка и инфекцией Helicobacter pylori. Эта инфекция — важный фактор риска карциномы желудка, она была официально признана как точный этиологический фактор Международной организацией по исследованию рака (International Agency for Research on Cancer). Использование такой связи, если это будет подтверждено, в профилактических целях имеет потенциально большую важность, так как данной инфекцией поражено 30-50% взрослого населения в Европе и более 80% в развивающихся странах. Эти цифры не объясняют того факта, что во всем мире заболеваемость раком желудка выше среди мужчин. На основании последних данных можно предполагать, что при успешном подавлении хронической инфекции Н. pylori снижается риск рака желудка. Связь между раком желудка и пептической язвой, а также между полипами желудка и злокачественностью остается не ясной. Полипы желудка встречаются сравнительно часто, в 10% случаев имеются признаки карциномы in situ. Такое изменение имеет сомнительное прогностическое значение и нарушение, которое с высокой вероятностью кажется предраковым, — это ворсинчатая аденома. Факторы риска, способствующие возникновению рака желудка1. Питание как фактор риска рака желудка: 2. Социально-экономические факторы риска рака желудка: 3. Географические факторы: 4. Генетические факторы риска рака желудка: 5. Медицинские факторы риска рака желудка:
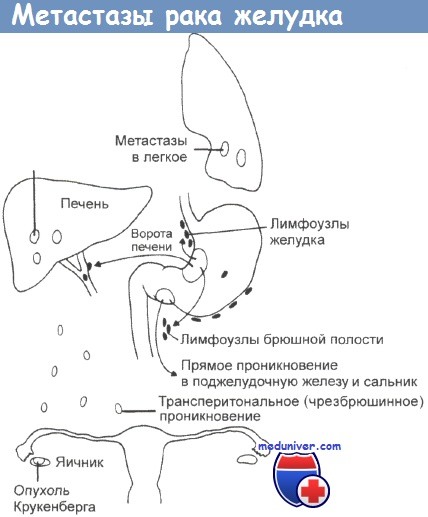
Патогенез рака желудкаБолее 95% карцином желудка относятся к аденокарциномам. Оставшуюся долю составляют карциноидные опухоли, плоскоклеточная карцинома, аденоканкроид и лейомиосаркома. Начальный рак желудка определяют как опухоль, расположенную в слизистой и подслизистой оболочках, независимо от метастазирования в регионарные лимфатические узлы. Гистологическое разграничение такого рака от «предраковых» поражений может быть затруднительно, даже при биопсии желудка. Симптомы заболевания минимальны, диагноз часто ставится при скрининговой эндоскопии и при эндоскопии по несвязанным симптомам. Повреждения обычно являются аденокарциномами с признаками, похожими на рак продвинутой стадии. Самый распространенный тип рака желудка — это язвенно-инфильтративная форма, размер которой может варьировать от 1 см до опухоли, занимающей почти весь желудок. Часто опухоль проникает сквозь стенку желудка, захватывает поджелудочную железу и сальник, дает метастазы в регионарные лимфатические узлы, печень и полость брюшины. Некоторые опухоли обладают полиповидным ростом, выступая в просвет желудка, уже позднее захватывая его стенку и прилегающие ткани. Другие опухоли могут распространяться поверхностно по слизистой оболочке, обходя регионарные лимфатические узлы до поздних этапов болезни, такие опухоли имеют лучший прогноз. В других случаях присутствует диффузный склероз всей стенки желудка (linitis plastica — линит, диффузный рак желудка). Желудок при этом маленький, сокращенный и не расширяется. Такие опухоли имеют особенно плохой прогноз. Опухоли чаще возникают в антруме или нижней трети желудка, наиболее часто на малой кривизне. Некоторые из таких опухолей многоцентровые. Их локализация, видимо, меняется со временем, с увеличением проксимальных опухолей и снижением их в антруме, как на Западе, так и в Японии. На микроскопическом уровне наиболее полезное разделение проведено между карциномами, клетки которых похожи на клетки кишечника, при этом опухоль окружена интестинальной метаплазией (кишечный тип), и теми, которые имеют тенденцию к инфильтрированию стенки желудка и окружены нормальной слизистой (диффузный тип). Опухоли кишечного типа связывают с лучшими показателями выживаемости, они больше встречаются у больных пожилого возраста, наиболее вероятно, что им предшествовал атрофический гастрит. В популяциях с высоким риском заболевания раком желудка (таких, как в Японии) большинство опухолей относятся к этому типу. Карциномы диффузного типа чаще возникают у женщин, связаны с группой крови А, показатели суммарной выживаемости при них хуже. Опухоли из париетальных клеток являются редкими. В Японии в результате скрининговых программ большое число опухолей диагностировано на ранних стадиях. Термин начальный рак желудка введен для опухолей, расположенных только в слизистой или подслизистой оболочках. Такие опухоли могут относиться к кишечному или диффузному типу с разной степенью дифференцировки. На этой стадии прогноз великолепный, более 90% больных живут более 5 лет. Лимфатическое распространение опухоли идет через поверхностную лимфатическую сеть в узлы левой желудочной цепи, в селезеночную и печеночную цепи вдоль основных сосудов, питающих желудок. Далее распространение продолжается в узлы чревного ствола, в селезеночную цепь и печеночную цепь вокруг ворот печени. Иногда отмечается увеличение узлов в левой надключичной области глубоко к грудинному месту прикрепления (узел Вирхова). Рак желудка также локально распространяется сквозь стенку желудка в сальник, печень и поджелудочную железу. Фрагменты опухоли могут обрываться и рассеиваться широко по перитонеальному пространству, вызывая злокачественные асциты и опухоли Крукенберга на поверхности яичников. Метастазы, переносимые с кровью, особенно часты в печени, но также встречаются метастазы в легких. Нечасто происходят метастазы в кости, метастазы в центральную нервную систему являются редкими.
— Также рекомендуем «Клиника и диагностика рака желудка» Оглавление темы «Опухоли желудочно-кишечного тракта»:
|