Если камни в желчном пузыре к какому врачу

Очень часто пациенты либо во время плановой диспансеризации, либо при болях в животе при дообследовании узнают, что у них есть камни в желчном пузыре — хронический калькулезный холецистит.
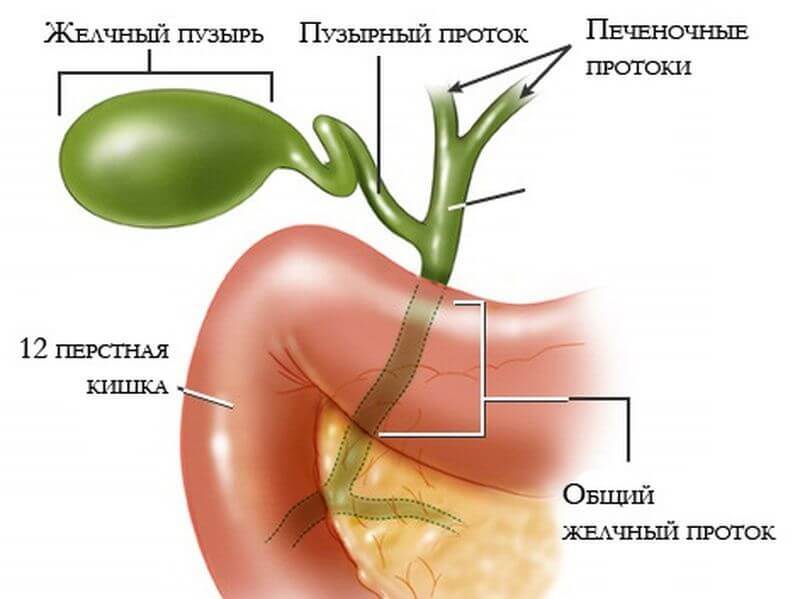
Черная овальная тень — желчный пузырь, стрелкой указан камень в просвете пузыря.
И вот, человек знает что у него есть проблема в организме, но не знает что с ней делать. Большинство, если находка их никак не беспокоит, забывают о нем, до возникновения острого приступа. Меньшая часть все же обращается к врачу. Вот здесь и самый интересный момент.
Как обычно поступает человек, которому нужно узнать что ему делать с заключением УЗИ, которое он получил? Естественно он записывается к терапевту, чтобы тот уже объяснил всё и, при необходимости, направил к нужному специалисту.
Именно здесь, к сожалению, начинаются ошибки. Дело в том, что многие терапевты отправляют таких больных к гастроэнтерологу. Последние, в свою очередь, начинают пичкать больных кучей дорогостоящих лекарств (урсосан, дюспаталин, аллохол и пр.) и сажают на жесткую диету.
В чем же проблема?
Дело в том, что когда в желчном пузыре уже возникает стаз желчи (застой), возникает благоприятная атмосфера для появления в ней микроорганизмов, которые приводят к появлению воспаления — холецистита. Каскад патологических механизмов уже запущен, и никакие лекарства не смогут вернуть нормальную работу этого органа.
Провоцирующим фактором обострения хронического калькулезного холецистита является не только нарушение диеты, но и частые стрессовые ситуации. Если диету еще как-то можно контролировать, то избегать стрессовых ситуаций не всегда получается.
Пока желчный пузырь не будет оперативно удален, периодические приступы будут повторяться. В перспективе, острый калькулезный холецистит может развиться в перитонит со всеми вытекающими последствиями.
Многие гастроэнтерологи на протяжении длительного периода лечат пациента с хроническим калькулезным холециститом лекарствами. Затем пациент вдруг перестает к ним ходить, что расценивается врачом как излечение. На самом же деле, этот пациент с приступом уже острого холецистита (а иногда и перитонита) попадает в больницу, где хирурги выполняет ему холецистэктомию и пациент навсегда забывает о болезни, перестав ходить к гастроэнтерологу.
ВАЖНО: дорогие пациенты, если у вас при амбулаторном обследовании, случайно выявлены камни в желчном пузыре, не ждите когда они дадут о себе знать. Обратитесь в поликлинику к хирургу, возьмите направление и ложитесь в больницу для ПЛАНОВОЙ операции. Это облегчит как работу хирурга во время операции (воспаление не такое выраженное, как при остром холецистите или, тем более, перитоните), так и ускорит ваше выздоровление после оперативного вмешательства и уменьшит время вашего пребывания в больнице. В противном случае, не всегда получается из-за выраженного спаечного процесса вокруг желчного пузыря (или наличия других осложнений) сделать именно лапароскопическую малоинвазивную операцию, вынужденно переходя на полостной доступ.
Если статья оказалась для вас полезной и интересной, жмите «палец вверх» ???? и подписывайтесь на канал.
Теперь вы можете помочь развить наш канал, посвященный медицине, любой суммой. В назначении перевода вы можете указать своё пожелание. Спасибо за ваше внимание и помощь!
Иногда в ходе профилактического осмотра у пациентов диагностируют заболевания, о которых они и не догадывались. Среди случайно обнаруженных патологий бывает и желчнокаменная болезнь. Какой врач лечит камни в желчном пузыре, и на каком этапе болезни без хирургического вмешательства не обойтись? Именно об этом идет речь в данной статье.
Причины развития ЖКБ
Желчнокаменная болезнь – распространенная патология, особенно среди жителей Европы и Северной Америки. Формирование желчных конкрементов – результат нескольких негативных факторов, среди которых можно выделить нарушение в работе печени, кишечника и самого желчного пузыря.
Сбой в соотношении в желчи холестерина, фосфолипидов и желчных кислот относят к печеночным факторам. Среди причин такого процесса − врожденные дефекты, ранее перенесенные патологии печени и нарушение обмена веществ (ожирение, сахарный диабет).
Способствуют камнеобразованию сбои в работе самого желчного пузыря: воспалительные процессы в слизистой оболочке, застойные явления и инфекции.

Вследствие некоторых патологий тонкой кишки (энтерита, энтероколита, терминального илеита Крона, резекции тонкой кишки) у пациентов развивается значительное изменение абсорбции желчных кислот (около 20% и более). Это приводит к большим утратам желчных кислот и способствует камнеобразованию. Такой негативный процесс относят к кишечным факторам.
Содействуют образованию конкрементов и другие процессы: гиповитаминоз А, беременность, длительный прием некоторых фармацевтических средств и др.
Стадии и симптомы
Первый период развития заболевания называют доклиническим. В это время развивается благоприятный фон для формирования конкрементов.
Второй период − клинический, он состоит из трех стадий. На первой происходит нарушение физических и химических свойств желчи. Вторая стадия характеризуется формированием желчных конкрементов. Третья стадия клинического периода – хирургическая.

Первые две стадии в развитии ЖКБ считают терапевтической проблемой. Какой врач лечит желчнокаменную болезнь на этом этапе, зависит от клинических проявлений и сопутствующих заболеваний. Если у больного мало жалоб, достаточно наблюдения у семейного врача, в другом случае пациенту следует регулярно обследоваться у гастроэнтеролога.
В хирургической стадии заметны типичные клинические проявления ЖКБ. Их характер определяют локализацией, размером конкрементов, наличием ассоциаций с инфекцией, возможным распространением последствий патологии на другие органы. И, соответственно названию этой стадии, камни в желчном пузыре лечит врач хирург.
Принципы лечения
ЖКБ и воспалительные процессы в желчном пузыре (холецистит) во время обострения лечат в хирургических отделениях. Какую выбрать тактику и метод лечения, определяет врач, исходя из:
- формы заболевания (острая, хроническая);
- стадии течения (латентная, клиническая);
- наличия осложнений;
- возраста и общего состояния больного;
- технической возможности медицинского учреждения.

Существуют консервативные и операционные методы лечения этих недугов, которые имеют показания и противопоказания к применению.
Консервативное лечение
К какому врачу обратиться для терапии безоперационным способом? Здесь пациенту понадобится консультация хирурга и гастроэнтеролога. Основной принцип консервативного лечения – применение фармакологических и физических методов разрушения конкрементов.
Фармакологический метод основан на использовании хено- и урсодезоксихолевой желчных кислот и препаратов, созданных на их основе. Они задерживают синтез холестерина в печени и тем самым уменьшают всасывание его из тонкой кишки.
Такую терапию используют для растворения холестериновых камней небольшого размера (до 2 мм в диаметре) при нормальном функционировании желчного пузыря и незаблокированных желчных путях. По разным статистическим данным, растворение холестериновых камней помогает 10-42% больных. Для предотвращения рецидива ЖКБ лечение проводят всю жизнь.
Проведение литотрипсии возможно при неосложненных формах заболевания, нормальной проходимости желчных путей, и наличии редких (1-3) камней с суммарным объемом до 3 см. Ее осуществляют с помощью аппаратов, которые создают ударную волну, направленную на камень.

Полный выход фрагментов конкрементов происходит у 80-85% больных в течение года.
Среди недостатков такого метода – возможные осложнения, связанные с перемещением фрагментов, желчная колика, механическая желтуха, острый панкреатит. Лечение с помощью литотрипсии имеет некоторую перспективу, но требует дальнейшей разработки с целью минимизации побочных эффектов.
Хирургическое вмешательство
Больным, у которых диагностировано органическое изменение желчного пузыря и желчных путей (деформации, сужения, перегибы), резкое снижение их функции, наблюдается устойчивое инфицирование и отсутствует эффект от консервативного лечения, показано хирургическое вмешательство, т.е. проведение холецистэктомии (удаления желчного пузыря).
Операции можно выполнять традиционным способом или с помощью лапароскопии. Вид и объем оперативного вмешательства, характер операционной диагностики определяют с помощью клинического варианта заболевания и особенностей конкретного больного.
Среди преимуществ лапароскопии:
- небольшая площадь разрезов;
- краткий послеоперационный период;
- быстрая реабилитация больного;
- отсутствие послеоперационных грыж.

Противопоказанием к лапароскопии является перенесенные в прошлом операции на органах брюшной полости, которые могли спровоцировать развитие спаек.
После проведения неосложненной холецистэктомии больные не нуждаются в особых назначениях. Им разрешают двигаться, выполнять дыхательную гимнастику. Для снятия боли пациентам назначают анальгетики.
В течение первых суток показано парентеральное питание, затем больному можно пробовать употреблять пищу самостоятельно. В случае «расширенной» холецистэктомии пациентам показан прием антибиотиков, гепатопротекторов, и парентеральное питание на протяжении 2-4 суток.
Послеоперационный период
После неосложненной холецистэктомии больные проводят около 7 суток на стационарном лечении. Затем в течение месяца продолжают терапию уже на дневном стационаре. Согласно заключению ВКК в этот период больные не работают.
После «расширенной» холецистэктомии продолжительность стационарного и амбулаторного лечения гораздо больше. Расчет временной потери нетрудоспособности определяют по клиническим вариантам ЖКБ, наличии функциональных нарушений в работе других органов пищеварения (печени, поджелудочной железы и двенадцатиперстной кишки).
После холецистэктомии все пациенты подлежат диспансерному наблюдению у профильных специалистов, т.е. у хирурга и гастроэнтеролога. Желательно также ежегодно проводить лечение в санаториях для поддержки состояния и минимизации развития новых заболеваний ЖКТ.
© 2018 – 2019, MedPechen.ru. Все права защищены.
Желчный пузырь – орган грушевидной формы, расположенный под печенью и соединенный с ней желчевыводящими протоками. Основными его функциями являются скопление, последующее выведение желчи. Она вырабатывается печенью, орган отвечает за усвоение жиров, передвижение пищи по пищеварительному тракту. За сутки печень продуцирует примерно 2 л желчи. Болезни пузыря нарушают работу организма. Лечением его занимаются гастроэнтеролог или гепатолог.
Заболевания желчного пузыря
Патологические нарушения функций органов пищеварения провоцируют заболевания желчного пузыря.
Основные недуги:
- дискинезия. Это распространенная патология из всех, что диагностируется в органе. Провоцирует ее сбой сократительных функций желчевыводящих протоков, стенок пузыря. Симптомами дискинезии становятся возникающие боли справа под ребрами. Болевые проявления варьируются от острых до ноющих, тупых. Заболевание не относится к опасным, но если не лечить, провоцирует развитие ЖКБ – камней;
- ЖКБ провоцируется сбоем обмена билирубина. Это пигмент, благодаря которому желчь приобретает зеленовато-желтый оттенок. Желчнокаменную болезнь провоцирует нарушенный обмен холестерина, желчных кислот, воспалительный процесс, замедленный вывод либо застой желчи;
- холецистит. Это воспалительный процесс. Иногда желчевыводящие протоки закупориваются, результатом становится ситуация, когда желчь перестает отводиться, возникает воспаление. Состояние требует госпитализации, проведения операции;
- холестероз – на стенках органа откладываются холестериновые бляшки;
- полипы. Представляют собой новообразования доброкачественного характера, особых симптомов не вызывают, только если перекроют выход желчи;
- рак. Злокачественное новообразование.
к содержанию ^
Камни в ЖП
ЖКБ или желчнокаменная болезнь еще называется холелитиазом. Камни (конкременты) формируются из холестериновых кристаллов, редко – из желчных солей. Размеры конкрементов варьируются от песчинки до грецкого ореха. Если камень из пузыря начнет двигаться по протоку и закупорит его, желчь не сможет поступать к тонкому кишечнику, начнется колика (холецистит). Спровоцировать приступ может употребление жирных блюд, физическая нагрузка.
Большинство проявлений колики проходит самостоятельно, как только камень продвинется из протока по тонкой кишке. Если же камень такой крупный, что застревает, возникнет нестерпимая боль, которая не снимается. В таком случае требуется операция.
Наличие камней в органе не несет опасности, но если крупный конкремент закупорит проток, желчь станет застаиваться, возникнет воспаление, что скажется на работе печени, поджелудочной. Если камень разорвет стенку органа, это грозит перитонитом. Хронический вариант ЖКБ повышает риск возникновения злокачественной опухоли. Поэтому рекомендуется предпринимать меры, чтобы устранить заболевание, а по возможности – предотвратить.
Подробно о камнях в желчном пузыре, симптомах, причинах и лечении можно узнать из видео:
к содержанию ^
Симптомы заболевания желчного пузыря
Вне зависимости от разновидности заболевания желчного пузыря, есть ряд общих симптомов, которые сигнализируют о проблемах с органом:
- боли справа под ребрами, отдающие в ключицу, лопатку, плечо, область желудка. Характер боли – острый, приступообразный;
- расстройство пищеварения. Проявляется тошнотой, до рвоты. Также возникает повышенное газообразование, запор или понос. Такие признаки говорят о недостатке желчи, которая требуется кишечнику для нормальной работы;
- горький вкус во рту является симптомом, который наблюдается при всех патологиях печени;
- цвет языка становится ярко-красным, малиновым. Этот признак характерен именно для желчных патологий;
- моча приобретает темный цвет, напоминая по виду портер (темное пиво);
- светлый кал. Нехватка желчных кислот сказывается на цвете каловых масс;
- желтизна склер, кожи. Из-за закупорки желчевыводящих протоков кислоты проникают в кровь, оседают на тканях.
к содержанию ^
Удаление желчного пузыря
Операция по удалению больного органа называется холецистэктомией. При таком вмешательстве орган удаляют полностью. Есть несколько разновидностей выполнения хирургического вмешательства, эффективным и безопасным из них считают лапароскопический метод.
Лапароскопическая холецистэктомия предполагает выполнение маленьких проколов брюшины. Через них врач вводит инструменты, накачивает брюшную полость углекислым газом, чтобы выделить пространство для манипуляций.
Ход операции контролируется с помощью видеокамеры, изображение с которой выводится на монитор. Во время операции врач, оперируя зажимами, электродами, выделяет пузырную артерию и проток, накладывает на них клипсы и пересекает.
Качественное видеоизображение позволяет проводить манипуляции, контролируя ситуацию лучше, чем при классической открытой операции. Хирург отделяет пузырь от печени, вынимает через сделанный ранее прокол.
Преимущества лапароскопии – минимальная травматизация стенки живота, снижение болевого синдрома, ускорение реабилитационного периода. Из стационара пациенту можно уходить через 2 дня, после такой операции быстро восстанавливаются силы, можно вернуться к обычной жизнедеятельности. На второй день пациент уже ходит.
У лапароскопической холицестэктомии есть противопоказания. В 1-5% всех выявленных патологий пораженный орган таким образом удалить нельзя. Причина в аномальном анатомическом строении протоков, наличии спаечного либо сильного воспалительного процесса и пр. Если лапароскопию провести нет возможности, делают открытую операцию. Обычно это малоинвазивная конверсия, иногда – классическая полостная операция.
к содержанию ^
Диета после удаления желчного пузыря
При различных заболеваниях органа, а тем более, после его удаления, требуется принимать медикаменты, соблюдать диету. Лечение помогает организму приспособиться переваривать пищу без участия желчного, а диета уменьшает нагрузку на органы пищеварения. Выбор рациона зависит от степени тяжести состояния пациента.
Рекомендованы:
- легкие супы из овощей, перетертые в пюре
- несладкий чай, разбавленный водой сок
- можно употреблять каши.
Питаться лучше понемногу, примерно 6 раз за день. Последний перекус – за 2 часа до отбоя.
Температура пищи должна быть теплой, холодная и горячая еда на первое время исключаются.
Можно употреблять постное мясо (крольчатину, курицу, телятину), нежирную рыбу. Блюда предпочтительно готовить на пару, в духовом шкафу.
Запрещены маринады, соусы, соленья, копчености. Надо ограничить или убрать из рациона сдобу, чеснок, лук, редис, жирные и острые блюда.
Разрешены продукты:
- слабо заваренный чай с молоком, компот, кисель, разведенный водой натуральный сок, отвар из сухофруктов;
- ржаной, пшеничный хлеб. Свежую выпечку употреблять нельзя. Подходит только вчерашний хлеб либо подсушенный в духовке;
- со временем в рацион добавляют молоко, сметану, кефир понемногу;
- сливочным, оливковым, подсолнечным маслом заправляют блюда;
- можно употреблять яйца всмятку, омлеты на пару;
- при варке овощных супов нельзя добавлять поджарку с луком, морковью;
- постное мясо отваривают, запекают;
- овощи, фрукты разрешены в сыром, запеченном виде.
к содержанию ^
Какой врач лечит желчный пузырь?
Первоначально с любыми недомоганиями нужно отправляться к терапевту, он сможет разобраться, какие анализы сдать и к какому узкому специалисту далее обратиться. Понадобятся стандартные анализы мочи, кала, общий анализ крови. Ультразвуковое исследование покажет состояние протоков, сосудов, самого пузыря. Параллельно оценивается состояние, размеры других органов пищеварения.
После получения результатов, предположения диагноза терапевт направляет пациента к гастроэнтерологу либо к узкому специалисту – гепатологу. В его компетенции находятся болезни печени, желчного пузыря. Хирург занимается кистами, абсцессами, твердыми камнями в полости органа, а если обнаружена опухоль, с этим направляют к онкологу.
Своевременное обращение к терапевту либо гепатологу позволит выявить болезни на ранних стадиях, не допустить осложнений для здоровья.
Болезни органов пищеварительной системы взаимосвязаны, поэтому если работа хотя бы одного нарушена, это ведёт к проблемам с функционированием остальных вплоть до развития патологий. Переваривание пищи происходит с участием нескольких органов, но жёлчный пузырь и поджелудочная железа стоят на особом месте. Ферменты, которые вырабатывает поджелудочная, и жёлчь обеспечивают расщепление жиров и поддерживают в норме моторную функцию кишечника.
Болезни, связанные с жёлчным, обнаруживаются у людей всех возрастов до печального часто. Их распространённость среди населения разных стран варьируется в пределах приблизительно от десяти до тридцати процентов. Возникновению и развитию заболеваний способствуют неправильный образ жизни и питания, особенно при сочетании малоподвижности и нарушениях рациона, длительное нервное напряжение. Ввиду этого важно знать, к какому врачу следует обратиться прежде всего, если человек столкнулся с болезнью жёлчного пузыря.
Наиболее частые заболевания жёлчного пузыря
Когда человек начинает чувствовать, что его билиарная система даёт сбой — заболевание уже минуло начальную стадию. Особенностью жёлчного пузыря является его «молчание» на старте болезни: лишь со временем, иногда случайно, неожиданно для пациента, определяется тот или иной диагноз.
Так что результатом первого обращения к врачу с жалобами на боль под правым ребром и другие неприятные проявления после еды, как правило, бывает назначение лечения по поводу следующих недугов:
- Дискинезия желчевыводящих путей. Неправильные сокращения жёлчного и его протоков, нарушенное функционирование сфинктера Одди приводят к проблемам с выведением жёлчи. У болезни есть два варианта течения: гипокинетический и гиперкинетический. Главные симптомы – боль в правой части тела и неприятные ощущения в желудке при употреблении жирных блюд. Врачи полагают, что из-за данного заболевания развиваются другие, связанные с билиарной системой. Дискинезией чаще болеют женщины. Её возникновению способствуют нарушения гормонального фона, климакс, глисты, гастрит, язва, панкреатит и пищевая аллергия.
- Жёлчнокаменная болезнь. Неполадки в работе пузыря приводят к застою жёлчи, она густеет – и внутри органа или его протоков образуются камни, иначе конкременты, из жёлчи, билирубина и ряда микроэлементов. Если возникает подозрение на нарушение здоровья жёлчного, ему непременно назначают обследование при помощи УЗИ (ультразвуковую диагностику). Узнать жёлчнокаменную болезнь легко по болезненности в подреберье справа, пожелтевшим белкам глаз и коже, тёмному цвету мочи, бесцветному калу.
- Холецистит — воспаление жёлчного пузыря. Он бывает хроническим и острым, последний тоже встречается в нескольких формах. Основные симптомы холецистита – частая рвота, сильная боль в правом подреберье, привкус горечи во рту и другие показатели, присущие только тому или иному виду холецистита. Подобное воспаление – разновидность жёлчнокаменной болезни, что развивается из-за неправильного оттока жёлчи.
- Опухоли жёлчного пузыря и протоков. Бывают доброкачественными и злокачественными. Доброкачественные опухоли называют полипами, своего присутствия в организме они никак не проявляют. Лечат их несколькими способами. Благодаря использованию УЗИ полипы стали выявлять чаще. Опасны они тем, что могут увеличиваться и переходить в злокачественную форму. Тогда человека оперируют. Площадкой для возникновения злокачественной опухоли, или рака, кроме первого виды опухолей, часто служат жёлчнокаменная болезнь и преклонный возраст. Вначале опухоль никак не проявляется или признаки её присутствия можно списать на калькулёзный холецистит. Её обнаруживают с помощью ультразвуковой диагностики или когда на поздних стадиях больной худеет, чувствует боли в подреберье, страдает желтухой. Самый радикальный способ избавиться от злокачественной опухоли – удалить весь жёлчный пузырь.
При наличии у человека любых из перечисленных клинических симптомов необходимо обращаться за помощью к врачу.
Какой доктор поможет?
Жёлчнокаменная болезнь – дело сложное. Один специалист за один день вылечить её не сможет. Лечить надо комплексно и постепенно. С какого врача начать свой поход в больницу? Первым на пути к выздоровлению стоит терапевт. Он начнёт с простого – пальпации, когда участок тела больного ощупывают, и перкуссии, когда анализируют звуки, появляющиеся при простукивании определённых зон тела. Так определяют размер печени и её расположение.
Однако для полноты картины необходимы лабораторные анализы:
- Результаты такого биохимического исследования крови, как печёночные пробы, дают возможность оценить ряд важных показателей для определения состояния печени.
- Анализ мочи покажет, есть ли в наличии жёлчные пигменты.
- Копрограмму используют для нахождения в кале непереваренных жиров.
- Ультразвуковая диагностика покажет, нет ли камней в гепатобилиарной системе, обнаружит воспаление, определит, нет ли загиба.
- С помощью фиброгастродуоденоскопии (ФГДС) определяют здоровье желудка и двенадцатиперстной кишки.
Кстати, УЗИ применяют для обследования всего желудочно-кишечного тракта. Посредством УЗИ доктор определит диаметр сосудов, протоков жёлчи, плотность паренхимы органа, присутствие новообразований. После расшифровки результатов пациент переходит к другому врачу.
Гастроэнтерелог. Именно он способен подробно разобраться в проблемах системы пищеварения. В компетенции гастроэнтеролога лечение гастритов, язв, панкреатита, холецистита, дискинезии жёлчных путей, жёлчнокаменной и других болезней, которые рассматривают именно как патологии пищеварительной системы.
Печень принимает участие в усвоении пищи, а кроме того – в выведении токсинов, очищении крови, синтезе некоторых веществ. Конкретнее проблемы печени и жёлчного пузыря диагностирует и лечит гепатолог.
Его помощь необходима при:
- гепатитах различной этиологии;
- циррозе;
- камнях в жёлчном;
- гемохроматозе;
- мононуклеозе;
- гельминтная инвазиях;
- холангите;
- астеновегетативном синдроме.
Более скрупулёзного подхода требует лечение такой патологии билиарной системы, как жёлчнокаменная.
Лечение
Лечение недугов жёлчного осуществляется двумя путями:
- Консервативный метод. Если есть воспалительный процесс, то пациенту прописывают антибиотики и назначают обезболивающие и противовоспалительные препараты. Лечение печени, как и жёлчного пузыря, должно сопровождаться строгой диетой. Противопоказано спиртное, жирные, жареные и острые блюда.
- Хирургический метод. Он нужен, если болезни жёлчного идут «рука об руку» с осложнениями.
Обычно у пациента, у которого обнаружили болезнь, не остаётся вариантов, выбор за него делает его недуг: всё зависит от особенностей воспалительного процесса. Если можно избежать удаления жёлчного пузыря, конечно, лучше оставить его. Но к лечению нужно приступать незамедлительно. Если же медлить – существует риск, что консервативный метод не даст положительного эффекта, тогда остаётся только оперативное вмешательство.
Существует популярное мнение, что при жёлчнокаменной патологии жёлчный пузырь надо обязательно удалять. Чтобы понять, так ли это, нужно разобраться в строении органа, функциях его и последствиях для организма его удаления.
Жёлчный пузырь служит ёмкостью для жёлчи, производимой печенью. Жёлчный расположен прямо под ней и напоминает маленький мешочек от десяти до четырнадцати сантиметров в длину и четыре-пять сантиметров в ширину. При отсутствии нарушений туда помещается от сорока до семидесяти миллилитров жёлчи. Жёлчь нужна организму, чтобы расщеплять жиры в еде на простые составляющие. Жир важен, потому как обеспечивает человека энергией. Вот и выходит, что печень, жёлчный пузырь и желчевыводящие протоки – составляющие одной из трёх главных систем организма, снабжающие его теплом и отвечающие за его уровень.
Печень вырабатывает жёлчь постоянно, поступает вещество в двенадцатиперстную кишку вместе с пищей. Когда пищи нет, жёлчь хранится в пузыре. Когда пузыря нет, кишка наполняется жёлчью непрерывно, даже если человек на данный момент не ест. Тогда жёлчь раздражает слизистую. Поэтому, чтобы избежать дуоденита после хирургического вмешательства, придётся всю жизнь сидеть на диете.
Кроме прочего, постоянно поступающая жёлчь находится в низкой концентрации и некачественно расщепляет жиры.
Другое последствие операции с удалением – неспособность низко концентрированной жёлчи бороться с болезнетворными микроорганизмами должным образом. Поэтому у людей после операций нарушена микрофлора, и они часто страдают дисбактериозом.
Но основным негативным последствием является даже не это. Если жёлчный удалён, это не значит, что камнеобразование прекратится. Только теперь конкременты будут находиться не в пузыре, а в жёлчных протоках печени. Главная их составляющая в восьми из десяти случаев – холестерин, и чтобы остановить появление новых камней и предотвратить атеросклероз сосудов, надлежит придерживаться низкохолестериновой диеты и контролировать активность печени на протяжении жизни.
К счастью, достаточно часто врачи советуют консервативный метод лечения. Если ситуация позволяет, специалисты склоняются именно к нему как щадящему организм.
Случается, пациент страдает синдромом отключённого жёлчного пузыря. Значит, орган забит камнями в такой степени, что неспособен функционировать. Тогда нельзя обойтись без хирурга. Правда, операции противопоказаны пожилым людям – они могут не пережить вмешательство. Тогда возможно применение практики восточной медицины. Специальные медикаменты помогают уменьшить камни и позволяют жёлчному пузырю выполнять свою функцию.
Сделать признаки заболевания менее яркими, снять воспаление и уменьшить риск обострений часто помогают фитотерапия и иглоукалывание. Но результат от использования консервативного метода зависит от характера конкрементов. Если они состоят из холестерина, их возможно относительно легко разрушить и вывести.
Есть несколько методов удаления камней:
- Лекарственный. Пациенту прописывают специальные препараты, основанные на жёлчных кислотах, нормализующих состав жёлчи, вследствие этого камни понемногу растворяются. Применяют методу, если конкременты мелкие, а также после ультразвукового удаления.
- Ультразвуковой. Возможно с применением специального оборудования: воздействуя волнами, оно разбивает камень на маленькие части. Недостаток метода – риск образования остроконечных частиц, способных травмировать при выходе живые ткани. Именно во избежание таких последствий применяют первый способ.
- Лазерный. Через прокол в теле на конкременты воздействует лазер. По тем же причинам, что и в предыдущем пункте, после лазера приписывают медикаментозный курс.
- Дистанционная ударно-волновая литотрипсия (ДУВЛТ). Структуру камня при контакте с ним разрушают электрические разряды высокой и низкой плотности, и камень распадается. К сожалению, этот медицинский приём чреват осложнениями –жёлчными коликами, воспалениями и др.
- Хирургический метод. Делится на два вида. Первый, наиболее распространённый и дешёвый, – открытая холецистэктомия. Используют при слишком больших камнях в протоках и если пациент испытывает сильную боль. Недостаток этого метода – возможность травмировать разрезами ткани на большой площади и развитие осложнений вследствие внутренних кровотечений вплоть до смерти больного из-за инфекций.
- Второй вид оперативного вмешательства – лапароскопическая холецистэктомия. Более щадящий метод удаления конкрементов. Через несколько сантиметровых отверстий с помощью лапароскопа (трубка с вмонтированной камерой для наблюдения за точностью действий) достают жёлчный пузырь и удаляют камни. К сожалению, несмотря на незначительное травмирование тканей, осложнения случаются, как и при любых других методах. Поэтому решение о способе удаления камней принимает исключительно врач на основе комплексных и подробных результатов анализов.
Ситуации, когда в лечении можно обойтись исключительно консервативным методом, случаются нередко, но такое лечение занимает время и требует усилий от больного. Прежде всего, это касается соблюдения достаточно строгого режима питания.
Питание при жёлчнокаменной болезни
После удаления камней обычно нужна диета, поскольку после операции камни могут возникать в жёлчных путях, и специальное питание призвано не допустить повторения болезни. Применяют диету (стол) №5. Суть диеты в ограничении жиров в еде и питании частом, но маленькими порциями, что способствует равномерному отделению жёлчи, лучшему усвоению полезных веществ, хорошей работе кишечника. Особенно хорошо приучит себя кушать в строго определённое время. Чтобы уменьшить нагрузку на жёлчный, пищу лучше измельчать. Продукты рекомендуют отваривать, запекать (но без корочки) или готовить на пару. Для того чтобы жёлчь не загустевала, нужно пить достаточно жидкости — не мене двух литров в день — и ограничить употребление соли. А вот от алкоголя необходимо отказаться совсем, поскольку он вызывает спазмы жёлчных путей.
Несмотря на некоторые общие принципы, лечебные рационы при болезни жёлчного пузыря прописывают индивидуально, исходя из особенностей организма, нервной системы, обменных процессов. Иногда в подобные диеты включают рекомендации по избавлению от лишнего веса.
В любом случае, эффективнее любой диеты забота о себе поможет избежать заболевания. Ведение здорового образа жизни, профилактические осмотры у врачей и борьба со стрессами – такие незатейливые действия существенно повышают шансы предотвратить жёлчнокаменную болезнь и жить спокойно.