Диффузия желчного пузыря симптомы

ДЖВП — термин, определяющий нарушение процесса движения желчи. В современной классификации болезни принято различать несколько типов патологии: с повышенной секреторной активностью, гипомоторный и смешанный тип. Дискинезия желчного пузыря встречается не только у взрослых, но и у детей, но принципы ее лечения остаются неизменными. Для нормального восстановления приема медикаментозных средств — недостаточно, нужно соблюдать все правила здорового образа жизни, хорошо питаться и не переутомляться эмоционально.
Симптомы и формы заболевания
Симптомы различаются в зависимости от формы дискинезии, но наиболее характерные признаки проявляются следующим образом:
- боль с локализацией в правом подреберье;
- отрыжка, обязательно появляющаяся после употребления жирной пищи;
- тошнота или рвота с вкраплениями желчи;
- горечь в ротовой полости, проявляющаяся утром или после физических нагрузок;
- вздутие живота, сопровождается метеоризмом;
- снижение аппетита или его полное отсутствие;
- систематически недостаточное опорожнение кишечника, периодические поносы;
- активное слюноотделение, при этом сухость во рту;
- желтушность кожных покровов и склер глаз;
- налет на языке;
- нарушения в работе вегетативной нервной системы.
Ожирение — можно рассматривать как признак и в качестве фактора, предрасполагающего к развитию дискинезии желчевыводящих путей. Проявляется это из-за нарушения течения процесса пищеварения и расщепления жировых отложений, усиливается выработка инсулина в поджелудочной железе.
Гипермоторная дискинезия
Такую форму чаще диагностируют у пациентов молодого возраста. Для неё характерен повышенный тонус желчного пузыря. Из-за него стенки желчного сокращаются интенсивно, а раскрытие сфинктеров остается незначительным. Из-за несоответствия проявляется яркая симптоматика.
Возникают сильные, но кратковременные боли в подреберье. В основном приступы спровоцированы стрессами и переживаниями. Обострение гипертонической дискинезии желчевыводящих путей у девушек часто происходит в период менструации, это обусловлено увеличением тонуса желчного пузыря.
Гипомоторная дискинезия
Гиперкинетическое изменение желчевыводящих путей протекает с выраженной клинической картиной:
- спастические боли, тошнота и рвота;
- возникает отрыжка с неприятным привкусом;
- проявляется горечь во рту;
- присутствует вздутие живота.
Пациенты часто страдают ожирением. К перечню характерных признаков, отличающих эту форму дискинезии, причисляют постоянные боли, имеющие тупой, распирающий и ноющий характер в области правого подреберья. Отрыжка возникает или усиливается после приема пищи и в перерывах между ними. Тошнота часто заканчивается рвотой, в выходящих массах возможны примеси желчи. Возможны вегетативные расстройства, гипотония, головокружение, потливость брадикардия. У женщин форма проявляется чаще, чем у мужчин.
Признаки смешанной формы
Для этой формы заболевания характерны симптоматические проявления гипомоторной и гипермоторной дискинезии желчного пузыря. Диагноз ДЖВП смешанного течения часто ставят детям. Лечение требует четкого соблюдения диеты и постоянного приема медикаментов. Основная цель преследуется на этапе диагностики, важно точно выявить несоответствия, иначе скорректировать схему использования медикаментов будет сложно. Иногда возникает зуд кожи, который рассматривается как косвенный признак.
Причины и факторы риска
Дисфункция желчного пузыря возникает на фоне:
- нарушения в графике приема пищи, нерегулярное питание;
- потребление жирной пищи в избыточном количестве;
- злоупотребление вредными продуктами (чипсами и сухариками, газированными напитками и жевательной резинкой;
- заражение организма паразитами;
- проблемы с пищеварением, гастрит и язвенная болезнь желудка, двенадцатиперстной кишки;
- острые интоксикации организма;
- поражения кишечника разного характера;
- долго принимаются некоторые медикаментозные препараты.
Часто дискинезия желчного пузыря протекает в сочетании с ожирением, пищевой аллергией, сахарным диабетом. Эти патологии могут выступать основой для развития поражения.
У взрослых
Основные причины следующие дискинезии:
- генетическая предрасположенность больного к развитию заболевания билиарного тракта;
- употребление пищи с высоким содержанием холестерина;
- воспаления, протекающие в желчевыводящих путях;
- наличие избыточной массы тела;
- использование пероральных контрацептивов женщинами;
- синдром нарушенного всасывания питательных веществ;
- период беременности, особенно поздние сроки;
- хроническое течение холецистита.
Женщинам в период вынашивания плода надо проходить регулярное обследование органов ЖКТ. Обязательно сдавать кровь для своевременного обнаружения изменений. Это касается не только группы риска.
Дискинезия у детей
Причины дискинезии у детей другие. К их перечню относят:
- нарушение регуляции сокращения и расслабления желчного пузыря и его сфинктеров;
- заброс желчи в кишечник;
- перенесенные перинатальные осложнения (гипоксия, асфиксия, родовая травма);
- аномальное строение желчного пузыря и протоков;
- нарушенный отток желчи;
- перенесенные инфекционные заболевания в детском возрасте;
- хронические процессы инфекционного характера;
- поражение гельминтами (лямблиоз, аскаридоз).
У детей в возрасте старше 1 года повышается вероятность развития дискинезии на фоне вегетососудистой дистонии, периодических неврозов, серьезных психоэмоциональных нагрузок и гиподинамии.
Диагностика
Основная цель врача диагноста — выявить тип дискинезии желчного пузыря и определить сопутствующие заболевания, способные спровоцировать дисфункцию. Часто для диагностики используется методика ультразвукового исследования. Такой способ позволяет точно установить форму патологического процесса и исключить наличие врожденных аномалий строения. Методика помогает обследовать желчный пузырь и установить степень его опорожнения.
К перечню показаний для УЗИ обследования относят:
- боли в области живота постоянного или периодического характера;
- пожелтение кожных покровов и склер глаз;
- наличие новообразования, ощутимого при пальпации;
- увеличение размеров печени и селезенки.
Расшифровкой результатов должен заниматься врач. Если желчный пузырь увеличен в размерах, можно заподозрить гипертоническую форму дискинезии. Если орган уменьшен — это признак гипотонического процесса или врождённого недоразвития желчного пузыря. Утолщение стенок означает холецистит. Наличие подвижных очаговых образований — этот эхопризнак свидетельствует об образовании конкрементов. Осадок на дне органа свидетельствует и подтверждает диагноз гипомоторная дискинезия желчного пузыря.
Для диагностики патологического процесса применяются лабораторные практики. В первую очередь, больному рекомендован общий анализ крови, но при первичной дискинезии, результаты остаются неизменными. При наличии воспалительного образования возможно незначительное повышение скорости оседания эритроцитов, а при инфицировании паразитами возрастают эозинофилы и лейкоциты. Биохимический анализ крови ценен при вторичном поражении. Диагноз подтверждается при повышении билирубина и амилазы. Возможен сдвиг лейкоцитарной формулы.
Используются рентгенологические методы обследования, например:
- обычная холецистография;
- инфузионная холецистография;
- холангиография чрескожная;
- чреспеченочная холангиография;
- ретроградная эндоскопическая холангиография;
- дуоденальное зондирование.
Лечение дискинезии желчного пузыря
Определить выгодную схему лечения заболевания можно после определения причин его возникновения. Часто терапия концентрируется на уничтожение инфекции и паразитов, если они являются причиной болезни. После устранения фактора провокатора надо убрать воспалительный процесс, а затем восстановить естественный отток желчи, нормализовать работу нервной системы и желудочно-кишечного тракта.
Для лечения дискинезии у взрослых и детей применяются медикаментозные и народные средства, методы физиотерапии. Пациент в обязательном порядке должен соблюдать рекомендации по питанию. В экстренных ситуациях показано хирургическое вмешательство. После восстановления больной должен соблюдать правила здорового образа жизни, регулярно проходить профилактические обследования.
Медикаментозное лечение
При гипотонической форме заболевания используются такие препараты:
- Холензим. Это средство содержит в составе желчные кислоты и ферменты. Препарат употребляют 3 раза в день. Продолжительность курса использования определяется индивидуально. Лекарство стимулирует процесс образования желчи, восстанавливает двигательную и сократительную способность желчного пузыря. При постоянном приеме оптимизирует процесс пищеварения и способствует нормальному всасыванию питательных компонентов.
- Аллохол — это препарат растительного происхождения, который производится в форме сиропа и таблеток для перорального приема. Средство позволяет ускорить продуцирование и выделение секрета, нейтрализует процессы брожения в кишечнике и восстанавливает двигательную активность желудочно-кишечного тракта.
- Холивер — также относится к желчегонным растительным препаратам в форме таблеток. препарат защищает клетки печени от воздействия токсинов и нормализует отток желчи. После курса применения восстанавливается процесс пищеварения и продвижения пищевого комка по кишечнику. Препарат также помогает выводить вредный холестерин из крови.
При гипертонической форме болезни применяются другие препараты, нормализующие тонус желчевыводящих протоков:
- Оксафенамид и его производные. Препарат активизирует образования и выведения желчи, уменьшает его вязкость и содержание эритроцитов. При постоянном применении устраняются симптомы, характерные для гипертонической формы дискинезии, снижается концентрация холестерина в крови, устраняются боль, горечь во рту и тошнота.
- Гепабене — растительный препарат, восстанавливающий нормальный процесс продуцирования желчи. Средство снимает спазм желчного пузыря и ускоряет отхождение желчи. Активное вещество лекарственного средства обеспечивает защиту клеток печени от токсических соединений, содержащихся в лекарственных препаратах.
- Схема медикаментозного лечения гипотонической дискинезии желчного пузыря часто включает спазмолитики. Такие препараты расслабляют тонус сфинктеров, используются для устранения болевого синдрома. Вещество усиливает образования желчи и ускоряет ее выведение. На фоне приема снижается давление в протоках.
Окончательную схему медикаментозного воздействия устанавливает врач.
Народные средства
Определяя подходящий метод фитотерапии важно учитывать форму патологического процесса. Например, при гипотоническом течении допустимо употребление следующих составов:
- Отвар бессмертника. Для приготовления лекарства 3 ст.л цветов выкладывают в эмалированную посуду и заливают 200 мл кипятка. Раствор прогревают и кипятят в течение 30 минут, постоянно помешивая. Снимают с огня, оставляют до полного охлаждения, а затем процеживают. Средства принимают по 100 мл за 30 минут до еды.
- Отвар кукурузных рыльцев. Для его приготовления 1 ч.л подготовленного сырья заливают кипятком, накрывают крышкой и настаивают в течение 30 минут. Процеженное средство употребляют по 3 ст.л перед каждым приемом пищи.
- Настой душицы. 2 ст.л сырья заливают стаканом кипятка и процеживают через 30 минут. Принимают объем в течение дня.
При гипертонической форме патологического процесса используются такие составы:
- Отвар мяты. 2 ч.л сухого сырья заливают 200 мл кипятка и держат на паровой бане в течение 10 минут, а затем настаивают и процеживают. Принимают по 70 мл перед едой.
- Отвар солодки. 2 ч.л рубленного сухого сырья заливают 200 мл кипятка и подогревают на паровой бане в течение 20 минут. Средство охлаждают и процеживают, употребляют по 50 мл за 20 минут до еды.
- Ромашковый чай. Для его приготовления 1 ч.л сухих цветов заливают 200 мл кипятка настаивают в течение 5 минут под закрытой крышкой, а затем процеживают. Состав принимают продолжительно, 3 р в день вместо чая.
Физиотерапия
При сниженной функции желчного пузыря используются такие методы:
- электрофорез с карбохолином и пилокарпином;
- СМТ-терапия желчного пузыря;
- высокоинтенсивная импульсная магнитотерапия.
При повышенной активности используются релаксирующие методики:
- электрофорез с использованием папаверина;
- ДМВ-терапия в области правого подреберья;
- парафиновые аппликации;
- хвойные ванны;
- лазерная терапия правого подреберья;
- информационно-волновое воздействие.
Диета
Правильное питание — это основа успешного лечения дискинезии желчного пузыря. Правила, описанные врачом-диетологом должны соблюдаться на постоянной основе или длительно. Основная цель диеты — нормализация функций печени и ЖВП, органов желудочно-кишечного тракта.
При любом типе дискинезии противопоказаны следующие продукты:
- мясо жирных сортов и рыба;
- копченые, жареные, соленые, острые, кислые блюда;
- чеснок, редис, лук, щавель;
- наваристые бульоны и приправы;
- кондитерские изделия с кремом;
- шоколад, газированные напитки;
- какао, крепкий чай и кофе;
- продукты, усиливающие метеоризм;
- молоко жирное и жирные кисломолочные продукты;
- консервы и различные маринады.
Пациент должен питаться дробно 5–6 подходов в день, но небольшими порциями.
Лечение минеральной водой
Лечебный напиток принимают в подогретом виде в ограниченных количествах перед едой. Необходимый вид вод определяется согласно с типом дискинезии и кислотностью желудочного сока. При нормальной кислотности и гипертоническом типе дискинезии, рекомендуются следующие напитки: Ессентуки №4, Смирновская, Славянская, Нарзан.
Для гипомоторного течения, при сниженной секреторной функции желудка принимают: Ессентуки № 17, Арзни. Эти напитки минерализованные. Воду комнатной температуры надо пить минимум за 30 минут до приема еды. Пациенты должны помнить, что подобные напитки противопоказаны при почечных патологиях.
Тюбаж при дискинезии
Это метод слепого зондирования — альтернативная оздоравливающая методика за счет которой можно убрать застойные образования в желчном пузыре и его протоках. Методика помогает устранить постоянные и периодические боли в правом подреберье, очищает печень и желчный пузырь от скопившихся шлаков и токсинов. Самым безопасным считается тюбаж минеральной водой.
Лечебный напиток без газа стоит подогреть до 40 градусов и выпить его в положении стоя, очень медленно. Достаточно 250 мл. После этого пациент укладывается на правый бок, укрывается одеялом и прикладывает к области болезненности теплую грелку, обернутую полотенцем. Через каждые 5 минут надо делать несколько глотков воды. Общее количество потребленной жидкости составляет 500 мл. С грелкой на области надо пролежать не менее 20 минут. Боли могут усиливаться, но волноваться не стоит. Подобное проявление спровоцировано сокращением желчного пузыря. Допустимо принять таблетку спазмолитика.
Хирургическое лечение
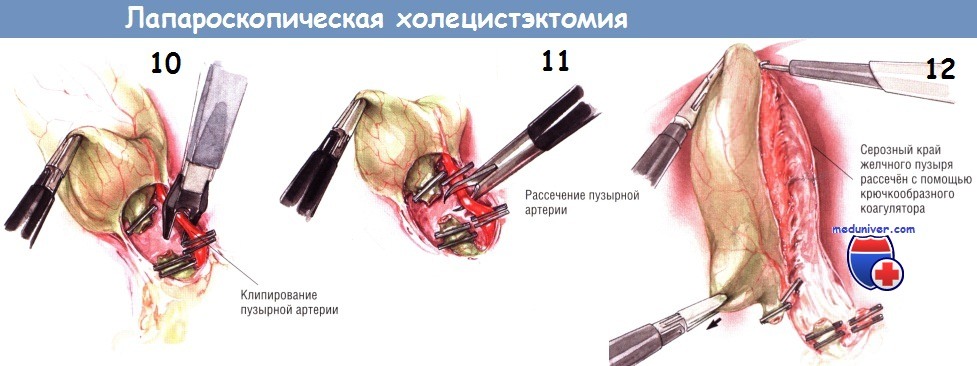
Операция при дискинезии желчного пузыря проводится довольно редко. Связано это с тем, что методика не позволяет решить основную проблему. Допустимо проведение холецистэктомии (удаления органа) только в случае, когда консервативные тактики не приносят необходимого результата, дискинезия желчного пузыря прогрессирует и приводит к ряду осложнений.
Алгоритм проведения:
- Больному вводят общий наркоз.
- Проводится разрез брюшной полости в области над пупком. Длина разреза составляет от 10 до 20 см.
- Желчный пузырь извлекается за счёт медицинских инструментов.
- Желчные пути проверяют на наличие конкрементов за счет введения контрастного вещества.
- Врач оценивает структуру ближайших органов.
- Специалист накладывает шов и повязку.
Этап восстановление занимает около 2 месяцев.
Образ жизни и профилактика
Пациенту стоит отказаться от всех вредных привычек, бросить курить и пить алкоголь. Надо уделить внимание укреплению иммунитета, отдать предпочтение правильному питанию и контролировать свой рацион.
Больной должен заниматься спортом ежедневно, делать простые гимнастические упражнения, потому что малоподвижный образ жизни приводит к нарушению процессов кровообращения. Необходимо нормализовать состояние нервной системы. Пациент должен понимать, что диету придется соблюдать на протяжении всей жизни. Пищу надо есть медленно, сформировать полезные привычки. Питание должно быть дробным, порции — небольшими.
Прогноз
Дискинезия желчевыводящих путей представляет собой хроническое заболевание, при котором прогноз для пациента благоприятный. При условии соблюдения здорового образа жизни, применения диеты и своевременного лечения, риск возникновения обострения — минимальный. Пациент должен внимательно относиться к своему здоровью, не игнорировать рекомендации врача, тогда восстановление пройдет хорошо.
Желчный пузырь – важный орган пищеварительной системы, принимающий желчь из печени и непрерывно распределяющий ее в двенадцатиперстную кишку в определенном количестве, что зависит от приема пищи.
Желчь выполняет не менее важную функцию, ведь она способствует нормальному перевариванию грубой и жирной пищи, попадающей в организм человека, измельчая крупные частицы для нормального усваивания. Если в желчевыводящей системе по каким-либо причинам происходит определенный сбой, возникают неприятные заболевания, чреватые некоторыми осложнениями.
Существует несколько заболеваний, связанных с желчевыводящим органом, одним из которых является дисхолия. Этот термин характеризует спровоцированные нарушения состава желчи, что может произойти по причине неправильного образа жизни, а также вследствие развитых заболеваний желудочно-кишечного тракта.
При выявлении любых отклонений в работе желчного пузыря, необходимо срочно обратиться за помощью к гастроэнтерологу! Лечение на ранних этапах развития болезни, более щадящее и недлительное, а при запущенном заболевании, не исключено хирургическое вмешательство, а иногда и летальный исход.
Причины возникновения дисхолии
В составе желчи находятся разные компоненты: фосфолипиды, билирубин, биологические соединения, холестерин, желчные кислоты и другие элементы. При нормальной функциональности органа, количество холестерина и желчных кислот находятся в соотношении 1:2.
Любые негативные изменения могут повлечь увеличения уровня холестерина в несколько раз, и такое явление провоцирует благоприятные условия для образования желчных камней.
При повышении уровня холестерина в желчевыводящей системе, возникает дисхолия. Как правило, этому способствуют некоторые факторы, например, чрезмерное употребление жирной пищи, ожирение, а также развитый сахарный диабет.
В некоторых случаях дисхолия образуется на фоне гемолитической анемии, которая провоцирует резкое повышение уровня билирубина в желчи. Действие патогенных микроорганизмов в желчном органе, негативно влияет на литохолиевые кислоты, что также может вызвать развитие дисхолии.
Основные факторы, провоцирующие нарушения состава желчи:
- инфекционные поражения организма;
- хронические воспалительные процессы, способствующие попаданию вредной флоры из кишечника в желчный орган;
- патологические изменения, а также наследственный фактор;
- несбалансированный рацион, нарушения в режиме питания;
- неправильный обмен веществ;
- малоподвижный образ жизни;
- психические отклонения, нервозность, стрессы;
- нарушения эндокринного характера;
- наличие глистной инвазии и т.д.
Дисхолия разделяется на метаболическую и алиментарную, что зависит от основной причины, повлекшей нарушения. Если болезнь возникла на фоне патологических нарушений в организме, диагностируется метаболическая форма.
Алиментарная дисхолия возникает вследствие неправильного питания и злоупотребления алкогольной продукцией. Процесс сопровождается неприятной симптоматикой, сигнализирующей о развитии неприятных нарушений в желчевыводящей системе.
Характерные симптомы дисхолии

Происходящие нарушения в составе желчи часто сопровождаются определенными симптомами:
- чувством боли в области локализации желчного пузыря;
- нарушениями диспепсического характера;
- кишечные отклонения.
Болевые ощущения могут выявляться по-разному, иногда присутствует острый приступ боли, в других же случаях проявляется ноющий болевой синдром, тупого характера, отдающий в лопатку или правое плечо. Как правило, болезненность в области органа возникает после употребления вредной пищи (жареной, жирной, острой, копченой и т.д.), а также после принятия алкоголя.
Купировать болевой синдром можно с помощью спазмолитических препаратов, однако это поможет только на время устранить боль. Для полного оздоровления потребуется эффективный курс лечения, проведенный по назначению лечащего гастроэнтеролога.
Нарушения диспепсического характера возникают по причине попадания желчной массы в желудок человека. При таком явлении возникает изжога, тошнота, горечь во рту, чувство тяжести в области живота, иногда происходит рвота. Кишечные нарушения сопровождаются сильным метеоризмом, диареей или запорами.
У больного наблюдается покраснение языка, может выявляться пожелтение кожных покровов. Изменения происходят и в каловых массах, где можно заметить остатки непереваренной пищи, слишком жидкий состав, а также характерное осветление кала.
При появлении этих симптомов, больному необходимо обратиться в медучреждение. Опытный гастроэнтеролог, на основе жалоб пациента, предполагает диагноз, однако для точного утверждения, потребуется пройти диагностическое обследование. При подозрении на дисхолию желчного пузыря, пациент направляется на инструментальную и лабораторную диагностику:
- анализ крови, мочи, кала;
- УЗИ брюшной полости;
- дуоденальное зондирование;
- рентгенография с введением контрастного вещества.
В некоторых случаях врач направляет больного на тонкоигольную биопсию, компьютерную томографию или МРТ.
Лечение дисхолии

Возникновение дисхолии – первый сигнал неправильной работы желчного пузыря и, если не предпринять своевременные меры для устранения этого недуга, последствия могут быть довольно опасные.
Людям, выявляющим характерные симптомы в своем организме, необходимо срочно посетить гастроэнтеролога, который основываясь на индивидуальном анамнезе, подберет эффективное лечение для устранения выявленного нарушения в составе желчи.
При лечении дисхолии очень важно соблюдать рекомендованную диету (стол №5). Из рациона необходимо исключить жареные блюда, жирные сорта мяса и рыбы, копчености, консервацию, крепкие мясные бульоны, специи, газированные напитки и алкоголь.
Все блюда необходимо приготавливать на пару, запекать в духовом шкафу или тушить. Пищу необходимо принимать небольшими порциями, 5-6 раз в день. Последний ужин должен состояться не менее чем за 2 часа до ночного отдыха. Категорически запрещено употребление пищи на ходу, а также всухомятку.
Терапевтическое лечение основывается на устранении причины дисхолии и на восстановлении правильной функциональности желчного пузыря. Не менее важно снизить уровень интоксикации организма, улучшить пищеварение и снять болевой синдром.
В полный комплекс медикаментозного курса входят спазмолитические, ферментативные, противовоспалительные и обезболивающие препараты. В случае выявления дисхолии с осложнениями, больному назначается курс антибиотиков. Если при диагностировании были обнаружены серьезные изменения в желчевыводящих органах, или развитая дисхолия спровоцировала развитие желчных камней, назначается операция.
Игнорирование лечения при таком диагнозе может повлечь развитие более серьезных заболеваний желчевыводящих органов: холецистита, желчнокаменной болезни, дискинезии, холестероза, образование полипов (доброкачественной опухоли), а также онкологической патологии. Устранение нарушений в составе желчи на ранних этапах развития, позволит в быстрые сроки наладить нормальную функциональность всей системы пищеварения, и не допустить неприятных осложнений.
И немного о секретах…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне… И вы уже думали о хирургическом вмешательстве? Оно и понятно, правильное функционирование ЖКТ — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке. Именно поэтому мы решили опубликовать интервью c Еленой Малышевой, в котором она подробно раскрывает секрет.
Причины развития дисхолии
Формирование заболевания зависит от уровня выработки холестерина. Из-за смены физико-химического состава желчи происходит ее неравномерное распределение. В желчном пузыре она начинает скапливаться, а в печени концентрация желчи снижается ниже допустимого минимума. Все ферменты, которые выделяются органами, тоже могут иметь аномальную концентрацию.

Так как развитие заболевания тесно связано с повышенной выработкой холестерина, кроме дисхолии, у пациента может начаться процесс камнеобразования в желчевыводящих протоках.
Данную патологию подразделяют на 2 вида:
- Экзогенная. Ее возникновение провоцируется внешними факторами.
- Метаболическая. Причиной болезни являются внутренние факторы.
Чтобы лечение было эффективным, необходимо выяснить, какая болезнь спровоцировала патологию. Симптоматическая терапия только временно облегчит состояние пациента.
Дисхолия желчного пузыря у детей и взрослых, может быть иметь следующие источники:
- инфекционные поражения желчного пузыря;
- сахарный диабет;
- генетическая предрасположенность;
- наличие холецистита (воспаление желчного пузыря);
- хронические заболевания (пародонтоз, тонзиллит, аппендицит);
- кишечная палочка;
- патологические процессы в поджелудочной железе или печени;
- глистная инвазия;
- психоэмоциональные расстройства;
- заболевания органов пищеварения.

Нарушение обмена веществ в организме, которое тоже является одним из факторов развития дисхолии, может быть следствием неправильного питания.
Симптоматика заболевания
Симптомы дисхолии проявляются одинаково, как у детей, так и взрослых. Интенсивность проявления признаков болезни зависит от индивидуальных особенностей организма, провокатора патологии, степени тяжести и пр.
Характерным для дисхолии желчного пузыря является боль в области правого подреберья. Неприятные ощущения усиливаются после приема пищи, особенно высокоуглеродистой. По характеру боль может быть острой и тупой. Симптомы стихают через несколько часов. Если к правому боку приложить грелку, то пациент почувствует облегчение.
К другим признакам дисхолии относят:
- привкус горечи во рту;
- повышенное газообразование;
- расстройства желудка;
- запоры;
- тошнота;
- рвота.

Может появиться индивидуальная непереносимость некоторых продуктов питания, которые до развития болезни не вызывали никаких побочных эффектов.
Следует учитывать, что не все вышеперечисленные симптомы обязательно должны наблюдаться у пациента при дисхолии.
Лечение дисхолии
После того как установят первопричину дисхолии, степень тяжести и поражение организма, спровоцированное совокупностью патологических процессов, врач ставит заключительный диагноз и назначает соответствующее лечение.
Терапевтический курс включает в себя несколько основных положений:
- Лечение заболевания, которое стало причиной дисхолии.
- Соблюдение диеты.
- Устранение застойных процессов в желчевыводящих протоках. Пациенту прописывают медикаментозные препараты, действие которых направлено на увеличение выработки желчи и улучшение ее оттока.
- Нормализация эмоционального состояния. Психическое здоровье имеет большое влияние на функциональность всех органов и систем.
Диета, которая снизит симптоматику заболевания и будет способствовать нормализации выработки желчи, подразумевает отказ от жирной пищи.
авильное питание подразумевает введение в рацион только тех блюд, которые готовятся на пару, отвариваются или запекаются. Для приготовления используют только оливковое или растительное масло. Жирные сорта рыбы и мяса из рациона исключаются. От острых приправ, копченостей и прочих продуктов, которые способны отрицательно повлиять на функциональность пищеварительной системы, тоже следует отказаться.
Больному рекомендуется питаться часто (5-6 раз в день), но небольшими порциями. Также следует соблюдать режим, т. е. прием еды должен происходить каждый день в одно и то же время.
Чтобы лечение проходило успешно, кроме соблюдения всех врачебных рекомендаций, пациенту рекомендуется нормализовать свою двигательную активность.
Что влияет на состав желчи?

Факторов, нарушающих физико-химические характеристики желчи, довольно много. Основными из них являются:
- переселение вредной флоры из кишечника в желчный пузырь;
- гематогенное/ лимфогенное заражение организма;
- инфицирование кишечной палочкой, стафилококками и пр. микроорганизмами.
Число дополнительных факторов составляют проблемы метаболизма и печеночно-кишечной транспортировки составляющих желчи. Отклонение у детей часто закладывается генетически, если родители страдают дисхолией.
Глистные инвазии, малоподвижный образ жизни, неправильное питание, нервно-психические расстройства и ожирение также провоцируют изменение желчи.
По причинам возникновения патология бывает:
- алиментарная, спровоцированная внешними факторами (например, нарушением режима питания);
- метаболическая, связанная со сбойным течением обменных процессов.
Как распознать дисхолию

Клиническая картина при дисхолии желчного пузыря характеризуется болевыми ощущениями.
Дискомфорт у ребенка возникает после употребления острой, жирной и жареной пищи.
Боль бывает тупой и острой, иррадиирующей в правое плечо, лопатку, правую сторону шеи. Если синдром не получается купировать спазмолитиками и согревающими процедурами, значит, воспаление покинуло границы пузыря.
Важным признаком изменений в желчи является ощущение горечи во рту. Иногда к нему присоединяется чувство тяжести в эпигастральной зоне. И довольно редкими явлениями у детей считаются тошнота и рвота.
Кишечные нарушения как симптомы дисхолии выражаются по-разному. У малыша могут наблюдаться:
- поносы, порой слишком зловонные;
- постоянное выделение газов;
- атрофия слизистых тканей желудка;
- выброс содержимого 12-перстной кишки в желудок, отчего ощущается горечь во рту.
Для оценки состояния желчевыводящих путей маленьких пациентов направляют на эзофагогастродуоденоскопию и УЗИ. Некоторые полезные данные доктора извлекают из ответов биохимического анализа крови. Постановку диагноза облегчает семейный анамнез, неврологический статус и индивидуальные особенности организма.
Терапевтические мероприятия специалисты разрабатывают на основании диагностических сведений. Родители получают диетические рекомендации и рецепты на приобретение медикаментов, улучшающих отток желчи и повышающих секрецию кислот.
Правила питания при дисхолии

Рассказав маме и папе, что такое дисхолия, гастроэнтеролог должен объяснить им важность соблюдения малышом диеты. В течение первых пяти дней он должен кушать часто и мелкими порциями. От копченостей, жареного и жирного кроху придется оградить.
Наладить функции желчного пузыря позволяют пшеничные отруби. На одни сутки будет достаточно 30 г. Продукт понижает уровень ХС в желчи. В рацион детей его вводят следующим образом:
- отруби обдают кипятком и сливают жидкость;
- массу добавляют в пищу разовой дозировкой 0,5 – 1 ч. л. (всего 3 р. в день);
- с началом 3-ей недели объём увеличивают вдвое и дают отруби малышу еще 2 недели.
Для восстановления желчи крохе полезно принимать оливковое масло (по 1 ст. л. натощак). Продукт разрешается добавлять во все блюда и заменять ним подсолнечное масло. В летнее время выделение желчи хорошо ускоряют салаты из свежих огурцов и капусты с добавлением укропа, базилика, кинзы.
Как улучшить содержимое желчного пузыря

Для корректировки состава желчи у детей доктора прописывают средства желчегонной группы:
- холеретики с натуральной желчью – Аллохол;
- холеретики с лектравами – Холосас, Фламин, Холемакс, Хофитол, Фебихол;
- холеретики синтезированные – Осалмид, Никодин, Оксафенамид;
- холеспазмолитики – Спазмонет, Но-шпа, Атропин, Дротаверин, Спазоверин, Метацин, Пле-Спа, Платифиллин;