Диета при спайках в желчном пузыре
Часто у людей из-за наличия патологических процессов в кишечнике возникают спайки, приносящие дискомфорт. Для облегчения состояния и недопущения развития многих заболеваний, пациентам показана определенная диета при спайках кишечника.
Почему возникает проблема
Формируются спайки из частичек соединительной ткани. После вызывают возникновение рубцов между петлями или отдельными кишечными участками и внутренней оболочкой брюшины. Из-за этого нарушается функции органа, снижается его подвижность, ухудшается продвижение пищевой массы.
Основные причины спаечного процесса:
- полостные операции как на самом кишечнике, так и на других органах (кесарево сечение, гинекологическое оперативное вмешательство, удаление аппендицита);
- врожденные пороки и аномалии развития органа;
- травмы живота, наличие инородных тел в кишечнике;
- прием отдельных медикаментов, интоксикация.
Образование спаек происходит постепенно при некоторых обстоятельствах, возможен также отек тканей. Чаще всего спаечная болезнь имеет приобретенный характер. Для того чтобы не допустить развития патологического процесса и облегчить состояние пациента, специалистами разработан ряд мер. Одной из них является соблюдение диетического питания.
Основные принципы правильного питания
Один из основных моментов оздоровления при спаечном заболевании кишечника – организация правильного рациона.
Под основными его принципами понимают:
- прием пищи дробно 5-6 раз на протяжение дня небольшими порциями, что позволит не перегружать орган;
- последняя трапеза должна быть не позднее, чем за 2 часа до сна, чтобы кишечник мог за ночь отдохнуть и восстановиться;
- исключение переедания, но не стоит голодать, желательно кушать в одни и те же часы либо с небольшим расхождением;
- готовить продукты на пару, запекать или варить, употреблять только теплую еду;
- исключить перекусы «на бегу», чтобы не усложнять проблему;
- соблюдать нужное количество выпиваемой жидкости – суточная норма минимум 1,5-2 литра.
Обычно диету индивидуально для каждого человека подбирает врач в зависимости от тяжести заболевания и особенностей организма. Но имеется и общая информация, помогающая составить меню при спаечной болезни кишечника.
Изделия и продукты, находящиеся под запретом
При наличии патологии нужно отказаться от продуктов, вызывающих брожение, а также тех, которые имеют крепящие свойства, раздражают кишечник и провоцируют болевые приступы.
Например:
- овощи – капуста белокочанная, чеснок, редька, щавель, соя;
- фрукты – бананы, сливы, абрикосы, дыня;
- бобовые, грибы;
- майонез, маринады, острые соусы, специи;
- фастфуд, копчености, консервированные, жирные и соленые изделия;
- каши из пшена и перловой крупы;
- цельное молоко, яйца (сваренные вкрутую);
- напитки, содержащие алкоголь и газ;
- сладости, сдобная выпечка.
Не следует пить кофе, крепко заваренный чай. Пищу рекомендуется готовить в домашних условиях и не хранить, а тут же употреблять, отказаться от трапез в кафе и столовых.
Что допускается к употреблению
При возникновении спаек необходимо питаться белковыми продуктами, которые легко усваиваются, употреблять сложные углеводы, клетчатку. Нужно максимально разнообразить диету, чтобы активизировать моторику органа.
Разрешенными к употреблению являются:
- супы, сваренные на постном мясном или овощном бульоне, предпочтительнее использовать домашнюю птицу;
- приготовленная на воде каша из овсянки, гречки;
- постное мясо – филейные части индейки, курятины, кролик;
- морская рыба нежирных видов – хек, навага, минтай, камбала, треска;
- кисломолочные продукты – варенец, ряженка, кефир, творог.
Наиболее полезными напитками будут чай (зеленый или травяной), морс, компот, кисель домашнего приготовления. Магазинные сладости заменяют сухофруктами, орехами.
Для облегчения функционирования кишечника нужно ежедневно употреблять овощи, не включенные в список не разрешенных продуктов, причем в обработанном виде. Из них полезно готовить рагу, запеканки, салаты.
Послеоперационное питание
Меню должно быть особенно щадящим после оперативного вмешательства. Длительность диеты в этом случае обычно не менее 7 дней, иногда дольше, в зависимости от сложности операции. Для полноценного восстановления кишечника требуется минимум два месяца.
На протяжении 2-3 дней после операции показана только жидкая пища без добавления соли. Пациенту разрешается кушать суп-пюре (овощной или куриный) либо только бульон.
С четвертых суток в рацион добавляют:
- паровые котлеты из птицы, нежирной рыбы;
- жидкую кашу.
Важным является соблюдение температуры принимаемой пищи. Готовая еда должна быть только теплой, но не холодной или горячей, чтобы не повреждать стенки пищеварительного тракта.
Спустя 7 суток после операции вводят в меню овощное рагу, вареные или приготовленные на пару мясные блюда, рыбу. В это же время постепенно добавляют кисломолочную продукцию.
Цель диеты через 1-3 недели после операции – предупредить возникновения спаек. В этот момент необходимо нормализовать процесс пищеварения и активизировать кишечную перистальтику. От степени подвижности органа зависит образование спаек.
С согласия лечащего врача постепенно вводят в меню свежие фрукты и овощи, каши и хлебные изделия из цельного зерна – источники растительной клетчатки, стимулирующие моторику и предупреждающие запоры. Благодаря этому активизируется мускулатура органа, а спайки, возникающие в брюшной полости, разрываются.
С переходом спаечной болезни в хроническую стадию повлиять на ситуацию практически невозможно.
Наличие спаек замедляет моторику, ухудшает пищеварительный процесс, что вызывает загнивание не переработанной еды, приводит к запорам и чрезмерному газообразованию. Пациент, помимо дискомфорта и непроходимости кишечника, испытывает метеоризм, увеличивающий болевые ощущения. В данном случае диетическое меню будет нацелено на облегчение состояния человека.
Примерный дневной рацион
Суточный рацион питания каждый подбирает самостоятельно, исходя из тяжести заболевания, наличия противопоказаний, личных вкусов. Необходимо соблюдать разнообразие, отдавать предпочтение рыбным, а не мясным блюдам.
Готовить рекомендуется на пару, в мультиварке, духовом шкафу, что позволит использовать минимум жира.
Примерное дневное меню из того, что можно кушать при спаечной патологии, выглядит следующим образом (один из вариантов):
- Завтрак – омлет, каша (из овсяной, гречневой крупы) или яйцо пашот, сок (чай).
- Ланч – йогурт натуральный (творог) с добавлением ягод, свежевыжатый сок.
- Обед – суп-пюре на овощном или нежирном мясном бульоне, паровая котлета (тефтели), пюре из картофеля (овощи в запеченном или тушеном виде), компот.
- Полдник – запеченное яблоко или кефир.
- Ужин – отварная рыба (филейная часть индейки), овощное рагу (гречка), травяной чай.
Если после ужина до момента отхода ко сну захочется кушать, в качестве дополнительного приема пищи не запрещен стакан кисломолочного напитка (кефира, простокваши, ряженки).
В послеоперационный период обязательное условие диеты – употребление достаточного объема жидкости – киселя, морса, компота, чистой или минеральной воды без газа.
Возможные последствия при отказе от диеты
Наличие в кишечнике спаечного процесса опасно своими последствиями.
Если пренебречь диетой, рекомендациями врача, возможны серьезные осложнения:
- непроходимость органа из-за закупорки его просвета каловыми массами, что приведет к интоксикации организма, нарушению деятельности желудочно-кишечного тракта;
- некроз участков кишки, развивающийся в результате пережатия кровеносных сосудов, сращения стенок, отмирания слизистой оболочки, не получающей нужных веществ;
- воспаление спаек, сопровождающееся острой болью, повышением температуры, рвотой.
Любое заболевание легче предупредить, чем лечить в дальнейшем. Спаечный процесс на первичных стадиях развития возможно устранить консервативными методами. Чем больше запустить ситуацию, тем сложнее ликвидировать последствия патологии.
Поэтому по окончании восстановительного периода после хирургического вмешательства необходимы профилактические меры:
- соблюдение диеты и питьевой дисциплины;
- равномерное распределение пищи на протяжение дня;
- ведение активного образа жизни;
- отказ от алкогольных напитков, курения.
Хорошее пищеварение и правильное функционирование кишечника – важно для жизнедеятельности всего организма.
Формирование спаек является одним из распространенных осложнений холецистэктомии – операции по удалению желчного пузыря. Разрастания представляют собой пленки, образованные соединительной тканью, имеют форму веревочек, со временем могут переплетаться друг с другом, часто образуются в области хирургического вмешательства. Формирование соединительнотканных структур приводит к нарушению функций пищеварительной, репродуктивной и других систем. Своевременное выявление и грамотная терапия спаечного процесса позволяют предотвратить развитие осложнений.
Симптомы
Удаление желчного пузыря в 35% случаев осложняется спаечным процессом. Чаще всего он развивается после операции, выполненной традиционным, полостным методом. Очень редко спайки образуются после лапароскопии желчного пузыря, поскольку этот вид хирургического вмешательства является малоинвазивным.
Формирование спаек – продолжительный процесс, который на первых этапах протекает бессимптомно и не доставляет пациенту дискомфорта. Признаки нарушения обычно появляются спустя несколько месяцев или год после операции. Основные симптомы патологического процесса:
- эпизодические ноющие боли в зоне хирургического вмешательства, а именно в правом подреберье, усиливающиеся при поднятии тяжестей и физических нагрузках;
- метеоризм, запоры, дискомфорт и неприятные ощущения в животе;
- тошнота, иногда рвота после приема пищи;
- ухудшение аппетита, потеря веса.
Подобные клинические признаки по отдельности могут возникать и при других патологиях органов ЖКТ. Но совокупность этих симптомов после холецистэктомии чаще всего указывает на образование спаек.
Диагностика
При подозрении на развитие спаечного процесса для подтверждения диагноза проводится комплексное медицинское обследование, включающее:
- выяснение жалоб пациента, осмотр и пальпацию;
- УЗИ органов брюшной полости;
- рентгенографию с применением контрастного вещества;
- компьютерную томографию – проводится для уточнения диагноза при сомнительных результатах других исследований;
- лапароскопию – позволяет обнаружить и сразу удалить спайки, но назначается не всегда, поскольку процедура сама по себе может провоцировать образование спаек.
После подтверждения диагноза врач подбирает оптимальную схему терапии.
Методы лечения
Терапия спаек проводится консервативно либо хирургическим путем. Если процесс не вызывает серьезных отклонений в работе внутренних органов, осуществляется комплексное медикаментозное лечение, назначаются физиотерапевтические процедуры – озокеритовые и парафиновые аппликации на область живота, электрофорез с кальцием, магнием и цинком.
Запущенные формы спаечного процесса вызывают серьезные нарушения в работе внутренних органов, а в редких случаях угрожают жизни пациента. В такой ситуации требуется срочное хирургическое вмешательство.
Медикаменты
Лекарственная терапия спаек включает назначение:
- спазмолитиков (Спазмалгон, Баралгин, Но-шпа, Дротаверин, Дуспаталин) – купируют болевой синдром, вызываемый спазмами;
- ферментов (Трипсин, Химотрипсин, Флогензим, Вобэнзим) – улучшают процессы пищеварения, растворяют фибрин, который является структурным элементом спаечных образований;
- инъекций алоэ – обладают выраженными противовоспалительными свойствами, способствуют рассасыванию рубцов и спаек;
- гомеопатических средств (Убихинон Композитум, Коэнзим Композитум) – способствуют повышению эластичности и рассасыванию спаек, обладают противовоспалительным и обезболивающим эффектом;
- слабительных препаратов (Дюфалак, Нормазе, Мукофальк, Гутталакс) – применяются при запорах.
Народные методы
Обычно при спайках принимают внутрь или используют для примочек растительные настои и отвары, которые обладают обезболивающим и противовоспалительным действием, улучшают пищеварение, устраняют симптомы диспепсии, способствуют рассасыванию соединительнотканных элементов. Народные средства могут применяться в дополнение к основному лечению, но не заменяют медикаментозную терапию.
Настой бадана
Высушенные цветы и листья растения залить стаканом кипятка, прогреть четверть часа на водяной бане, процедить, настоять в термосе на протяжении часа. Принимать по столовой ложке дважды в сутки.
Настой характеризуется выраженными противовоспалительными свойствами, помогает при метеоризме. Но средство также обладает вяжущим действием, может вызвать запор, поэтому не подходит для продолжительного применения.
Отвар зверобоя
Для приготовления отвара столовую ложку растительного сырья залить стаканом кипятка, прогреть на водяной бане четверть часа, остудить, процедить. Готовое средство принимать внутрь по ¼ стакана трижды в сутки.
Отвар оказывает выраженное болеутоляющее действие, но при длительном применении, как и бадан, может спровоцировать запоры. Кроме того, зверобой способствует снижению аппетита, противопоказан людям, страдающим гипертонической болезнью.
Семена льна
Примочки из льняного семени помогают облегчить боль в животе, нередко возникающую при спайках. Для проведения процедуры нужно предварительно распарить 2 столовые ложки семян в кипящей воде. Остывшие семена поместить в марлю, прикладывать к области, где присутствуют болевые ощущения.
Сухие молотые семена льна также помогают очистить организм от шлаков и токсинов, обладают мягким слабительным действием. Их рекомендуется принимать внутрь по 1-2 столовые ложки в день.
Целебный сбор
В равных количествах смешать травы донника, тысячелистника, мать-и-мачехи. Столовую ложку сырья залить стаканом кипятка, настоять 2-3 часа в термосе, процедить. Принимать по ¼ стакана 4 раза в сутки на протяжении месяца.
Сбор трав характеризуется выраженным противовоспалительным и рассасывающим действием, часто применяется в нетрадиционном лечении спаечных процессов.
Операция
Если консервативное лечение результатов не дает, либо возникают серьезные осложнения, спайки удаляются хирургическим путем. Операция может проводиться традиционным либо лапароскопическим методом.
Чтобы свести к минимуму риск развития осложнений, врачи прибегают к щадящим малоинвазивным методикам. Таковыми являются лазерное или радиоволновое удаление, разрушение спаек с применением специального устройства, создающего гидравлическое давление.
При любом виде оперативного вмешательства остается вероятность рецидива – повторного образования спаек.
Диета
Соблюдение диеты – обязательное условие реабилитационного периода после холецистэктомии, позволяющее свести к минимуму вероятность рецидива спаечного процесса. Диетическое питание является неотъемлемой составляющей консервативного лечения спаек на начальных стадиях патологических процессов.
Для профилактики и лечения спаечного процесса пациентам назначают лечебный стол № 5. Диета предполагает:
- дробное питание 5-7 раз в день через равные временные интервалы маленькими порциями;
- потребление блюд только в отварном, приготовленном на пару, запеченном, изредка в тушеном виде;
- употребление только теплой пищи (слишком горячие или холодные блюда провоцируют кишечные спазмы);
- отказ от вредных продуктов.
Из меню полностью исключаются:
- жареное, жирное, острое, копченое;
- насыщенные рыбные и мясные бульоны;
- маринады, специи, пряности, консервация;
- сладости, сдобные изделия;
- грибы, капуста, редис, бобовые, кукуруза и другие продукты, вызывающие повышенное газообразование;
- кофе и крепкий чай, газированные напитки, алкоголь.
Какие опасности возникают при образовании спаек
На запущенных стадиях спайки могут спровоцировать серьезные осложнения, угрожающие жизни пациента. Среди них острая кишечная непроходимость и некроз кишки.
Непроходимость в острой форме становится результатом того, что спайки сдавливают кишечник, его опорожнение резко ограничивается. Проявляется патология резкой болью, рвотой, повышенным газообразованием, снижением артериального давления и тахикардией.
Некроз кишки обусловлен сдавливанием кровеносных сосудов соединительнотканными элементами. Ухудшение кровоснабжения тканей кишечных стенок приводит к их отмиранию.
Развитие острой непроходимости или некроза кишечника требует немедленного хирургического вмешательства.
Профилактика спаечного процесса
Очень часто после удаления спаек наступает рецидив. Чтобы избежать повторного развития патологических процессов, важно выполнять профилактические рекомендации – ограничить физические нагрузки, соблюдать диету, отказаться от вредных привычек. Дважды в год нужно проходить профилактическое медицинское обследование, а при появлении даже незначительных болей и дискомфорта сразу обращаться к врачу.
Формирование спаек может спровоцировать серьезные осложнения со стороны пищеварительной и репродуктивной систем, на запущенных стадиях становится показанием к хирургическому вмешательству. Но соблюдение мер профилактики после удаления желчного пузыря, своевременное выявление и грамотное лечение спаечного процесса позволяют избежать повторной операции.
Видео
Диета при спайках кишечника — необходимая составляющая лечебной программы. При ее назначении важно учитывать состояние больного и тяжесть патологии. Пища должна быть доброкачественной и вкусной, чтобы у пациента не возникло соблазна отведать что-нибудь более аппетитное из запрещенного списка. При соблюдении режима питания возможна стойкая ремиссия, самочувствие больного улучшается, вероятность приступов и обострений сокращается.
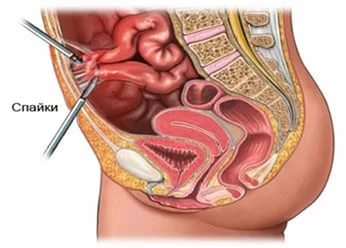
Питание при кишечных спайках: что нужно учесть?
Болезни кишечника часто взаимосвязаны. Спайки могут возникнуть после инфекционного воспаления в области брюшины, различных травм живота, аппендицита, язвы желудка или двенадцатиперстной кишки. Заболевание развивается постепенно, петли кишечника и брюшные стенки соединяются фиброзной тканью, процесс может идти активно или замедленно. Пациент ощущает общий дискомфорт, возможны боли в животе (острые и резкие или тянущие, схваткообразные), тошнота, запоры.
В первой стадии болезни, когда соединительной ткани немного, важно максимально активизировать пищеварительный процесс. Чем подвижнее органы и активнее мышцы, тем меньше шансов на усиление спаечного процесса. В этот период важно насыщать меню клетчаткой, стимулирующей пищеварение. Рацион, богатый свежими овощами и фруктами, кашами, продуктами из грубой муки, избавит от запоров и не позволит набрать лишние килограммы.
При переходе болезни в хроническую фазу важно предупредить приступы. В этот период стоит придерживаться полужидкой диеты и разбивать дневной рацион на несколько порций. Очень важен полный отказ от курения и алкоголя. Этиловый спирт в любых дозах раздражает стенки кишечника, ухудшает работу печени, вызывает накопление токсинов. Никотин и табачные смолы снижают работу сосудов и активность мышц, нарушают нормальное усвоение питательных веществ.
Запрещенные продукты
Из меню необходимо исключить еду, раздражающую кишечник и провоцирующую приступы боли. Под запретом блюда и напитки с повышенным содержанием сахара, соли, консервантов, острых специй. При всех фазах спаечной болезни следует полностью отказаться:
- от жирных и жареных блюд;
- от цельного молока и жирных молочных продуктов (деревенской сметаны, сливок, некоторых сортов сыра);
- от фастфуда и полуфабрикатов в панировке;
- от консервов, солений, копченостей;
- от мяса, приготовленного на открытом огне;
- от редьки, репы, редиски;
- от острых соусов и специй;
- от грибов;
- от промышленных сладостей;
- от твердых растительных жиров;
- от крепкого черного чая и кофе.

При хронической спаечной болезни из меню нужно убрать продукты, вызывающие метеоризм и вздутие живота. Эти процессы способны вызвать острые болевые приступы, снять которые довольно сложно. Из рациона исключаются:
- бобовые;
- виноград любых сортов;
- газированные напитки (включая минеральную воду);
- белокочанная капуста, свежая или квашеная;
- свежая или консервированная кукуруза;
- черный хлеб;
- квас;
- выпечка из дрожжевого теста.
При обострениях болезни рекомендуется избегать блюд промышленного приготовления, состав которых невозможно контролировать. Предпочтительно готовить еду дома и съедать ее сразу же, не оставляя на несколько дней.
Лучшая еда
Питание при спайках кишечника должно быть сбалансированным, включающим растительную клетчатку, легко усваивающиеся белки, сложные углеводы. В меню необходимо использовать все рекомендованные продукты, делая его максимально разнообразным. Больной получает пищу небольшими порциями, это облегчает переваривание и дает возможность усвоиться всем питательным элементам. К самым полезным блюдам относятся:
- супы на овощном или курином бульоне;
- каши, сваренные на воде (овсяная, манная, ячневая, пшеничная, гречневая);
- хлеб и макаронные изделия из грубой муки;
- постное мясо птицы (филе курицы и индейки);
- морская рыба (треска, хек, минтай, камбала);
- куриные и перепелиные яйца;
- творог, домашний йогурт, нежирный кефир, варенец, ряженка, мягкий сыр;
- зеленый и травяной чаи;
- соевые продукты (тофу, молоко).

Вместо промышленных сладостей, перенасыщенных сахаром, консервантами и переработанными растительными жирами в меню, можно включить фруктовые пюре, орехи, сухофрукты, домашние морсы и кисели. Они вкусны, богаты необходимыми витаминами, легко усваиваются и не раздражают стенки кишечника.
Обязательный компонент лечебного и профилактического меню — разнообразные овощи. Особенно полезны листовые и кочанные салаты, брокколи, цветная и брюссельская капуста, кольраби, тыква, зеленый горошек, стручковая фасоль, морковь, картофель, томаты, огурцы, кабачки, баклажаны. Овощи используют для приготовления пюреобразных или засыпных супов, рагу, оладий. Желательно запекать еду в духовке, готовить в пароварке или микроволновке. Количество соли сводят к минимуму, усилить вкус помогут пряные травы: укроп, петрушка, сельдерей, тимьян, базилик, розмарин. В день необходимо употреблять не менее 500 г свежих, отварных или запеченных овощей и такое же количество фруктов и ягод.
Улучшить пищеварение поможет правильный питьевой режим. Больным полезны компоты из сухофруктов, травяные отвары, домашние морсы, зеленый чай, чистая питьевая или минеральная вода без газа.
Питание после операции
При сильном разрастании соединительной ткани и ухудшении состояния больного рекомендуется хирургическое вмешательство. В послеоперационный период пациенту нужна особая диета, позволяющая постепенно восстанавливать нормальную деятельность желудочно-кишечного тракта. Многое зависит от характера вмешательства. Менее травматичная лапаротомия не требует длительного реабилитационного периода. При классической резекции с наложением швов необходимо придерживаться строгой диеты в течение 2–3 месяцев.
В первые 2 дня после операции разрешена жидкая диета. Больной получает нежирные куриные бульоны и овощные отвары, богатые белком, кальцием, натрием и ценными микроэлементами. Соль не добавляется, возможно включение небольшого количества отварных овощей, протертых через сито. Пища должна быть теплой, горячая еда раздражает стенки желудка.
Диета после операции на кишечнике разрешает полужидкую, легко усваивающуюся пищу. Пациенту дают каши на воде: манную, овсяную, ячневую. Меню дополняют овощные пюре, в конце первой недели допускаются паровые тефтели из нежирного мяса курицы или индейки. Через 7 дней можно давать непротертые супы с кусочками овощей, нежирные кисломолочные продукты, овощные рагу и отварную рыбу. Порции должны быть небольшими, для улучшения пищеварения дневной рацион разбивают на 5–6 приемов. Таким образом необходимо питаться 2–3 недели, затем можно перейти на более расширенный профилактический рацион.
Примерное меню
Диета при спаечной болезни может быть не только полезной, но и весьма вкусной. Основное правило — использовать лишь качественные продукты и по возможности сокращать время тепловой обработки. Лучше всего использовать пароварку, мультиварку, духовку или микроволновую печь, это позволит готовить без жира. Небольшое количество масла можно добавить в готовые блюда.
На завтрак можно приготовить жидкую кашу из гречневого продела, манки или пшена, омлет с зеленью или овощами, сырники или творожную запеканку с ягодным соусом. В качестве бодрящего и безвредного напитка подойдет зеленый чай с медом или цикорий с нежирным молоком.
Второй завтра может состоять из несколько кусочков брынзы или другого нежирного сыра, ржаных сухариков, фруктовых пюре. Очень полезны кисели из свежих ягод: малины, клюквы, брусники, черники.
На обед неплохо подать суп-пюре на овощном или курином бульоне. Для его приготовления можно использовать брокколи, цветную капусту, морковь, тыкву, зеленый горошек или помидоры. Полезны салаты из свежих овощей с небольшим количеством натурального йогурта или нерафинированного растительного масла. В качестве второго блюда подойдет нежирная рыба на пару, филе птицы, паровые телячьи котлеты с овощным гарниром.
В полдник можно перекусить сухариками, свежими фруктами, домашним йогуртом без добавок или творожной запеканкой.
На ужин можно приготовить овощное рагу, запеканку из рыбы или картофеля, макаронные изделия из грубой муки с нежирным соусом. Для успокоения нервов и улучшения пищеварения стоит выпить стакан теплого травяного чая или витаминного отвара шиповника. Закончить день рекомендуется стаканом обезжиренного кефира.
Питание при спаечной болезни кишечника несложно организовать в домашних условиях. Придерживаясь рекомендованной диеты, можно сделать процесс образования соединительной ткани менее интенсивным или вовсе прекратить его. Соблюдение режима гарантирует хорошее самочувствие больного и отсутствие обострений, требующих немедленного медицинского вмешательства.

