Что такое пневмобилия желчного пузыря
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Из всех осложнений желчнокаменной болезни наиболее частым является холедохолитиаз — перемещение конкрементов из вышерасположенных отделов желчевыводящей системы (желчного пузыря либо внутрипеченочных протоков) в общий желчный проток и связанные с этим изменения в гипатобилипанкреатической зоне. Холедохолитиаз может протекать с развитием стойкой билиарной гипертензии, приходящем нарушением оттока желчи и практически без нарушения оттока желчи по внепеченочным протокам.
Холедохолитиаз со стойкой билиарной гипертензией. В большинстве случаев камни желчного пузыря или намного реже — внутрипеченочных желчных протоков, попав в общий желчный проток, вызывают полную окклюзию последнего с развитием нарастающей билиарной гипертензии, что в свою очередь эхографически проявляется в расширении холедоха свыше 6-7 мм, а также в расширении внутрипеченочных желчных протоков. В норме, как отмечалось ранее, сегментарные и субсегментарные желчные протоки не визуализируются. При билиарной гипертензии появляется возможность визуализировать мелкие желчевыводящие протоки, которые располагаются в непосредственной близости от внутрипеченочных ветвей воротной вены. Обычно внутрипеченочные протоки начинают визуализироваться на 3-4 день после окклюзии общего желчного протока. При незначительно выраженной гипертензии протоки расширяются умеренно и мало отличимы от ветвей воротной вены. При нарастании гипертензии протоки расширяются прогрессивно и постепенно превышают по диаметру соседствующие ветви воротной вены. Постепенно формируется картина «желчных озер». Причина окклюзии в случае холедохолитиаза устанавливается по выявлении в просвете общего желчного протока на том или ином уровне одного или нескольких конкрементов в виде гиперэхогенных структур с акустической тенью, «запирающих» проток, который далее обычно не визуализируется. Обычно сложнее всего выявить конкременты, располагающиеся в средней трети холедоха и ампуле фатерова соска. Трудности связаны не только с ретродуоденальным расположением холедоха, но и с нелинейностью его хода.
Холедохолитиаз с преходящей билиарной гипертензией (ремиттирующая желтуха). В тех случаях, когда размеры конкремента несколько меньше диаметра общего желчного протока, камень целиком не перекрывает просвет последнего и, соответственно, не приводит к появлению выраженного стаза желчи и расширению вышерасположенных протоков. В этом случае поиск конкрементов в холедохе весьма затруднен.
Иногда, продвигаясь по протоку, камень все же вызывает его окклюзию, чаще в местах физиологического сужения или изгиба, приводя к временному появлению эхографической картины, описанной в предыдущем случае (холедохолитиаз со стойкой билиарной гипертензией). Однако появление билиарной гипертензии с расширением вышерасположенных желчных протоков в данном случае не означает последовательного развития этого процесса, т.к. конкремент может сместиться, например, в обратном направлении и открыть путь оттока для скопившейся желчи на некоторое время. Давление в протоковой системе в этот момент снижается, и, если окклюзия существовала относительно короткое время, диаметр протоков вновь уменьшится до следующего случая окклюзии. Сложность диагностики заключается прежде всего в незначительном расширении протоков и малых размерах конкрементов, а также в том, что наиболее часто окклюзия наступает в труднодоступных местах — ретродуоденальной части и области фатерова соска.
При диагностике механической желтухи необходимо различать внутрипеченочный блок желчевыделительной системы с расширением суб- и сегментарных протоков, проксимальный — до уровня слияния общего печеночного и пузырного протоков, дистальный — на уровне головки поджелудочной железы или проксимальнее — петли 12-перстной кишки. Блок общего печеночного протока или холедоха приводит к механической желтухе, блок пузырного протока — к водянке. При наличии неизмененной печени и желчевыводящих протоков (признаки паренхиматозной желтухи) и высокой гипербилирубинемии целесообразно проведение повторного исследования через несколько часов или дней (в зависимости от клинических данных).
Дифференциальная диагностика желтух (Wenz, 1978)
| Внутрипеченочные причины: гепатит, гемолиз, гепатоз, холангит, опухоль внутрипеченочных желчных протоков | Блокада на уровне пузырного протока: опухоль, конкремент, опухоль пузырного протока, сдавление пузырного протока лимфатическими узлами, синдром Мирицци | Блокада на уровне фатерова сосочка и головки поджелудочной железы: папиллит, опухоль, панкреатит, опухоль поджелудочной железы |
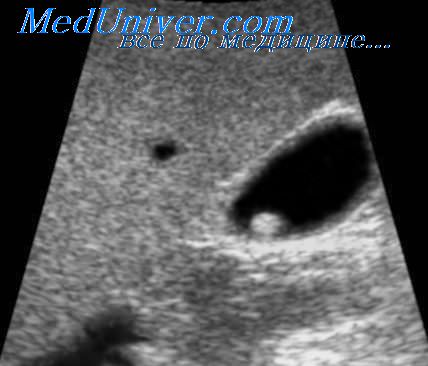
Относительно более редко выявляемым осложнением является пузырно-кишечная фистула — сообщение между полостями желчного пузыря и кишки. Одним из возможных механизмов возникновения может быть образование пролежневой язвы стенки желчного пузыря с пенетрацией в одну из петель кишечника. В эхографической картине в данном случае обнаруживается сообщение желчного пузыря с полостью, подпаянной к одной из стенок петли кишки, и пневмобилия — пузырьки газа во внутрипеченочных и внепеченочных протоках. Акустическая картина пневмобилии выглядит как цепочки гиперэхогенных структур с эффектом реверберации в проекции протоков (параллельно ветвям воротной вены). Изредка при большом размере фистулы может возникать заброс не только . воздуха, но и кишечного содержимого в желчный пузырь и желчевыводящие протоки. В случае попадания большого количества газа в протоки последний выглядит не как цепочки одиночных пузырьков, а как гиперэхогенные тяжи, параллельные ходу ветвей воротной вены , также с эффектом реверберации и акустического ослабления. Аналогичная картина возникает и при образовании фистулы между холедохом и кишкой.
Пневмобилия, выраженная в той или иной степени, может выявляться также и при ряде других состояний: при остром гнойном холангите (в результате анаэробного воспалительного процесса); при недостаточности сфинктера Одди (заброс воздуха при повышенной моторике двенадцатиперстной кишки); после проведения РПХГ (попадание воздуха в процессе канюляции фатерова соска); иногда после проведения других рентгеноконтрастных методов исследования; после проведения реконструктивных оперативных вмешательств на желчевыводящих путях.
Острый холангит обычно, в отличие от клинической картины, не имеет существенных эхографических проявлений. Из их скудного набора в ряде случаев могут присутствовать утолщение стенок холедоха и их отек (в виде участков пониженной эхогенности в толще стенки), пневмобилия и иногда расширение протоков.
Не нашли то, что искали? Воспользуйтесь поиском:
Source: studopedia.ru
Изменения просвета желчного пузыря. УЗИ диагностика камней желчного пузыря.
Осадок: скопление кристаллов билирубина и холестерина (могут свободно плавать либо, в зависимости от удельной массы, принимать форму полиповидного или опухолевидного образования), часто обнаруживается у пациентов, находящихся на парентеральном питании. Приводит к образованию камня.
• Слой осадка округлой, грибовидной или уплощенной формы, медленно смещающийся при изменении положения тела.
• Отдельные скопления кристаллов: совершают круговые движения после резкого поворота тела пациента.
• Осадок, полностью заполняющий просвет желчного пузыря, эхогенный желчный пузырь.
Эмпиема, водянка:
• Увеличенный желчный пузырь со слабоэхогенным или заметно эхогенным содержимым.
• Степень увеличения: длина >80 мм, ширина >40 мм.
• Локальная болезненность при пальпации (симптом Мерфи).
• Обычно определяются желчные камни. Холестериновый полип:
• Округлое образование внутри просвета желчного пузыря, прилегающее к одной из его стенок.
• Размер < 5 мм (размер >6 мм указывает на истинную опухоль, размер >10 мм свидетельствует о возможной злокачественной трансформации аденомы желчного пузыря).
• Образование обычно эхогенное, с реверберациями, иногда гипоэхогенное.

Аденома желчного пузыря: опухоль >6 мм, основанием располагающаяся на стенке желчного пузыря. При размере образования 10 мм и более требуется тщательное последующее наблюдение, не исключена необходимость оперативного вмешательства. Образования размером более 15 мм подлежат обязательной экстирпации, так как подобные размеры нередко свидетельствуют о злокачественном перерождении.
• Округлая или дольчатая полиповидная (папилломатозная) опухоль.
• Прилегает к стенке желчного пузыря, обычно широким основанием.
• Не инфильтрирует стенку желчного пузыря.
• Не дает акустической тени.
• ЦДЭ: сосуды внутри опухоли. Карцинома:
• Полиповидное образование, занимающее весь просвет желчного пузыря (образования, размеры которых превышают 33 мм, почти всегда представляют собой инвазивный рак).
• Пестрая гипоэхогенная структура.
• Часто определяется инфильтративный рост (в печень) с нечеткими границами зоны поражения.
• Камни обычно определяются.
• ЦДЭ: скудная васкуляризация.
Изменения внутри просвета желчного пузыря, дающие акустическую тень
Песок:
• Скопление мелких зернистых эхо-сигналов при отсутствии эхо-сигналов, характерных для камней.
• Суммарная акустическая тень.
Камни:
• Интенсивно эхогенные очаги с дистальной акустической тенью
• Смещаются в ответ на изменение положения тела (эффект «перекати-поле»).
• Образование в просвете желчного пузыря.
• Осложнения:
Холецистит: воспалительное утолщение стенки, локальная болезненность.
Водянка: увеличение размеров желчного пузыря до >80 мм в длину и >40 мм в ширину; болезненное, пальпируемое образование.
Эмпиема.
«Каменный» желчный пузырь:
• Желчный пузырь, заполненный камнями.
• Плотная акустическая тень от передней поверхности камней.
• Суммирование акустических теней затрудняет визуализацию остальных отделов пузыря (дифференциальный диагноз: крупный единичный желчный камень; «фарфоровый» желчный пузырь; эмфизематозный холецистит).
• Дифференциальный диагноз с эмфизематозным холециститом: пузырьки газа в воспаленной стенке желчного пузыря вызывают реверберации эхо-сигналов, что позволяет отличить эмфизематозный холецистит от пневмобилии (см. далее) и камней, прилежащих к стенке.
Пневмобилия (появление пузырьков воздуха после папиллотомии): бусовидные эхо-сигналы, располагающиеся позади передней стенки в положении пациента лежа на спине, смещаются при изменении положения тела.
— Также рекомендуем «Оценка результатов УЗИ желчного пузыря. Методы исследования желчного пузыря.»
Оглавление темы «УЗИ желчного пузыря. УЗИ желудка.»:
1. Внутрипеченочные желчные протоки. УЗИ диагностика патологии желчных протоков.
2. Внепеченочные изменения желчных протоков. УЗИ диагностика патологии внепеченочных протоков.
3. Желчный пузырь. УЗИ желчного пузыря.
4. УЗИ диагностика желчного пузыря. Невозможность визуализации желчного пузыря.
5. Эхогенные изменения стенок желчного пузыря. Причины эхогенных изменений желчного пузыря.
6. Изменения просвета желчного пузыря. УЗИ диагностика камней желчного пузыря.
7. Оценка результатов УЗИ желчного пузыря. Методы исследования желчного пузыря.
8. Ультразвуковая анатомия желудочно-кишечного тракта. УЗИ желудочно-кишечного тракта.
9. УЗИ желудка. УЗИ патология желудка.
10. Методы исследования желудка. Исследования тонкого кишечника.
Когда протоки забиваются – ток желчи нарушается. К этому приводит ряд патологий билиарной системы. Когда желчные протоки забиты, симптомы не отличаются от стандартных признаков нарушений желчевыводящей системы. Диагностирование осуществляется на основании результатов общих анализов и механических исследований. Если желчные протоки забиты, то основные симптомы — боль в правой части туловища, желтушность кожных покровов и изменение оттенков кала и мочи.
Что такое закупорка желчных протоков
Обструкция или закупорка желчевыводящих путей является серьезным осложнением ряда патологий желудочно-кишечного тракта, из-за которого возникает механическая желтуха. Желчнокаменная болезнь – основное заболевание, приводящее к непроходимости холедохов. Когда холедохи расширены, пищеварительная система работает нормально. Обтурация или закупорка желчевыводящих путей гораздо чаще встречается у женщин. Поэтому женской части населения в целях профилактики необходимо знать, что это такое. Нарушение выхода желчи из органов сопровождается формированием клинической картины подпечёночной желтухи. Острое проявление осложнения может возникнуть сразу после вспышки колики, но обычно заранее появляются признаки воспаления холедохов. Несвоевременное получение медицинской помощи в такой ситуации может привести к формированию печеночной недостаточности и даже летальному исходу.
Симптомы закупорки
Симптомы закупорки холедохов могут возникать и прогрессировать постепенно, но в редких случаях заболевание может начаться остро. Часто еще до того, как появятся первые признаки, возникает воспаление желчевыводящих каналов.
Обтурация желчевыводящих путей характеризуется следующими проявлениями:
- болевой синдром в области живота или правой стороны туловища;
- кожный зуд;
- снижение массы тела;
- повышение температуры.
Когда желчные пути блокируются, боль служит одним из главных симптомов. Ей характерны такие параметры, как: приступообразность, схваткообразность, интенсивность, локализация в правой части туловища, иррадиация в правую половину шеи, правую ключицу и плечо.
На величину температуры влияют уровень давления желчи на стенки каналов и пузырь и интенсивность воспалительного процесса. Температура может достигать даже 39 градусов по Цельсию.
В результате деструкции клеток в печени все функции органа нарушаются, после чего вскоре формируется острая печеночная недостаточность – полный отказ органа. В первую очередь нарушается процесс обезвреживания токсических веществ. Об этом сигнализирует следующее:
- высокая утомляемость;
- частая слабость;
- утрата работоспособности;
- сбои в работе сердца, почек, головного мозга и легких.
Формирование данных признаков после того, как возникла закупорка холедохов, означает плохие прогнозы. После отказа печени обезвреживать ядовитые вещества редко удается избежать комы или смерти. Поэтому крайне важно принять экстренные терапевтические меры до утраты дезинтоксикационной функции.
Желчевыводящие каналы и протоки могут блокироваться как изнутри, так и суживаться в результате внешнего давления. Механическая преграда на пути движения желчи влияет на выраженность медицинских проявлений.
Причиной непроходимости желчи часто является особая группа заболеваний желудочно-кишечного тракта: камни, рубцы и кисты в каналах; опухоли в поджелудочной железе; панкреатит; цирроз печени; гепатит; паразитарные заражения; холангит; опухоли гепатобилиарной системы; увеличение размеров лимфоузлов печеночных ворот; холецистит; желчнокаменная болезнь; травмы и ошибочные хирургические вмешательства в холедохи.
Факторами риска развития осложнения могут служить ожирение, дистрофия, травмы желудка, инфекции желчевыводящих путей, поджелудочной железы и билиарной системы, сбой в работе иммунной системы.
Диагностика
Закупорка и сужение желчевыводящих путей нуждается в своевременном и точном диагностировании. Главным в диагностическом мероприятии является установление первопричины появления патологии. Для этого существует ряд методов диагностики, подходящих для конкретного пациента в зависимости от его возраста и самочувствия.
Существует ли непроходимость желчных каналов можно узнать следующими способами:
- гастродуденоскопия, требуемая для визуального изучения состояния внутренней поверхности стенки желудка и двенадцатиперстной кишки;
- общие анализы мочи;
- компьютерная томография;
- анализ крови, показывающий наличие воспалительного процесса в желчных протоках (количество лейкоцитов превышает норму);
- магнитно-резонансная томография;
- холецистография, основывающаяся на рентгеновских лучах и контрасте, благодаря которым можно оценить состояние и аномалии больного органа;
- магнитно-резонансная холангиопанкреатография:;
- желчегонное УЗИ (после употребления двух сырых желтков натощак), применяемое для изучения рабочей способности и сократимости органа;эндоскопическая ретроградная холангиопанкреатография, направленная на возможность рассмотрения внутренней поверхности каналов;
- холангиография, помогающая распознать патологию с помощью введения контраста в кровоток;
- дуденальное зондирование, используемое для полноценной оценки желчи;
- обычное УЗИ внутренних органов для общего анализа состояния жёлчепроточной системы.
После прохождения диагностики диагноз устанавливается врачом и им же назначается подходящий курс терапии.
Лечение желчных каналов и протоков заключается в их избавлении от блокировки, уничтожении препятствия. Конкременты, выведенные из пузыря, разрушают эндоскопом в ходе проведения специальной процедуры.
В индивидуальных случаях обструкция нуждается в хирургическом вмешательстве или даже удалении пузыря. После хирургической операции лечение строится на курсе антибиотиков.
Непроходимость и сужение желчных путей, возникшие в результате опухолевых образований, лечатся проведением эндоскопических методов терапии. Наиболее распространенными способами лечения рассматриваемого осложнения являются:
- Холецистэктомия.
- Сфинктеротомия.
- Эндоскопическая ретроградная холангиопанкреатография.
Медикаментозная терапия
Лечение непроходимости протоков основывается на применении препаратов группы спазмолитиков: «Платифилин», «Дротаверин», «Промедол», «Папаверин», «Баралгин», «Атрапин» и «Но-шпа».
Стандартноая терапия включает следующие таблетки:
- Желчегонные (Холосас; Уролисан; Хологол; Бербирина бисульфат; Фломин, Аллохол).
- Обезболивающие и противовоспалительные: (Анальгин; Кеторолак; Парацетамол; Метамизол; Ибупрофен; Темпалгин, Урсафальк).
- Антибиотики.
Народная медицина
В число народных желчегонных отваров входят:
- настой из яблочного уксуса, смешанного с яблочным соком в соотношении 1 столовая ложка уксуса на 1 стакан сока;
- отвар из 4 столовых ложек лимонного сока, смешанного со стаканом обычной воды;
- настой из сушеных мятных листьев;
- смесь сока 1 свеклы, 4 морковок и 1 огурца.
Профилактика
Патология часто является следствием недостаточной физической активности. Отличной профилактикой служат умеренные физические нагрузки – ходьба, утренняя гимнастика, езда на велосипеде, плавание.
Конкременты в протоках могут рассосаться при употреблении медикаментов, продуктов или трав с желчегонной функцией – листья кукурузы, листья березы, репешок.
Избежать опасной блокировки холедохов поможет увеличение количества клетчатки и уменьшение сахара и насыщенных жиров в рационе питания.
Врачи говорят, что предотвратить риск поможет избегание стрессовых ситуаций, ведение правильного образа жизни, соблюдение здорового питания и избавление от вредных привычек.
Закупорка желчного протока камнем. Осложнение после закупорки. Что делать?
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
источник: pechen.org
Лечение, симптомы, препараты
Из всех осложнений желчнокаменной болезни наиболее частым является холедохолитиаз — перемещение конкрементов из вышерасположенных отделов желчевыводящей системы (желчного пузыря либо внутрипеченочных протоков) в общий желчный проток и связанные с этим изменения в гипатобилипанкреатической зоне. Холедохолитиаз может протекать с развитием стойкой билиарной гипертензии, приходящем нарушением оттока желчи и практически без нарушения оттока желчи по внепеченочным протокам.
Холедохолитиаз со стойкой билиарной гипертензией. В большинстве случаев камни желчного пузыря или намного реже — внутрипеченочных желчных протоков, попав в общий желчный проток, вызывают полную окклюзию последнего с развитием нарастающей билиарной гипертензии, что в свою очередь эхографически проявляется в расширении холедоха свыше 6-7 мм, а также в расширении внутрипеченочных желчных протоков. В норме, как отмечалось ранее, сегментарные и субсегментарные желчные протоки не визуализируются. При билиарной гипертензии появляется возможность визуализировать мелкие желчевыводящие протоки, которые располагаются в непосредственной близости от внутрипеченочных ветвей воротной вены. Обычно внутрипеченочные протоки начинают визуализироваться на 3-4 день после окклюзии общего желчного протока. При незначительно выраженной гипертензии протоки расширяются умеренно и мало отличимы от ветвей воротной вены. При нарастании гипертензии протоки расширяются прогрессивно и постепенно превышают по диаметру соседствующие ветви воротной вены. Постепенно формируется картина «желчных озер». Причина окклюзии в случае холедохолитиаза устанавливается по выявлении в просвете общего желчного протока на том или ином уровне одного или нескольких конкрементов в виде гиперэхогенных структур с акустической тенью, «запирающих» проток, который далее обычно не визуализируется. Обычно сложнее всего выявить конкременты, располагающиеся в средней трети холедоха и ампуле фатерова соска. Трудности связаны не только с ретродуоденальным расположением холедоха, но и с нелинейностью его хода.
Холедохолитиаз с преходящей билиарной гипертензией (ремиттирующая желтуха). В тех случаях, когда размеры конкремента несколько меньше диаметра общего желчного протока, камень целиком не перекрывает просвет последнего и, соответственно, не приводит к появлению выраженного стаза желчи и расширению вышерасположенных протоков. В этом случае поиск конкрементов в холедохе весьма затруднен.
Иногда, продвигаясь по протоку, камень все же вызывает его окклюзию, чаще в местах физиологического сужения или изгиба, приводя к временному появлению эхографической картины, описанной в предыдущем случае (холедохолитиаз со стойкой билиарной гипертензией). Однако появление билиарной гипертензии с расширением вышерасположенных желчных протоков в данном случае не означает последовательного развития этого процесса, т.к. конкремент может сместиться, например, в обратном направлении и открыть путь оттока для скопившейся желчи на некоторое время. Давление в протоковой системе в этот момент снижается, и, если окклюзия существовала относительно короткое время, диаметр протоков вновь уменьшится до следующего случая окклюзии. Сложность диагностики заключается прежде всего в незначительном расширении протоков и малых размерах конкрементов, а также в том, что наиболее часто окклюзия наступает в труднодоступных местах — ретродуоденальной части и области фатерова соска.
При диагностике механической желтухи необходимо различать внутрипеченочный блок желчевыделительной системы с расширением суб- и сегментарных протоков, проксимальный — до уровня слияния общего печеночного и пузырного протоков, дистальный — на уровне головки поджелудочной железы или проксимальнее — петли 12-перстной кишки. Блок общего печеночного протока или холедоха приводит к механической желтухе, блок пузырного протока — к водянке. При наличии неизмененной печени и желчевыводящих протоков (признаки паренхиматозной желтухи) и высокой гипербилирубинемии целесообразно проведение повторного исследования через несколько часов или дней (в зависимости от клинических данных).
Дифференциальная диагностика желтух (Wenz, 1978)
| Внутрипеченочные причины: гепатит, гемолиз, гепатоз, холангит, опухоль внутрипеченочных желчных протоков | Блокада на уровне пузырного протока: опухоль, конкремент, опухоль пузырного протока, сдавление пузырного протока лимфатическими узлами, синдром Мирицци | Блокада на уровне фатерова сосочка и головки поджелудочной железы: папиллит, опухоль, панкреатит, опухоль поджелудочной железы |
Относительно более редко выявляемым осложнением является пузырно-кишечная фистула — сообщение между полостями желчного пузыря и кишки. Одним из возможных механизмов возникновения может быть образование пролежневой язвы стенки желчного пузыря с пенетрацией в одну из петель кишечника. В эхографической картине в данном случае обнаруживается сообщение желчного пузыря с полостью, подпаянной к одной из стенок петли кишки, и пневмобилия — пузырьки газа во внутрипеченочных и внепеченочных протоках. Акустическая картина пневмобилии выглядит как цепочки гиперэхогенных структур с эффектом реверберации в проекции протоков (параллельно ветвям воротной вены). Изредка при большом размере фистулы может возникать заброс не только . воздуха, но и кишечного содержимого в желчный пузырь и желчевыводящие протоки. В случае попадания большого количества газа в протоки последний выглядит не как цепочки одиночных пузырьков, а как гиперэхогенные тяжи, параллельные ходу ветвей воротной вены , также с эффектом реверберации и акустического ослабления. Аналогичная картина возникает и при образовании фистулы между холедохом и кишкой.
Пневмобилия, выраженная в той или иной степени, может выявляться также и при ряде других состояний: при остром гнойном холангите (в результате анаэробного воспалительного процесса); при недостаточности сфинктера Одди (заброс воздуха при повышенной моторике двенадцатиперстной кишки); после проведения РПХГ (попадание воздуха в процессе канюляции фатерова соска); иногда после проведения других рентгеноконтрастных методов исследования; после проведения реконструктивных оперативных вмешательств на желчевыводящих путях.
Острый холангит обычно, в отличие от клинической картины, не имеет существенных эхографических проявлений. Из их скудного набора в ряде случаев могут присутствовать утолщение стенок холедоха и их отек (в виде участков пониженной эхогенности в толще стенки), пневмобилия и иногда расширение протоков.
Не нашли то, что искали? Воспользуйтесь поиском:
источник: gepasoft.ru
(13 оценок, среднее: 3,91 из 5)
Загрузка…


