Что принимать от тошноты при камнях в желчном пузыре
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
» Камни в желчном пузыре
Тошнота при холецистите
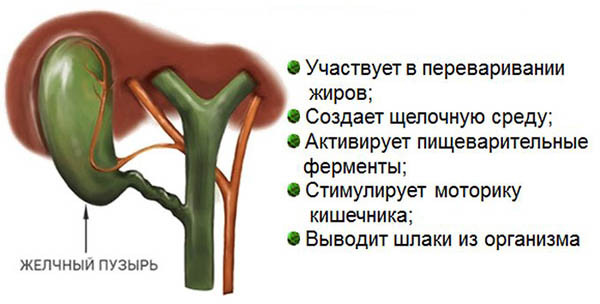
Желчный пузырь выглядит как мешкообразный полый орган грушевидной формы. Он прилегает к нижней поверхности печени. Основной функцией данного органа является сохранение и накопление желчи, которая вырабатывается в печени. Во время приёма пищи стенки желчного пузыря начинают сокращаться, а желчь, накопленная в нём, выбрасывается в кишечник через протоку желчного пузыря. Здесь она выполняет несколько важнейших для пищеварения функций: уничтожает микробов, которые попадают в организм с пищей, переваривание жиров с её помощью становится легче, а также стимулирует перистальтику кишечника. Помимо этого вместе с желчью выводятся избыточный холестерин и токсичные вещества.
Но если у вас имеется хронический холецистит, то постепенно желчный пузырь теряет способность накапливания желчи. А это в свою очередь приводит к ухудшению работы пищеварительного тракта, а также качества процессов пищеварения. Это заболевание наиболее распространено среди болезней желчного пузыря.
Обычно хронический и острый холецистит, являющиеся патологией желчного пузыря, сопровождается жалобами на тошноту. При проникновении микробов в стенку желчного пузыря и возникает воспаление, называемое острым холециститом. Данный недуг чаще всего возникает у женщин, не зависимо от наличия каменей в желчном пузыре. Помимо этого расположенность к такому заболеванию имеют люди, масса тела которых избыточна, так как уровень холестерина в их крови довольно высок, а именно он и является основным компонентом камней. Также к застою желчи могут принести сахарный диабет и беременность.
Застой желчи и инфекция являются основными причинами возникновения данного заболевания. Эти фактор обычно усугубляют друг друга.
Резкий переход от диеты к привычной жирной, обильной, острой, жареной пищи, большое количество крема на кондитерских изделиях, алкоголя или грибов способствует возникновению острого холецистита. Сразу возникают сильные боли, аналогичные желчной колике. Как правило, они могут отдавать в правую область над ключицей, спину или правую лопатку. Также может присутствовать металлический или горький привкус во рту, а также хроническое нарушение стула (понос или запор). В том случае, если появляется сопутствующее заболевание панкреатит, то боль затрагивает и левое подреберье. Люди преклонного возраста, у которых есть ишемическая болезнь сердца, могут одновременно страдать от боли с лева от грудины или за ней, так называемая рефлекторная стенокардия. Люди с таким диагнозом появляются тошнота и рвота. Первоначально она бывает только что съеденными продуктами, а позже – желчью или её примесями. Также может повышаться температура тела и становиться субфебрильной. При обследовании руками обычно определяются болезненные ощущения в правом подреберье и подложечной области, а на четвёртый день прощупываются болезненно увеличенные печень и желчный пузырь, похожий на округлое образование. Артериальное давление становится ниже, а пульс – чаще. У большинства страдающих этим недугом на третьи сутки возникает желтушность слизистых и склер, а также кожных покровов.
Острый холецистит обычно делится на несколько форм. К примеру, катаральная характеризуется умеренными болями продолжительностью не более недели, невысокой температурой, изменения в анализах незначительны. В том случае, если медикаментозное лечение было своевременным и правильным, то вероятность выздоровления высока. В противном же случае болезнь перетекает во флегмозную форму.
Эта стадия гораздо тяжелее предыдущей. Боли становятся сильными, возникает тошнота, а частая рвота не приносит облегчения. В связи с повышением температуры возникает озноб. Появляется потеря аппетита, общая слабость, анализ крови характеризуется существенным повышением лейкоцитов.
Наиболее тяжёлой формой данного заболевания является гангренозный холецистит. Здесь температура становится выше тридцати девяти градусов, возникает воспаление брюшины (перитонит). Если своевременно не произвести хирургическое вмешательство, то данная стадия для человека заканчивается летальным исходом.
Но стоит отметить тот факт, что у людей в возрасте и с ослабленным здоровьем вторая и третья стадии далеко не всегда имеют чётко очерченную картину, а температура может повышаться незначительно, да и раздражение брюшины не сильно, либо отсутствует вовсе.
Нарушением целостности стенки (перфорацией) желчного пузыря может осложниться острый холецистит в том случае, если он несвоевременно диагностирован. А позже может начаться желчный или гнойный перитонит, образуются свищи, острые холангиты и абсцессы.
Если же данному заболеванию сопутствует желче-каменная болезнь, то закупорка его протока или шейки пузыря провоцируют растяжение этого органа. Если же его содержимым является слизь, то развивается мукоце-ле, при содержимом невоспалительного характера возникает водянка, а если образуется гной, то эмпиема. Весьма частым осложнением является реактивный панкреатит, который представляет собой сопутствующее воспаление поджелудочной железы.
Из-за того, что признаки острого холецистита напоминают и иные болезни брюшной полости, его распознавание представляет определённые трудности. По своим симптомам он схож с острым пиелонефритом, острым аппендицитом, правосторонней почечной коликой, перфоративной язвой двенадцатиперстной кишки и желудка, панкреатитом.
Лишь клиническая картина помогает поставить правильный диагноз, а особое значение в лабораторных исследованиях имеет количество лейкоцитов. Благодаря УЗИ выявляется состояние магистральных желчных протоков, наличие камней в желчных путях, размеры поражённого органа и отёк его стенки. Что касается рентгенологического метода, то с его помощью можно увидеть обзорный снимок всей брюшной полости. Но начинается диагностика с жалоб больного и обследования внешних признаков.
Причины возникновения камней в желчном пузыре и методы лечения
Желчный пузырь — это небольшой мешочек, снизу прикрепленный к печени. Его главной задачей является скопление желчи, которая нужна для нормальной переработки жиров, поступающих в организм человека. Рассмотрим более подробно, почему возникают камни в желчном пузыре и что делать при их обнаружении.
Симптомы
Наличие камней в желчном пузыре обычно сопровождается такими симптомами:
- Частая тошнота и рвота.
- Отрыжка с горьким привкусом.
- Горечь во рту.
- Боль в животе, которая может иметь колющий, ноющий, сдавливающий и приступообразный характер. Локализация боли в правой нижней части живота. Периодичность – обычно возникает после приема пищи.
- Вздутие.
- Также иногда эта болезньпроявляется в виде болей в левой части груди. Такой симптом довольно часто путают со стенокардией.
- Неприятные ощущения в животе после физических нагрузок, употребления жирной пищи и стрессов.
Важно знать! При долгом нахождении камней в желчном пузыре у человека может развиться холецистит, так как данные образования травмируют стенки этого органа, и приводят к его воспалению.
Причины недуга
Камни в желчном пузыре образуются по таким причинам:
- Сильное воспаление данного органа.
- Перенасыщение желчи кальцием либо холестерином.
- Застой желчи.
- Уменьшение способности пузыря к сокращению.
К развитию вышеприведенных нарушений приводят такие факторы:
- Сильное ожирение.
- Многократные роды (более двух).
- Женский пол также больше подвержен развитию этого заболевания, нежели мужской.
- Прием женских гормонов.
- Холодный климат.
- Наследственная предрасположенность.
- Длительное лечение некоторыми препаратами (Циклоспорин, Клофибрат).
- Быстрая потеря веса.
- Соблюдение высококалорийной диеты с острой нехваткой клетчатки.
- Сахарный диабет.
- Болезнь Крона.
- Гепатит.
- Пожилой возраст человека.
- Неправильное питание (употребление чрезмерно жирной пищи с высоким содержанием холестерина).
- Сидячий образ жизни.
- Голодание.
- Цирроз печени.
- Перенесенные операции в желудочно-кишечном тракте.
Важно знать! Если у человека сочетаются сразу несколько таких факторов риска, то шанс выявления у него камней в желчном пузыре возрастает в несколько раз.
Диагностические процедуры
Чтобы начать лечение, очень важно правильно диагностировать болезнь и степень ее запущенности. Для этого следует пройти такие процедуры:
- Осмотр у доктора (пальпация живота и сбор анамнеза).
- УЗИ брюшной полости – это одна из самых важных процедур, которая поможет выявить камни, просмотреть их расположенность, размер и общее состояние желчного пузыря.
- Рентгенография.
- ЭндоУЗИ.
- Гемограмма (при сильном воспалении пузыря покажет число лейкоцитов и их фракции).
- Общий анализ крови.
- Общий анализ мочи.
Особенности лечения
Многие люди после диагностирования камней в желчном пузыре не знают, делать ли операцию либо можно обойтись без нее. На самом деле хирургическоеудаление таких камней не всегда необходимо. Итак, оперативное лечение не требуется в таких случаях:
- Если камни в желчном пузыре не большие либо представлены в виде мелкого песка. В таком случае больной может обойтись традиционным медикаментозным лечением и соблюдением диетического питания.
- Если человека не беспокоят серьезные боли, недомогание и тошнота, а все клинические показатели в норме.
- Если больной только после употребления жирной пищи ощущает тошноту, но при правильном питании чувствует себя нормально, то он может ограничиться приемом медицинских препаратов.
Традиционное лечениекамней в желчном пузыре предусматривает пероральный прием некоторых групп лекарств. При небольшом размере данных образований пациенту могут назначится медикаменты, среди которых будут:
- Спазмолитики от боли (Но-шпа, Папаверин).
- Антибиотики (Кларитромицин).
- Анальгетики (Анальгин).
- Препараты, которые способствуют растворению или выводу камней (Уролесан).
Когда нужна операция
Бывают случаи, когда медикаментозная терапия не помогает избавиться от камней в желчном пузыре. Тогда лечащий врач может назначить раздробление камней ударной волной.
При этом человеку не делается разрез на коже. Вместо этого процедура проводиться через специальное излучение. Измельченные частицы от камней выходят через кишечник путем дефекации.
Если даже такая процедура не улучшит состояние человека, то ему необходимо будет провести операцию под названием холецистэктомия.
Показаниями к ее назначению являются:
- сильная боль и тошнота у человека, которая не снимается обычными спазмолитиками и анальгетиками;
- приступы колющей боли в боку;
- частое обострение холецистита;
- наличие осложнений от камней в желчном пузыре;
- слишком большие камни в данном органе, которые не удалось измельчить и вывести из организма;
- различные отклонения в работе желчного пузыря.
Некоторые пациенты остерегаются операции под названием холецимтэктомия, так как бояться, что после удаления желчного пузыря их организм станет хуже работать, однако как показывает практика, ЖКТ тракт прекрасно справляется и без желчного пузыря. Человеку нужно будет только скорректировать свое питание.
Больше того, при проведении лапароскопической холецистэктомии пациент теряет минимум крови, а его ткани подвергаются совсем небольшой травматизации, поскольку брюшная стенка не будет разрезаться (операция проводиться путем нескольких проколов).
Профилактика
Чтобы не допустить образования камней в желчном пузыре, следует придерживаться таких рекомендаций:
- Вести активный образ жизни (заниматься спортом). Это может быть йога, фитнес, бег либо что-то другое. Главное, чтобы тренировки были регулярными.
- Поддерживать оптимальный вес.
- Перейти на дробное питание. Это значит, что кушать нужно часто, но небольшими порциями.
- Отказаться от ночных трапез.
- Сбалансировано питаться. При этом не нужно совмещать за один прием пищи мясо и рыбу, фрукты и фасоль и т.п.
- Меню должно быть хорошо сбалансировано. Большую его часть должны составлять белки (яйца, рыба, морепродукты), клетчатка (овощи и фрукты) и легко усваиваемые углеводы.
- Очень важно перейти на правильное здоровое питание. При этом сама диета может быть не очень строгой, однако с такими ограничениями:
- отказ от употребления соли и соленых продуктов;
- минимизация сахара в меню;
- полный запрет на жареное, копченое и жирное;
- нежелательно употребление кислых продуктов.
Для нормальной работы желчного пузыря ему все же требуются жиры, но только растительного происхождения. Потому в блюда полезно добавлять пару ложек оливкового масла, но не более того.
Полезная статья? Делись с друзьями!
По статистике у каждого 10 человека в желчном пузыре камни, но большинство людей об этом и не подозревает.
А между тем камни в желчном пузыре – это настоящая мина замедленного действия в организме, которая несет угрозу не только здоровью человека, но и его жизни.
Откуда же берутся камни в желчном пузыре и что с ними необходимо делать – об этом вы узнаете сейчас. С правой стороны боль, она начинается около ребер, потом начинает болеть рука и шея, после еды ноет и побаливает и так по 5 часов.
Эти симптомы могут соответствовать желчекаменной болезни, заболевание которое в последнее время встречается все чаще и чаще. От куда берётся эта каменная болезнь, как она лечится, чем опасна и как избавиться от неё?
Симптомы желчекаменной болезни.
- Боль, даже резкая, правое подреберье, шея, рука.
- Горечь во рту, тошнота, рвота.
- Температура, бывает и повышенная.
- Расстройство стула (метеоризм, диарея, запоры).
Симптомы это еще не все, объективным методом исследования служит ультразвуковая диагностика (УЗИ ). И сейчас такое исследование ни для кого не составляет пройти в любой клинике. Если конечно вам не лень и не наплевательское отношение к собственному здоровью.
Чем опасны и как возникают камни в желчном пузыре.
В составе желчи есть такие вещества как билирубин и холестерин. они находятся в растворенном состоянии и при определенных условиях они начинают оседать и формировать кристаллы. Так начинают формироваться желчные камни, которые способны закупорить протоки, после чего могут препятствовать выведению желчи и привести к воспалению желчного пузыря.
Естественно это сопровождается появлением боли, тошнотой, в отдельных случаях повышается температура и расстройство стула. Говоря по-простому #8212; это такой затор, как автомобильные пробки на дорогах. Некоторые считают, что это маленькие камни, но на самом деле они могут достигать до 20мм и более.
Если размер камней превышает размер протоков (3-5мм) желчевыводящих, то естественно происходит закупоривание. И такой камень растворить обычными терапевтическими методами не возможно, в таком случае приходится делать операцию, и основной причиной является то, что люди своевременно не обращаются к врачу и не проходят УЗИ.
Пока камни не закупорят проток желчного пузыря, можно совершенно ни чего не чувствовать в своем организме.
Как получается так, что камни образуются в желчном пузыре и их причины.
- Малоподвижный образ жизни, мало движений, отсутствие зарядки, прогулка на свежем воздухе. Данный фактор можно исключить, если вы работаете периодически на даче, пешком ходите на работу и т.п.
- Нарушение в питании, в частности жирная, богатая холестерином пища (жареная курица). В подкожном слое жира у курицы самое большое количество холестерина.
- Болезни органов пищеварения, сюда относится дисбактериоз кишечника, запоры. На самом деле это может пагубно отражаться на желчеотделениях и на составе желчи в том числе.
- Заболевание печени, гепатит.
- Заболевание желчного пузыря, холецистит.
- Злоупотребление алкоголем, но не его употребление.
Наличие камней в желчном пузыре служит достаточным основанием и угрозой для серьезных осложнений. Образованием пролежней на поверхности пузыря, сформировать свищ, т.е. перфорация желчного пузыря с излитием желчи в брюшную полость. Камень может открыться в кишечник и привести к очень неблагоприятной ситуации #8212; формирование кишечной непроходимости .
Такие ситуации требуют срочного лечения, причем интенсивного, хороших специалистов, чтобы оказать помощь и если человек оказался далеко или по каким-то причинам не смог вовремя обратиться за медицинской помощью, это может угрожать жизни.
Делать операцию по удалению камней или нет.
Делать или не делать операцию, чтобы избавиться от камней решает, конечно, пациент.
Но дело в том, что камни не только угрожают самому желчному пузырю. но и достаточно часто закупорка желчных протоков может привести к креативному воспалению поджелудочной железы – панкреатиту. А это заболевание еще более серьезное, грозное и более того оно заканчивается в некоторых случаях летальным исходом. Поэтому надо за своим здоровьем следить, пойти на консультацию к врачу гастроэнтерологу и по его направлению на плановую операцию.
И так, желчекаменная болезнь не только портит человеку жизнь, но и серьезно ей угрожает, поэтому в случае тех симптомов, о которых здесь говорилось, обязательно обратитесь к врачу.
Настало время не собирать, а избавляться от камней и это будет еще один шаг к вашему здоровью.
Источники: https://toshno.net/toshnota/215-toshnota-pri-kholetsistite, https://pdoctor.ru/zhelchnyj-puzyr/prichiny-vozniknoveniya-kamnej.html, https://budizdorov.com/zhelchnyj-puzyr/kamni-v-zhelchnom-puzyre
Комментариев пока нет!
Source: www.izlechisebya.ru
Когда случается приступ желчнокаменной болезни, его сопровождают неприятные симптомы: боль, температура, тошнота и рвота, расстройство пищеварения. Чтобы предотвратить обострение, важно знать, каковы причины таких состояний, что следует делать до получения первой врачебной помощи, каковы методы профилактики.
Причины приступа желчнокаменной болезни
Современная медицина понимает под желчнокаменной болезнью (ЖКБ) патологию, сопровождающуюся образованием камней (конкрементов), которые могут скапливаться в желчном пузыре, а также в протоках. Когда происходит полная закупорка протока камнем, наступает приступ ЖКБ. По статистике, от ЖКБ страдает 20% женщин и 10% мужчин. При этом у 60% пациентов приступов не бывает, хотя камни есть. При отсутствии лечения вероятность наступления приступа с каждым прожитым годом увеличивается на 2-3%.
Причинами образования камней являются воспалительные процессы в желчном пузыре, из-за которых выделяемый пищеварительный фермент густеет, его вязкость увеличивается. Естественный отток по протокам затрудняется. В результате в желчном пузыре осаживаются твердые нерастворимые частицы: соли кальция, пигменты желчи, холестерин. Постепенно они обволакиваются слизью, частичками эпителия, приобретая поначалу структуру песка, а со временем – камней.
Приступ при ЖКБ наступает из-за травматичной подвижки одного или нескольких желчных камней. Спровоцировать его может увеличение активности печени, спазм.
Перечень распространенных причин приступа желчнокаменной болезни:
- непосильная физическая нагрузка, особенно при резких и непривычных движениях тела;
- голодание или переедание;
- осложнение респираторно-вирусных заболеваний;
- злоупотребление жирными, острыми продуктами;
- прием гормональных лекарств;
- глистное или паразитарное заражение;
- длительное нахождение в позе наклона;
- панкреатит;
- наследственный фактор;
- ожирение.
Может возникнуть приступ болезни при беременности. Вынашивание плода серьезно влияет на работу печени, увеличивает на нее нагрузку с каждым триместром. Передавливание желчных протоков, провоцирующее холецистит, вызвано растущей плацентой, из-за него развивается застой желчи.
Чтобы понять, что делать во время приступа из-за камней в желчном пузыре, важно определить симптоматику. Вспомнить, что предшествовало болезни. Именно такие вопросы задаст пациенту врач.
Симптомы приступа
Первое, что чувствует человек в преддверии приступа, – желчная колика. После приема пищи она наступает через 1-1,5 ч. Часто это случается по ночам спустя несколько часов после того, как человек заснул. Основные симптомы приступа желчнокаменной болезни:
- Боль. Имеет резкий характер. Ощущают ее справа в животе со смещением в сторону желудка. Она становится постоянной, иногда отдает под правую лопатку или выше – в плечо и шею. Постепенно болевой синдром разрастается, захватывает все большую площадь. Приступ длится от нескольких минут до часов. В своей пиковой фазе может даже вызвать болевой шок.
- Тошнота. Носит длительный характер, но даже при опорожнении желудка пациент не чувствует облегчения. Перистальтика кишечника замедляется, наблюдается отчетливое вздутие живота.
- Множественные вегетативные расстройства: усиление потоотделения, тахикардия, скачкообразное изменение давления.
- Небольшое повышение температуры (до 38°С) подсказывает, что симптомы приступа спровоцированы камнями в желчном пузыре.
Состояние с развитием заболевания ухудшается настолько, что лежать спокойно в постели уже не получается. Крайне трудно найти приемлемое положение тела, чтобы уменьшить боль. Дыхание сбивается, а любое движение грудной клетки только увеличивает мучения. Проходит приступ тогда, когда камень выпадает в 12-перстную кишку либо после введения спазмолитика.
Если за 6 часов колика и другие симптомы приступа при желчнокаменной болезни не прекращаются, у врача есть основания подозревать обострение холецистита. Подъем температуры косвенно подтверждает развитие панкреатита и холангита. Температура может подняться до 39°С, а немного позже появляется желтуха.
Самый опасный признак приступа желчнокаменной болезни – твердый живот. Так ведет себя организм при разрыве желчного пузыря. Наступает перитонит. Первое, что следует делать при приступе из-за камней в желчном пузыре, – вызвать скорую помощь. Без срочной хирургической операции неизбежен летальный исход.
Как снять приступ желчнокаменной болезни
Врач обязан предупредить пациента, что одиночный приступ даже при своевременно оказанной медицинской помощи не будет единственным. Больному важно знать, что делать во время приступа желчнокаменной болезни, а также после него.
В дальнейшем приступы будут повторяться, а состояние – ухудшаться. Необходима комплексная терапия, но главное – сам человек должен изменить свой рацион, чтобы снизить нагрузку на печень. В крайнем случае, когда болезнь запущена и врач не может оказать действенной помощи консервативными методами, принимается решение о проведении операции – холецистэктомии (удаление желчного пузыря).
Первая помощь
Если пациент испытывает приступ боли справа в животе, которая только усиливается, а также все типичные симптомы желчнокаменной болезни, принимают следующие меры первой помощи:
- Постельный режим. Вставать до прекращения приступа нельзя.
- Голодание. Принимать пищу до полного восстановления после приступа запрещено.
- При повышении температуры укрыть одеялом.
- Если боль не нарастает, но и не проходит, на живот кладут пузырь со льдом, ни в коем случае не грелку.
- Пить воду нужно, особенно при тошноте. Она должна быть теплой.
- Отслеживать состояние, так как пациент может потерять сознание. В этом случае необходима срочная госпитализация.
Медикаментозная терапия
Самостоятельно до приема у врача или приезда скорой можно принять таблетку или сделать укол спазмолитика: Дротаверин, Папаверин, Мебеверин в минимальной дозировке. Это поможет снять острый болевой синдром.
Важно понимать, что эти лекарства не помогают камню выйти. Если конкремент останется в протоке и закупорит его, только в условиях клиники больному помогут.
Помощь в стационаре
Снимают болевой синдром инъекциями Папаверина или Дибазола. Внутримышечно вводят Но-Шпу или Эуфиллин. Анальгетики применяют в качестве вспомогательных болеутоляющих средств.
Если эти лекарства не помогают, вводят сильнодействующий препарат, например, Трамал, Атропин и т.д. Если рвота не прекращается, используют Церукал. Для восполнения потерь жидкости назначают питье на основе раствора Регидрона или Цитроглюкосолана.
Инъекции – крайние методы лечения, которые не применяют, когда прекращаются рвота и боль. В этом случае предпочтение отдается таблетированным препаратам. Если же глотание затруднено, лекарства вводят клизмой, например, комбинацией из Анальгина, Эуфиллиона и белладонны.
Если все принятые меры не дали ощутимого результата, врач рассматривает вопрос о необходимости проведения операции. Лапараскопическая холецистэктомия показана при размере конкрементов более 1 см в диаметре. При этом делают небольшие проколы в брюшной полости и через них осуществляют резекцию органа. Цена операции зависит от технологии, по которой выполняется. Скорость восстановления пациента и послеоперационный период могут значительно отличаться в зависимости от методики. Дальнейшее лечение болезни после удаления желчного пузыря подбирается индивидуально.
Правильное питание
Главная причина приступа болезни – несбалансированное питание, присутствие в рационе большого количества жиров, жареных блюд. После того как приступ остановлен, первый раз поесть можно только спустя 12 ч. Допустим овощной бульон либо компот без сахара. Только спустя сутки можно возвращаться в полноценному питанию.
Рекомендованная диета после приступа на 100% исключает:
- маринованные консервы, соленые и квашеные овощи и фрукты;
- колбасы и копчености;
- макароны;
- сдобную выпечку;
жирное и жареное;
- бобовые;
- острые специи и пряности, а также овощи (лук, редис, редька, хрен и т.д.);
- алкоголь.
Самые полезные после приступа желчнокаменной болезни продукты:
- супы на основе круп: рис, овсянка, манка;
- каши, сваренные или запаренные на воде;
- отварные овощи и печеные фрукты;
- курятина и рыба только в отварном или приготовленном на пару виде;
- сухари, черствый хлеб;
- кефир, айран, сыворотка, мацони, йогурт – без сахара.
После приступа можно питаться только дробно, от трехразовых приемов пищи отказываются, переходя на 5-6-разовое питание с интервалом 2-3 ч. Соблюдать такой режим необходимо 3-4 месяца, после чего можно допустить небольшие послабления.
Возвращаться к привычному графику питания разрешается через 8-9 месяцев после приступа. От употребления острой пищи рекомендуется отказаться совсем, так как она провоцирует спазмы.
Профилактика обострения желчнокаменной болезни
После курса лечения в стационаре назначают восстановительную терапию. В нее входят различные препараты, улучшающие работу печени, например, Эссенциале и другие гепатопротекторы. Важно предотвратить возможный приступ в будущем. Малоподвижный образ жизни, ожирение, диабет – факторы риска.
Как можно дольше следует придерживаться строгой диеты, рекомендован стол №5. От полуфабрикатов, продуктов быстрого приготовления необходимо отказаться. Пища должна быть свежей и сбалансированной в сторону увеличения доли белка и уменьшения жиров. Сладкое допускается только натурального происхождения: мед, сухофрукты, ягоды. Огромное содействие выздоровлению оказывают занятия физкультурой и отказ от курения, а также уход от стрессов (например, смена рода деятельности).