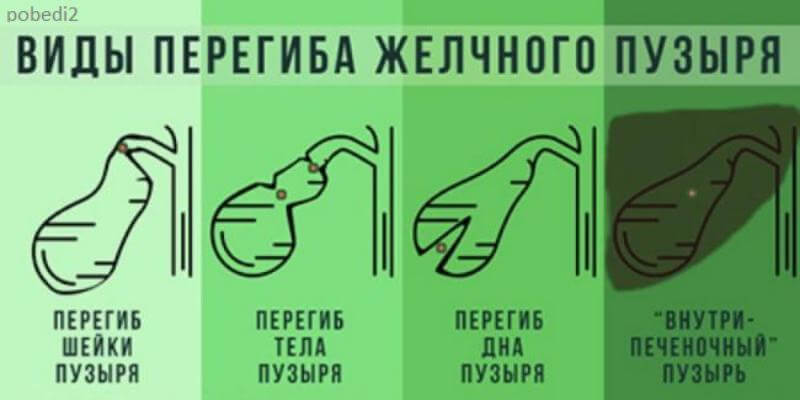
Болевые точки при заболевании желчного пузыря
Одним из информативных методов диагностики является пальпация. С ее помощью можно выявить ряд серьезных патологий у человека. Особой методикой является пальпация точек желчного пузыря. Этот орган имеет определенные особенности. Пропальпировать его у здорового человека нельзя, так как его размеры небольшие, а стенки мягкие. Поэтому для диагностирования разных болезней врачи применяют специальные методики. О них пойдет речь далее.
Особенности процедуры
Зная точки пальпации желчного пузыря, нормы реакции пациента на подобные воздействия, врач может выявить разные патологии в организме. Этот орган находится внизу правой доли печени. Он обладает относительно небольшими размерами. В длину он достигает 14 см, а в ширину – всего 5 см. Его консистенция мягкая. У здоровых людей желчный пузырь выступает из-под печени всего на один сантиметр. Поэтому прощупать этот орган невозможно, если в нем нет серьезных патологий.
Существует целый перечень недугов, из-за которых могут уплотниться стенки желчного пузыря. Чаще всего причиной становятся воспалительные заболевания. Также нарушают структуру его тканей опухоли, множественные спайки (появляются после перихолецистита, которым когда-то болел пациент).
Болезни желчного пузыря
Если желчный пузырь неестественно большой, прощупывается при пальпации, это может говорить о развитии таких недугов:
- опухоли (доброкачественные и злокачественные), метастазы;
- рак головки поджелудочной железы;
- водянка;
- желчнокаменная болезнь, которая сопровождается образованием большого количества камней в органе, закупоркой протоков;
- эмпиема (скопление гнойного содержимого в желчном пузыре из-за бактерицидной инфекции).
В перечисленных случаях специалист прощупывает орган под нижней границей печени. Желчный пузырь в этом случае расположен кнаружи от бокового края (латерального) прямой мышцы на животе. Он находится приблизительно в месте пересечения линии (горизонтальной), которая проходит параллельно девятой паре ребер.

Так как орган обычно не прощупывается, если нет ярко выраженных заболеваний, проводится воздействие на точки желчного пузыря и поджелудочной железы. Это эффективный метод диагностики, который позволяет выявить отклонения еще на ранней стадии.
Задачи осмотра
Каждый специалист, который проводит пальпацию, знает болевые точки желчного пузыря. Это позволяет не только определить, увеличен ли орган. Такая методика выявляет заболевания, даже когда желчный пузырь не увеличен. Надавливая на определенные точки, врач наблюдает за реакцией пациента. Если в том или ином месте появилась болезненность, это говорит о развитии определенного недуга.

Пальпация акупунктурных точек желчного пузыря позволяет выявить ряд воспалительных патологий в органе, а также в протоках и каналах, которые подходят к нему. Существует ряд особых симптомов, которые говорят о наличии патологии. Так, например, врач может определить наличие у пациента симптома Ортнера. Он появляется при простукивании по краю реберной дуги ребром ладони. Врач выполняет эту манипуляцию в месте, где расположен желчный пузырь. Если этот симптом присутствует, у пациента развивается воспалительный процесс в этом органе.
Чтобы подтвердить это предположение, врач проводит еще несколько манипуляций. В результате в большинстве случаев проявляется также симптом Образцова-Мерфи и Захарьина. Поколачивания ладонью в области желчного пузыря вызывают болезненность. Причем она при воспалении острая.
Пальпация позволяет определить не только тип заболевания, но и определить место его развития. Так, например, существуют точки канала желчного пузыря, его протоков. Подобным образом диагностируют хронические и острые формы заболевания органа. В ходе процедуры врач может оценить размеры поражения, определить характер стенок желчного пузыря и т. д.
Болевые точки
Чтобы выявить заболевание на ранних стадиях развития, врач проводит пальпацию по определенной системе. Он надавливает на точки желчного пузыря на животе и спине, определяя реакцию на подобные воздействия. Пальпация проводится в разных участках тела.

Методика включает в себя обследование в следующих зонах:
- Точка в месте латерального края прямой мышечной ткани живота к реберной дуге.
- Эпигастральная область.
- На 5 см правее пупка пальпируется холедохопанкреатическая зона.
- Между ноками мышцы грудино-ключично-сосцевидной находится точка диафрагмального нерва, которая относится к шейному сцеплению. При нажатии на нее может возникнуть боль в плече, под ключицей. Иногда она концентрируется в области подреберья справа. Такая проекция называется «френикус-симптом».
- На правом плече расположена акромиальная точка. Она наиболее выступает в сторону акромиального лопаточного отростка.
- Лопаточная точка. Находится рядом с нижним ее углом справа.
- Точки 8, 9 и 10-го позвонков. Это область Баоса.
Рассматривая точки желчного пузыря и симптомы определенных патологий органа, следует отметить, что иногда болезненность появляется при надавливании с правой стороны области с десятого по двенадцатый позвонки. Также можно обнаружить заболевание желчного пузыря, постукивая ребром ладони чуть правее области с девятого по одиннадцатый позвонок грудного отдела. Врач может также применять также прием не только постукивания, но и надавливания.
Особенности пальпации
При пальпации желчного пузыря применяют идентичные методики, как и при аналогичной процедуре печени. Существуют разные методики, позволяющие провести подобную процедуру. Некоторые из них даже не прописаны в специальных учебниках, но оказываются гораздо эффективнее. Одним из оригинальных способов пальпации является надавливание на точки тела, когда человек находится в положении сидя. В классической методике пациент должен находиться в момент процедуры в лежачем положении.
Простукивание канала желчного пузыря или иных его участков может проводиться по оригинальной методике. Пациент должен присесть на кушетку или жесткий стул. Далее он должен немного наклониться вперед. Руками нужно опираться о кушетку или стул. В этом положении мышцы живота будут расслаблены.
В ходе проведения пальпации врач наклоняет туловище пациента больше или меньше вперед. Также его просят выполнять определенные дыхательные упражнения. В это время врач надавливает на определенные точки на теле. В ходе дыхательных упражнений пациент выполняет движение животом. Врач находится спереди и справа от него. Левой рукой медицинский специалист удерживает за плечо пациента. Так он может периодически менять угол наклона туловища. Это позволяет добиться расслабления мышц живота.
Правая ладонь врача в момент подобного обследования находится сначала у правого наружного края прямой мышцы на животе. Она должна быть перпендикулярной передней брюшной стенке. В момент выдоха пациента врач погружает внутрь подреберья. Так он сможет добраться практически до самой задней его стенки.
После этого пациент делает медленный глубокий вдох. Печень в этот момент опускается на ладонь врача своим нижним краем. Этот орган можно хорошо ощупать в этот момент. Врач может оценить в этот момент эластичность ее тканей, чувствительность и общую характеристику нижнего края органа. В этот момент удается прощупать и желчный пузырь. Это позволяет выявить определенные патологии. При классическом способе пальпации нащупать желчный пузырь удается гораздо реже.
Выбор методики
Точки желчного пузыря прощупывают разными способами. Пальпация классическая имеет ряд недостатков. К исследуемому органу прикасаются только кончики пальцев врача. Поэтому обследовать подобным способом можно только наиболее выступающие области печени.
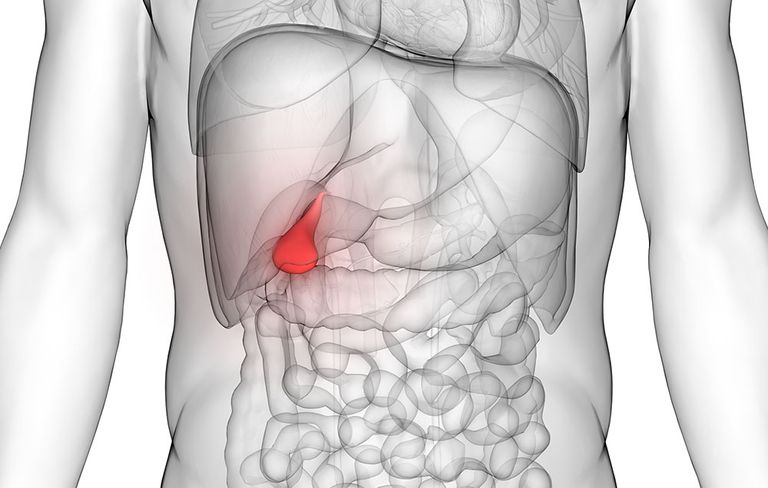
Если же процедура осуществляется, когда пациент находится в положении сидя, печень и желчный пузырь ощупываются всей поверхностью фаланг. Здесь пальцы наиболее чувствительные. Этот способ позволяет ощупать большую площадь органов в момент исследования.
Пальпируя точки желчного пузыря на теле, врач при помощи представленной методики может выявить причины болезненности в органе. Метод прощупывания в сидячем положении является наиболее информативным.
Могут применяться и иные методики диагностики. Так, пациент находится в лежачем положении. Врач кладет левую ладонь на реберную дугу. При этом большой палец его должен находиться на меридиане желчного пузыря. Точки на поверхности грудной клетки надавливаются остальными пальцами руки.
В момент вдоха врач ощупывает область, в которой должен находиться желчный пузырь. При этом он выполняет разнонаправленные скользящие движения. Исследователь должен последовательно погружаться в область под ребрами. Так проводится ощупывание нижней границы органа. В ходе проведения обследования врач применяет несколько разных приемов.
Приемы диагностирования
Точки проекции желчного пузыря можно пальпировать при помощи различных методик. Существует целый ряд официально утвержденных приемов, которые исследователь применяет в ходе этой процедуры. Они провоцируют возникновение болевых симптомов. По тому, какие ощущения возникают у пациента в ходе подобных манипуляций, врач может определить особенности патологии органа. Существует ряд определенных симптомов, которые возникают в ходе пальпации.

Так, например, чтобы определить симптомы Керра и Образцова-Мерфи, применяются пальпации проникающего типа. Чтобы установить наличие таких симптомов, как Грекова-Ортнера, исследователь поколачивает прилегающей к мизинцу (ульнарной) стороной ладони по реберной дуге справа.
При помощи специальных приемов удается выявить «френикус-симптом». Для этого врач надавливает указательным пальцем на точку между ножками грудино-ключично-сосковой мышцы. При возникновении болевых ощущений, можно сказать, что в органе развиваются патологические процессы. При этом они могут локализоваться рядом с органом. Мышцы в этом районе напряжены.
Многочисленные исследования подтвердили, что в ходе пальпации специальных точек можно выявить воспалительные процессы, которые происходят в желчном пузыре и его протоках, подводящих путях. Если мышцы напряжены в области проекции органа, это может свидетельствовать о воспалительном процессе, который развивается еще и в брюшине.
Наиболее болезненные ощущения могут определяться в области самого желчного пузыря, а также треугольнике Шоффара. Это область, которая ограничена воображаемой горизонтальной линией, проведенной выше пупка на 6 см. Второй стороной треугольника является срединная линия тела. Гипотенузой этого области является прямая, проведенная от пупка вправо и вверх под углом 45º.
Симптомы
В ходе процедуры пальпации возникают разные болевые синдромы при наличии патологии. Они могут быть разными. Для каждого симптома существует название и особое описание. Существуют следующие симптомы:
- Керра и Лепене. Выявляется при классической пальпации. Врач нажимает на выдохе на точку желчного пузыря. Кера и Лепене симптом при этом подтверждается в том случае, если боль локализуется в области, расположенной непосредственно над органом.
- Мерфи. Появляется при прерывании дыхания при глубоком вдохе. Это острая болезненность в животе. Она появляется при надавливании большим пальцем на область ниже реберной дуги приблизительно в области желчного пузыря. Другие пальцы врача в этот момент должны располагаться по краю дуги. Симптом Мерфи может появляться и при пальпации пациента в сидячем положении. Врач в это время находится за спиной человека. Он ставит пальцы на область желчного пузыря. Если дыхание пациента при глубоком вдохе в момент пальпации прерывается, это называют также симптомом Мерфи. Также появляется острая болезненность. У некоторых пациентов подобные ощущения развиваются самопроизвольно на фоне глубокого вдоха. Врач может даже не надавливать на желчный пузырь.
- Лепене. Болезненность усиливается при постукивании ребром кисти по области правого подреберья, когда пациент делает глубокий вдох. При этом при выдохе неприятные ощущения уменьшаются.
- Лидского. Возникает при хроническом холецистите. При этом мышцы становятся дряблыми и атрофируются в области правого подреберья.
- Баоса. Выявляет развитие острого холецистита. Болезненность появляется при надавливании справа (отступают на 4-5 см) от двенадцатого позвонка с небольшим смещением тканей.
- Сквирского. Выявляет холецистит. Боль появляется при надавливании ребром ладони на область, которая находится между девятым и одиннадцатым позвонками справа.
- Мюсси-Георгиевского («френикус-симптом»). Появляется при наличии патологий печени и желчного пузыря. Боль появляется в момент надавливания на точку, которая находится между ножками мышцы справа у верхнего края ключицы. Здесь находится нерв диафрагмы. При развитии заболевания раздражается эта акупунктурная точка. Канал желчного пузыря, ткани печени и желчного пузыря проверяют при помощи выявления этого симптома.
- Ортнера-Грекова. Позволяет выявить воспалительный процесс в желчном пузыре. Болевой синдром возникает при поколачивании ребром ладони по нижнему краю реберной дуги справа.
Это основные симптомы, по которым можно диагностировать те или иные патологии. Врач может выявить один или сразу несколько подобных проявлений. После этого принимается решение о дальнейших действиях.
Увеличение желчного пузыря
Надавливая на точки болезненности желчного пузыря, врач выявляет многие воспалительные процессы. Однако при появлении заболеваний в средней и запущенной стадии орган будет увеличен. Его можно будет прощупать. На фоне этого могут появляться болезненные симптомы при надавливании акупунктурных точек.
Увеличиться желчный пузырь может из-за развития таких заболеваний:
- появление камней внутри органа;
- скопление желчи, увеличение ее количества;
- накопление гноя в полости органа.
Эти процессы вызывают большую или меньшую болезненность. После пальпации врач назначает дополнительные диагностические процедуры. Только после этого ставят соответствующий диагноз. Кроме перечисленных причин, желчный пузырь может увеличиться из-за появления водянки. В этом случае орган заполняется отечной жидкостью вместо желчи.
Уплотнение стенок
Существуют разные болезни желчно пузыря. Точки, на которые надавливает врач, реагируют по-разному при наличии разных патологий. Дополнительные данные можно получить при пальпации непосредственно самого органа. Если при появлении некоторых болевых симптомов при надавливании точек будет установлено, что ткани желчного пузыря уплотнились, стали упругими, это свидетельствует о ряде патологий.
Подобные изменения могут появиться при закупорке протока камнем. При этом сам орган не увеличивается. Стенки не растягиваются, но сильно уплотняются. Также их структура становится неоднородной. При надавливании на желчный пузырь появляется болезненность.
Если же причина болезненных симптомов кроется в закупорке протока опухолью, орган будет увеличиваться в размере. В нем скапливается желчь. Он может приобрести яйце- или грушеобразную форму. Стенки будут упругими.
Если опухоль развивается в головке желчного пузыря, стенки напрягаются. Надавливание не вызывает болезненности. При дыхании орган может немного смещаться в сторону.
Рассмотрев особенности диагностики болезней желчно пузыря, точки пальпации и методы воздействия на них, можно понять методики выявления разных недугов этого органа.
Симптом Захарьина
– резкая боль при поколачивании в
области проекции желчного пузыря
С.Василенко –
резкая боль при поколач в обл желчного
пузыря на высоте вдоха
С. Образцова-Мерфи
– резкая боль при введении кисти рук в
область правого подреберья на высоте
вдоха
С Ортнера – боль
при поколач ребром кисти по правой
рёберной дуге
С. Мюсси-Георгиевского
– болезненность в точке диафрагм-го
нерва м.д ножками ГКСМ.
173. Болевые точки и зоны при заболеваниях желчевыводящих путей
Болевые точки при
поражениях желчного пузыря.
Пузырная точка —
пересечение наружного края правой
прямой мышцы живота с рёберной дугой.
Холедохо-панкреатическая
зона — треугольник между linea mediana
anterior и биссектрисой угла между linea
mediana anterior и linea umbilicalis и горизонтальной
линией на 6 см выше и вправо от пупка.
Точка Мюсси ( Гено
де Мюсси,N.F.O.Gueneau de Mussy,французский
врач) — на шее между ножками правой
грудино-ключично-сосцевидной мышцы,
точка диафрагмального нерва.
Точка у нижнего
угла правой лопатки.
очка у свободного
конца 11 и 12 правых рёбер.
У остистых отростков
8-9 грудных позвонков.
Точка Боаса (
I.I.Boas, немецкий .хирург) — на 8,5 см вправо
от остистого отростка 12 грудного
позвонка.
Положительный
симптом Кера ( H.Kehr, немецкий хирург) —
усиление или появление болезненности
на высоте глубокого вдоха при ударе
ребром ладони в области правого подреберья
по сравнению с болевым ощущением на
выдохе — признак холецистита.
Френикус — симптом
— болезненность в точке Мюсси (см.выше).
Симптом Мерфи (
J.B.Murphy, американский хирург ) — непроизвольная
задержка дыхания на вдохе при давлении
на область правого подреберья —
признак поражения желчного пузыря.
Симптом Ортнера
( N.Ortner, австрийский врач ) — боль при
поколачивании внутренним краем кисти
по правой рёберной дуге, симптом
положительный при заболеваниях печени
и желчных протоков.
174. Перечислите лабораторные и инструментальные методы исследования печени и желчевыводящих путей
Рентгенологическое
исследование
В последнее
десятилетие предложены различные методы
рентгенологического исследования
сосудов печени с применением контрастного
вещества. Наибольшее распространение
приобрела спленопортография —
кон-трастирование селезеночной и
воротной вены с ее внутрипеченочными
разветвлениями с последующей серийной
рентгенографией. Для этого под местной
анестезией производят пункцию селезенки
в восьмом — девятом межреберьях по
левой средней подмышечной линии и вводят
40 — 50 мл контрастного вещества (70%
раствор кардиотраста или триомбрина).
Через 2, 5, 10, 20, 35 и 45 с после этого делают
серию рентгеновских снимков с целью
комбинированного исследования
портальной циркуляции и состояния
желчевыделительной системы. На
полученных спленопортограммах можно
отчетливо видеть изображение
разветвлений вен, а по их сечению и
рисунку судить о наличии внепеченочных
и внутрипеченочных причин портальной
гипертензии, степени развития
коллатерального кровообращения,
характере распространенности и
выраженности патологического процесса
в печени (цирроз, первичные и метастатические
опухоли, кисты).
Для исследования
артериальной системы печени производят
целиако-г р а ф и ю — метод, основанный
на введении контрастного вещества в
чревную артерию через катетер;
последний обычно проводится в нее через
бедренную артерию и затем брюшную
часть аорты. Это исследование позволяет
выявить очаговые поражения печени
(первичные и метастатические опухоли,
кисты, абсцессы). Все перечисленные
сложные рентгенологические методы
исследования проводятся строго по
показаниям и с обязательным учетом
противопоказаний (острые заболевания
печени, геморрагические диатезы,
повышенная чувствительность к
препаратам йода и др.).
Для исследования
желчного пузыря и желчных путей широко
применяются методы пероральной
холецистографии и внутривенной
холеграфии. Холецистография основана
на пероральном введении йод-содержащего
контрастного вещества — билитраста в
дозе 3—3,5 г или иопа-ноевой кислоты
(холевида) в дозе 3 — 6 г на исследование.
Контрастное вещество больному дают
накануне вечером после легкого раннего
ужина. Всасываясь в кишечнике, контрастное
вещество улавливается печенью и
выделяется с желчью, затем попадает
в желчный пузырь, где благодаря его
концентрационной функции накапливается,
и содержание йода в желчном пузыре
постепенно нарастает. На следующий день
утром натощак больному производят
рентгенографию желчного пузыря. В норме
после 10—15 ч после приема одного из
указанных препаратов на рентгенограммах
выявляется отчетливая тень желчного
пузыря, что свидетельствует о сохранении
его концентрационной функции. При
нарушении концентрационной способности
желчного пузыря или непроходимости
пузырного протока тень желчного пузыря
на снимке отсутствует. При наличии
камней тень желчного пузыря выглядит
неоднородной, в ней определяются
участки просветления соответственно
числу и величине камней (рис. 118). Если
выявляется тень желчного пузыря и камни
в немотсутствуют, переходят ко второму
этапу исследования: больному дают
холе-цистокинетик (обычно 10 мл сырого
яичного желтка), вызывающий сокращение
и опорожнение желчного пузыря. На серии
снимков, сделанных через определенные
интервалы времени после этого, изучают
двигательную способность желчного
пузыря по общей продолжительности
периода опорожнения и величине желчного
пузыря максимальном сокращении. При
холеграфии контрастное вещество
(билигност) вводят внутривенно медленно
в дозе 30 — 40 мл 20% раствора. Через 5—10
мин после его введения при нормальном
состоянии печени на рентгенограммах
видно изображение крупных внутри- и
внепеченочных желчных протоков и
желчного пузыря (при проходимости
желчного протока). Метод холеграфии
позволяет не только получить на
снимках тень желчного пузыря и выявить
участки просветления в ней при камнях,
но и судить о положении, калибре и
проходимости внутри-и внепеченочных
желчных протоков. Холеграфия применяется
для исследования внутри- и внепеченочных
желчных протоков (например, у больных
после удаления желчного пузыря), а также
желчного пузыря у больных, у которых
при холецистографии тень желчного
пузыря не определяется. В последние
годы развитие эндоскопической техники
позволило разработать метод
эндоскопической (ретроградной)
холангиопанкреа-тографии, при котором
йодированное контрастное вещество
вводят в общий желчный и панкреатический
протоки посредством катетеризации
большого дуоденального сосочка при
дуоденофиброскопии, а затем производится
рентгенография. Этот метод позволяет
определить наличие структуры общего
желчного протока, его сдавление извне,
обнаружить задержавшиеся в нем желчные
камни.
Радиоизотопные
методы исследования Методы
радиоизотопного исследования функции
и структуры печени основаны на
возможности с помощью специальной
радиометрической аппаратуры
регистрировать и изучать распределение
и перемещение введенных в организм
изотопов радиоактивных веществ. Наиболее
часто в клинической практике используют
короткоживущие изотопы, с помощью
которых метят ряд неорганических и
органических соединений, избирательно
поглощаемых различными клетками
печеночной ткани. В настоящее время
практическое применение получили
следующие препараты: бенгальская роза
(калийная соль тетрайодхлорфлюоресцеина),
меченная Ш1, захватываемая гепатоцитами
печени, и коллоидный раствор золота
198Аи, захватываемый ре-тикулогистиоцитарными
клетками печени, селезенки, костного
мозга.
Радиоизотопная
гепатография производится с помощью
краски бенгальского розового, меченной
Ш1, стерильный раствор которой активностью
от 15 до 20 мкКи вводят внутривенно в
объеме 0,5 — 0,9 мл стерильного изотонического
раствора хлорида натрия. В дальнейшем
функцию печени исследуют с помощью
радиометрического прибора, сцинтилляционные
датчики которого располагаются над
областью сердца (для определения
выведения краски из крови — клиренс
крови), над правой долей печени (для
определения накопления и выведения
окраски) и центральной части живота
(для контроля за выведением препарата
через желчные пути в кишечник). Регистрация
изменения радиоактивности над всеми
указанными областями тела больного
производится в течение 60 — 90 мин, а
в некоторых случаях (при обтурационной
желтухе, различных формах цирроза
печени) время исследования может быть
продлено до 24 — 72 ч. Результаты изображаются
графически в виде гепато-грамм (рис.
119). У здоровых людей полупериод клиренса
(время полуочищения крови откраски и
время половинного поглощения краски
печенью) составляет от 10 до 15 мин. В
течение первых 2 мин после введения
краски наблюдается резкое нарастание
уровня радиоактивности печени,
характеризующее состояние ее кровотока.
В дальнейшем поглощение краски печенью
происходит медленно. Время максимального
накопления краски в печени в норме
составляет 16 — 22 мин. Время выделения
половинного количества краски из печени
в желчный пузырь и тонкую кишку (период
полувыведения) колеблется между 75—110
мин; через 24 ч в печени остается не более
2,5% введенного препарата. Таким образом,
радиоизотопная гепатография позволяет
оценить одновременно кровообращение
в печени, поглотительно-выделительную
функцию ее и проходимость желчных
путей.
При заболеваниях
печени скорость, степень поглощения и
выделения бенгальского розового
уменьшаются. В случае поражения
полигональных клеток особенно нарушается
процесс поглощения, а при воспалении и
главным образом при нарушении
проходимости желчных путей — выделительная
функция. Сканирование представляет
собой графическую регистрацию
распределения меченых соединений в
печени (гепатосканограмма). Для получения
гепа-тосканограммы больному внутривенно
вводят краску бенгальского розового,
меченную 1311, из расчета 3 мкКи/кг, в объеме
0,8 — 1 мл изотонического раствора
хлорида натрия, или 198Аи. Через 30 мин
производят сканирование. На сканограмме
здорового человека (рис. 120) отчетливо
определяются границы печени и
диффузно-равномерное распределение
радиоактивного вещества в ней. При
диффузном поражении печени (хронический
гепатит, цирроз) контуры ее неровны
и размыты, тень печени имеет выраженно
неравномерный, пятнистый характер:
наряду с участками нормальной штриховки
(нормального поглощения изотопа) имеются
большие участки с пониженным содержанием
радиоактивности, свидетельствующие о
понижении функциональной активности
полигональных клеток печени (рис. 121).
Очаговые поражения печени (первичный
и метастатический рак, эхинококковые
кисты) выявляются на сканограмме в
виде дефектов поглощения радиоактивного
вещества, т. е. очагов рассеянной
разреженности штриховки. Сканирование
с радиоактивным коллоидным золотом
позволяет определить общую активность
всей ретикулогистиоцитарной системы
и функцию мезенхимы печени и селезенки.
У здоровых лиц наблюдается преимущественное
накопление 198Аи в печени по сравнению
с селезенкой. При циррозе печени
поглощение 198Аи в увеличенной селезенке
возрастает. В последние годы разработан
метод цветного сканирования, при котором
на сканограммах визуально более легко
дифференцируются окрашенные различными
цветами зоны, отражающие разные степени
накопления изотопа в органах, методы
количественной обработки сканограмм,
а также метод сканирования с
использованием гаммакамеры, позволяющей
одновременно регистрировать активность
над всем органом (без.>передвижения
детектора над исследуемой областью)
и сократить время исследования. В тех
же случаях, когда сканирование не
позволяет четко установить диагноз,
можно прибегнуть к более сложному,
но точному рентгенологическому методу
— компьютерной томографии. Эхография
Эхография
широко применяется в гепатологии. С
помощью ультразвукового исследования
можно определить состояние печеночной
ткани, выявить кисты (почти в 90% случаев),
абсцессы (рис. 122), опухоли печени (почти
в 80% случаев). Последовательное применение
радиоизотопного сканирования печени
и эхографии еще более повышает точность
диагностики, облегчает дифференциальную
диагностику очаговых поражений печени.
Под контролем ультразвука можно проводить
прицельную биопсию печени. При диффузных
поражениях печени эхография позволяет
различить цирроз, гепатит, жировую
дистрофию, определить расширенную и
извитую воротную вену. Эхографиче-ское
исследование селезенки позволяет
установить ее расположение, выявить
увеличение (что может быть одним из
косвенных признаков цирроза печени),
изучить структуру этого органа. Еще
шире эхография применяется в диагностике
заболеваний желчного пузыря,
Эхография позволяет
установить расположение желчного
пузыря, выявить наличие в нем камней
(рис. 123), оценить состояние его стенок.
Правда, частота холелитиаза, выявляемая
с помощью эхографии, несколько ниже,
чем методом холецистографии, зато
преимущество этого метода особенно
наглядно в тех случаях, когда проведение
холецистографии или внутривенной
холе-графии невозможно (вследствие
гипербилирубинемии и желтухи, являющихся
противопоказанием к проведению этих
исследований, аллергии к применяющимся
для этих исследований контрастным
веществам или тяжелого общего состояния
больного).
Наличие метеоризма,
значительная толщина подкожной жировой
клетчатки при нарушениях жирового
обмена снижают точность эхографической
диагностики, однако эти же факторы
затрудняют исследование желчного пузыря
методом холецистографии.
С помощью метода
серой шкалы двухмерного сканирования
(В-сканиро-вание) можно исследовать
общий желчный проток, в ряде случаев
установить причину его закупорки
(камень, опухоль). Эхография позволяет
диагностировать так называемый
отключенный желчный пузырь при закупорке
пузырного протока камнем, водянку или
эмпиему желчного пузыря, возникающие
в этом случае, а также выявить рак
желчного пузыря, встречающийся
сравнительно нередко.
Пункционная биопсия
Пункционная биопсия
печени позволяет прижизненно изучить
гистологию печени, произвести
гистохимическое изучение пунктатов и
исследование их с помощью электронного
микроскопа, а также исследование
ферментов пече-
ночной ткани.
Пункционная биопсия применяется в
диагностически трудных случаях диффузных
заболеваний печени, строго по показаниям.
Используют два способа биопсии: «слепой»
и прицельный (под контролем лапароскопа).
«Слепым» способом пользуются при
диффузных поражениях печени, прицельным
— при очаговых (например, при подозрении
на опухоль).
Техника пункции
печени. Больной лежит на спине без
подушки, слегка повернувшись на левый
бок и запрокинув правую руку за голову;
производят соответствуфщую обработку
кожи и обезболивание места прокола 2 —
3 мл 1—2% раствора новокаина. В области
девятого межреберья по передней
подмышечной линии (место наиболее
широкой зоны тупости печени) стилетом
прокалывают кожу на глубину 2—4 мм и в
прокол вводят специальную иглу Менгини
(или ее модификацию по Блюгеру и
Синельниковой), внутри которой находится
поршень. Игла насажена на шприц, в котором
содержится несколько миллилитров
изотонического раствора хлорида натрия.
После прокола кожи часть изотонического
раствора выпускают, чтобы вытолкнуть
кусочки кожи и клетчатки, а затем
быстрым движением перпендикулярно к
поверхности кожи иглу вводят в печень
и поршнем засасывают в цилиндр печеночную
ткань. Полученный материал быстро
погружают в фиксирующий раствор, а затем
подвергают соответствующим исследованиям.
После пункции больной в течение суток
должен находиться в постели, а в течение
первого часа лежать на правом боку.
Осложнения при этом методе исследования
редки.
Лапароскопия
Лапароскопией
(перитонеоскопией) называется
эндоскопический осмотр брюшной полости
с помощью оптического прибора лапароскопа.
Современная лапароскопия позволяет
произвести не только осмотр органов
брюшной полости, но и прицельную биопсию
печени, цветное фотографирование и
хо-лангиографию (введение в желчный
пузырь и протоки контрастного вещества
с последующей рентгенографией).
Лапароскопию проводят в стационарных
условиях после предварительного
тщательного обследования больного.
Техника лапароскопии.
Больного укладывают на операционный
стол. Место прокола (обычно по средней
линии на 3—4 см ниже пупка или в
передне-боковых отделах мезогастральной
области кнаружи от прямых мышц живота)
обрабатывают обычным способом. Для
большей безопасности и создания лучших
условий для осмотра органов брюшной
полости предварительно накладывают
пневмоперитонеум (через тупо скошенную
иглу в брюшную полость вводят кислород,
углекислый газ или закись азота); при
асците жидкость выпускают. После
инфильтративной анестезии 0,25% раствором
новокаина делают скальпелем разрез
кожи размером 1 см в намеченном месте
и через него вкладывают троакар
лапароскопа; затем через тубус троакара
вводят оптический прибор (рис. 124). Осмотр
органов брюшной полости проводят в
определенной последовательности. В
зависимости от объекта исследования
(желудок, печень, желчный пузырь и др.)
меняют положение больного или
операционного стола. По окончании
лапароскопии воздух из брюшной
полости выпускают (остаток его всасывается
в течение нескольких дней), извлекают
троакар, а на кожу накладывают шов. В
течение 3 сут больной должен находиться
в постели.
При лапароскопии
удается осмотреть передневерхнюю и
нижнюю поверхности печени, определить
ее размер, окраску, характер поверхности,
состояние края и консистенцию, а
также значительную часть желчного
пузыря. Лапароскопию производят строго
по показаниям; ее применяют в тех
случаях, когда другие диагностические
методы исследования не позволяют
рас-познать природу заболевания. Особенно
ценно это исследование для диагностики
очаговых поражений печени (опухоль,
киста), установления причины асцита
неясного происхождения (цирроз, рак
печени, туберкулезный перитонит и
др.), при определении характера желтухи
(отличие механической желтухи от
печеночной и предположительное
определение места и природы механического
препятствия), при подозрении на рак
желчного пузыря, при спленомегалиях
неясного происхождения.
Лапароскопия
противопоказана при тяжелых заболеваниях
сердечно-сосудистой системы, легких,
геморрагическом диатезе, тяжелых формах
анемии и др.
Лабораторные
исследования:
пигментный обмен (0,5 мл сыворотки + 0,25
мл диазосмеси). При покраснении в теч-е
1 мин – прямая быстрая – есть связ-й
билирубин. Так же исслед-ся жировой,
белковый обмен, ферменты, обезвреж-щая
ф-ция печени, выделит-я ф-ция.