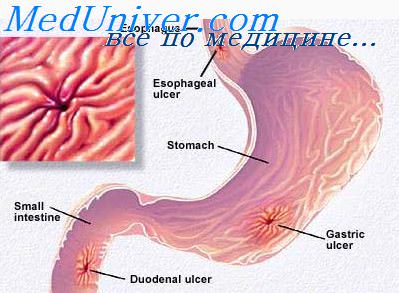
Анатомия желудка при раке
Гистологическая
структура опухоли
1. Аденокарцинома
2. Солидный рак
3. Скиррозный рак
(скирр)
4. Плоскоклеточный
рак
5. Недифференцированный
рак
6. Смешанный рак
Макроскопические
формы рака
1. Экэофитная
1.1. Бляшковидный
1.2. Полипообразный
1.3. Блюдцеобразный
1.4. Язва-рак
2. Эндофитная
2.1. Инфильтративно-язвенный
2.2. Диффузный
3. Смешанная форма
Локализация в
желудке
1. Пилороантральный
отдел (60-75%)
2. Малая кривизна
(12-18%)
3. Кардия (10-15%)
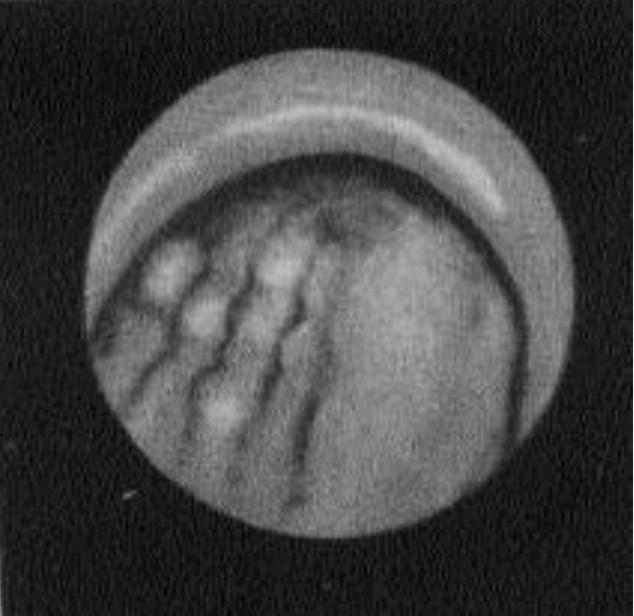
а
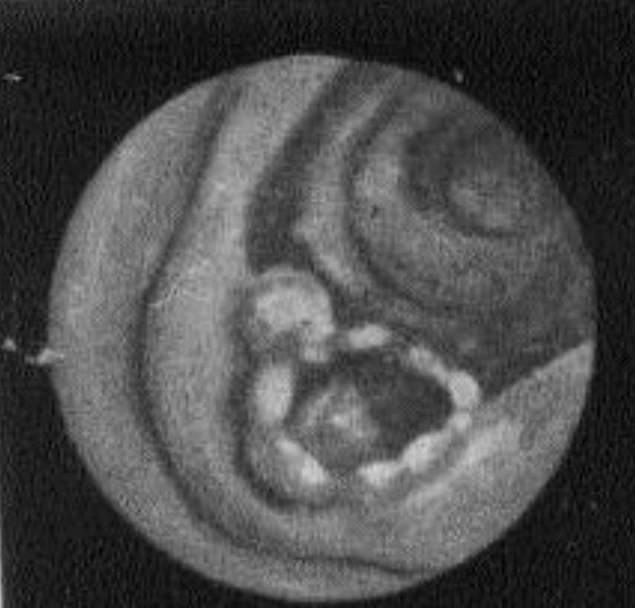

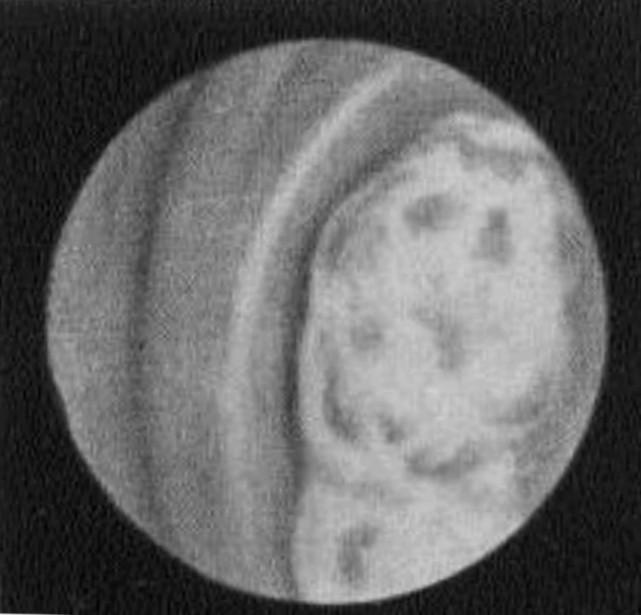
б в
Рис.
5.5. Фиброгастроскопия. Формы рака желудка
а
– полипообразная форма;
б – рак с распадом;
в – инфильтративная
форма рака
Пути метастазирования
Лимфогенный
(основной путь).Имплантационный
(при поражении всех слоев желудка
колонии клеток слущиваются, а затем
оседают в другом месте).Гематогенный
(печень, легкие, почки, кости и др.
органы).
Отдаленные
метастазы рака желудка наблюдаются
также в надключичные лимфатические
узлы (метастаз Вирхова), яичники (метастаз
Крукенберга), в дугласово пространство
(метастаз Шницлера).
Классификация
распространенности рака желудка (система
ТNM)
при поражении
средней и дистальной трети желудка:
I
стадия —
опухоль до 3…5 см, расположенная в
слизистой оболочке и подслизистом слое.
Регионарные метастазы отсутствуют:
T1-2N0M0
II
стадия —
опухоль от 3 до 5 см, не выходит за пределы
желудка с наличием одиночного регионарного
подвижного метастаза: T1-2N1M0
III
стадия —
опухоль более 5 см, выходящая за пределы
желудка (без прорастания соседних
органов и структур) или небольшая опухоль
при наличии множественных смещаемых
(удалимых) регионарных метастазов:
T1-2N2-3M0
IV
стадия —
опухоль, прорастающая в соседние
анатомические структуры или опухоль
любого размера при наличии отдаленных
метастазов T1-4N0-3M1
Клиника
Симптомы, свойственные
раку желудка можно разделить на 4 групп:
1. Местные симптомы:
Боль в эпигастрии
Отрыжка
(воздухом, горечью, тухлым)Тошнота
Рвота
Чувство
полноты в желудке и тяжести в эпигастрииИзжога.
2. Общие симптомы
Общая
слабость, повышенная утомляемость,
снижение трудоспособности.Депрессивное
состояние (апатия, потеря интереса к
окружающему)Отвращение
к пище, особенно к мясным продуктамБледность
кожных покрововПотеря
веса вплоть до кахексии в конечной
стадииПовышение
температуры тела
3.
Симптомы нарушения функции других
органов
Дисфагия
Диспепсия (вздутие
живота, частый жидкий стул и др.)Симптомы
вовлечения в опухолевой процесс смежных
органовИзменение характера
болей (прорастание в солнечное сплетение,
поджелудочную железу и др.)Икота
(вовлечение в процесс диафрагмы,
диафрагмального нерва)Зловонный
(каловый) запах изо рта (при фистуле
гастроколика)
4. Симптомы
осложнений опухоли:
Кровотечение.
Перфорация с
развитием перитонита
Ранние
клинические проявления рака желудка
(синдром малых признаков по А.С. Савицкому)
Немотивированная
общая слабость, утомляемость, снижение
работоспособностиУменьшение
или полная потеря аппетита, отвращение
к еде или некоторым видам пищи,
преимущественно мяснойЖелудочный
дискомфортБеспричинное
исхуданиеНарастающая
анемия с побледнением или желтушность
кожиПсихическая
депрессия.
В
зависимости от преобладания тех или
иных симптомов рака желудка выделяют
следующие клинические формы:
Гастралгическая
(боль в эпигастрии является доминирующим
симптомом)Диспептическая
(желудочный и кишечный дискомфорт)Стенотическая
(признаки нарушения проходимости пищи
из желудка, а также из пищевода в желудок)Анемическая
(превалируют симптомы малокровия)Кардиальная
(напоминает течение ИБС)Энтероколитическая
(характеризуется поносами)Печеночная
(желтуха и увеличение печени)Асцитическая
Немая
(без ярких клинических признаков).
Инструментальные
и лабораторные методы диагностики:
Общий
анализ крови (гипохромная анемия,
ускорение СОЭ)Биохимический
анализ крови (гипопротеинемия,
гипоальбуминемия, повышение глобулиновой
фракции, а при наличии Mts
– увеличение билирубина, повышение
активности печеночных ферментов).Анализ
желудочного сока (ахлоргидрия, обнаружение
раковых клеток при цитологическом
исследовании)Анализ кала на
скрытую кровь.Рентгенография
(скопия) желудка (локальное утолщение
или перерыв складок слизистой, её
атипичный рельеф, дефект наполнения с
неровными контурами, ригидность стенки
желудка)Фиброгастроскопия
позволяет визуально оценить форму
патологического процесса, степень
распространенности, произвести
прицельную биопсиюПатоморфологическое
исследование биоптатовГистологическое
исследование лимфатических узловЛапароскопия
Компьютерная
томография.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Патологическая анатомия рака желудка. Распространение рака желудкаРазличают три формы рака желудка: очерченную (грибовидную и блюдцеобразную), иифильтративную (диффузную) н смешанную, которая развивается отчасти экзофитно, инфильтрируя в то же время стенку желудка. При очерченных формах видимая граница опухоли, как правило, совпадает с гистологически устанавливаемой границей. Грибовидная и блюдцеобразная формы отличаются относительно медленным развитием и поздним мстастазироваиисм. В случае выполнения радикальной операции прогноз при них более благоприятен, нежели при смешанных и инфильтративных формах. При инфильтративных и смешанных формах границу опухоли и здоровой ткани установить нередко весьма сложно. Помимо упомянутых форм рака желудка, следует различать также язвенный рак (cancer ulceriforme), который развивается сразу же как язвенноподобная опухоль с распадом и центре и дает метастазы значительно раньше, чем блюдцеобразный рак. Рак из язвы желудка (cancer ex ulcere) протекает весьма злокачественно, нередко принимает форму блюдцеобразной опухоли. Целесообразно также назвать как отдельную форму рак из полипа желудка (cancer ex polipo). Особенностью всех форм рака желудка следует считать их тенденцию к распространению в сторону кардии и пищевода. Рак нижней трети желудка отличается, помимо этого, склонностью к циркулярному росту. На двенадцатиперстную кишку опухоли переходят нечасто; при этом они инфильтрируют стенку двенадцатиперстной кишки, не захватывая слизистой оболочки. По гистологическому строению различают аденокарциному, солидный, фиброзный рак и смешанную форму, при которой часть опухоли может иметь, например, строение аденокарциномы, а часть—солидного рака.
Распространение рака желудкаПри своем росте опухоль может прорастать не только все слои стенки желудка, но и соседние органы (печень, поджелудочная железа, селезенка, поперечная ободочная кишка, диафрагма). Опухоль может давать метастазы. Различают три пути метастазирования: по лимфатическим, кровеносным путям и имплантационное мстастазирование по брюшине (опухоль прорастает серозную оболочку). Наибольшее практическое значение имеет распространение метастазов по лимфатическим путям. Следует различать три основных пути лимфотока. Первый коллектор собирает лимфу в узлы, расположенные вдоль малой кривизны, малом сальнике и желудочно-поджелудочной связке, особенно в области левой желудочной артерии. Далее метастазы из этой области могут распространяться в область чревной артерии и аорты (неоперабельные случаи). Сюда собирается лимфа почти от всей правой половины желудка. Второй коллектор собирает лимфу из нижнего отдела желудка (большая кривизна желудка ниже селезенки и начальный отдел двенадцатиперстной кишки) в лимфатические узлы, расположенные по ходу a. gastrocpiploica dextra. Практическое значение имеют также метастазы в пространство между начальной частью двенадцатиперстной кишки и головкой поджелудочной железы. При запушенном раке метастазы нз этого коллектора могут распространяться в лимфатические узлы брыжейки тонкой кишки и парааортально. Третий коллектор собирает лимфу из оставшейся части желудка (дно, часть большой кривизны, часть передней и задней стенок) в лимфатические узлы, находящиеся в желудочно-селезеночной связке, воротах селезенки н по ходу селезеночной артерии. Знание путей метастазирования обязательно для выполнения радикальной операции, смысл которой заключается в удалении не только опухоли желудка, но и связочного аппарата с клетчаткой, в которых расположены регионарные лимфатические узлы. Операцию всегда следует выполнять, исходя нз предположения, что метастазы уже имеются; только тогда она будет достаточно радикальной. Метастазы во внутренние органы (печень, поджелудочная железа, почки, надпочечники и др.) имеют значение в том смысле, что. как правило, такие больные бывают неоперабельными. Для дооперационной диагностики IV стадии рака нужно знать некоторые типичные метастазы: Вирхова — в область левого надключичного пространства, Крукенберга — в яичники, Шницлера — в дугласово пространство В некоторых случаях при наличии солитарного метастаза в печень или поджелудочную железу выполняют комбинированную условно-радикальную операцию — резекцию желудка и печени или резекцию желудка и поджелудочной железы. Предраковые заболевания. В настоящее время доказано, что у людей с гастритом, особенно ахилическим, рак желудка развивается чаще, чем у здоровых. Подобные больные нуждаются в диспансерном наблюдении с целью своевременной диагностики развития рака желудка. Полипы желудка всегда являются потенциальным источником возникновения рака. Малигнизация полипов, по разным статистикам, может достигать 40% случаев. Лучшей профилактикой рака у этих больных является своевременное лечение полипоза. Язвы желудка весьма часто (по ряду статистик, в 10—50% случаев) переходят в рак. Понятно, сколь важны своевременное выявление н лечение (консервативное и хирургическое) больных язвой желудка. — Вернуться в оглавление раздела «Неотложная хирургия.» Оглавление темы «Язвенная болезнь желудка. Опухоли желудка»: |
Патологическая анатомия
Как уже было отмечено, рак чаще всего локализуется в пилорическом отделе и на малой кривизне желудка. В. В. Серов и О. А. Склянская (1972), основываясь па анализе 1342 больных паком желудка, установили следующие процентные соотношения локализации: пилорический отдел — 28,3%, малая кривизна — 37,3, кардиальный отдел — 11,6, большая кривизна — 6,7, дно — 0,5, тотальное поражение — 13,7, мультицентрический рост — 1,9% (рис. 16). Эти данные не совсем соответствуют сводной статистике С. Л. Холдина (1952): пилорический отдел — 60—-70%, малая кривизна — ю—15, кардиа — 8—10, передняя и задняя стенки — 2, дно желудка — 1, большая кривизна — 1 %.
Для удобства определения локализации опухолей в последние годы желудок условно стали делить на три отдела (верхний, средний и нижний): обе кривизны желудка делят на три равные части и проводят между соответствующими точками линии (рис. 17).
Локализация рака желудка

Рак желудка патологическая анатомия . МЦПК. Русаков В.И.
По характеру роста различают экзофитные формы (опухоль растет в просвет желудка) и эндофитные (растет в толще стенки желудка). Большинство хирургов и патологоанатомов по внешнему виду и характеру роста делят рак на четыре группы: полипозный (фунгозный), изъязвленный, инфильтративный и смешанный. Различают еще рак из язвы, первичный язвенный рак и бляшковидный рак. Особую группу составляют множественный (мультицентрический) рак и рак культи желудка.
Полипозный, полипообразный рак растет экзофитно, он имеет округлую, овальную или грибовидную форму с неровной поверхностью, нередко с изъязвлениями различной глубины. Эти опухоли чаще всего располагаются в антральном отделе, имеют широкое основание, но могут быть и на ножке, напоминая по форме большой полип (рис. 18, см. рис. 20). Полипозные опухоли, как правило, растут медленно, позднее других дают метастазы, граница их четко очерчена, причем макроскопическая граница опухоли почти точно совпадает с микроскопической. Ограниченные опухоли распространяются по здоровой стенке в пределах 1—2 см (Е. М. Бударина, 1952; Ю. В. Балтайтис и В. Г. Шлопов, 1971). Полипозные формы рака желудка составляют около 10—18% по отношению к другим формам. Гистологически они имеют строение аденокарциномы.
Изъязвленные формы рака желудка (составляют 12—13%) начинаются небольшим плотным узлом, который быстро изъязвляется. Растут они экзофитно, но мало выстоят над уровнем слизистой оболочки. Поэтому по виду их сравнивают с блюдцем, тарелкой, чашей (см. рис. 18). Они имеют вид большой язвы с приподнятыми краями и плоским серовато-красным дном, локализуются чаще всего в нижней трети желудка на задней или передней стенках и на малой кривизне. Изъязвленные формы рака имеют четкие границы, растут весьма медленно, метастазируют сравнительно поздно и имеют разницу между макро- и микроскопической границей около 1—2 см. Эти формы рака по гистологическому строению являются аденокарциномами, солидными формами рака, реже —скирромимелкоклеточнымраком.
Инфильтративные формы рака (составляют около 10%) растут эндофитно, инфильтрируют стенку желудка, вовлекая в процесс все слои и иногда долго не повреждая поверхность слизистой оболочки (рис. 19). Начинаются они небольшим ограниченным утолщением стенки желудка, нарушающим подвижность слизистой оболочки. Растут медленно, не склонны к изъязвлению, локализуются преимущественно в антральном отделе, но затем захватывают все новые и новые участки желудка, постепенно превращая его в ригидную хрящевой плотности трубку с толщиной стенки до 2—2,5 см. Такую форму рака долго называли linitisplastiKa. Это скиррозные раки: они богаты стромой (чем объясняется их плотность). При микроскопическом исследовании обнаруживается в общих чертах сохранившаяся структура; имеется лишь резкое утолщение подслизистого слоя и соединительнотканных прослоек в мышечной оболочке и небольшие тяжи в соединительной ткани мелких кубических раковых клеток (А. И. Абрикосов, А. И. Струков, 1954). Инфильтрирующие опухоли не склонны к метастазированию, границы их нечеткие, раковые клетки в сторону от видимой границы опухоли распространяются на 5—7- 10 см. Гистологически это чаще всего скирры, слизистые или мелкоклеточные раки.
Чаще всего встречаются смешанные формы рака. Они составляют около 60% (по С. А. Холдину), локализуются преимущественно в пилорическом и реже в кардиальном отделах. Они не имеют четких границ, быстро растут и рано мстастазируют. Смешанные формы рака сочетают в себе экзофитный и инфильтрирующий рост. Опухоль бугриста, имеет участок изъязвлений, инфильтрирует прилежащие стенки желудка, четких границ не имеет и распространяется от видимой границы на 3—4—5—7 см, что надо учитывать при выполнении резекции желудка (рис. 20).
Некоторые авторы (Е. Л. Березов, 1950; 1960; А. И. Абрикосов, А. И. Струков, 1954) выделяют еще одну форму рака желудка — рак из язвы, «язва-рак». С этим надо согласиться, ибо такая форма рака имеет патологоанатомические и клинические особенности (см. «Основы частной хирургии», т. 1, с. 345—346, рис. 110).
Надо иметь в виду и первично язвенную форму рака желудка, с которой многие хирурги знакомы недостаточно или вовсе не встречали ее. Впервые вопрос о первичной язвенной форме рака желудка был поставлен в 1937 году в Париже на II международном конгрессе гастроэнтерологов патологоанатомами (Konetczny, Bertran) и рентгенологами (Prevot, Gutman) и подробно обсуждался в 1962 году на VIII международном противораковом конгрессе в Москве (В. А. Фанарджян, Г. А. Даниелян), а также в 1961 году на VII Всесоюзном съезде рентгенологов и радиологов в докладахЮ. Н. Соколова и В. И. Петрова. Первично язвенная форма рака не имеет тенденции к увеличению и внешне может напоминать неспецифическую язву желудка (см. рис. 20). И. Л. Тагер (1952) дает характеристику роста этой формы рака и сравнивает его по виду с каллез-поп язвой: «Создается определенное впечатление, что увеличивающаяся язва разрушает краевой вал опухоли, а узкое кольцо вала экспансивно растет по периферии, разрушается в центре и в целом опухоль растет в форме увеличивающегося кольца. Одновременно дно язвы, выстланное типичной раковой опухолью, углубляется, прорастает в мышечные слои и дает белесоватое втяжение на серозной оболочке: язва очень похожа на каллезную» (стр. 81). Эта форма рака в дальнейшем своем развитии не превращается в блюдцеобразную, инфильтративную или в другую форму рака (Е. Л. Березов, 1960). Первично язвенная форма рака мало изучена, ее трудно отличить от язвы-рака (А. И. Струков). Гистологически это чаще всего мелкоклеточный рак или скирр.
А. И. Струков (1971), В. В. Серов, О. А. Склянская (1972) и некоторые другие патологоанатомы выделяют еще бляшковидную форму рака (гистологическиаденокарцинома), которая составляет около 1—2% по отношению ко всем другим формам рака, а потому большого практического значения не имеет (см. рис. 20).
Множественные (мультицентрические) опухоли встречаются редко. Они составляют 0,8—3,4% всех видов рака желудка (Wiendl, Piger, 1971; А. Г. Наджаров, Э. Д. Рафибекова, Р. М. Халилов, 1973). В. М. Вольская (1969) на материале института онкологии нашла 11,3% первично множественного рака желудка.
Следует иметь в виду и рак культи желудка, после резекции желудка по поводу язвы желудка или язвы двенадцатиперстной кишки. По данным Morgenstern, Yamakawa, Seltzer (1973), в мировой литературе к 1972 году было опубликовано описание 1100 случаев рака культи желудка.
Почти вес перечисленные формы рака сопровождаются распадом, что проявляется изъязвлением слизистой или образованием язвы на опухоли.
Обсуждая вопрос о распространении раковых клеток в стороны от видимой границы опухоли, надо иметь в виду не только форму и гистологическую структуру рака, но и его стадию. Ф. И. Лещенко (1955) установил, что в первой стадии раковые клетки обнаруживаются в 0,3 см от видимого края опухоли. В литературе долго обсуждался вопрос о возможности перехода рака с желудка на двенадцатиперстную кишку. Работами А. И. Жукова (1946), С. А, Холдина (1952), А. В. Мельникова (1968) установлено, что рак желудка в 2—3% переходит на Двенадцатиперстную кишку. Микроскопическое исследование показывает распространение раковых клеток на двенадцатиперстную кишку у 13,6% больных (И. С. Жоров, С. Я. Кахидзе, 1968 )на расстояние 1 — 1,5 см. В сторону пищевода при кардиальных опухолях раковые клетки распространяются на 1,5—3 см и в редких случаях на 4—6 см (П. Н. Напалков и соавт., 1974).
По гистологическому строению различают дифференцированные формы рака, к которым относятся аденокарциномы и солидные формы рака, и недифференцированные: слизистыйскирр, недифференцированный мелко- и крупноклеточный, плоскоклеточный, смешанные формы. По данным В. В. Серова и О. А. Склянской,аденокарциномы составляют 46,2%, солидный рак — 14,2, слизистый (коллоидный) — 3,7, скирр — 24,5, недифференцированный мелко- и крупноклеточный — 5,7, плоскоклеточный — 1, смешанные формы — 4,6%. Установлено, что у больных до 40 лет рак представлен наиболее злокачественными менее дифференцированными типами рака в 1,7 раза чаще, чем у больных более старших возрастных групп (В. В. Серов.О. А. Склянская).
Интенсивность злокачественности рака желудка делят на четыре степени: постепенный переход от типичной железистой структуры (1 степень) до полной потери дифференцировки клеток (4 степень), когда опухоль представлена клетками неправильной формы, не образующими железистых структур. Цилиндрические клетки постепенно превращаются в округлые неправильной формы.
Понятно, что с первых патологоанатомических проявлений рака, а нередко и перед началом этого процесса, развиваются изменения в слизистой оболочке желудка: дистрофические, дегенеративные и воспалительные. Urban (1968) подчеркивает преобладание метапластических изменений в слизистой оболочке: развивается картина «статической перестройки», выражающейся высокой интенсивностью метапластических изменений.
Раковая опухоль вначале поражает слизистую оболочку, затем прорастает подслизистую. мышечную, серозную, увеличивается в размерах и распространяется по стенке желудка, вовлекая в процесс лимфатические и кровеносные сосуды, связки желудка, а затем прилежащие и отдаленные органы.
Важнейшей особенностью рака является его способность к метастазированию, закономерности которого еще далеко не изучены. Огромные ОПУХОЛИ могут не давать метастазов и долго оставаться операбельными, а иногда небольшие опухоли дают раннее и быстрое метастазирование в отдаленные органы. Интенсивность метастазирования в определенной степени зависит от формы и типа рака. Чаще и раньше метастазируют смешанные опухоли, имеющие элементы инфильтрирующего роста, однако инфильтративные диффузные скирры метастазы дают поздно или не метастазируют. Склонность к метастазированию нарастает по мере снижения дифференцированности клеток.
Распространение (метастазирование) рака желудка на другие органы осуществляется четырьмя путями — лимфогенным, гематогенным, контактным (прорастание) и имплантационным.
По регионарным лимфатическим сосудам метастазы попадают в лимфатические узлы первого коллектора, затем второго и, наконец, в основной коллектор по трем основным путям оттока (см. «Основы частной хирургии», т. 1, с. 297, рис. 101). Раковые клетки по лимфатическим сосудам попадают в грудной проток и могут дать метастаз в левый надключичный лимфатический узел (вирховский метастаз), что, как правило, свидетельствует о запущенности заболевания. Анастомозирование лимфатических сосудов желудка с пупком объясняет возможность метастазирования в пупок. Об этом редком месте появления метастаза рака желудка надо помнить, так как он может быть единственным проявлением болезни и симулировать невправимую пупочную грыжу. Из забрюшинных лимфатических узлов у женщин метастазы ретроградно могут попасть в яичники (крукенберговский рак яичников).
Схема метастазирования рака желудка

Рак желудка патологическая анатомия . МЦПК. Русаков В.И.
Основным коллектором, собирающим метастазы по кровеносным сосудам (через систему воротной вены) является печень. Метастазы гематогенным путем могут попасть в любой орган, но чаще поражаются после печени легкие, селезенка, мозг, почки. Правда, Stankovic, Sander (1969), изучив частоту метастазирования рака желудка на секционном материале, установили, что метастазы в костную систему занимают второе место после печени.
Метастазы бывают одиночными, множественными, в одном и нескольких органах. Рак может прорастать соседние органы (поджелудочную железу, печень, селезенку, поперечную обо-Дочную кишку и ее брыжейку, диафрагму, почку), что может сопровождатьсяразличнымиосложнениями: кровотечением, образованием соустья с полым органом, панкреатитом, желтухой. Язвенные формы при разрушении стенки желудка (распад опухли) иногда дают прободение в брюшную полость. Распадающиеся раковые опухоли являются входными воротами для ин-Секции и могут осложниться абсцессами стенки желудка и Флегмоной, гнойными лимфангоитами и метастатическими гнойниками. Г. Ф. Андреев, И. И. Фихман (1975) описали случай осложнения рака желудка кровотечением, флегмоной и перфорацией. Распадающийся рак может вызвать саркоидную реакцию, которая представляет собой иммунобиологический процесс с развитием морфологических структур, тождественных саркоиднойгрануломе (В. С. Сидоров, 1973).
Отрывом раковых клеток и их имплантацией объясняют появление метастаза в дугласовом кармане (шницлеровский метастаз). Возможно имплактационное метастазирование ракового процесса по париетальной и висцеральной брюшине, причем могут быть местные метастазы в серозную оболочку желудка и прилежащих органов и тотальное поражение мелкими (с просяное зерно) метастазами всей брюшины. Такое обильное метастазирование (диссеминация рака по брюшине) сопровождается асцитом, иногда геморрагическим.
Классификация
В практической работе лечебных учреждений необходимо применение классификации рака желудка по системе TNM. Приведем эту классификацию из инструкции Министерства здравоохранения СССР, подготовленной Научно-исследовательским институтом онкологии им. Н. Н. Петрова (Ленинград, 1974).
Т — первичная опухоль
T1 — опухоль ограничена слизистой оболочкой желудка.
Т2 — опухоль вовлекает слизистую, подслизистую и мышечную оболочки, но через серозную оболочку не проникает.
Т3 — опухоль диффузно инфильтрирует всю толщу желудочной стенки без отчетливо определяемых границ (включая linitisplastica).
Tx — степень прорастания стенки желудка не установлена.
N — регионарные лимфоузлы.
N0 — метастазов нет.
N1 — метастазы в перигастральных лимфатических узлах в непосредственной близости от первичной опухоли.
N2 — метастазы в перигастральных лимфатических узлах, отдаленных от первичной опухоли, или расположенные по обеимкривизнам желудка.
Nx — метастазы в лимфоузлах не определены (например, лапаротомия не производилась).
М — отдаленные метастазы.
М0 – метастазов нет.
М1 – наличие отдаленных метастазов.
Деление на стадии
Стадия 1 — T1N0M0
T2N0M0
T3N0M0
Стадия 2 – T1N0M0
Стадия 3 – T1-4N1M0
T1-4N2M0
Стадия 4 – T1-4N1-2M1