Зуд от желчный пузырь при беременности
На боли в животе жалуются многие будущие мамы, и нередко связаны они с отклонениями в работе желчного пузыря. Смещение органов брюшной полости из-за роста матки и другие физиологические изменения способствуют застоям желчи и желчным коликам, которые приносят женщинам не только дискомфорт, но и могут в дальнейшем стать причиной развития серьезных хронических заболеваний пищеварительного тракта. В этой статье вы узнаете о воспалении и камнях в желчном пузыре при беременности.
Как беременность сказывается на работе желчного пузыря?
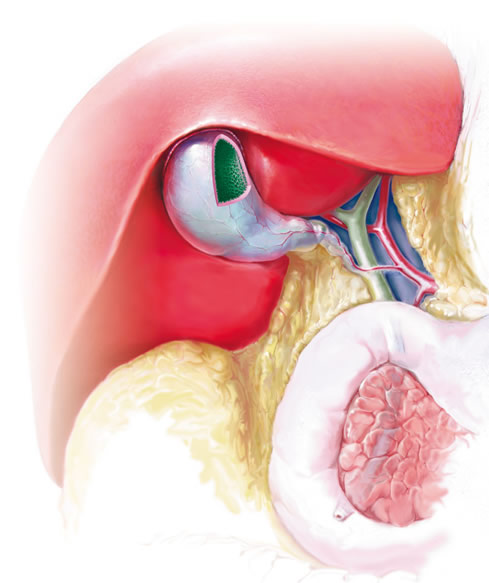 Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Как правило, для беременных из-за расслабляющего действия гормона прогестерона характерно замедление оттока желчи и, как следствие, неполное опорожнение желчного пузыря. Кроме прогестерона, способствовать этому может растущая матка (особенно на поздних сроках беременности), лишний вес, инфекционные заболевания и сахарный диабет. Все это вызывает застой желчи и возникновение хронического воспаления стенок желчного пузыря (холецистита), а также повышает риск развития желчнокаменной болезни. При этом образование камней может происходить совершенно бессимптомно.
Также причиной проблем с желчным пузырем во время беременности могут стать и нарушения его работы, которые были выявлены ранее. Они могут способствовать развитию токсикоза беременных с тошнотой и рвотой, нередко продолжающегося до 28-29 недель.
Какими симптомами сопровождаются нарушения работы желчного пузыря?
Обычно женщин с хроническим холециститом беспокоит чувство тяжести, а также острые или тупые боли в правом подреберье. Иногда такие боли появляются в левом подреберье или подложечной области и могут отдавать под правое плечо, ключицу или лопатку. Болезненные ощущения в большинстве случаев сопровождаются отрыжкой, изжогой, тошнотой, рвотой, вздутием живота, чувством горечи, иногда — ознобом, усиленным потоотделением или повышением температуры тела.
Все эти симптомы являются признаками желчной колики, возникающей из-за закупорки желчных путей. Такие боли появляются в течение пары часов после приема жирной пищи или других погрешностей в диете, из-за интенсивного шевеления малыша и даже отрицательных эмоций и, как правило, продолжаются от пары минут до нескольких часов.
Диагностика и лечение болезней желчного пузыря при беременности
Если у вас регулярно возникают симптомы заболеваний желчного пузыря, следует рассказать об этом своему врачу и пройти ультразвуковое исследование. Кроме того, для точной постановки диагноза врач может назначить вам лабораторные анализы крови и мочи на определение уровня билирубина, а также выявление активности в крови фермента аминотрансферазы.
Основными принципами лечения проблем с желчным пузырем во время беременности являются:
- диетотерапия
Она заключается в приеме пищи с оптимальным для каждого срока беременности соотношением белков, углеводов и жиров. При этом из рациона полностью исключаются маринады, жареные, острые и копченые продукты, пряности, а основной упор делается на употребление яиц, творога, сметаны, сливок, бульонов и супов из рыбы и мяса. Питаться рекомендуется дробно – 5-6 раз в день небольшими порциями, а между приемами пищи необходимо пить по стакану минеральной воды (исключение — третий триместр беременности).
- прием лекарственных средств
Во время приступов до посещения врача можно выпить но-шпу или поставить свечу папаверина. Однако если боль усиливается и появляются другие тревожные симптомы, то необходимо срочно отправиться к врачу. Практически всем будущим мамам с хроническим холециститом (кроме тех, кто страдает желчнокаменной болезнью) рекомендован прием желчегонных средств (лучше всего растительного происхождения). Их необходимо принимать короткими курсами один раз в 2-3 месяца: так беременность будет протекать благополучно.
- оперативные вмешательства
 Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Сами по себе заболевания желчного пузыря и приступы колик не вредят растущему в животике малышу. Однако если тошнота и рвота продолжается несколько месяцев, плод может недополучать питательные вещества из крови матери. Поэтому при появлении болей в животе, обязательно сообщите об этом своему врачу, наблюдающему за вашей беременностью. А женщины, желчный пузырь которых был удален до беременности, в течение девяти месяцев должны регулярно посещать не только гинеколога, но и терапевта.
Кроме того, всем будущим мамам, имеющим проблемы с желчным пузырем во время беременности, следует наблюдать за изменением его состояния и после родов: это позволит своевременно предотвратить появление возможных осложнений.
Во время беременности важно особенно тщательно относиться к своему здоровью. Тело женщины в этот период меняется. В частности, изменяется гормональный фон, что влечёт за собой пагубные последствия. На фоне этого возникает холестаз при беременности патологического характера.
Во время беременности важно особенно тщательно относиться к своему здоровью
Что такое холестаз
Важно знать, что такое холестаз для того, чтобы минимизировать вероятность заболеть, вовремя диагностировать недуг.
Состояние, при котором возникает застой желчи во внутренней части желчного пузыря, желчевыводящих протоков, является холестаз. Болезнь протекает в двух основных формах: острой и хронической форме.
Желтая по окраске желчь образовывается во время работы печени, затем накапливается в области печёночных долек. Затем попадает по внутрипечёночным, внепечёночным желчным протокам в желчный пузырь. Она состоит из желчных кислот, холестерина, фосфолипидов, билирубина. Организм беременной женщины в это время страдает от патологического процесса в области печени. Во время хронических проявлений джвп беременности диагностируют также проявление язвы двенадцатиперстной кишки или панкреатит. Такие недуги влияют на процесс нормального процесса оттока желчи.
По данным статистических исследований, дискинезия желчевыводящих путей при беременности является редким заболеванием. Риск возникновения недуга составляет около 1 % женской части населения. Они хорошо знакомы с его симптоматикой и проявлениями. Показатель заболеваемости находится на высоком уровне в странах Южной Америки, Скандинавских странах, например, в Швеции, Дании, Исландии. В этих странах значение показателя – около 15%.
Появляется болезнь холецистит в желчном пузыре при беременности от частого воздействия стрессовых ситуаций, переедания или гиподинамии.
Всем будущим мамам стоит обращать внимание на изменение состояния своего здоровья. В частности это касается нехарактерной симптоматики. Это зуд в ночное время суток на ладонях, подошвах. Со временем неприятные ощущения переходят на другие части кожного покрова. Цвет мочи женщины меняется, становится темной окраски. Холестаз при беременности проявляется в виде пожелтения кожи, глаз, частого, светлого стула.
Чтобы диагностировать холестаз во время беременности необходимо обратиться за помощью к врачу. После 15-20 дней наблюдения зуда можно сдать необходимые анализы.
Виды холестаза беременных
Различают внутрипечёночный и внепечёночный типы холестаза у беременных
Можно выделить несколько видов того, как проявляется дискинезия у беременных женщин. В целом, различают внутрипечёночную и внепечёночный типы. В свою очередь они делятся на формы.
Распознать болезнь можно по наступлению 10 недели беременности, хотя часто проявления недуга появляются раньше этого срока.
Причиной развития недуга могут стать проблемы образования желчи и отклонения в её оттоке. Можно к первой группе отнести длительное воздействие алкогольных напитков, поражение печени путем перенесённых вирусных болезней, интоксикации. После длительного приёма медикаментов или при диагностике цирроза, эндоксемии, ранее перенесённого застоя компонентов желчи в ткани может возникнуть внутрипечёночный холестаз беременных.
К второй группе причин относят Болезнь Кароли, диагностику туберкулеза, саркоидоза, других болезней.
Характеризуется внутрипечёночный холестаз беременных поступлением компонентов желчи в кровь и ткани. В большей степени это касается желчных кислот.
Вне печени проявляется внепечёночный холестаз, внутри органа показатель желчи повышается при внутрипечёночном типе.
Возникает печёночный холестаз при беременности при внепечёночной обструкции касательно желчных протоков.
Проявляется внутрипечёночный холестаз в трех формах. Функциональный тип характеризуется замедлением желчи пути своего прохождения. При морфологическом типе снижается канальцевый ток желчи, органических анионов, печеночной экскреции воды. Наблюдается задержка в крови определённых компонентов, которые отвечают за нормальный функциональный отток желчи при клиническом типе.
Симптомы и признаки холестаза у беременных
Можно выделить характерные для печёночного холестаза при беременности симптомы, которые проявляются следующим образом:
- чрезмерное попадание желчи в ткани и кровь;
- наблюдается уменьшенный показатель желчи в области кишечника, может полностью отсутствовать.
Во время холестаза у беременных наблюдается зуд кожного покрова
Среди признаков лечение желчевыводящих путей необходимо, если наблюдается зуд кожного покрова, процесс переваривания, всасывания нарушается.
При обострении дискинезии во время беременности наблюдается сухость кожного покрова, сон женщины нарушается. Вследствие этого наблюдается стресс, ухудшение самочувствия.
Выделяют третий триместр развития холестаза беременным женщинам, начиная с 28 недели. Из-за внешних проявлений иногда болезнь путают с аллергией.
На первом месяце жизни тяжело диагностировать болезнь. После 2-3 недели наблюдаются первые признаки. Пациента направляют на анализы, дополнительные обследования для качественной диагностики.
Последствия такой болезни может быть образование камней в желчном пузыре, возникновение цирроза, недостаточности.
Боли появляются во время обострений болезни.
В том случае, если диагностируется холестаз при беременности симптомы которого следующие:
- слабость организма;
- наблюдается уменьшение веса;
- изменяют свою структуру, цветовую окраску кал и моча.
Холестаз на поздних сроках симптомы проявляются в виде внутриутробной гибели плода, смертью при рождении. Часто среди осложнений выделяют преждевременные роды.
Может вызвать застой желчи при беременности авитаминоз. В этот период организм испытывает дефицит витамином. Проявляется остеопороз, следствием чего кости пациента хрупкие, становятся по своей структуре ломкими.
Диагностика холестаза беременных
Для диагностики холестаза у беременных используют УЗИ
Для диагностики используют исследования, в крови обнаруживают инфекции, определяют количество анемии, эритроцитов, лейкоцитов.
Предполагает диагностика и лечение болезни использование МРТ, КТ, УЗИ, проводится биопсия, а также эндоскопический обзор желчных протоков.
Метод диагностики состоит из несколько шагов:
- специалист определяет признаки болезни, травмы в области печени;
- назначают процедуру исследования крови;
- при осмотре определяют наличие или отсутствие желтухи, других аллергических реакций;
- проводят анализ мочи.
Холестаз при беременности на поздних сроках является опасным для здоровья матери и плода. Специалист в этом случае предлагает искусственные роды. При последующей беременности признаки болезни могут повторно проявляться.
Лечение холестаза беременных
Для того чтобы лечить застой желчи, необходимо учитывать индивидуальные особенности женщины. При возникновении воспалительных процессов, специалисты назначают курс антибиотиков.
Часто женщины не знают во время беременности что делать при возникновении, диагностики данного недуга. Зависимо от тяжести болезни, степени, характерной симптоматики специалист назначает определенные лекарства.
Желчегонным средством при беременности являются гепапротекторы Силимара, Хофитол
Желчегонным средством при беременности является гепапротекторы Силимара, Хофитол. В группу глюкокортикостероидов можно отнести Медрол, Метилпред.
Для того, чтобы снять проявления зуда кожных покровов используют Рифампицин, Урсодезоксихолиевую кислоту.
Внепечёночный холестаз при повреждении кожи лечат недуг с помощью регулярного облучения.
Для того, чтобы устранить болезненные ощущения в костях, женщине назначают глюканат кальция с расчетом 15 мг на 1 кг веса. В том случае, если наблюдается нехватка витаминов, необходимых для организма беременной женщины компонентов используют специальный поливитаминный комплекс. В нем находится увеличенное количество А, Д, Е – витаминов. При возникновении кровотечений назначают комплекс витамина К.
Лечение холестаза при беременности предполагает использование курса плазмофереза, гемосорбции для очищения крови от токсинов, вредных веществ.
Важно! Перед приёмом препаратов желчегонного действия стоит проконсультироваться со специалистом. Он подберет необходимый вариант с учетов индивидуальных особенностей, противопоказаний.
Диета при холестазе беременных
При возникновении недуга следует соблюдать определённую диету. Этот несложный метод лечения является достаточно эффективным.
Необходимо ограничить употребление бобовых культур, жирных сортов мяса. Следует исключить из своего рациона кисломолочные продукты, а также масло. Что характерно для диеты, так это исключение жирного , жаренного, острого. Это касается данной ситуации. Спиртных напитков, дыни и авокадо, кофе, зеленого чая нельзя употреблять в этот период лечения.
Беременность дискинезия желчного пузыря проявляется по-разному. Часто эта симптоматика неприятная, вызывает дискомфортные ощущения. Поэтому следует подкорректировать питание, исключить определенные продукты.
В целом рацион питания должен быть богатым на витамины, кальций, питательные микроэлементы. Желательно в этот период употреблять свежие соки, овощные бульоны, каши, хлебцы из отрубей.
Народные методы
Полезное и эффективное средство лечения холестаза у беременных – свекла
Помимо традиционных методов лечения, можно выделить народные средства. Отвар зверобоя используют в качестве средства, которое имеет желчегонный, противовоспалительный эффект. Для приготовления отвара средство в сухом виде заливают кипяченой водой (1 ст.л. : 1 стакан). За один час до приема еды необходимо употреблять настой.
Полезное и эффективное средство лечения – свекла. Для приготовления ее очищают, режут мелкими квадратиками, затем варят. Четыре раза по 1 ст.л. нужно принимать продукт. Трава душицы часто используется в этой области. Для приготовления используют 30 г растения в сухом виде. После кипячения на протяжении часа настаивают. Важно после процеживания употреблять настой на голодный желудок.
Средства народной медицины эффективны в борьбе с воспалительными процессами. Они улучшают отток желчи. Можно выделить много рецептов с использованием целебных трав, которые действительно помогают справиться с недугом.
Перед их применением важно проконсультироваться с лечащим врачом для избегания негативных последствий, осложнений. Ведь, как известно, самолечение во время беременности, не приемлется.
Выводы
Для того, чтобы избежать возникновения данной болезни, следует вести активный, здоровый образ жизни. Это касается периода, когда женщина только находится в положении, а также и после него.
Важно придерживаться основ правильного питания, регулярно проходить обследования у врачей. Таким образом, можно избежать появления недуга, а при его возникновении – своевременно обнаружить и вылечить.
Видео
Внутрипеченочный холестаз беременных.
Желчь и желчные протоки
Желчь – это важная биологическая жидкость с неприятным запахом и горькая на вкус. Она выделяется печенью и по внутрипеченочным желчным протокам поступает сначала в желчный пузырь, где накапливается, а затем в двенадцатиперстную кишку. Желчь содержит в себе различные компоненты, которые участвуют в пищеварении:
-активируют ферменты, необходимые для переваривания белков;
-обеспечивают смену желудочного пищеварения на кишечное;
-эмульгируют жиры;
-активируют моторику кишечника;
-стимулирует продукцию и кишечных гормонов.
Несбалансированная по составу желчь может вызывать выпадение желчных камней в печени, желчном пузыре или в желчных путях. Уменьшение поступления желчи в кишку называется холестазом. Если причины локализованы внутри печеночных протоков, диагностируют внутрипеченочный холестаз.
Почему возникает холестаз у беременных?
Заболевание возникает у 80-90% женщин во второй половине беременности, и его развитие связано с подъемом уровня эстрогенов в этот период. Предполагается, что избыток эстрогенов, с одной стороны, стимулирует процессы образования желчи, с другой, – тормозит ее выделение.
Определенная роль в развитии внутрипеченочного холестаза беременных отводится наследственным дефектам. Основу возникновения заболевания составляют следующие генетически обусловленные процессы:
-повышенная чувствительность печеночных клеток (гепатоцитов) и внутрипеченочных протоков к половым гормонам;
-дефекты синтеза ферментов, ответственных за транспорт компонентов желчи от клеток печени в желчные протоки;
-образование патологических (ненормальных) желчных кислот, которые не транспортируются.
Снижение выделения желчи способствует ее скоплению в клетках печени и желчных путях. Накапливаясь, она может вызвать некроз (разрушение) клеток печени и усилить холестаз. Все это активирует процессы апоптоза (гибели) гепатоцитов, «обломки» которых поступают в кровь. При этом задерживаются и начинают циркулировать в крови токсические желчные кислоты.
Таким образом, в основе формирования жалоб при холестазе лежат три фактора:
1. уменьшение количества или отсутствие желчи в кишечнике;
2. избыточное поступление желчи в кровь и ткани;
3. воздействие компонентов желчи и ее токсических метаболитов на печеночные клетки и канальцы.
Другие причины кожного зуда у беременных
Нередко синдром внутрипеченочного холестаза развивается у женщин с имеющимися еще до беременности заболеваниями желчевыводящей системы. При этом основной причиной расстройств являются воспалительные процессы в печени, приводящие к нарушению синтеза желчи, уменьшению давления в протоках и желчном пузыре и в связи с этим — к хроническому «застою» желчи, что являются предрасполагающим факторами для формирования камней.
Кроме перечисленного, синдром внутрипеченочного холестаза у беременных могут вызывать и другие факторы, о которых важно помнить:
-вирусные гепатиты (А-Е, CMV, вирусы Эпштейна-Барр, Коксаки, ЕСНО, герпеса I, II, IV типа, реовирус III типа, парвовирус В19),
-алкоголизм,
-аутоиммунная гемолитическая анемия (снижение гемоглобина),
-некоторые бактериальные инфекции,
-прием лекарственных препаратов,
-застойная сердечная недостаточность,
-тиреотоксикоз,
-прогрессирующий семейный внутрипеченочный холестаз (развивается с самого детства),
-синдром Дабина-Джонсона (наследственный дефект транспортной системы канальцев гепатоцитов).
Тяжелые формы холестаза необходимо отличать от поражений печени при гестозе, HELLP-синдроме, острой жировой дистрофией печени и пр.
Как выявить холестаз?
Зуд беременных сегодня считается начальной стадией или стертой формой внутрипеченочного холестаза. При этом заболевании, кроме зуда, появляются следующие жалобы:
-желтуха,
-мучительная изжога,
-отрыжка воздухом,
-дискомфортом в эпигастрии и правом подреберье,
-потемнение мочи, обесцвечивание кала (свидетельствуют о прогрессировании заболевания).
Заболевание может возникнуть при любом сроке беременности, но чаще отмечается в III триместре. При появлении характерных жалоб необходимо обратиться к врачу и пройти обследование. При лабораторной диагностике у пациентки с холестазом в сыворотке крови определяются повышенными:
-билирубин (в основном за счет его прямой фракции);
-желчные кислоты;
-экскреторные ферменты (щелочная фосфатаза, γ-глютамилтранспептидаза, 5-нуклеотидаза);
-холестерин, триглицериды, β-липопротеины;
-аланинаминотрансфераза (АЛТ),
-аспартатаминотрансфераза (АСТ),
-лактатдегидрогеназа (ЛДГ).
Внутрипеченочный холестаз может быть различной степени выраженности: легкой (уровень желчных кислот варьирует в интервале 10-20 мкмоль/л), среднетяжелой (20-40 мкмоль/л) и тяжелой (более 40 мкмоль/л).
При прогрессировании заболевания отмечается формирование тромбозов во всех органах, в том числе в плаценте. Об этом свидетельствуют изменения свертываемости: повышенная продукция тромбина, фактора Виллебранда, D-димера, увеличение тканевого активатора плазминогена) на фоне снижения уровня тромбоцитотов, антитромбина ІІІ, протеина С.
Ультразвуковое исследование при внутрипеченочном холестазе помогает выявить изменение акустической плотности печени, расширение внутрипеченочных желчных ходов, увеличение размеров желчного пузыря, признаки билиарного сладжа (англ. sludge — осадок, комок сгустившейся жидкости): эховзвесь; сгустки; микрохолелитиаз; холестериновые полипы желчного пузыря; замазкообразную желчь; камни в желчном пузыре.
Осложнения беременности при холестазе
Ранее считалось, что зуд – это естественный симптом, сопровождающий беременность, и этой важной клинической проблеме долгое время не уделяли должного внимания. Однако сегодня установлено, что внутрипеченочный холестаз беременных чреват развитием различных осложнений.
Установлено, что при этом заболевании частота преждевременных родов возрастает в 2,5 раза, риск развития респираторного дистресс-синдрома (нарушения дыхания) новорожденных — на 35%. Также при холестазе высока вероятность возникновения гипоксии плода, задержки его развития, послеродовых кровотечений.
Поэтому при выявлении признаков холестаза беременной следует находиться под тщательным врачебным контролем, следить за функцией печени и состоянием плода.
Лечение внутрипеченочного холестаза
Обязательным условием лечения холестаза является отмена всех лекарственных препаратов, кроме жизненно необходимых, и применение диеты с ограничением жиров. Необходимо увеличивать содержание белков (до 120 г/сут) в рационе, употреблять продукты, обогащенные липотропными ферментами (овсяную и гречневую кашу, творог), витаминами группы В, линолевой и фолиевой кислотами.
При холестазе проводится симптомтатическое лечение, основная задача которого — подавление кожного зуда. С этой целью в течение 1-2 недель применяются лекарственные средства, связывающие избыток желчных кислот в крови (холестирамин).
Для лечения холестаза также назначают препараты урсодезоксихолевой кислоты (урсофальк, урсосан), оказывающие защитное (мембраностабилизирующее) действие на клетки печени и протоков. В результате в крови уменьшается содержание потенциально токсичных кислот, тем самым устраняются предпосылки для проявления холестаза, улучшается функциональное состояние печени.
Кроме того, препараты урсодезоксихолевой кислоты снижают транспорт желчных кислот через плаценту к плоду, что уменьшает вероятность развития его токсического повреждения. Терапия проводится с момента выявления симптомов до родоразрешения.
При жалобах на отрыжку, изжогу и дискомфорт в области желудка дополнительно используются следующие медикаменты:
-антациды (маалокс, альмагель, фосфалюгель);
-ингибиторы протонной помпы (омепразол, пантопрозол, эзомепразол);
-селективные спазмолитики (дюспаталин);
-желчегонные из группы холецистокинетиков.
Лечение беременных со среднетяжелым и тяжелым холестазом проводится стационарно. К терапии уроксаном добавляют гепатопротекторы с антидепрессивной активностью (гептрал) внутривенно капельно в дозе 800 мг в сутки.
Положительный эффект наблюдается при применении препарата артишока (хофитол). Терапию начинают с внутривенного введения в течение 6-12 суток, затем переходят на таблетки (по 2 шт. 3 раза в день за 15-20 мин до еды) под контролем активности трансаминаз и свертываемости крови.
Течение родов и послеродовый период
Роды у пациенток с внутрипеченочным холестазом необходимо проводить в лечебных учреждениях, где будет обеспечено оптимальное лечение преждевременно родившегося ребенка. В критических ситуациях при появлении опасности для плода роды вызывают (индуцируют) на сроке 36 недель беременности, что снижает риск гибели плода. Кесарево сечение у беременных с холестазом выполняется чаще, чем у здоровых женщин.
После родов симптомы холестаза, как правило, исчезают, но не всегда. В послеродовом периоде могут сохраняться повышенные уровни билирубина и щелочной фосфатазы, а также по данным УЗИ определяться гипокинезия желчного пузыря, эховзвесь, камни.
В целях профилактики камнеобразования в послеродовом периоде пациенткам с легким и среднетяжелым течением холестаза рекомендуется прием урсосана в профилактической дозе (2 капсулы после ужина) в течение 3 месяцев. При тяжелой форме дополнительно после родов назначается гептрал, что позволяет быстро нормализовать биохимические тесты.
Берегите себя, цените свое здоровье!
Всегда с вами,Ольга Панкова
Ссылки по теме:
Школа женского здоровья Ольги Панковой
Форум «Беременность»

