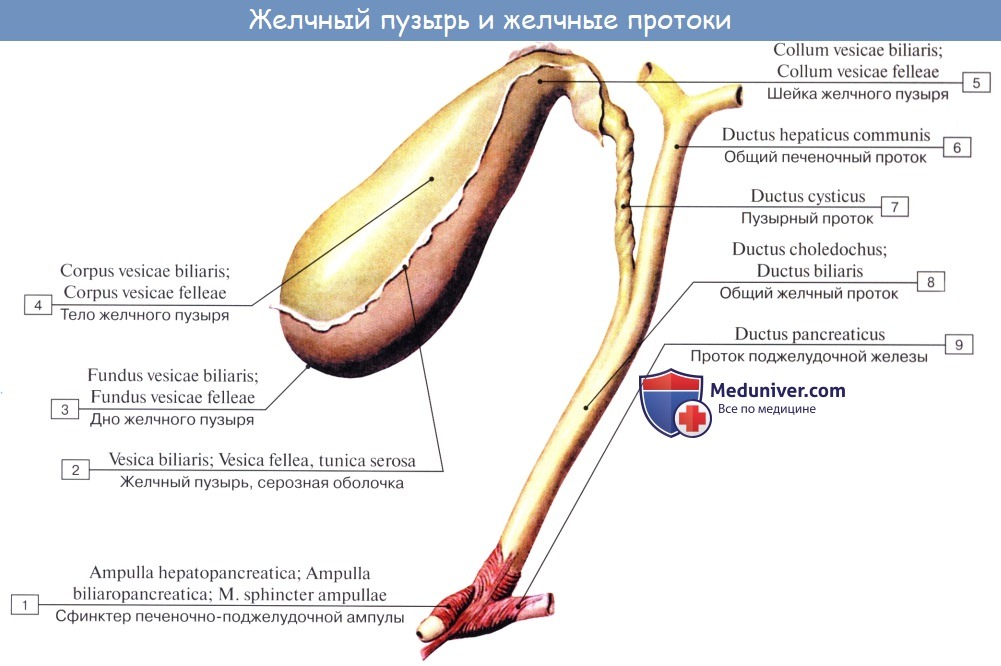
Желчный пузырь vesica fellea
Скелетотопия:
Дно
желчного пузыря, fundusvesicaefelleae,
выходит из-под нижнего края печени на
уровне соединения хрящей VIII и IX правых
ребер, что соответствует месту пересечения
правого края прямой мышцы живота с
правой реберной дугой. Синтопия:
Он
расположен в ямке желчного пузыря на
висцеральной поверхности печени.
Размеры:
oбъем
желчного пузыря колеблется от 30 до 50
см3, длина его 8—12 см, а ширина 4—5 см.
Функция:
является резервуаром, в котором
накапливается желчь
Строение:
имеет грушевидную форму. Более узкий
конец пузыря направлен к воротам печени
– шейка желчного пузыря, collum
vesicae felleae [biliaris].
Между дном и шейкой – тело желчного
пузыря, corpus
vesicae felleae /biliaris/.
Шейка пузыря продолжается в пузырный
проток, ductus
cysticus,
сливающийся с общим печеночным протоком.
Строение
стенки
1.
Серозная оболочка, tunica
serosa.
В тех местах, где серозная оболочка
отсутствует, наружная оболочка –
адвентиция.
2.
Мышечная оболочка, tunica
musculаris.
3.
Слизистая оболочка, tunicamucosa,
образует складки, а в шейке пузыря и в
пузырном протоке формирует спиральную
складку, plicaspirаlis.
ОБЩИЙ
ЖЕЛЧНЫЙ ПРОТОК, DUCTUS CHOLEDOCHUS (BILIARIS)
располагается между листками
печеночно-двенадцатиперстной связки,
справа от общей печеночной артерии и
кпереди от воротной вены. Проток идет
вниз вначале позади верхней части
двенадцатиперстной кишки, а затем между
ее нисходящей частью и головкой
поджелудочной железы, прободает
медиальную стенку нисходящей части
двенадцатиперстной кишки и открывается
на верхушке большого сосочка
двенадцатиперстной кишки, предварительно
соединившись с протоком поджелудочной
железы. После слияния этих протоков
образуется расширение — печеночно-поджелудочная
ампула, ampulla
hepatopancreаtica,
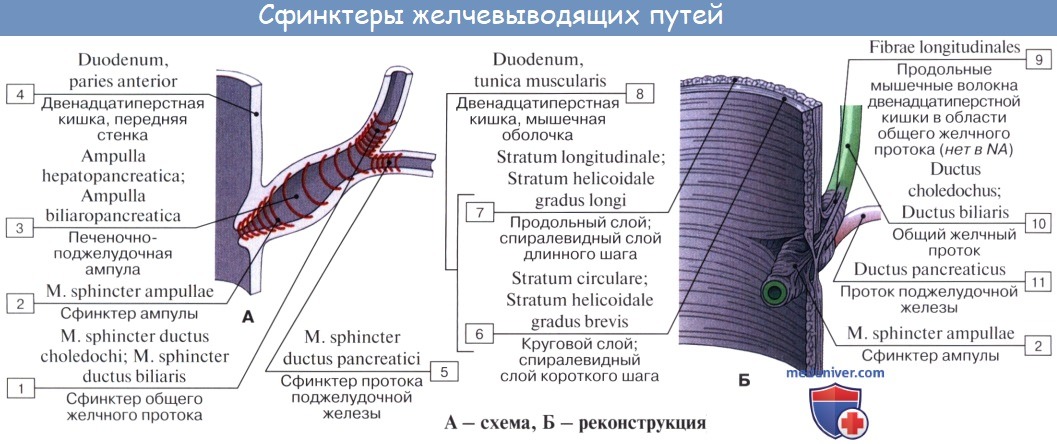
имеющая в своем устье сфинктер
печеночно-поджелудочной ампулы, или
сфинктер ампулы, m.
sphincter ampullae hepatopancreаticae, seu sphincter ampullae.
Общий желчный проток имеет сфинктер
общего желчного протока, m.
sphincterductuscholedochi,
Поджелудочная железа, pancreas
Голотопия:
расположена
в брюшной полости
Скелетотопия: лежит
поперечно на уровне тел I—II поясничных
позвонков. Головка поджелудочной железы,
caput pancreatis, расположена на уровне I—III
поясничных позвонков,тело
пересекает справа налево тело I поясничного
позвонка
Синтопия: Лежит
забрюшинно, позади желудка, отделяясь
от него сальниковой сумкой, в петле
двенадцатиперстной кишки. Задней
поверхностью лежит на нижней полой
вене, спереди – поперечная ободочная
кишка. хвост железы достигает ворот
селезенки. Тело прилежит к позвоночнику,
нижней полой вене, аорте и к чревному
сплетению. Позади хвоста поджелудочной
железы находятся левый надпочечник
и верхний конец левой почки. Размеры:
длина
14—18 см, ширина 3—9 см, толщина 2—3 см
Масса 80 г. Строение.
Это сложная альвеолярно-трубчатая
железа, покрытая тонкой соединительнотканной
капсулой, имеет дольчатое строение.
Брюшина покрывает переднюю и частично
нижнюю поверхности поджелудочной железы
(экстраперитонеальное положение). У нее
выделяют головку, тело и хвост.
Головка
уплощена спереди назад, на границе ее
с телом по нижнему краю располагается
вырезка поджелудочной железы, incisura
pancreatis.
Тело поджелудочной железы, corpus
pancreatis,
имеет форму треугольника, на теле железы
выделяют три поверхности: переднюю,
заднюю, нижнюю — и три края: верхний,
передний, нижний. Передняя поверхность,
faсies
anterior,
направлена кпереди, имеет небольшую
выпуклость — сальниковый бугор, tuber
omentale,
обращенный в сторону сальниковой сумки.
Задняя поверхность, facies
posterior,
прилежит к позвоночнику, нижней полой
вене, аорте и к чревному сплетению.
Нижняя поверхность, facies
inferior,
направлена книзу и кпереди. Хвост
поджелудочной железы, cаuda
pancreatis,
уходит влево и вверх к воротам селезенки.
Выводной
проток поджелудочной железы, ductus
pancreaticus,
начинается от хвоста, принимает более
мелкие протоки и впадает в просвет
двенадцатиперстной кишки на большом
сосочке, соединившись с общим желчным
протоком. Проток имеет сфинктер протока
поджелудочной железы, m.
sphincterductuspancreatici.
В головке железы формируется добавочный
проток поджелудочной железы, ductus
pancreaticus accessorius,
открывающийся в двенадцатиперстной
кишке на малом сосочке.
Функция.
Это пищеварительная
железа и железа внутренней секреции.
Дольки поджелудочной железы выполняют
внешнесекреторную функцию и составляют
основную массу железы. Между дольками
находится внутрисекреторная часть
железы—панкреатические островки
(островки
Лангерганса),
относящиеся к эндокринным железам.
Образующийся в островковых клетках
гормон инсулин поступает непосредственно
в кровь.
3
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Оглавление темы «Анатомия печени»:
1. Печень. Функции печени. Ворота печени.
2. Строение печени. Желчный пузырь. Анатомия желчного пузыря.
3. Рентгеноанатомия желчного пузыря. Пути выведения желчи. Топография печени.
4. Связки печени. Сегментарное строение печени.
Под серозной оболочкой печени находится тонкая фиброзная оболочка, tunica fibrosa. Она в области ворот печени вместе с сосудами входит в вещество печени и продолжается в тонкие прослойки соединительной ткани, окружающей дольки печени, lobuli hepatis. У человека дольки слабо отделены друг от друга, у некоторых животных, например у свиньи, соединительнотканные прослойки между дольками выражены сильнее.
Печеночные клетки в дольке группируются в виде пластинок, которые располагаются радиально от осевой части дольки к периферии. Внутри долек в стенке печеночных капилляров, кроме эндотелиоцитов, есть звездчатые клетки, обладающие фагоцитарными свойствами. Дольки окружены междоль-ковыми венами, venae interlobulares, представляющими собой ветви воротной вены, и междольковыми артериальными веточками, arteriae interlobulares (от a. hepatica propria).
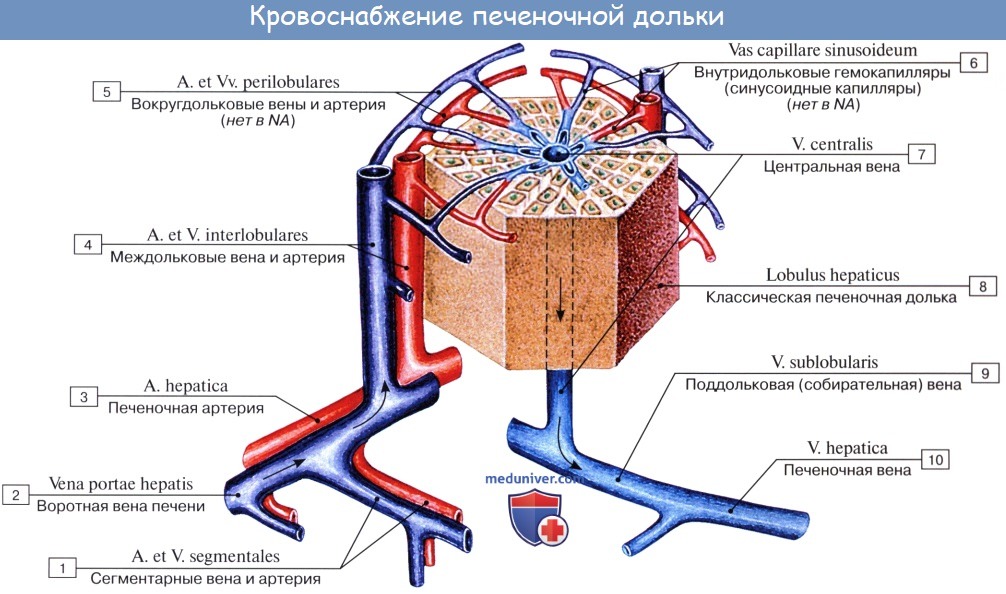
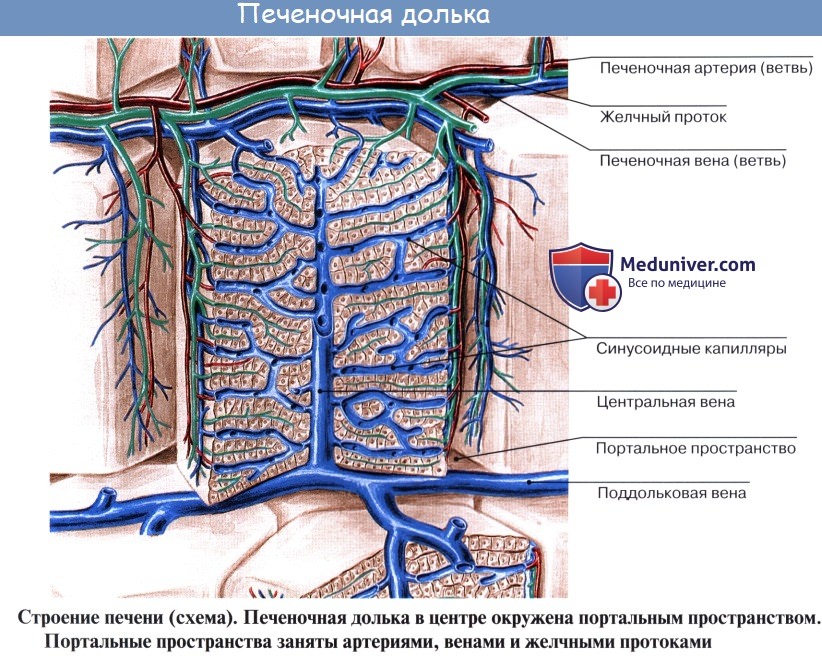
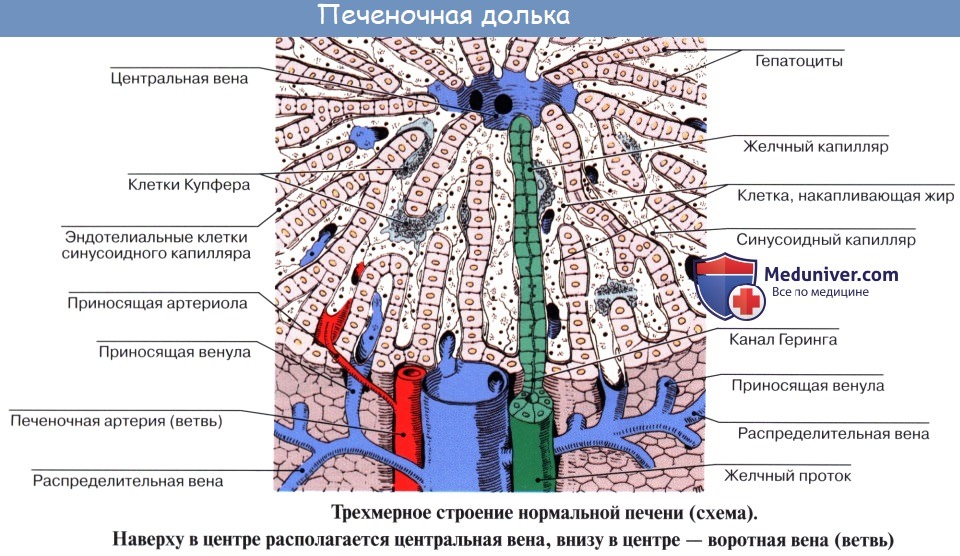
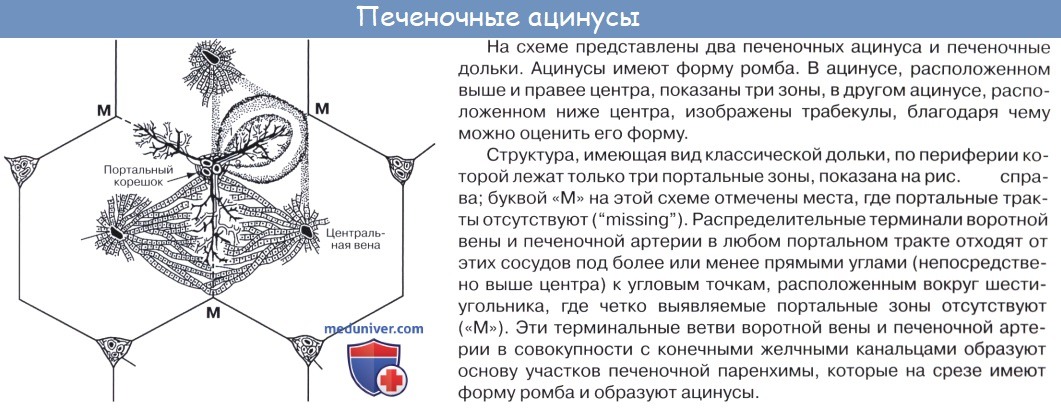
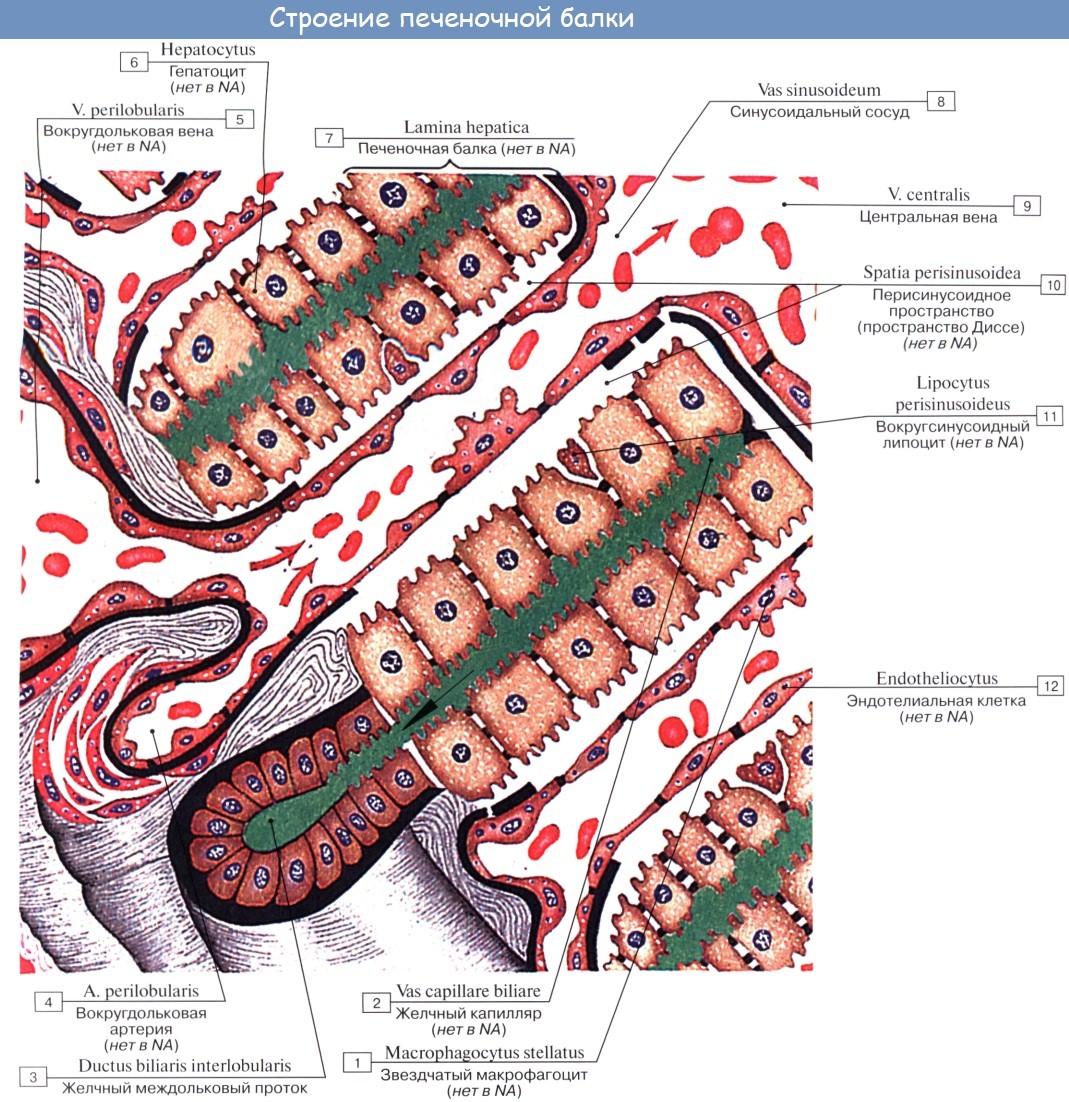
Между печеночными клетками, из которых склады ваются дольки печени, располагаясь между соприкасающимися поверхностями двух печеночных клеток, идут желчные протоки, ductuli biliferi. Выходя из дольки, они впадают в междольковые протоки, ductuli interlobulares. Из каждой доли печени выходит выводной проток.
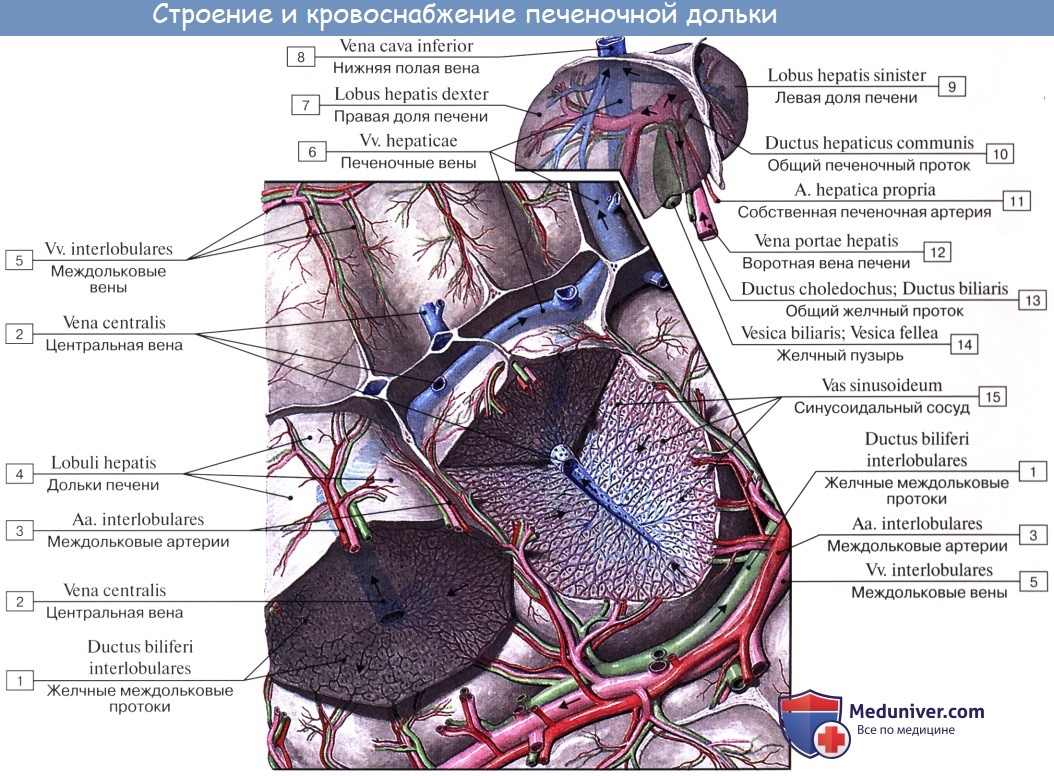
Из слияния правого и левого протоков образуется ductus hepaticus communis, выносящий из печени желчь, bilis, и выходящий из ворот печени. Общий печеночный проток слагается чаще всего из двух протоков, но иногда из трех, четырех и даже пяти.
Vesica fellea s. biliaris, желчный пузырь имеет грушевидную форму. Широкий конец его, выходящий несколько за нижний край печени, носит название дна, fundus vesicae felleae. Противоположный узкий конец желчного пузыря носит название шейки, collum vesicae felleae; средняя же часть образует тело, corpus vesicae felleae.
Шейка непосредственно продолжается в пузырный проток, ductus cysticus, около 3,5 см длиной. Из слияния ductus cysticus и ductus hepaticus communis образуется общий желчный проток, ductus choledochus, желчеприемный (от греч. dechomai — принимаю).
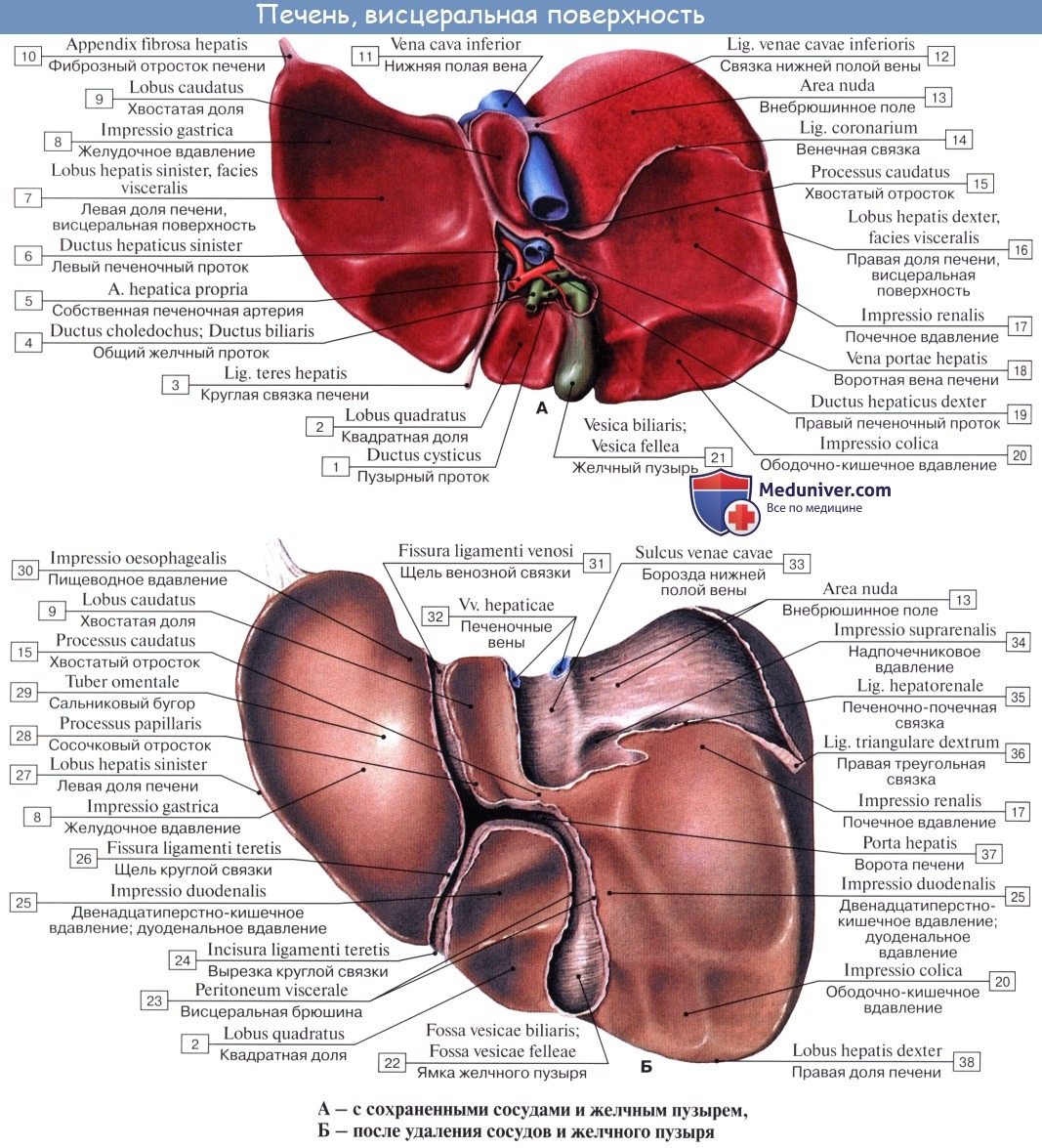

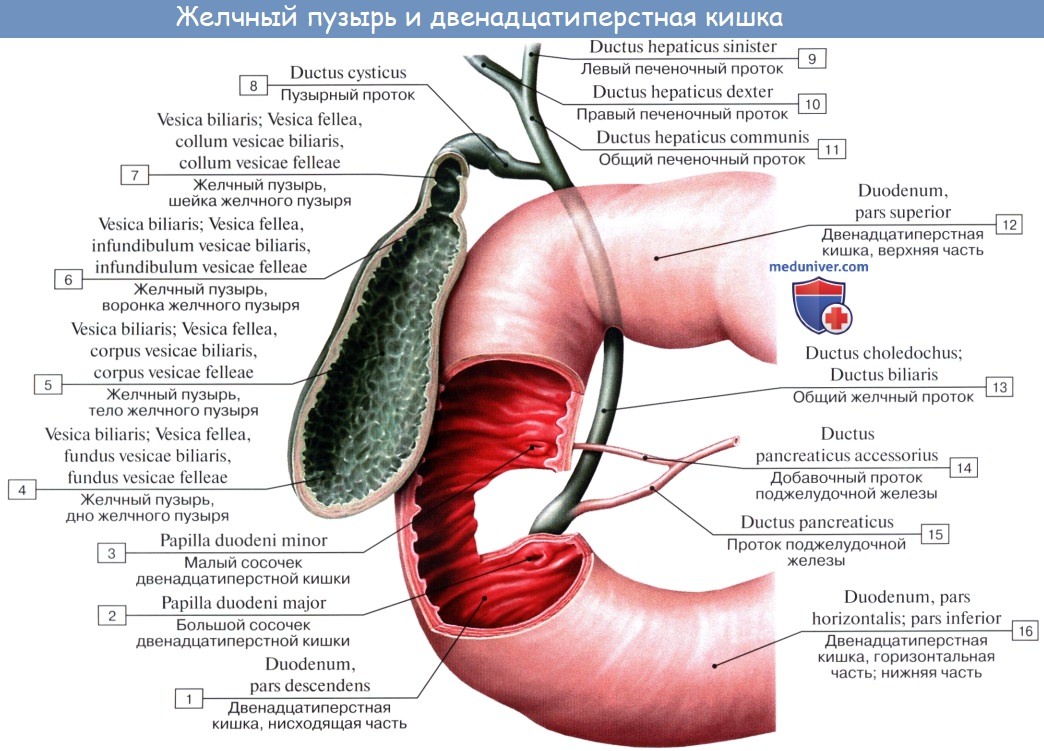
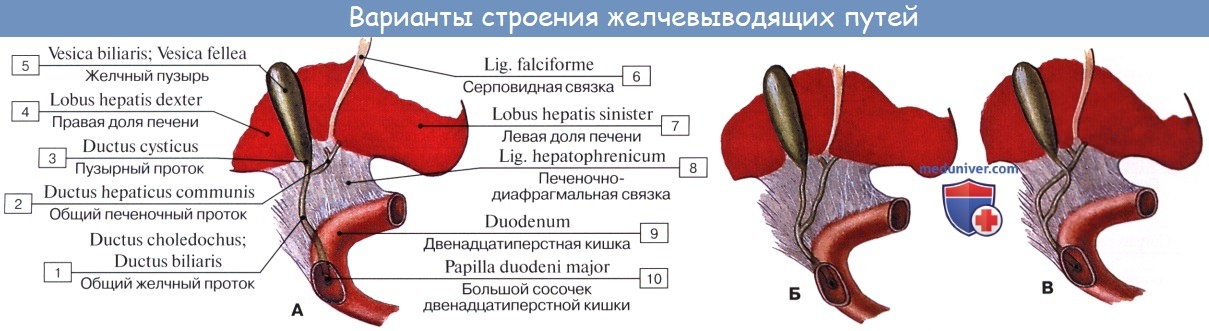
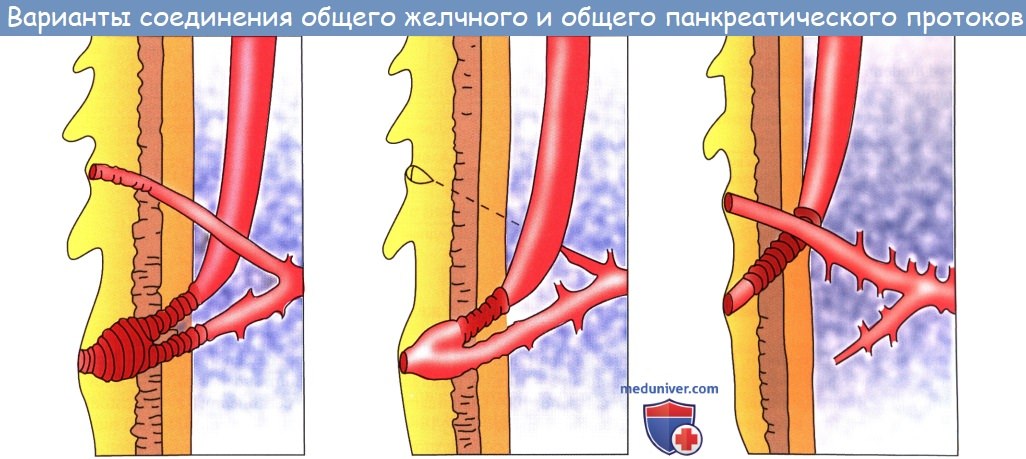
Последний лежит между двумя листками lig. hepatoduodenale, имея сзади от себя воротную вену, а слева — общую печеночную артерию; далее он спускается вниз позади верхней части duodeni, прободает медиальную стенку pars descendens duodeni и открывается вместе с протоком поджелудочной железы отверстием в расширение, находящееся внутри papilla duodeni major и носящее название ampulla hepatopancreatica.
На месте впадения в duodenum ductus choledochus циркулярный слой мышц стенки протока значительно усилен и образует т. sphincter ductus choledochi, регулирующий истечение желчи в просвет кишки; в области ампулы имеется другой сфинктер, m. sphincter ampullae hepatopancreaticae. Длина ductus choledochus около 7 см. Желчный пузырь покрыт брюшиной лишь с нижней поверхности; дно его прилежит к передней брюшной стенке в углу между правым m. rectus abdominis и нижним краем ребер.
Лежащий под серозной оболочкой мышечный слой, tunica muscularis, состоит из непроизвольных мышечных волокон с примесью фиброзной ткани. Слизистая оболочка образует складки и содержит много слизистых желез. В шейке и в ductus cysticus имеется ряд складок, расположенных спирально и составляющих спиральную складку, plica spiralis.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
— Также рекомендуем «Рентгеноанатомия желчного пузыря. Пути выведения желчи. Топография печени.».
Кровоснабжение
желчного пузыря обеспечивается пузырной
артерией (a.
cystica),
которая чаще всего отходит от правой
печеночной артерии.
Венозный
отток осуществляется через пузырную
вену, впадающую, как правило, в правую
ветвь воротной вены.
Лимфоотток
происходит из лимфатических сосудов
пузыря в лимфатические узлы первого
порядка, расположенные у ворот печени
(lnn.
hepatici).
Поджелудочная железа (pancreas)
Кровоснабжение
поджелудочной железы осуществляется
из бассейнов общей печеночной,
селезеночной и верхней брыжеечной
артерий. А. раncreaticoduodenalis
superior,
являющаяся ветвью желудочно-двенадцатиперстной
артерии, делится в свою очередь на
переднюю и заднюю ветви, которые
соединяются конец в конец с аналогичными
ветвями нижней поджелудочно-двенадцатиперстной
артерии, берущей начало от верхней
брыжеечной, и образуют переднюю и заднюю
артериальные дуги. От них отходит от 3
до 7 артерий, кровоснабжающих головку
pancreas
и двенадцатиперстную кишку. Тело и
хвост поджелудочной железы получают
кровь из селезеночной артерии, которая
отдает им от 2 до 9 панкреатических
ветвей (rr.
pancreatici).
Венозный
отток происходит через селезеночную,
верхнюю и нижнюю брыжеечные, левую
желудочную вены, являющиеся притоками
воротной вены. Следует отметить, что
вены тела и хвоста поджелудочной железы
хорошо связаны с венами левого
надпочечника и забрюшинного пространства,
т.е. с системой нижней полой вены
(порта-кавальный анастомоз).
Лимфоотток
происходит в регионарные узлы первого
порядка (lnn.
pancreaticoduodenales
superiores
et
inferiores,
pancreatici
superiores
et
inferiores,
splenici,
retropylorici),
а также в узлы второго порядка, которыми
являются чревные узлы (lnn.
coeliaci).
Двенадцатиперстнаякишка(duodenum)
Кровоснабжение
двенадцатиперстной кишки обеспечивается
из системы чревного ствола и верхней
брыжеечной артерии. От
желудочно-двенадцатиперстной артерии
(a.
gastroduodenalis)
отходят задняя и передняя верхние
поджелудочно-двенадцатиперстные
артерии (a.
pancreaticoduodenalis
superior
posterior
et
a.
pancreaticoduodenalis
superior
anterior).
От верхней брыжеечной артерии (a.
mesenterica
superior)
отходят нижние поджелудочно-двенадцатиперстные
артерии (аа. pancreaticoduodenales
inferiores),
которые идут навстречу двум верхним
и
соединяются с ними, образуя передние
и задние артериальные дуги. Они находятся
в борозде между внутренней вогнутой
полуокружностью двенадцатиперстной
кишки и головкой поджелудочной железы.
Венозный отток.
Вены двенадцатиперстной кишки повторяют
ход артерий и отводят кровь в систему
воротной вены.
Лимфоотток.
Отводящие лимфатические сосуды впадают
в лимфатические узлы первого порядка,
которыми являются верхние и нижние
поджелудочно-двенадцатиперстные узлы
(lnn.
pancreaticoduodenales
superiores
et
inferiores).
Отводящие сосуды от лимфатических
узлов первого порядка направляются в
лимфатические узлы второго порядка,
которые располагаются вблизи чревного
ствола (lnn.
coeliaci).
Из них лимфа оттекает в поясничные
(lnn.
lumbales)
лимфатические узлы, а затем через
truncus
lumbalis
в ductus
thoracicus.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Кровоснабжение.
Особенностью кровеносной системы печени
является то, что кровь к ней доставляется
двумя сосудами: собственной печеночной
артерией и воротной веной.
Собственная
печеночная артерия(a.
hepatica propria) является ветвью общей печеночной
артерии (a. hepatica communis), а последняя –
ветвью чревного ствола. Собственная
печеночная артерия проходит слева от
общего желчного протока между листками
печеночно-двенадцатиперстной связки
к воротам печени. Здесь она делится на
правую и левую ветви. Правая ветвь, как
правило, отдает к желчному пузырю
пузырную артерию (a. cystica) и кровоснабжает
правую долю печени, левая ветвь
кровоснабжает левую, квадратную и
хвостатую доли печени.
Вторым
сосудом, приносящим кровь к печени,
является воротная вена,
которая
отводит венозную кровь от всех непарных
органов брюшной полости. Крупный венозный
ствол воротной вены формируется позади
головки поджелудочной железы чаще всего
из трех основных вен: селезеночной (v.
lienalis), которая несет кровь из селезенки,
желудка и поджелудочной железы, верхней
брыжеечной (v. mesenterica superior), осуществляющей
венозный отток от правой половины
толстой и всей тонкой кишки, и нижней
брыжеечной (v. mesenterica inferior), отводящей
кровь от левой половины толстой кишки.
Венозный
отток
от печени осуществляется системой
печеночных вен (vv. hepaticae), которые впадают
в нижнюю полую вену в том месте, где она
тесно прилегает к задней поверхности
печени. Чаще всего встречается 3-4
печеночные вены.
Лимфоотток
от печени осуществляется в первую
очередь в лимфатические узлы, расположенные
у ворот печени (lnn. hepatici), в желудочные
правые/левые (lnn. gastrici dextri/sinistri), чревные
(lnn. coeliaci), предаортальные (lnn. preaortici),
предкавальные (lnn. precavales), посткавальные
(lnn. postcavales), нижние диафрагмальные (lnn.
phrenici inferiores) и поясничные (lnn. lumbales) узлы,
из которых через truncus lumbalis в ductus
thoracicus..
В
иннервации
печени принимают участие нервные ветви,
идущие из чревного сплетения, из
блуждающих и правого диафрагмального
нервов. У ворот печени из указанных
источников формируются переднее и
заднее печеночные сплетения, нервные
проводники которых по соединительно-тканным
прослойкам распространяются по всему
органу. Раздражением окончаний
диафрагмального нерва при заболеваниях
печени обусловлен френикус-симптом –
болезненность при надавливании в правой
надключичной области. (См. раздел
«Вегетативная нервная система»).
Желчный пузырь (vesica fellea)
Кровоснабжение
желчного пузыря обеспечивается пузырной
артерией (a. cystica), которая чаще всего
отходит от правой печеночной артерии.
Венозный
отток
осуществляется через пузырную вену,
впадающую, как правило, в правую ветвь
воротной вены.
Лимфоотток
происходит из лимфатических сосудов
пузыря в лимфатические узлы первого
порядка, расположенные у ворот печени
(lnn. hepatici).
Иннервация
желчного пузыря обеспечивается элементами
печеночного нервного сплетения. (См.
раздел «Вегетативная нервная система»).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Все права защищены. Никакая часть электронной версии этой книги не может быть воспроизведена в какой бы то ни было форме и какими бы то ни было средствами, включая размещение в сети Интернет и в корпоративных сетях, для частного и публичного использования без письменного разрешения владельца авторских прав.
Введение
Основоположник медицины древнегреческий ученый Гиппократ (годы жизни около 460–377 гг. до н. э.) говорил: «Пусть ваша пища будет вашей медициной, а вашими лекарствами станет пища». Знаменитый восточный ученый и врач Авиценна (Абу Али Ибн Сина, годы жизни 980–1037 гг. до н. э.) в своем основном труде «Канон врачебной науки» подчеркивал значение «лекарственной пищи». Академик А. А. Покровский, ведущий отечественный диетолог, автор концепции сбалансированного питания, считает, что действие компонентов пищи на организм сопоставимо с действием фармакологических лекарственных средств.
Пища относится к факторам внешней среды, оказывающим мощнейшее воздействие на организм, причем это воздействие может быть как позитивным, так и негативным. Все, что человек съедает, сначала расщепляется, затем всасывается в виде микроскопических частиц и разносится током крови по организму. Процессы роста, само развитие организма и сохранение здоровья напрямую определяется рациональным, сбалансированным питанием. При заболевании изменяется обмен веществ в организме, поэтому изменение характера питания способно улучшать обмен веществ и активно воздействовать на течение болезни.
Коротко концепцию сбалансированного питания можно сформулировать так: для нормальной жизнедеятельности организма недостаточно обеспечивать его только необходимым количеством энергии и белков (строительного материала), следует также вводить в рацион незаменимые факторы питания и соблюдать необходимый баланс всех веществ, поступающих с пищей. К незаменимым факторам питания относятся незаменимые аминокислоты (составные части белков), витамины, которые сам организм не в силах создавать, некоторые жирные кислоты, минеральные вещества и микроэлементы. Между незаменимыми факторами питания существуют достаточно строгие взаимоотношения, нарушения которых влечет за собой сначала изменение физиологического состояния организма, обменные расстройства, а затем и болезни. На основании концепции сбалансированного питания разработаны необходимые пропорции отдельных веществ в пищевых рационах.
Представляем основные недостатки питания, характерные для современного человека и способные приводить к болезням:
– избыточное калорийное питание, не соответствующее образу жизни (чаще всего в сочетании с низкой физической активностью);
– употребление слишком жирной пищи;
– повышенное содержание в пищевом рационе поваренной соли (особенно с консервами, маринадами, копченостями и другими заготовками);
– избыточное потребление сахара, сладостей и сладких напитков;
– низкое содержание пищевых волокон;
– недостаточное потребление овощей, фруктов, плодов и ягод;
– дефицит кисломолочных продуктов;
– однообразное питание;
– нарушение режима питания (нерегулярность), а также быстрая, поспешная еда;
– питание, не соответствующее возрасту (пожилые люди при невысокой энергетической потребности употребляют избыточное количество высококалорийной пищи).
По данным Института питания РАМН (Российская Академия медицинских наук) повседневный рацион многих, если не большинства россиян, по основным компонентам сбалансирован неправильный, в нем преобладают энергоемкие продукты: хлеб, картофель, мучные (в том числе сладкие кондитерские) изделия, жиры животного происхождения. Одновременно в пищевом рационе недостает продуктов, содержащих незаменимые аминокислоты, полиненасыщенные жирные кислоты, пищевые волокна, витамины и минеральные вещества. Отмечается, что ежедневный рацион стал богаче по вкусовым ощущениям, но менее сбалансированным по составу, он чрезмерно калориен, но не обеспечивает организму необходимое количество нужных компонентов.
Значение лечебного питания в терапии различных заболеваний с течением времени не только не уменьшается, но, напротив, возрастает. Этот феномен объясняется несколькими обстоятельствами: пища и ее компоненты способны оказывать непосредственное повреждающее действие на органы пищеварения; длительное применение лекарственных препаратов при хронических заболеваниях с частыми обострениями нередко приводит к ухудшению деятельности желудка, поджелудочной железы, желчного пузыря, вызывая различные расстройства пищеварения; длительная лекарственная терапия закономерно снижает лечебный эффект медикаментов, а в ряде случаев приводит к возникновению новых патологических состояний, чаще всего к расстройствам желудочно-кишечного тракта и к аллергическим болезням. Значительно повышает роль лечебного питания также экологическое неблагополучие и частые стрессы (характерная черта современности).
Современная диетология позволяет добиться, чтобы лечебные рационы соответствовали тем нарушениям в организме, которые развиваются при той или иной болезни. Такой подход способствует устранению обменных расстройств, вызванных заболеванием, нормализует течение химических реакций и восстанавливает измененные функции органа, обусловленных данной болезнью. Лечебное питание способно воздействовать на биохимические процессы организма аналогично лекарственному средству.
На основании знаний о нормальной потребности организма в энергии и необходимых компонентах пищи здорового человека в рацион больного вносятся коррективы в соответствии с диагнозом заболевания, особенностями обменных нарушений, течением болезни, ее стадии. Коррективы вносятся путем изменения количества и пропорций пищевых компонентов, необходимых при данной болезни. Самый простой пример – ограничение поваренной соли в рационе больных гипертонической болезнью приводит к снижению артериального давления. Особенно велико значение диетического питания в лечении и профилактике заболеваний пищеварительной системы. А при некоторых заболеваниях (например, у пациентов с наследственной непереносимостью фруктозы и галактозы) диетотерапия является единственным обоснованным методом лечения.
Холецистит
Холецистит (cholecystitis; от греч. chole – «желчь» + kystis – «пузырь» + itis) – воспаление желчного пузыря.
Различают острый и хронический холецистит. При острой форме болезни происходит воспаление слизистой оболочки желчного пузыря, появляются выраженные боли в животе, развиваются симптомы интоксикации (от греч. toxikon – «яд, отравление»). Хронический холецистит помимо симптомов отличает рецидивирующее течение (от рецидив – повторение), атрофия и склероз стенок желчного пузыря, расстройство его двигательной функции, изменения физических и химических свойств желчи.
Анатомия и физиология желчного пузыря
Желчный пузырь (vesica fellea) представляет собой достаточно тонкостенный полый мышечный орган пищеварительной системы, в котором происходит накопление желчи, повышение ее концентрации и из которого периодически (во время приема пищи) желчь поступает в общий желчный проток и в двенадцатиперстную кишку. Кроме того, желчный пузырь как часть желчевыделительной системы регулирует и поддерживает на необходимом уровне давление желчи в желчных путях.
Желчный пузырь располагается на нижней поверхности печени в соответствующей ямке (ямке желчного пузыря). Обычно он имеет грушевидную, реже коническую форму. У людей высоких, хрупкого телосложения с тонкими костями (у астеников) форма желчного пузыря чаще бывает продолговатой, вытянутой или веретенообразной, у людей невысокого роста, крепкого сложения с широкой костью (у пикников) – мешкообразной, округлой. Длина желчного пузыря колеблется в пределах 5–14 см, в среднем составляя 6–10 см, его ширина достигает 2,5–4 см, а емкость 30–70 мл. Однако стенка желчного пузыря легко растяжима, он может вмещать до 200 мл жидкости.
В желчном пузыре выделяют следующие анатомические части: дно – наиболее широкую часть, тело и шейку – суженную часть. Желчный пузырь имеет две стенки: верхняя прилегает к нижней поверхности печени, нижняя стенка более свободная, она может соприкасаться с желудком и двенадцатиперстной кишкой.
После приема пищи желчный пузырь в области дна и тела начинает сокращаться, а его шейка в это время расширяется. Затем наступает сокращение всего желчного пузыря, в нем повышается давление и порция желчи выбрасывается в общий желчный проток.
Продолжительность сокращения желчного пузыря зависит от количества в пище жира – чем больше жира содержит пища, тем длительнее пузырь будет находиться в сокращенном состоянии. Из повседневных пищевых продуктов более всего способствуют выделению желчи яичные желтки, животные жиры и растительные масла. Желчный пузырь у мужчин опорожняется быстрее, чем у женщин; также быстрее происходит его опорожнение у людей старше 50 лет, чем у молодых. Период выброса желчи сменяется периодом наполнения ее пузыря. Выброс желчи днем связан с приемом пищи. В ночные часы происходит наполнение пузыря желчью. В норме при пищеварении желчный пузырь совершает энергичные ритмические и тонические сокращения, но при патологии развивается дискинезия (от лат. dis – «не», и от греч. kinema – «движение») – несогласованное, несвоевременное, недостаточное или чрезмерное сокращение желчного пузыря. Дискинезия может протекать по двум вариантам (типам): гиперкинетическом (от греч. hyper – «над, сверху») и гипокинетическом (от греч. hypo – «под, внизу, снизу»), т. е. движения могут быть избыточными (гипер) или недостаточными (гипо).
Желчь вырабатывается клетками печени непрерывно. Вне пищеварения печеночная желчь поступает в желчный пузырь и там концентрируется (сгущается). Во время приема пищи желчный пузырь опорожняется и в течение 30–45 мин остается в сокращенном состоянии. В этот период в его просвет поступают вода и электролиты, желчный пузырь таким образом как бы отмывается, освобождается от лишних накопившихся в нем частиц.
Желчь представляет собой вырабатываемый печеночными клетками секрет желтовато-коричневого цвета жидкой консистенции. В нормальных условиях количество желчи, вырабатываемой печенью за сутки, может достигать 1,5 тыс. – 2 тыс. мл. Желчь имеет довольно сложный состав, она содержит желчные кислоты, фосфолипиды (липиды – жиры), билирубин, холестерин и другие компоненты и играет важную роль в физико-химической обработке пищи и прежде всего в переваривании и всасывании жира.
Образование и выделение желчи выполняет в организме две важнейшие функции:
– пищеварительную – компоненты желчи (прежде всего желчные кислоты) жизненно необходимы для переваривания и всасывания пищевого жира;
– выведение из организма токсических веществ, которые не могут быть нейтрализованы путем переработки и не выводятся наружу почками.
В составе желчи могут удаляться из организма разные вредные соединения, в том числе лекарственные.


