Желчный пузырь стоимость операции в симферополе
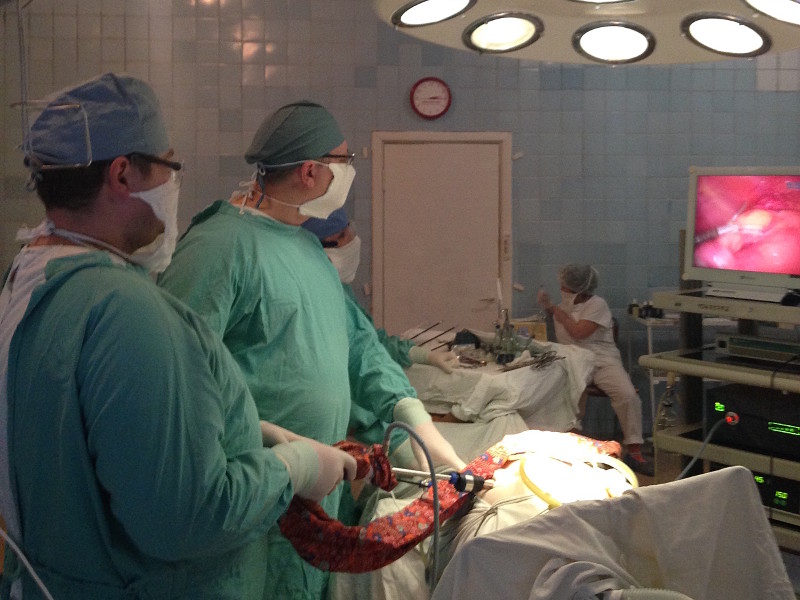
Выполняется полный спектр лапароскопических операций
 При остром и хроническом холецистите, аппендиците, современное оборудование операционных позволяет выполнять операции «без разреза» через проколы при любой патологии желчного пузыря и аппендикулярного отростка.
При остром и хроническом холецистите, аппендиците, современное оборудование операционных позволяет выполнять операции «без разреза» через проколы при любой патологии желчного пузыря и аппендикулярного отростка.
Желчекаменная болезнь одна из наиболее частых причин обращения пациентов в хирургическую клинику, а именно «с камнями в желчном пузыре». Наиболее частый вопрос, который задают пациенты — какой камень более опасный большой или маленький? Ответ и простой и сложный, маленькие камни опасны тем, что способны попасть в общий желчный проток и вызвать тем самым механическую желтуху, большие чаще приводят к формированию свища между желчным пузырем и кишкой и могут помимо гнойных осложнений вызвать кишечную непроходимость. Вопрос об бессимптомном камненосительстве остается дискутабельным только для пожилых людей, остальным рекомендуется в холодном периоде лапароскопически избавиться от данного недуга.

Удаленный лапароскопически гангренозно-перфоративный пузырь с подпеченочным и перевезикальным абсцессами, местным перитонитом.
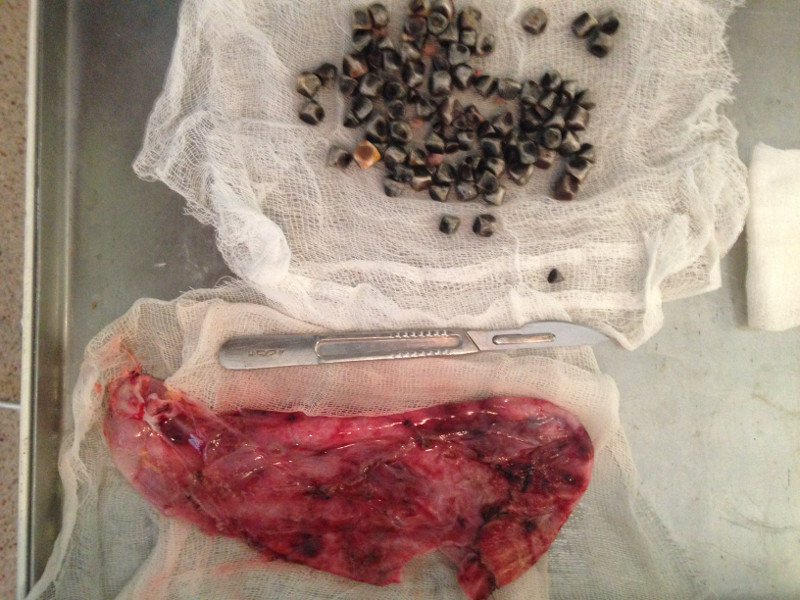
Удаленные множественные мелкие конкременты, два из них из общего желчного протока, вызывавших механическую желтуху.

Более тысячи конкрементов в желчном пузыре
Осложнения ЖКБ:
- Острый холецистит.
- Острый холангит.
- Холедохолитиаз.
- Рубцовые стриктуры холедоха и БДС.
- Водянка желчного пузыря.
- Сморщенный желчный пузырь.
- Рак желчного пузыря и т.д.
Клиника заболевания
Как правило, начальный этап приступа проявляется желчной коликой (острые боли в правом подреберье). Затем боль переходит в постоянную, повышается температура тела до субфебрильных или фебрильных цифр, нарастает лейкоцитоз, увеличивается СОЭ. При осмотре у 20% больных (особенно в пожилом возрасте) отмечается умеренно выраженная желтуха, которая является следствием: холедохолитиаза, холангита, синдрома Мириззи, перихоледохиального лимфаденита, острого панкреатита, реактивного гепатита. При пальпации живота отмечают напряжение мышц в правом подреберье (у пожилых, ослабленных больных и при катаральной форме о.х. мышечное напряжение может отсутствовать), определяют увеличенный болезненный желчный пузырь (в 30% наблюдений).
Следует помнить, что во многих наблюдениях, особенно у пожилых людей, имеется несоответствие между клиническими проявлениями острого холецистита и выраженностью воспалительных изменений в желчном пузыре. Более того, развитие гангренозных изменений в стенке желчного пузыря может клинически проявляться так называемым периодом мнимого благополучия — уменьшением болей за счет некроза рецепторов чувствительного аппарата.
Хирургическое лечение
Обезболивание. В современных условиях основным видом обезболивания при операциях по поводу острого холецистита и его осложнений является многокомпонентный эндотрахеальный наркоз.
Основными видами операции являются холецистэктомия, холецистостомия и видеолапароскопическая холецистэктомия.При остром холецистите начальным этапом проводится консервативная терапия , включающая спазмолитическую и антибактериальную терапию, после чего выполняется лапароскопическая холецистэктомия. Если острый холецистит осложняется гангреной желчного пузыря, механической желтухой, перфорацией, желчным перитонитом выполняется холецистэктомия. При осложнении острого холецистита поражением внепеченочных желчных протоков (камни, стриктура) операция холецистэктомия сочетается с холедохотомией.
Лапароскопическая холецистэктомия начала выполняться в 80-х годах прошлого столетия. С тех пор лапароскопическая холецистэктомия стала лидирующим методом в лечении желчнокаменной болезни. Она отличается от прямых операций меньшей травматичностью, лучшим косметическим эффектом, а также короткими сроками пребывания больного в стационаре (2-5 дней), более быстрой реабилитацией больного после операции.
Желтуха — симптомокомплекс, представляющий собой окрашивание в желтый цвет кожи, склер, слизистых оболочек. Следует отличать истинную желтуху от гиперкаротинемии у пациентов, употребляющих большое количество моркови.
Пациентам следует помнить, что не зависимо от вида желтухи (вирусной, желчнокаменной болезни, опухоли, неизвестной причины), при появлении первых признаков заболевания необходимо срочно обратиться в больницу, т.к. пролонгация заболевания приводит к усугублению общего состояния пациентов, а иногда и к летальному исходу.
Выделяют 3 вида желтухи:
- Надпеченочную.
- Печеночную.
- Подпеченную.
При появлении желтухи следует прежде всего думать о наличии у пациента гепатобилиарной патологии, которая возникает в результате холестаза или гепатоцеллюлярной дисфункции. Холестаз может быть внутри- и внепеченочным. Гемолиз, синдром Жильбера, вирусные, токсические поражения печени, патология печени при системных заболеваниях — внутрипеченочные причины холестаза. Камни в желчном пузыре — внепеченочные причины холестаза.
Некоторые клинические проявления сопутствующие желтухе (подробнее клиническая симптоматика рассматривается ниже):
- При холестазе обнаруживается желтуха, появляется моча темного цвета, возникает генерализованный кожный зуд.
- При хроническом холестазе возможны кровотечения (из-за нарушения всасывания витамина К) или боли в костях (остеопороз из-за нарушенного всасывания витамина D и кальция).
- Озноб, печеночные колики или боль в области поджелудочной железы патогномоничны для экстрапеченочного холестаза.
- У пациентов с холестазом могут обнаруживаться ксантомы (подкожные отложения холестерина) и ксантелазмы (небольшие образования бледно-желтого цвета в области верхнего века, обусловленные отложением в них липидов).
- Симптомы хронического поражения печени (сосудистые звездочки, спленомегалия, асцит) свидетельствуют о внутрипеченочном холестазе.
- Симптомы портальной гипертензии или портосистемной энцефалопатии патогномоничны для хронического поражения печени.
- У пациентов с гепатомегалией или асцитом набухание шейных вен свидетельствует от сердечной недостаточности или констриктивном перикардите.
При метастазах в печень у пациента с желтухой может быть кахексия.
Прогрессирующее усиление анорексии и повышение температуры тела характерно для алкогольного поражения печени, хронического гепатита и злокачественных новообразований.
Тошнота и рвота, предшествующие развитию желтухи, указывают на острый гепатит или обструкцию общего желчного протока камнем.
Клинические проявления наследственных синдромов, сопровождающихся появлением желтухи:
- Для синдрома Дабина-Джонсона характерна желтуха без зуда или с небольшим зудом, болями в правом подреберье с периодическим усилением по типу желчных колик, выраженными диспептическими явлениями, утомляемостью, плохим аппетитом, субфебрилитетом.
- При синдроме Ротора клиника сходна с синдромом Дабина-Джонсона.
- При синдроме Криглера-Найяра манифестация желтухи наступает в первые часы жизни. Происходит накопление билирубина в ядрах серого вещества головного мозга, в результате чего развиваются судороги, опистотонус, нистагм, атетоз.
- Для синдрома Жильбера характерна триада клинических проявлений: «печеночная маска» (желтуха), ксантелазмы век, периодичность симптомов
Желтуха усиливается после инфекций, голодания, эмоциональной и физической нагрузки, приема анаболических стероидов, глюкокортикоидов, андрогенов, рифампицина, циметидина, хлорамфеникола, стрептомицина, салицилата натрия, ампициллина, кофеина, этинилэстрадиола, парацетамола.
Интенсивность окрашивания может быть совершенно разной — от бледно-желтого цвета до шафраново-оранжевого.
Умеренно выраженная желтуха без изменения цвета мочи характерна для неконъюгированной гипербилирубинемии (при гемолизе или синдроме Жильбера).
Более выраженная желтуха или желтуха с изменением цвета мочи свидетельствует от гепатобилиарной патологии (необходимо помнить, что изменение цвета мочи при механической желтухе в начале заболевания может не быть, пока концентрация билирубина не повысится в крови до уровня фильтрации его почками). Моча у пациентов с желтухами приобретает темный цвет вследствие гипербилирубинемии. Иногда изменение окраски мочи предшествует возникновению желтухи. Кал при полном блоке ахоличный, т.е. бело-серого цвета, что свидетельствует об полном прекращении или значительном уменьшении поступлении желчи в двенадцатиперстную кишку.
Все другие клинические проявления желтухи зависят от причин, вызвавших ее развитие. В некоторых случаях изменение цвета кожи и склер является единственной жалобой пациента (например при синдроме Жильбера), а в других случаях желтуха является лишь одним из многих клинических проявлений заболевания. Поэтому необходимо установить причину желтухи.
Диагностические мероприятия у пациентов с желтухами сводятся к сбору анамнеза, физикальному исследованию, проведению лабораторных и инструментальных методов обследования. В ходе диагностики важно установить внутрипеченочные и внепеченочные причины желтухи.
Клиника сотрудничает с частными диагнотическими центрами, где имеется мощная техническая база, что позволяет дифференцировать все виды желтух, с применением не только рутинных биохимических исследований, но и определение маркеров всех видов вирусного гепатита, онкомаркеры, выполнение МРТ, КТ, эндоскопических методов исследования (ретроградная папилосфинктеротомия, — графия, эндоскопическая рефракция камней и др.).
В клинике выполняются полный спектр оперативных вмешательств на желчевыводящей системе, начиная от общепринятых (так называемых открытых операций) до применением таких инновационных технологий как лапароскопическая холедохолитотомия (удаление камней из желчевыводящей системы при помощи эндоскопического оборудования, т.е. без разреза) с применением холедохоскопа, холедохостомии (дренирование общего желчного протока).
Оперативные вмешательства применяемые при механической желтухе должны быть направлены прежде всего на разгрузку желчной системы, удаления препятствия (камень, опухоль и др.), восстановление физиологического (по возможности) пассажа желчи и применение малотравматичных оперативных вмешательств.
Так при желчнокаменной болезни, холедохолитиазе (нахождения камней в общем желчном протоке) нами выполняется лапароскопические и эндоскопические оперативные вмешательства, как в моноиспольнении так и в симультанном (совместном), в случае невозможности выполнения малоинвазивных оперативных пособий, мы выполняем открытые вмешательства.
При наличии опухолевого препятствия, при операбельности опухоли мы выполняем панкреатодуоденальные резекции, в противном случае нами выполняются всевозможные виды дренирующих операций таких как – холецистодуоденоанастомоз, холедоходуоденоанастомох, в некоторых случаях гепатоеюноанастомоз, реканализации опухоли, чрезкожные дренирующие операции, ведутся разработки по эндокопической постановке стентов.
Таким образом, независимо от того с какой причиной механической желтухи к нам поступает пациент, ему индивидуально подбирается оптимальный вариант разгрузки желчной системы.
Лапароскопическая хирургия – это самое современное направление в оперативном лечении хирургических заболеваний органов брюшной полости и забрюшинного пространства без выполнения широкого разреза передней брюшной стенки. В настоящее время противопоказаний для выполнения любой операции на органах брюшной полости лапароскопическим доступом практически не осталось. Объем оперативного вмешательства зачастую ограничен только техническим обеспечение операционной и опытом хирургов.
Преимущества лапароскопической операции неоспоримы и проверены многолетней практикой. В процессе операции – безопасность операции за счет прекрасной визуализации зоны хирургического вмешательства, уменьшение травматичности доступа (за счет отсутствия протяженного разреза брюшной стенки), укорочение длительности операции и наркоза (опять же в силу отсутствия необходимости рассечения и ушивания передней брюшной стенки). В послеоперационном периоде — меньшая боль после операции; ранняя активизация, что предупреждает развитие сердечно-сосудистых и дыхательных послеоперационных осложнений; естественное питание с первых суток, что исключает необходимость массивных и длительных внутривенных вливаний; низкий риск возникновения послеоперационных осложнений (раневой инфекции, спаечной болезни, грыж брюшной стенки); высокий косметический результат; короткие сроки пребывания в стационаре (низкий риск внутрибольничной инфекции); быстрая трудовая и социальная реабилитация.
ХИРУРГИЧЕСКИЕ ВМЕШАТЕЛЬСТВА:
— Лапароскопическая холецистэктомия – малоинвазивное оперативное лечение всех форм желчнокаменной болезни (острый и хронический холецистит, «отключенный» желчный пузырь, водянка желчного пузыря, свищи и пролежни желчного пузыря). Стационар 2-3 дня
— Лапароскопическая холедохолитотомия – малоинвазивное оперативное лечение камней желчных протоков (первичный холедохолитиаз, постхолецистэктомический синдром). Стационар 3-5 дней
— Лапароскопическая аппендэктомия (острый и хронический аппендицит) Стационар 1-2 дня
— Лапароскопическая хирургия кист печени Стационар 2-3 дня
— Лапароскопическая хирургия селезенки — малоинвазивное оперативное лечение заболеваний селезенки (удаление селезенки через проколы живота, резекция кист селезенки без удаления органа). В Крыму — только у нас! Стационар 3-4 дня
— Диагностическая лапароскопия, биопсия органов брюшной полости (осмотр органов живота с получением материала для микроскопии).
Стационар 1 день
— Лапароскопическая хирургия диафрагмальных грыж и рефлюксной болезни пищевода (лапароскопическая круроррафия, в т.ч. применением современных безопасных сетчатых протезирующих материалов, лапароскопическая фундопликация) — малоинвазивное оперативное лечение изнурительной изжоги, отрыжки, срыгивания и ночного рефлюксного кашля!
Стационар 3-4 дня
— Лапароскопическая хирургия ахалазии кардии (лапароскопическая кардиомиотомия) — малоинвазивное оперативное лечение нарушения глотания и прохождения пищи по пищеводу. Стационар 3-4 дня
— Лапароскопическая адреналэктомия — малоинвазивное оперативное удаление опухолей надпочечников. В Крыму — только у нас! Теперь этим пациентам не нужно ехать в Киев! Стационар 3-4 дня
— Лапароскопическая хирургия вентральных и паховых грыж – малоинвазивная установка современных безопасных сетчатых протезирующих материалов в слабые места передней брюшной стенки без разрезов! Стационар 2-3 дня
— «Открытая» хирургия вентральных и паховых грыж. Стационар 2-4 дня
— Лапароскопическая слив-резекция желудка (при ожирении) – только у нас малоинвазивное оперативное уменьшение объема желудка для стойкого снижения массы тела. Стационар 5-7 дней
— Лапароскопически-ассистированная хирургия толстого кишечника (дивертикулез, полипы толстого кишечника, долихосигма) – только у нас малоинвазивное оперативное лечение доброкачественной патологии толстого кишечника. Стационар 3-5 дней
— Лапароскопическая хирургия язвенной болезни (лапароскопическая селективная проксимальная ваготомия) – только у нас малоинвазивная операция для стойкого снижения желудочной секреции и избавления от язвенной болезни. Стационар 3-5 дней
ЭНДОСКОПИЧЕСКИЕ ВМЕШАТЕЛЬСТВА
Видеогастроскопия (осмотр слизистой пищевода, желудка и двенадцатиперстной кишки), а также видеоколоноскопия (осмотр слизистой толдстого кишечника) проводится с помощью самого современного эндоскопического оборудования экспертного класса фирмы «Olympus», с использованием световых фильтров и 74-150-ти кратным электронным увеличением. Изображение на экране монитора осуществляется в формате телевидения высокой чёткости и дает возможность рассмотреть участки слизистой размером 0,1 миллиметра.
Высокоточное обследование желудочно-кишечного тракта позволяет обнаружить патологические изменения слизистой оболочки органов на самых ранних стадиях заболевания.
Только у нас для полного комфорта пациентов, видеогастроскопию (ВГС) и видеоколоноскопию (ВКС) можно пройти в состоянии легкого медицинского сна, для исключения у пациентов неприятных ощущений.
Диагностические (амбулаторно)
— Видеоэзофагогастродуоденоскопия
— Видеоколоноскопия
— Видеоскопия боковой оптикой (зона БДС — большого дуоденального соска)
— Видеоэндоскопическая ретроградная панкреатохолангиография
— Видеоэндоскопическая рН-метрия – анализ кислотности желудочного сока
Лечебные (стационар 1 день)
— Видеоэндоскопическая папиллосфинктеротомия (при стенозирующем
папиллите, опухолях зоны БДС)
— Видеоэндоскопическая холедохолитоэкстракция
(первичный холедохолитиаз, постхолецистэктомический синдром)
— Видеоэндоскопическая полипэктомия — при полипах в пищеводе, желудке,
толстом кишечнике
— Видеоэндоскопическое стентирование опухолей пищевода,
пилородуоденальной зоны, зоны БДС, толстого кишечника
— Видеоэндоскопическая установка внутрижелудочного баллона
(при ожирении)
Записаться на консультацию Вы можете по тел.: +7-978-783-37-38.
| 12 Сен, 10:00
| Хирургия
В настоящее время существует консервативный и оперативный методы лечения желчнокаменной болезни. Консервативное лечение проводится препаратами, содержащими урсодезоксихолиевую кислоту. Это химическое вещество, является одним из естественных компонентов нашей желчи. При снижении ее концентрации, повышается «литогенность» желчи, т.е. склонность к выпадению кристаллов холестерина и образованию камней. Добавление урсодезоксихолевой кислоты извне (в виде лекарства) снижает синтез холестерина в печени и, за счет образования комплексов с кристаллами холестерина, создает условия для обратного развития («растворения») уже существующих холестериновых камней. Однако процесс этот не быстрый; длительность лечения до 12-18 месяцев. Показания к «растворению камней»: наличие единичных камней не более 10 мм + хорошая сократительная функция желчного пузыря. Таким образом, медикаментозное лечение может быть рекомендовано только больным с мелкими (менее 1 см) камнями и с тяжелыми сопутствующими заболеваниями, при которых проведение хирургического лечения связано с высоким риском для жизни.
Медикаментозное растворение желчных камней, как впрочем и прием любых других желчегонных препаратов при желчнокаменной болезни, может сопровождаться рядом побочных эффектов. Пациенты зачастую отмечают ухудшение аппетита, вздутие живота, диарею, а при «проталкивании» уменьшившихся камней из желчного пузыря в общий желчный проток возможно возникновение блока протока, механической желтухи или панкреатита. Достаточно часто, спустя некоторое время после окончания приема препарата, у больных возникает рецидив заболевания, т.е. камни образуются вновь. Следует отметить, что препарат изначально не действует на другие типы желчных камней – пигментные и кальциевые.
Методом выбора лечения ЖКБ, а значит и предупреждения развития ее осложнений, во всех странах мира является лапароскопическая холецистэктомия (ЛХЭ) – удаление желчного пузыря через небольшие проколы–порты при помощи специального инструментария под контролем эндоскопической видеокамеры. При этом пациент не получает большой травмы и быстро выздоравливает после лечения. В среднем срок нахождения пациента на больничной койке составляет 2 дня. К обычному труду можно вернуться через 1,5 – 2 недели. В нашей клинике все операционные, где проводятся такие операции, оснащены ультрасовременной HDвидеотехникой и мониторами, многофункциональными электрохирургическими блоками фирмы Storz, ультразвуковым скальпелем «Гармоник» и другой современной медицинской аппаратурой. Все это позволяет проводить подобные операции максимально безопасно для пациента. Врачи нашей клиники имеют наибольший опыт в регионе по проведению лапароскопических операций, они были первыми в Крыму и выполняют их с 1994 года. За плечами наших докторов десятки тысячи вылеченных пациентов.
К сожалению, в нашей стране не только больные, но и врачи нередко легкомысленно относятся к диагностированной желчнокаменной болезни и не советуют идти на операцию в плановом порядке, тем самым подвергая здоровье пациентов огромному риску. Здесь важно помнить, что своевременно выполненная эндоскопическая операция гарантирует полное выздоровление больного в течение 2 месяцев. Но своевременная обращаемость людей за помощью у нас скорее редкость, чем правило. Будучи на учебе в университетской клинике г. Цинциннати,США в 2010 году, я был поражен огромным количеством операций по поводу желчнокаменной болезни. Все эти операции выполнялись на, казалось бы, совершенно неизмененных болезнью желчных пузырях и в связи с этим проходили очень быстро. Мой куратор сообщил мне, что операции на желчном пузыре во время осложнений у них случаются не часто. У нас же 70 % таких операций выполняются в критических условиях, на фоне хронических и острых воспалительных заболеваний желчного пузыря после многолетнего камненосительства. И, конечно, это здоровья нашим пациентам не прибавляет.
Будьте здоровы, и помните, что самолечение – опасно для вашего здоровья!


