Желчный пузырь ребенку 6 лет

Желчнокаменная болезнь у детей – заболевание, характеризующееся образованием камней в желчном пузыре и желчевыводящих протоках. Проявляется абдоминальным болевым синдромом и диспепсическими расстройствами, связанными с нарушениями диеты, стрессами и воспалительными заболеваниями ЖКТ. Диагностируется анамнестически и на основании клинических симптомов, подтверждается УЗИ-исследованием. Проводится комплексная терапия, включающая немедикаментозные методы и препараты, нормализующие образование и выделение желчи. В крайних случаях выполняется лапароскопическая холецистэктомия.
Общие сведения
Желчнокаменная болезнь у детей (холелитиаз) составляет около 1% всех патологий пищеварительной системы. Девочки болеют примерно в 2 раза чаще мальчиков за исключением случаев желчнокаменной болезни у детей дошкольного возраста, в этой группе чаще заболевают пациенты мужского пола. В последние годы заболеваемость неуклонно растет, одновременно снижается средний возраст пациентов, с этим связана высокая актуальность данной патологии в педиатрии. Еще одной актуальной проблемой являются диагностические затруднения. Диагностика холелитиаза в начальной стадии затруднена из-за полного отсутствия клинических проявлений, при этом поздняя постановка диагноза может привести к оперативному вмешательству, неизбежно оказывающему негативное влияние на качество дальнейшей жизни пациентов.
Желчнокаменная болезнь у детей
Причины
Желчнокаменная болезнь у детей является мультифакторным заболеванием, возникает при сочетании целого ряда причин и условий. При этом истинные причины предпосылок заболевания остаются не до конца изученными. Обнаружены наследуемые мутации некоторых генов, детерминирующих фосфолипидный обмен. Таким образом, в развитии желчнокаменной болезни у детей определенную играет роль наследственный фактор, несколько чаще мутации передаются по материнской линии. Доказано провоцирующее влияние аномалий расположения желчного пузыря и желчных протоков, в частности – наличие перегибов и перетяжек в желчном пузыре. Заболевание может провоцироваться длительным дисбактериозом с изменением стула, нарушениями в диете, избыточным весом ребенка и гиподинамией. Воспалительные заболевания билиарной системы также приводят к развитию желчнокаменной болезни у детей.
Патогенез
В патогенезе заболевания ключевую роль играют изменение состава желчи и дискинезия желчных путей. И тот, и другой фактор может быть первичным. Если в преморбиде диагностируется аномалия развития билиарной системы, первичным является застой желчи и, как следствие, ее сгущение с последующим образованием камней. Состав желчи изменяется не только под влиянием ее задержки в желчном пузыре, но и вследствие воспалительных изменений в соседних органах (печень, поджелудочная железа) в сочетании с дисбактериозом. Результатом последнего является недостаточное выведение холестерина с калом, а, значит – его избыточное всасывание и гиперхолестеринемия. Именно повышение концентрации холестерина в желчи провоцирует холелитиаз.
Одновременно с этим неизбежно возникает воспалительная реакция в стенках желчного пузыря, клетки которого, разрушаясь, приводят к повышению концентрации белка в желчи. Белок становится ядром образующихся желчных камней. Таким образом, очевидно образование порочного круга, поскольку изменяющийся состав желчи нарушает кинетику билиарной системы, а изначально диагностированная дискинезия всегда влияет на концентрацию желчи, способствуя ее сгущению. Отдельная роль в патогенезе желчнокаменной болезни у детей принадлежит стрессам, а точнее – личностным особенностям реагирования ребенка на стрессовые ситуации и общую обстановку в семье.
Классификация
Современная квалификация патологии предложена в 2002 году Российским институтом Гастроэнтерологии и является общей для детей и взрослых. Выделяют несколько стадий заболевания.
I стадия – начальная (предкаменная).
Характеризуется изменением свойств желчи и ее сгущением с образованием так называемого билиарного сладжа. Сладж представляет собой сгустки желчи либо микролиты и предшествует собственно холелитиазу. На начальной стадии желчнокаменная болезнь у детей клинически никак не проявляется.
II стадия – стадия формирования желчных камней.
Формируются единичные либо множественные конкременты с различной локализацией. Камни обнаруживаются в желчном пузыре, общем желчном протоке или в печеночных протоках. Различаются по составу, который можно определить при помощи рентгенографии, УЗИ или при инвазивных методов исследования. Встречаются холестериновые, пигментные (билирубиновые) и смешанные камни. Вторая стадия желчнокаменной болезни у детей может не проявляться клинически (латентная форма) либо протекать с типичной симптоматикой.
III стадия – хронический рецидивирующий калькулезный холецистит.
На данной стадии имеются выраженные анатомо-физиологические изменения в билиарной системе, что приводит к хроническому воспалению и частому образованию конкрементов. Эффективность консервативной терапии снижается.
IV стадия – стадий осложнений.
Желчнокаменная болезнь у детей может осложниться острым холангитом, панкреатитом и обтурацией желчного протока конкрементами. Как правило, осложнения требуют экстренного хирургического вмешательства.
Симптомы у детей
Основные клинические проявления заболевания – боль и диспепсические расстройства. Характеристика болевого синдрома при желчнокаменной болезни у детей может отличаться от таковой у взрослого человека. Обычно болевые ощущения локализуются в области правого подреберья, боль может быть схваткообразной либо ноющей. Однако дети часто жалуются на боль в области пупка или в эпигастральной области. Болевой синдром провоцируется нарушениями в диете (жареная и жирная пища в рационе, недостаток клетчатки, большие перерывы между приемами пищи и др.), иногда физическими нагрузками и эмоциональным напряжением.
Желчнокаменная болезнь у детей проявляется диспепсическими расстройствами, такими как изжога, отрыжка, горечь во рту, а также нарушения стула (диарея или запоры) и метеоризм. В отдельных случаях присоединяется вегетативная симптоматика в виде повышенного потоотделения и беспокойства. Заболевание всегда проявляется приступообразно, в любое время суток.
Диагностика
Желчнокаменная болезнь у детей диагностируется клинически. При осмотре можно выявить только болевой синдром, но на момент осмотра он присутствует далеко не всегда, поэтому основное значение приобретает тщательный сбор анамнеза, в том числе семейного. Как правило, у родственников также имеются заболевания желудочно-кишечного тракта. Родителям или самому ребенку необходимо как можно более подробно описать педиатру характеристики боли в животе: обстоятельства, предшествующие ее возникновению, интенсивность боли, ее длительность и т. д. Сопутствующие диспепсические расстройства диагностируются анамнестически.
Холелитиаз у детей подтверждается при помощи УЗИ-диагностики. Исследование позволяет выявить аномалии развития билиарной системы и утолщение стенок желчного пузыря, что свидетельствует о воспалительном процессе. Для более точного определения типа конкрементов можно использовать рентгенографию. Так, холестериновые камни являются рентгенонегативными, то есть на снимке их не будет видно. Биохимический анализ крови обнаруживает гиперхолестеринемию, также возможно повышенное содержание билирубина. В клиническом анализе крови выявляются общие признаки воспаления (лейкоцитоз, увеличение СОЭ и др.). Анализ кала (копрограмма) позволяет достаточно точно определить патологию печени и желчевыводящих путей, поджелудочной железы и кишечника.
Лечение желчнокаменной болезни у детей
При развитии желчнокаменной болезни у детей требуется комплексная терапия. К немедикаментозным методам относится диета с исключением жирной и жареной пищи. Ребенку необходимо употреблять достаточное количество клетчатки и соблюдать питьевой режим. Имеет значение не только качество пищи, но и количество ее приемов за день, их должно быть не меньше пяти. Поскольку одним из факторов, способствующих развитию заболевания, является гиподинамия, показаны прогулки и активные игры на свежем воздухе. Желательно избегать длительных стрессовых ситуаций.
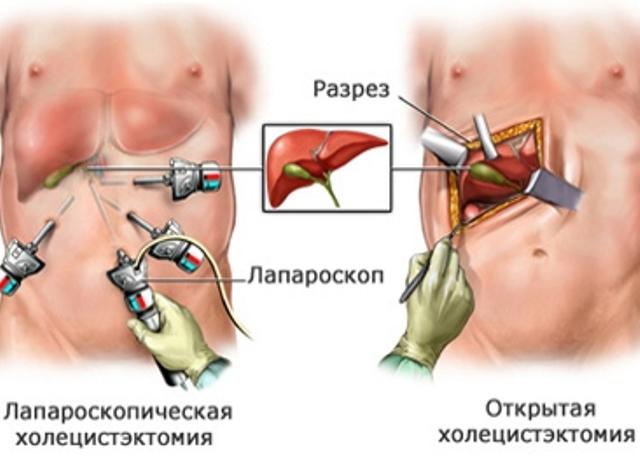
Медикаментозная терапия желчнокаменной болезни у детей направлена на нормализацию состава желчи и моторики желчного пузыря и желчевыводящих путей, назначается только гастроэнтерологом. С этой целью применяются антихолестатики, литолитики и холеретики. Лечение дополняется гепатопротекторами и антиоксидантами. Важно устранить гиперхолестеринемию и в целом нормализовать липидный спектр крови, поэтому целесообразно назначение статинов. Проводится коррекция биоценоза кишечника, используются методы физиотерапии (электрофорез магния, парафинотерапия и др.) В случае поздней диагностики и наличия осложнений показана лапароскопическая холецистэктомия.
Прогноз и профилактика
При своевременной диагностике и терапии прогноз заболевания благоприятный. Однако зачастую заболевание выявляется уже на II-III стадии, когда повышается риск развития хронического воспалительного процесса и возникновения ургентных осложнений. Профилактика желчнокаменной болезни у детей проводится всем пациентам из группы риска: при установленном диагнозе дискинезии желчных путей, холецистита и в целом патологии желудочно-кишечного тракта. Высокая степень настороженности должна быть в отношении детей, проживающих в неблагополучной семейной обстановке, а также при наличии у ребенка аномалий развития билиарной системы, выявленных еще на первом году жизни.
Вторичная профилактика желчнокаменной болезни у детей направлена на улучшение моторики желчного пузыря, улучшение реологических свойств желчи и коррекцию кишечного дисбиоза. Ребенок наблюдается у гастроэнтеролога, физиотерапевта, психолога.
Каждая мама обеспокоена здоровьем своего ребёнка. Молодой организм всё ещё растёт, поэтому очень важно, чтобы никакие патологии внутренних органов не препятствовали его здоровому развитию. Если по результатам УЗИ увеличен желчный пузырь у вашего ребёнка, можно говорить о нарушениях в работе пищеварительного тракта, что будет доставлять ему большой дискомфорт и причинять боль.
У ребёнка увеличение желчного пузыря может быть вызвано различными заболеваниями, но в любом случае необходимо соответствующее лечение. Наиболее частой проблемой у детей является дискинезия желчных путей (около 80% всех обращений к гастроэнтерологу).
Как работает желчный пузырь?
Желчный пузырь (холецистис) – орган пищеварительной системы, участвующий в накоплении и выбросе желчи в тонкий кишечник. Когда у вашего ребёнка просыпается аппетит, вся пищеварительная система его организма готовится к приёму пищи. Желчный пузырь накапливает желчь, поджелудочная железа – сок поджелудочной железы, и только из желудка в кишечник поступает пища, как происходит её ферментная обработка и дальнейшее переваривание.
Желчь выделяется печенью, а впоследствии накапливается в желчном пузыре. Её роль в организме – участвовать в расщеплении сложных жиров и активации процессов кишечного пищеварения. Стенки тошной кишки раздражаются под действием желчной кислоты, и тем самым организм получает сигнал о необходимости активизировать перистальтику кишечника.
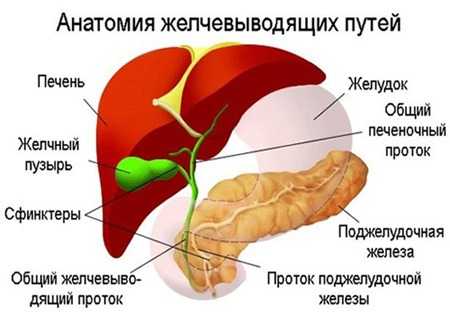
Также желчь участвует в выводе из организма таких соединений, как холестерин. Почки не в состоянии справиться с данной задачей, поэтому холестерин выводится за счёт желчной кислоты.
Функции желчи в организме человека сводятся к следующему:
- обработка пищи, расщепление сложных жиров;
- запуск процессов кишечного пищеварения;
- участие в работе выделительной системы организма;
- нейтрализация желудочного фермента пепсина (опасного для работы ферментов поджелудочной железы);
- стимуляция производства слизи.
Сопутствующие симптомы
Так как желчь участвует в усвоении ряда жирорастворимых витаминов, то у ребёнка с заболеваниями холецистиса наблюдается бледный вид, сероватый оттенок кожи, нередки вегетативные нарушения. Он становится вялым, малоактивным, в уголках рта видны «заеды», а белки глаз приобретают нездоровый желтоватый оттенок.
 В зависимости от характера заболевания могут проявляться следующие симптомы:
В зависимости от характера заболевания могут проявляться следующие симптомы:
- колющие или ноющие боли в правом подреберье;
- боли усиливаются с приёмом пищи;
- во рту ощущается горьковатый привкус;
- «обложен» язык;
- эмоциональные перенапряжения усиливают негативную симптоматику;
- неприятные ощущения многообразны и изменчивы.
Редко недомогания сопровождаются тошнотой, ещё реже – рвотой. Тошнота и рвота – опасные симптомы, которые могут свидетельствовать о развитии холецистита (воспаления желчного пузыря).
Причины
Увеличение желчного пузыря происходит из-за застоя желчи. При функциональных нарушениях или же перекрытии оттока желчи полипами и опухолями, она перестаёт попадать в двенадцатиперстную кишку и скапливается внутри пузыря. Сам орган при этом увеличивается в размерах, как если бы резиновый шар наполнили водой.
Говоря о функциональных нарушениях (дискинезии), следует отметить также следующие провоцирующие факторы:
- Генетическая предрасположенность.
- Врождённые перегибы и перетяжки шейки и тела желчного пузыря.
- Хроническая инфекция (аденоиды, тонзиллит и даже кариес зубов).
- Эмоциональные проблемы в жизни ребёнка, неврозы.
-
 Питание не по режиму или «через не хочу», некачественная еда.
Питание не по режиму или «через не хочу», некачественная еда.
Отдельно стоит отметить пятый пункт: питание «через не хочу». Многие родители склонны кормить своих детей строго по расписанию или же тогда, когда есть время. Однако, чувство голода – сигнал о готовности нашего организма принять еду. Насильственное кормление приводит к тому, что желчный пузырь начинает выделять желчь несвоевременно. Поэтому если ваш ребёнок отказывается от приготовленного обеда – не давите на него, а подождите, пока он не попросит сам.
Возможные заболевания желчного пузыря
Изменение размеров органов, боли и другие симптомы могут свидетельствовать о развитии заболевания. Какие болезни желчного пузыря чаще других встречаются у детей?
Дискинезии желчных путей
Это самое распространённое заболевание среди детей. Его причины кроются в переходе с домашнего питания на школьное, изменении режима дня и эмоциональных перегрузках, которые могут быть связаны с началом учёбы.
Дискинезия желчных путей бывает двух видов: гиперкинетическая и гипокинетическая.
Гиперкинетическая дискинезия заключается в усилении моторной функции холецистиса и, как следствие, неспособности сфинктеров (мышечных отверстий) раскрыться на достаточную ширину. Это вызывает резкую боль, но она, как правило, кратковременна (проходит в течение часа).
Гипокинетическая дискинезия характеризуется недостаточным тонусом желчного пузыря, его слабыми сокращениями. Боль носит не острый, а тупой, ноющий характер.
Хронический холецистит
Хронический холецистит – это воспаление желчного пузыря, зачастую вызванное инфекционными агентами: от кишечной палочки до стафилококка. Заболевание приводит к нарушению оттока желчи и изменению её состава, а также образованию камней. Боли очень напоминают печеночные колики, иррадируют (распространяются) в мышцы спины. Этому сопутствует рвота, не приносящая облегчения.
Так как дети очень часто тянут грязные руки в рот, развитие инфекционного воспаления имеет большую вероятность. Для профилактики обязуйте их мыть руки перед едой.
Опухоли желчного пузыря и протоков
Самой опасной патологией желчного пузыря являются опухоли. Они подразделяются на доброкачественные и злокачественные (рак желчного пузыря). На ранних стадиях заболевания установить наличие опухоли довольно трудно, врач может поставить ошибочный диагноз «холецистит» и лишь затем обнаружить доброкачественные образования – «полипы». Лечение возможно только хирургическим путём.
Холецистомегалия у плода во время беременности
 Желчный пузырь плода можно визуализировать посредством ультразвукового исследования уже с 15-й недели его развития. Редко, но бывает – после УЗИ диагност сообщает вам, что у плода увеличен желчный пузырь (холецистомегалия). Не стоит паниковать. Результаты диагностики могут свидетельствовать о наличии функциональных нарушений или инфекции, но состояние плода также может непроизвольно прийти в норму на последующих сроках беременности.
Желчный пузырь плода можно визуализировать посредством ультразвукового исследования уже с 15-й недели его развития. Редко, но бывает – после УЗИ диагност сообщает вам, что у плода увеличен желчный пузырь (холецистомегалия). Не стоит паниковать. Результаты диагностики могут свидетельствовать о наличии функциональных нарушений или инфекции, но состояние плода также может непроизвольно прийти в норму на последующих сроках беременности.
Главное – это вести постоянный контроль изменений, делать регулярные УЗИ плода и постараться поменьше нервничать, так как стресс сказывается на здоровье малыша.
Холецистомегалия у плода также может являться особенностью анатомического развития, поэтому ничего страшного в этом нет.
Не выявлено и связи между потреблением матерью жирной пищи и увеличением желчного пузыря у плода.
Как лечить?
Если увеличение холецистиса обнаружено у плода – никак. Необходимо наблюдаться у врача и смотреть на состояние желчного пузыря в динамике.
Лечение же взрослого ребёнка зависит от заболевания. Например, терапия дискинезии желчевыводящих путей состоит из желчегонных лекарств и диеты, причём диета занимает первостепенное значение. Необходимо дробное питание и умеренный температурный режим пищи.
 Запрещённые при увеличении желчного пузыря продукты:
Запрещённые при увеличении желчного пузыря продукты:
- крепкие мясные и грибные бульоны;
- копчёные колбасы;
- Острые приправы и специи;
- редька, щавель;
- консервы;
- шоколад, кофе;
- сдобная выпечка;
- газированные напитки;
- жевательная резинка.
Проводить лечение можно также с помощью травяных желчегонных настоев: отвары кукурузных рыльцев, зверобоя и тысячелистника. Во время обострения их пьют на протяжении одного месяца, затем – по 14 дней в месяц на протяжении полугода.
Медикаментозное лечение может проводить только врач. Он выписывает соответствующие препараты, определяет дозировку. Лечение желчегонными лекарствами должно длиться от полугода до года.
Профилактика
- Своевременно производите лечение зубов, так как даже незначительная инфекция способна вызвать обострение.
- Очень важно оберегать ребёнка от стресса!
- Полезно давать ребёнку в весенний период витамины.
- Отличной профилактикой служат закаливания, а также общие укрепляющие мероприятия для тела.
В этом видео известный детский доктор Евгений Комаровский доходчиво рассказывает о причинах возникновения проблем в работе желчного пузыря и поджелудочной железы у детей.
Желчный пузырь (ЖП) отвечает за пищеварение. Если увеличен желчный пузырь у ребенка – это признак патологии. При обнаружении симптома следует вовремя начать лечение.
Что влияет на размеры ЖП — причины аномалии
Для диагностирования увеличенного желчного у ребенка необходимо собрать анамнез и выявить проблему. Патология бывает:
- Врожденной. Формируется во время развития плода. Связана с генетической предрасположенностью или перенесенными заболеваниями матерью в период беременности.
- Приобретенной. Возникает в результате внешних факторов, влияющих на функционирование пузыря.
Родителям важно знать, почему у ребенка увеличивается ЖП. Изменение размера желчного связано с неправильным рационом, потреблением жирной пищи, отсутствием режима принятия еды.
Другая причина — физические нагрузки. Они могут вызывать застой. Как следствие, происходит процесс увеличения пузыря у детей. К возможным причинам относится:
- дискинезия, холецистит и панкреатит;
- инфекционные заболевания;
- сильные ушибы;
- гормональные нарушения;
- лекарственные препараты;
- воспалительные процессы ЖП;
- врожденные аномалии.
При обнаружении увеличения размера желчного пузыря у ребенка следует немедленно начать лечение, чтобы в будущем не возникли опасные осложнения. Это чревато развитием воспаления, образованием конкрементов, задержкой в росте.
Признаки и симптомы
Определить наличие заболевания ЖП можно при появлении жалоб. Ребенок становится менее активным, усиливается усталость. Другие симптомы:
- боль в правом боку, которая после жирной и сладкой пищи нарастает;
- пожелтение склер и участков кожи;
- тошнота и рвота;
- отсутствие аппетита;
- горький вкус в ротовой полости.
При осложнении заболевания поднимается высокая температура, появляются озноб и сыпь. При пальпации прощупывается напряженный и увеличенный ЖП. Прикосновения к больному месту приносят сильное неудобство. Симптоматика позволяет выявить патологию и начать принимать меры по ее устранению.
Как восстановить размеры желчного пузыря
Заболевание у ребенка поддается корректировке. Врач-гастроэнтеролог назначает лечение после обследования и выявления причины увеличения желчного. Оно зависит от возраста пациента, факторов, по которым образовалась аномалия, и этапа развития. Приоритетным является метод без хирургического вмешательства, он больше подходит детям.
При симптомах желчнокаменной болезни, кистах или опухоли назначается операция. Если врожденная патология обнаруживается у плода — лечение не применяется. За развитием и состоянием следят врачи.
Питание
Больные должны придерживаться диеты. В питание входят вареные и тушеные блюда, каши, супы, овощи и фрукты. Прием пищи должен быть небольшими порциями в одно и то же время. Продукты, которые исключаются из питания пациента:
- жареное, жирное и копченое;
- острые специи;
- сладкое и мучное;
- чай и кофе;
- напитки с газами.
Выздоровлению способствуют отвары трав с желчегонным эффектом: кукурузные рыльца, шиповник, зверобой. Курс длится на протяжении месяца. Выводить желчь помогает минеральная вода, ее нужно пить теплой и без газа.
Медикаментозная терапия
Нормализации размера ЖП способствует лечение фармпрепаратами, которые назначаются врачом в соответствии с формой заболевания, самочувствием пациента. Дозировка зависит от возраста ребенка. При большом органе назначаются спазмолитики: Но-Шпа, Мебеверин, Дротаверин. Он направлены на снятие симптома напряжения ЖП — помогают уменьшить болевые ощущения.
Для выведения желчи из ЖП назначаются Дигестал, Аллохол, Холагол. Они удаляют из желчного застойную жидкость, помогают очистить пузырь, способствует уменьшению воспаления, параллельно снимают напряжение с органа. В отдельных случаях врач назначает прием антибиотиков, если у ребенка присутствуют признаки холецистита, есть вероятность возникновения опасных для здоровья осложнений.
Физиотерапия
Назначается при выявлении симптомов дискинезии ЖП, снимает воспаление с органа. Физиотерапия противопоказана при обострении. Проведение разрешается в период ремиссии заболевания. Из физиотерапевтических методах эффективны теплые ванны, гальванизация, парафиновые процедуры, электрофорез.
Для выведения желчи используется тюбаж с минеральной водой Ессентуки-17, Боржоми, Смирновская. Применяется в чистом виде или в смеси с магнезией для очищения ЖП.
Процедура: ребенок выпивает теплую минеральную воду, под правый бок кладется теплая грелка. Пациент лежит, периодически грелка заменяется, чтобы поддерживать нужную температуру. Продолжительность: 2 часа.
Преимущество лечения — мягкость воздействия на детский организм, положительное влияние. Недостаток — неэффективность терапии на поздних этапах течения заболевания.
Чтобы позже не возникли серьезные осложнения, симптомы увеличенного желчного пузыря у детей необходимо лечить своевременно, а терапию подбирать после полного обследования ребенка. Лечение назначается эффективное и щадящее одновременно, чтобы не навредить неокрепшему детскому организму.
Для профилактики заболевания родителям нужно обратить внимание на питание ребенка. Составить его, основываясь на полезной пище, благоприятно влияющей на выведение желчи.