Желчный пузырь расположен слева от пупочной вены

Желчный пузырь визуализируется при поперечном сканировании плода в виде гипоэхогенного образования в середине правой половины брюшной полости. Часто его неверно принимают за интраабдоминальный отдел пупочной вены. Дифференциацию этих образований проводят по следующим критериям: 1) желчный пузырь располагается больше справа, а не посередине; 2) вена пуповины прослеживается от передней брюшной стенки до системы воротной вены; 3) шейка желчного пузыря заметно тоньше его основания и, следовательно, желчный пузырь имеет коническую форму в отличие от цилиндрической формы пупочной вены. Дополнительно для дифференциации можно использовать режим ЦДК, при котором в интраабдоминальном отделе пупочной вены в отличие от желчного пузыря четко регистрируется поток крови.
Ультразвуковое изучение желчного пузыря плода подразумевает первоначально сам факт его визуализации, оценку локализации, формы, размеров, эхоструктуры, атакже исключение кисты общего желчного протока.
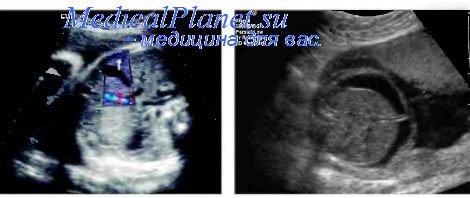
Визуализация желчного пузыря плода.
Согласно данным проведенных исследований, визуализация желчного пузыря плода при трансабдоминальном ультразвуковом исследовании возможна с 15 нед беременности. I. Goldstein и соавт. продемонстрировали возможность визуализации желчного пузыря плода при трансвагинальной эхографии даже ранее 14 нед. Однако следует учитывать, что визуализация желчного пузыря до 18-20 нед удается не у всех плодов. Так, по данным израильских специалистов, желчный пузырь не визуализировался у 12 (1,5%) из 780 обследованных плодов в 14-16 нед.
Проведенный нами анализ опубликованных результатов показал, что визуализация желчного пузыря плода во II и III триместрах беременности была возможной в 36,5-100% случаев.
К. Hata и соавт. были первыми, кто оценил возможность визуализации желчного пузыря плода при скрининговом ультразвуковом исследовании во II триместре беременности. Полученные ими достаточно скромные результаты были обусловлены в первую очередь использованием в те годы аппаратов с недостаточно высокой разрешающей способностью.
В последующие годы с внедрением в клиническую практику более совершенной ультразвуковой аппаратуры процент успешной визуализации желчного пузыря плода стал существенно выше. Так, в исследованиях ряда авторов визуализация желчного пузыря плода при его нормальном развитии была достигнута в 100% случаев. Согласно результатам итальянских специалистов, визуализация желчного пузыря при скрининговом ультразвуковом исследовании во II триместре беременности оказалась невозможной при первом обследовании у 64 (2,2%) плодов. При контрольном обследовании, проведенном до 24 нед, желчный пузырь удалось идентифицировать у всех 62 нормальных плодов. В двух оставшихся случаях была зарегистрирована билиарная атрезия.
Особого внимания заслуживают результаты, опубликованные в конце 2002 г. В исследованиях, проведенных М. Ben-Ami и соавт., визуализация желчного пузыря плода в 14-16 нед беременности была достигнута в 98,6% случаев. При этом в ходе динамического эхографического исследования было установлено, что после 18 нед отсутствие эхотени желчного пузыря было зарегистрировано только у 1 (0,1%) из 780 плодов. У этого плода в последующем диагностирована билиарная атрезия. Таким образом, при нормальном развитии плода успешная визуализация его желчного пузыря была достигнута после 18 нед в 100% случаев.
К. Having и соавт. удалось визуализировать желчный пузырь при первом ультразвуковом обследовании в 106 (93,8%) из 113 наблюдений. В одном наблюдении эхотень желчного пузыря была зарегистрирована при повторном обследовании; в 2 случаях визуализация желчного пузыря и других органов плода была затруднена из-за выраженного ожирения матери; в оставшихся случаях желчный пузырь плода не был оценен в первые 3 дня набора материала, что было связано с недостаточным опытом врачей.
Из результатов опубликованных работ становится очевидным, что визуализация желчного пузыря возможна практически у всех плодов при условии нормального их развития, а также при наличии достаточного опыта у исследователей. При этом оценку желчного пузыря плода наиболее оптимально осуществлять во время второго скринингового ультразвукового исследования — в 20-24 нед беременности. Отсутствие изображения желчного пузыря наблюдается при двух основных пороках — атрезии желчных ходов и агенезии желчного пузыря.
— Читать далее «Билиарная атрезия у плода. Агенезия желчного пузыря у плода.»
Оглавление темы «Патология билиарного тракта плода.»:
1. Кисты печени плода. Диагностика кист печени плода.
2. Опухоли печени у плода. Ранняя диагностика опухолей печени плода.
3. Желчный пузырь плода. Визуализация желчного пузыря плода.
4. Билиарная атрезия у плода. Агенезия желчного пузыря у плода.
5. Удвоение желчного пузыря у плода. Холецистомегалия у плода.
6. Эхогенные включения в желчном пузыре плода. Причины эхогенных включений желчного пузыря плода.
7. Кисты общего желчного протока плода. Диагностика кист общего желчного протока у плода.
8. Селезенка плода. Аспления. Полиспления. Спленомегалия у плода.
9. Лимфангиома у плода. Ранняя диагностика абдоминальной лимфангиомы у плода.
10. Тератома у плода. УЗИ диагностика тератом у плода.
Версия: Справочник заболеваний MedElement
Категории МКБ:
Другие врожденные аномалии желчного пузыря (Q44.1)
Разделы медицины:
Врожденные заболевания, Гастроэнтерология
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Общая информация
Краткое описание
В данный раздел входят деформации желчного пузыря не описаные в других разделах.
Аномалии положения:
— Левостороннее расположение желчного пузыря — желчный пузырь расположен под левой долей печени слева от серповидной связки; встречается редко.
Образуется, когда в эмбриональном периоде зачаток от печеночного
дивертикула
мигрирует не вправо, а влево. В то же время возможно независимое образование второго желчного пузыря из левого печеночного протока при нарушении развития или регрессировании нормально расположенного желчного пузыря.
— Интерпозиция — является весьма редкой аномалией развития, когда правый и левый долевые желчевыводящие протоки открываются непосредственно в полость желчного пузыря, общий печеночный проток отсутствует, желчный пузырь, располагаясь в проекции ворот печени, переходит непосредственно в общий желчный проток.
— Инверсия — желчный пузырь может располагаться в области левого подреберья или по средней линии тела.
— Дистопия — желчный пузырь может быть выявлен в правой подвздошной области и в редких случаях — в малом тазе.
— Ротация — желчный пузырь располагается в типичном месте, но может иметь иные направления длинной оси.
Аномалии размеров: гигантский желчный пузырь — выглядит значительно увеличенным. Сложно определяется поскольку обычно неизвестны «исходные» размеры желчного пузыря, для диагностики возможно проведение исследования на сократительную способность и наполняемость.
Клиническая картина
Cимптомы, течение
Перечисленные аномалии протекают бессимптомно, если не сопровождаются нарушением пассажа (оттока) желчи.
Диагностика
УЗИ, КТ, радиоизотопные методы.
Дифференциальный диагноз
Дифференциальный диагноз при необходимости обычно проводится со следующими состояниями:
— холецистит;
— заболевания, сопровождающиеся нарушением пассажа желчи;
— объемные процессы, которые могут вызывать смещение желчного пузыря и протоков;
—
агенезия желчного пузыря
;
— аномалии развития протоков;
— локальное скопление жидкости в брюшной полости;
— кисты ворот печени и головки поджелудочной железы;
— билиарная
гипертензия
— в случае интерпозиции желчного пузыря.
Осложнения
Желчекаменаая болезнь, холецистит, дискинезия желчевыводящих путей.
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Лечение
Не требует лечения, если не является причиной нарушения пассажа желчи.
Прогноз
Информация
Источники и литература
- Клиническое руководство по ультразвуковой диагностике. Кафедра ультразвуковой диагностики Российской медицинской академии последипломного образования Министерства здравоохранения и медицинской промышленности РФ
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей, М.:Гэотар, 1999
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
УЗИ желчного пузыря плода является информативным методом перинатальной диагностики каких-либо отклонений в органах брюшной полости. Желчный пузырь является внутренним органом, это часть билиарной системы всех людей. Он является важным звеном, которое участвует в продуцировании, синтезе и накоплении желчи. Аномалии его чаще всего врождённые, поэтому их рекомендуется обнаруживать еще на этапе внутриутробного развития. Так у будущих родителей появится возможность своевременно предпринимать при необходимости лечебные мероприятия.

На каком сроке и для чего делают УЗИ желчного пузыря у плода
УЗИ желчного пузыря и почек плода, а также других внутренних органов обычно проводится во время беременности на втором триместре, с 19 недели. Такое исследование делают именно в этот период, поскольку ко второму триместру уже полностью сформированы внутренние органы плода. В первые месяцы провести такой скрининг еще невозможно ввиду неполностью сформировавшихся внутренних отделов.
Билиарная система исследуется с помощью ультразвуковых излучений. На узи плода видно или не видно какие-либо патологии. Чаще всего такая процедура проводится очень тщательно для исследования брюшной полости.
Нормы показателей УЗИ плода беременной
Какие же показатели являются нормальными, а когда следует бить тревогу? Такое время проведения визуализации специально выбрано для того, чтобы при тяжелых обнаруженных патологиях можно было вовремя прервать беременность. С 17 по 20 неделю внутриутробного развития будущего малыша его брюшная полость составляет всего несколько миллиметров.
Желчный пузырь визуализируется во время проведения поперечного сканирования будущего ребёнка. Выглядит он как гипоэхогенное образование, которое расположено по центру справа полости. Нередко врачи говорят ошибочно, что это образование является одним из участков пупочной вены. Дифференцируют пузырь у плода по таким факторам:

- локализация больше предопределена в правом отделе брюшной полости, менее – по центру,
- пупочную вену можно отследить по центру передней брюшины,
- шейка пузыря намного тоньше, нежели его основание,
- по форме напоминает конус, а пупочная вена – цилиндр,
- в полости вены чётко визуализируется кровоток.
Сама визуализация желчного с помощью ультразвукового исследования необходима для того, чтобы определить факт его наличия, участок расположения, размеры, структуры, исключить или подтвердить наличие каких-либо патологий.
Норма в показателях
Норма в показателях с 16 по 21 недели беременности определяется не только с помощью ультразвукового исследования, но и посредством иных обследований, самым достоверным из них является окружность живота на разном сроке:
- в 16 нед – это 87-115 см,
- в 18 нед. – 105-145 см,
- 19 нед. – 115-153 см,
- 20 нед. – 125 – 165 см.
Отклонения в показателях
Во время проведения процедуры ультразвукового исследования эмбриона могут быть обнаружены и патологии:
- чрезмерно увеличена или уменьшена брюшная полость,
- орган отсутствует полностью,
- ЖП заполнен жидкостью,
- щелеподобный желудок,
- аплазия или агенезия желчного пузыря у плода.

Патология желчевыводящих путей на ранних сроках беременности не всегда может визуализироваться. При наличии любых изменений причиной тому могут быть аномалии системы пищеварения или иные патологические процессы в организме. Если на положенном сроке желчный пузырь не определяется во время проведения диагностики, врачами предполагается наличие атрезии пищеварительного тракта. В такой ситуации он присутствует, но амниотическая жидкость в нем отсутствует.
При отсутствии эхотени предполагается наличие маловодия, а это является косвенным симптомом патологий мочевыделительной системы. В некоторых случаях желудок у эмбриона не определяется, так происходит, если он находится не в том месте, где должен. Чаще всего это симптом диафрагмальной грыжи. Если в брюшной полости отсутствует амниотическая жидкость, причиной может быть порок центральной нервной системы, наличие «заячьей губы», нейромышечных заболеваний.
Содержимое брюшной полости представляет собой разные включения гиперэхогенного характера. Причиной того, что желудок увеличенный, может выступать обтурация или непроходимость кишечного тракта. Обычно такое состояние не является самостоятельным заболеванием, это только симптом сопутствующих патологий. В таком случае печень тоже может быть увеличена. В такой ситуации появляются и следующие признаки: стенки утолщены, его шейка сужена, нет полноценного грушеобразного изгиба.
При обнаружении серьёзных патологий во время перинатального развития, после появления малыша на свет проводится специальная операция. Её задачей является воссоздание желудка из участка тонкого кишечника.
Атрезия является редким состоянием. Характеризуется наличием неполного заращения в одном из отделов желудка. Часто сочетается с патологиями гортани, пищеварительного прохода, скоплением жидкости в брюшной полости. Агенезия характеризуется полным отсутствием органа. Такая аномалия является очень редкой. Часто сопровождается и другими пороками внутриутробного развития. Такое состояние несовместимо с жизнью.
Холецистомегалия у плода в процессе беременности
Холецистомегалия – это значит, что размеры желчного пузыря превышают норму. Но раньше времени не стоит паниковать. Обычно такое состояние требует врачебного наблюдения. Оно может быть физиологической особенностью.
При отсутствии воспаления и скопления анормальной жидкости обычно повод для тревоги отсутствует.
Видео
Безопасно ли делать УЗИ плода во время беременности?
Загрузка…
В редких случаях при развитии желчного пузыря происходят аномальные изменения. Во время внутриутробного периода может случиться так, что желчный будет недоразвитым или полностью отсутствующим.
В зависимости от типа, локализации, характера и прочих критериев отклонения выделяют несколько его подвидов вроде гипоплазии, аплазии или агенезии и пр. Основной причиной возникновения подобных аномалий выступают сбои во внутриутробном развитии.
Понятие патологии
 Агенезия желчного пузыря – это состояние, при котором выявляется полное отсутствие желчного пузыря.
Агенезия желчного пузыря – это состояние, при котором выявляется полное отсутствие желчного пузыря.
Желчнопузырные плодные структуры визуализируются при поперечном ультразвуковом сканировании в форме небольшого образования посередине правой части брюшины. Но порой специалисты принимают это образование за пупочную вену, точнее, ее часть.
При ультразвуковом изучении желчнопузырных структур изначально подразумевается сам факт его визуализации, а также грамотная оценка формы и локализации, эхоструктуры и параметров органа.
При трансабдоминальном УЗИ просмотреть желчнопузырный орган можно лишь с 15-недельного срока. Но здесь есть один нюанс – не у всех пациенток удается визуализировать желчный до 18-20-недельного срока.
По статистике, ЖП не визуализируется примерно у 1,5-2% пациенток 14-16-недельного срока. В целом на 2-3 триместре визуализация желчного при ультразвуковой диагностике возможна у 36-100% беременных.
Специалисты утверждают, что наиболее оптимально оценивать состояние желчнопузырных структур у плода на 20-24-недельном сроке. Если же изображение желчного отсутствует, то подозревается желчнопузырная агенезия или атрезия желчных ходов.
Причины агенезии желчного пузыря у плода
Изолированная желчнопузырная агенезия каких-либо ухудшений в состоянии здоровья не вызывает, однако, требует пожизненного диспансерного наблюдения больного, а также регулярных обследований вроде биохимических анализов на холестазные маркеры, ультразвуковой диагностики, оценки печеночных функций и пр.
- Основной причиной агенезии выступает неправильное эмбриональное развитие еще на внутриутробном этапе.
- Гораздо реже такие аномалии возникают в качестве последствия хирургических операций.
Агенезия (полное отсутствие), аплазия (отсутствие желчного с наличием сосудистой ножки), гипоплазия (когда выявляется уменьшение размеров для определенного срока).
Окончательно дифференцировать эти состояния между собой порой бывает достаточно сложно только лишь с помощью ультразвуковой диагностики. Для этого необходимо дополнительное обследование другими методами и средствами. Потому по МКБ-10 все три этих состояния представлены одной номенклатурной патологией.
Эпидемиология
В мировой медицинской практике до 2012 г. было выявлено всего 400 случаев желчнопузырной агенезии у взрослых, причем совершенно случайно. У деток при проведении аутопсии такая аномалия обнаруживалась в одном случае из 1600.
Факторы и группы риска
К основным группам риска и провоцирующим факторам развития желчнопузырной агенезии относят:
- Соединительнотканные нарушения наследственного типа;
- Трисомию 1q или синдром хромосомного удвоения;
- Трисомия 11q или удвоение 11 хромосомы;
- Синдром Веркани, представляющий собой множественные пороки в плодном развитии;
- Прочие пороки в развитии пищеварительной системы.
Признаки
 Обычно агенезия имеет врожденный характер. Очень часто при врожденном характере патологии пациенты даже не подозревают о наличии подобной аномалии, особенно в случаях, когда пищеварительная деятельность не нарушается.
Обычно агенезия имеет врожденный характер. Очень часто при врожденном характере патологии пациенты даже не подозревают о наличии подобной аномалии, особенно в случаях, когда пищеварительная деятельность не нарушается.
Признаки патологии могут полностью отсутствовать, а наличие аномалии обнаруживается только при ультразвуковом обследовании по поводу других внутриорганических заболеваний или при экстренном оперативном вмешательстве.
Если деформация или отсутствие органа имеет врожденный характер, и аномалия привела к развитию ЖКБ или желчевыводящей дискинезии, то у пациента появляются признаки вроде:
- Желтоватый оттенок кожного покрова;
- Редкие и незначительные подташнивания;
- Отсутствие нормального аппетита;
- При прощупывании области живота пациент ощущает болезненность и дискомфортное ощущение;
- Во рту присутствует горьковатый привкус, а на поверхности языка – необычный налет;
- В области печеночных тканей присутствует болезненность;
- Присутствует гипертермия.
Если же никаких патологических процессов на фоне аномалии не развивается и не происходит, то агенезия протекает бессимптомно.
Диагностика
Чтобы безошибочно установить диагноз, необходимо провести ряд аппаратных диагностических процедур.
- Для выявления аномалии пациентам проводят холеграфию, при которой отсутствуют желчнопузырные и протоковые тени, а у общего желчного и у печеночного протока диаметр не изменяется.
- На томограмме также отсутствуют вышеуказанные тени.
- При ультразвуковом исследовании желчнопузырная полость не просматривается, что порой узисты ошибочно воспринимают за сморщенный желчнопузырный орган.
- При проведении исследований вроде сцинтиграфии в динамике или радиохолецистографии характерного накопления желчного секрета в пузыре не происходит.
- Лапароскопическая диагностика применяется крайне редко. Обычно эту методику применяют с целью выявления прочих патологий в соседних структурах или сопутствующих аномальных желчнопузырных состояний.
Лабораторные диагностические исследования в данной ситуации информативностью не обладают. Также важно дифференцировать агенезию с желчевыводящей дискинезией и холециститом разных форм.
Осложнения
Осложнением агенезии может стать развитие желчнокаменной патологии, что обычно происходит при бессимптомном течении аномалии, когда пациент о ней не подозревает.
Лечение и прогноз
 Подход к терапии определяется в зависимости от степени недоразвитости процессов желчного пассажа и от ее последствий. При особенно сложных случаях показано хирургическое вмешательство.
Подход к терапии определяется в зависимости от степени недоразвитости процессов желчного пассажа и от ее последствий. При особенно сложных случаях показано хирургическое вмешательство.
- Если патология обнаруживается у плода, то никаких терапевтических мер не предпринимается, врачи ожидают естественных родов, после чего оценивают степень сложности аномалии у плода. На основании полученных данных определяется подход к терапии.
- Если дальнейшее вынашивание для плода грозит опасными осложнениями или внутриутробной смертью, то проводится экстренное оперативное родоразрешение, а затем. Когда малыш окрепнет и наберется сил, проводится необходимое оперативное вмешательство, которое поможет крохе самостоятельно жить дальше.
Если аномалия выявляется во взрослом возрасте, то назначается длительное лечение с комплексным подходом, предполагающее применение таких методик:
- Применение желчегонных медикаментов вроде Гепабене, Никодина, Фламина и пр.
- Применяются спазмолитики, действие которых направлено на снижение спазмов с аномально развитых желчнопузырных структур.
- При остром холецистите назначается антибиотикотерапия Цефиксимом или Цефтриаксоном.
- В дополнение к приему медикаментов можно использовать народные рецепты, употребляя отвары рылец кукурузы или бессмертника, полыни, а также принимая цветочную пыльцу и пчелиную пергу.
- Назначаются и физиотерапевтические процедуры вроде парафиновых аппликаций или новокаинового электрофореза.
- Показана диетотерапия с обязательной двигательной активностью (умеренной). Питание дробное, по чуть-чуть, не допуская голода и переедания. После пищи пациент должен испытывать спокойствие и умеренную сытость, но никак не раздражение ЖКТ.
При особенно тяжелых и сложных случаях назначается хирургическое вмешательство. Показаниями для него выступают органические поражения с воспалительными хроническими проявлениями, наличие симптомов т. н. отключенности желчного, подозрение на наличие полипозных наростов или холестеринового осадка.
Также операция показана при желчнокаменной патологии с камнями в полости органа или при моторно-эвакуаторной дисфункции органа.
План терапии для каждого пациента разрабатывается индивидуально, с обязательным учетом вида желчнопузырной аномалии, особенностей строения данных структур и наличия прочих патологических процессов в организме. Прогнозы на жизнь при желчевыводящих протоках, расположенных изолировано, в целом благоприятные.
Загрузка…



