Желчный пузырь проецируется на

Желчный
пузырь, vesica biliaris (fellea), грушевидной формы,
располагается в fossa vesicae biliaris на нижней
поверхности печени, между ее правой и
квадратной долями.
Желчный
пузырь подразделяется на три отдела:
дно, fundus, тело, corpus, и шейку, collum. Шейка
пузыря продолжается в пузырный проток,
ductus cysticus. Длина желчного пузыря — 7—8
см, диаметр в области дна — 2—3 см,
вместимость пузыря достигает 40—60 см3.
В желчном
пузыре различают верхнюю стенку,
прилегающую к печени, и нижнюю, свободную,
обращенную в брюшную полость.
Проекции
желчного пузыря
Желчный
пузырь и протоки проецируются в собственно
надчревной области.
Дно желчного
пузыря проецируется на переднюю брюшную
стенку в точке на пересечении наружного
края прямой мышцы живота и реберной
дуги на уровне слияния хрящей правых
IХ—X ребер. Чаще всего эта точка находится
на правой парастернальной линии. Другим
способом проекцию дна желчного пузыря
находят в точке пересечения реберной
дуги линией, соединяющей вершину правой
подмышечной ямки с пупком.
Синтопия
желчного пузыря
Сверху (и
спереди) от желчного пузыря находится
печень. Дно его обычно выдается из-под
передненижнего края печени примерно
на 3 см и примыкает к передней брюшной
стенке. Справа дно и нижняя поверхность
тела соприкасаются с правым (печеночным)
изгибом ободочной кишки и начальным
отделом двенадцатиперстной кишки, слева
— с пилорическим отделом желудка. При
низком положении печени желчный пузырь
может лежать на петлях тонкой кишки.
Желчные
протоки. Топография желчных протоков.
Общий печеночный проток. Пузырный
проток. Общий желчный проток.
Выходящие
из печени правый и левый печеночные
протоки в воротах печени соединяются,
образуя общий печеночный проток, ductus
hepaticus communis. Между листками
печеночно-дуоденальной связки проток
спускается на 2—3 см вниз, до места
соединения с пузырным протоком. Позади
него проходят правая ветвь собственной
печеночной артерии (иногда она проходит
впереди протока) и правая ветвь воротной
вены.
Пузырный
проток, ductus cysticus, диаметром 3—4 мм и
длиной от 2,5 до 5 см, выйдя из шейки
желчного пузыря, направляясь влево,
впадает в общий печеночный проток. Угол
впадения и расстояние от шейки желчного
пузыря могут быть самыми разными. На
слизистой оболочке протока выделяют
спиральную складку, plica spiralis [Heister],
играющую определенную роль в регулировании
оттока желчи из желчного пузыря.
Общий желчный
проток, ductus choledochus, образуется в результате
соединения общего печеночного и пузырного
протоков. Он располагается сначала в
свободном правом крае печеночно-дуоденальной
связки. Слева и несколько кзади от него
располагается воротная вена. Общий
желчный проток отводит желчь в
двенадцатиперстную кишку. Его длина
составляет в среднем 6—8 см. На протяжении
общего желчного протока выделяют 4
части:
1) супрадуоденальная
часть общего желчного протока идет до
двенадцатиперстной кишки в правом крае
lig. hepatoduodenale и имеет протяженность 1—3
см;
2) ретродуоденальная
часть общего желчного протока длиной
около 2 см располагается позади верхней
горизонтальной части duodenum примерно на
3—4 см правее привратника желудка. Выше
и слева от него проходит воротная вена,
ниже и справа — a. gastroduodenalis;
3) панкреатическая
часть общего желчного протока длиной
до 3 см проходит в толще головки
поджелудочной железы или позади нее. В
этом случае проток прилегает к правому
краю нижней полой вены. Воротная вена
лежит глубже и пересекает панкреатическую
часть общего желчного протока в косом
направлении слева;
4) интерстициальная,
конечная, часть общего желчного протока
имеет длину до 1,5 см. Проток прободает
заднемедиальную стенку средней трети
нисходящей части двенадцатиперстной
кишки в косом направлении и открывается
на вершине большого (фатерова) сосочка
двенадцатиперстной кишки, papilla duodeni
major [Vater]. Сосочек расположен в области
продольной складки слизистой оболочки
кишки. Чаще всего конечная часть ductus
choledochus сливается с протоком поджелудочной
железы, образуя при вхождении в кишку
печеночно-поджелудочную ампулу, ampulla
hepatopancreatica [Vater].
В толще стенки
большого дуоденального сосочка ампулу
окружают гладкие кольцевые мышечные
волокна, образующие сфинктер
печеночно-поджелудочной ампулы, m.
sphincter ampullae hepatopancreaticae.
3. Шов сухожилий.
Показания к наложению шва на сухожилие.
Техника наложения шва сухожилия.
Показанием
к наложению шва на сухожилия чаще всего
является травма. Первичный шов накладывают
в первые 6 ч после травмы, под защитой
антибиотиков этот срок может быть
продлён до 24 ч. При сильно загрязнённых
ранах и значительных дефектах сухожилия
первичный шов накладывать нельзя.
Вторичный шов может быть ранним (до 2
мес после травмы) или поздним (более 2
мес).
Рис. 2.31. Виды
внутриствольных адаптирующих швов
сухожилия: 1 — по Кюнео; 2 — по Казакову;
3 — по Блоху—Бонне—Розову; 4 — по Ланге.
Техника
наложения шва сухожилия
Техника шва
сухожилия, расположенного вне синовиального
влагалища, более проста. Концы пересечённого
сухожилия подтягивают и заводят друг
за друга, после чего сшивают насквозь
или боковыми швами (внахлёст). Раненую
конечность иммобилизуют.
Если повреждено
сухожилие, расположенное внутри
синовиального влагалища, задача хирурга
усложняется, так как на поверхности
сухожилия не должно быть узлов. В связи
с этим было предложено довольно много
способов, при которых узлы остаются
между соединяемыми концами сухожилия,
— внутриствольные адаптирующие швы
(рис. 2.31).
ЭКЗАМЕНАЦИОННЫЙ
БИЛЕТ № 18
Топографическая
анатомия подошвенной поверхности стопы,
локализация и пути распространения
гнойников.
Хирургическая
анатомия мочевого пузыря и предстательной
железы.
Колостомия,
наложение противоестественного заднего
прохода. Показания, этапы, техника
операций.
Ответы: 1.Слои
подошвенной поверхности стопы. Кожа
подошвы. Подошвенный апоневроз.
Фасциальные ложа подошвы. Среднее
фасциальное ложе подошвы.
Кожа подошвы
малоподвижна, утолщена, особенно на
пяточном бугре, головках плюсневых
костей и по латеральному краю стопы.
Она прочно связана соединительнотканными
перегородками с подошвенным апоневрозом.
Иннервация кожи показана на рис. 4.45.
Подкожная
клетчатка подошвы плотная и имеет
ячеистое строение. Этот слой особенно
развит над пяточной костью и над
плюснефаланговыми суставами: его толщина
здесь достигает 1,0—1,5 см.
Поверхностной
фасции подошвенной поверхности стопы
нет.
Подошвенный
апоневроз. Фасциальные ложа подошвы.
Подошвенный
апоневроз, aponeurosis plantaris, в среднем отделе
подошвы представляет собой утолщенную
собственную фасцию. По сторонам от него
фасция становится тоньше и прикрепляется
к костям предплюсны, а дистальнее — к
I и V плюсневым костям. Подошвенный
апоневроз имеет особенно плотное
строение в области предплюсны, где от
него начинается часть волокон короткого
сгибателя пальцев. В области плюсны
апоневроз расщепляется на 4—5 ножек,
прикрывающих сухожилия сгибателей
пальцев. Как и на ладони, в дистальном
отделе эти ножки связаны между собой
поперечными пучками, fasciculi transversi,
ограничивающими комиссуральные
отверстия. Комиссуральные отверстия
заполнены жировой клетчаткой, здесь
расположены сухожилия червеобразных
мышц и выходят общие пальцевые сосуды
и нервы, аа. et nn. digitales plantares communes. Через
комиссуральные отверстия подошвенного
апоневроза подкожная клетчатка сообщается
со средним фасциальным ложем подошвы.
Медиальная
и латеральная фасциальные межмышечные
перегородки, отходящие от краев
подошвенного апоневроза, разделяют
подапоневротическое пространство
подошвы на три фасииальных ложа:
медиальное (ложе мышц I пальца), среднее
и латеральное (ложе мышц V пальца).
Медиальная межмышечная перегородка
прикрепляется к пяточной, ладьевидной,
медиальной клиновидной и I плюсневой
костям, латеральная — к длинной связке
подошвы и к V плюсневой кости (рис. 4.46).
Среднее
фасциальное ложе подошвы
Нижняя стенка
среднего фасциального ложа образована
подошвенным апоневрозом.
Верхняя
стенка среднего фасциального ложа в
предплюсневой области образована
длинной связкой подошвы и костями
предплюсны, в плюсневой области —
глубокой фасцией, покрывающей подошвенные
межкостные мышцы.
Боковыми
стенками среднего фасциального ложа
являются медиальная и латеральная
межмышечные перегородки.
Функция:
1.Это
емкость для желчи,
2.Дозированная
поставка желчи в ответ на выброс ферментов
12п.к.
3.Концентрирование
желчи.
Анатомия.
Имеет
грушевидную форму. 10 см.в длину, 4 см в
ширину объем 40-60 мл.
Имеет:
основание
— направлено кпереди и книзу.Тело
— наклонно сверху и сзади и имеет уклон
влево.Шейка
— слева от тела направлено вперед и
медиально.
Суммарно
ЖП расположен справа налево, спереди
назад и снизу вверх.
От
узкой части (шейки) пузыря идёт короткий
выводной пузырный
желчный проток
. В месте перехода шейки пузыря в пузырный
желчный проток располагается сфинктер
Люткенса,
регулирующий поступление жёлчи из
желчного пузыря в пузырный желчный
проток и обратно. Пузырный желчный
проток в воротах печени соединяется с
печёночным протоком. Через слияние этих
двух протоков образуется общий
желчный проток-
Холедох (ductus
choledochus).
Он лежит между двумя листками печеночно–
двенадцатиперстной связки, имея сзади
от себя воротную вену, а слева общую
печеночную артерию . Далее Холедох
спускается вниз позади верхней части
двенадцатиперстной кишки, прободает
медиальную стенку pars
descendens
duodeni
и открывается вместе с протоком
поджелужочной железы отверстием в
расширение, носящее название ampulla
hepatopancreatica
(фатерова ампула). В месте ее впадения
в двенадцатиперстную кишку располагается
сфинктер Одди.
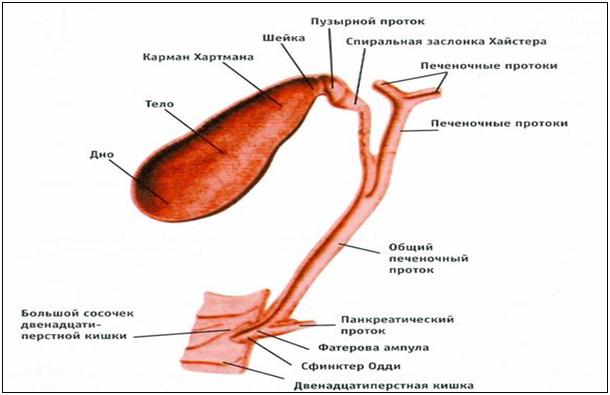
Рисунок16.
Желчный пузырь и желчные протоки.
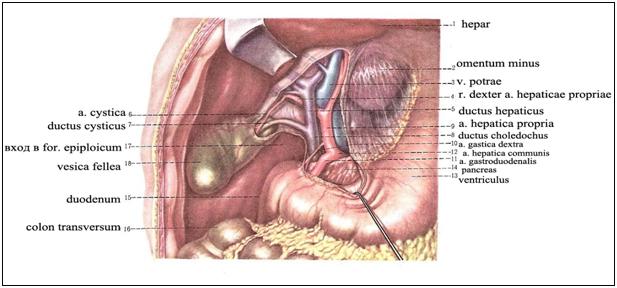
Рисунок17.
Желчный пузырь и желчные протоки.
Топография:
Желчный
пузырь располагается в правой подреберной
области. Его проекция соответствует
точке пересечения linea
medioclavicularis
dextra
с реберной дугой (с 10- м ребром справа).
Эта зона так же соответствует точке
пересечения наружного края правой
прямой мышцы живота с реберной дугой.
Желчный пузырь прилежит к висцеральной
поверхности печени. В наполненном
состоянии дно желчного пузыря прикасается
к передней брюшной стенке.
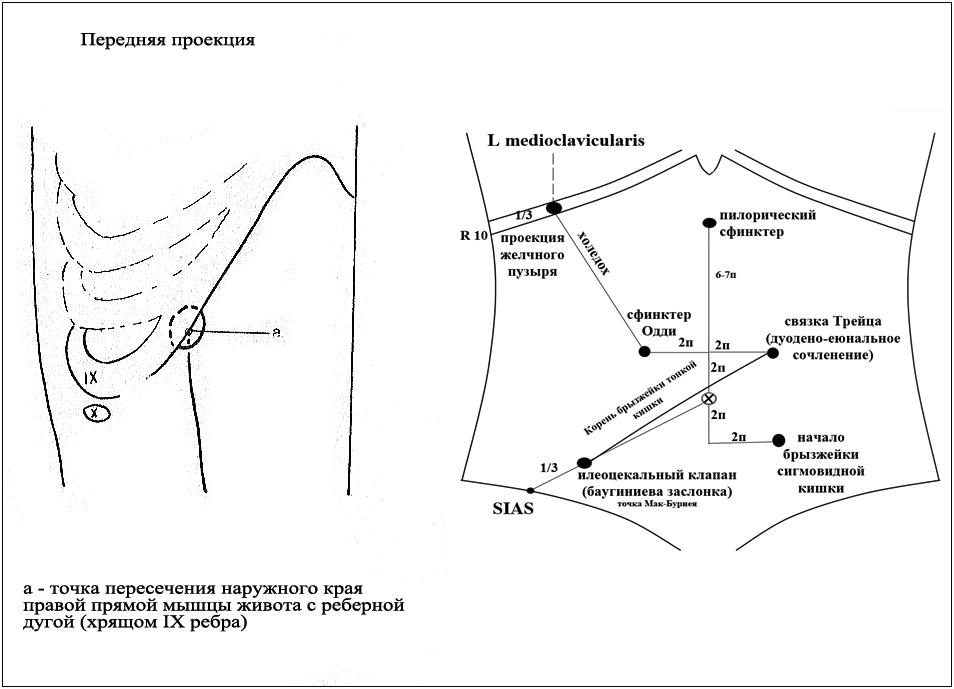
Рисунок
18. Проекция желчного пузыря на поверхность
живота.
По
отношению к брюшине пустой желчный
пузырь лежит экстраперитонеально,
наполненный — мезоперитонеально.
Кровоснабжение:
Осуществляется
a.
cystica
из a.
hepatica
propria
из a.
hepatica
communis
из truncus
coeliacus
(ветвь pars
abdominalis
aortae
descendens).
Отток
крови – по одноименной вене в v.portae.
Иннервация:
Нервные
волокна формируют пузырное сплетение:
Афферентная
иннервация – передние ветви нижних
грудных спинномозговых нервов; по rr.
vesicales
n.
vagi.Симпатическая
иннервация – от plexus
hepaticus,
которое формируется из plexus
coeliacus
по ходу печеночной артерии.Парасимпатическая
иннервация – rr.
vesicales
n.
vagi.
Лимфоотток:
Отток
лимфы осуществляется в nodi
lymphoidei
hepatici
et
coeliaci.
СФИНКТЕР
ОДДИ.
Проекция
на поверхность передней брюшной стенки.
От
пупка два пальца вверх и два пальца
вправо. Здесь и далее всегда имеются
виду поперечно сложенные пальцы пациента.
(Относительно врача, стоящего справа
от пациента и лицом к нему, два пальца
вверх и влево).
Диагностический
тест:
ИПП:
Лежа
на спине, ноги
согнуты.
ИПВ:
Справа
от пациента, к нему лицом.
Большим
или 2-м, 3-м пальцем правой руки встать
на точку проекции сфинктера Одди.
«Пальпаторный аккорд» на сфинктер Одди
(мягко погрузиться в ткань, почувствовать
под пальцами «бугорок» сфинктера).
Прослушивание
мотильности ткани.Затем
произвести ротацию пальцами по- и
против- часовой стрелки, сравнивая
объём пассивного смещения тканей.

Рисунок
19. Работа на сфинктере Одди.
Интерпретация:
В
норме все сфинктеры организма ритмично
закручиваются по часовой стрелке и
обратно. То
есть под пальцами при прослушивании
мотильности можно почувствовать
ритмичное закручивание ткани по часовой
стрелке («инспир») и обратно («экспир»).
Если такового движения нет, это может
свидетельствовать о следующем:
наличие
общего спазма сфинктерафиксированность
сфинктера в открытом положении, если
преоблалает «инспир» (движение по
часовой стрелке)фиксированность
сфинктера в закрытом положении, если
преобладает «экспир» (движение против
часовой стрелки)
На
проблему так же указывает ограничение
объема смещения тканей при их закручивании
пальцами по- и против- часовой стрелки
.
Коррекция:
релаксация
сфинктера Одди.
Прямые
техники:
Начальная
тракция с последующим резким снятием
напряжения по типу re—coil
(в положении пациента лежа
на спине).
То
же положение врача и пациента.
Ввести
ткань в «преднапряжение». Закрутить
по часовой стрелке (против барьера).
Удерживать до расслабления. При
необходимости в конце техники на вдохе
совершить резкий отскок пальцев вверх
в воздух по типу re-coil.
Ритмическая
мобилизация (в
положении пациента лежа
на спине).
То
же положение врача и пациента.
Ввести
ткань в «преднапряжение». Ритмично
усиливать ротационное движение по
часовой стрелке до достижения релиза.
Непрямые
техники:
Индукционная
техника (в
положении пациента лежа
на спине).
То
же положение врача и пациента.
Лечение
состоит в следовании за доминантным
движением и акцентировании его до
достижения релиза.
Ввести
ткань в «преднапряжение».
Фаза
1:
На вдохе удерживать данное положение.
Фаза
2:На
выдохе увеличивать более свободное
движение до достижения нового этапа
«преднапряжения».
РАБОТА
НА ХОЛЕДОХЕ.
Холедох.
Проекция
на поверхность живота:
Точка пересечения средней ключичной
линии с 10-м ребром соответствует проекции
желчного пузыря. При соединении ее с
точкой проекции сфинктера Одди, получается
прямая линия, соответствующая проекции
Холедоха .
Диагностический
тест:
ИПП:
Лежа
на спине.
ИПВ:
Справа
от пациента, лицом к животу.
2,
3, 4 пальцы правой и левой руки последовательно
укладываются в проекции Холедоха на
всей его протяженности. «Пальпаторный
аккорд» на Холедох (мягко погрузиться
в ткань, почувствовать под пальцами
«тяж» Холедоха). Оценить качество ткани.
Интерпретация:
Напряженность
ткани свидетельствует о рестрикции.

Рисунок
20. Работа на холедохе.
Коррекция:
Прямые
техники:
Ритмическая
мобилизация (в
положении пациента лежа
на спине).
То
же положение врача и пациента.
После
начальной тракции (введения Холедоха
в состояние «преднапряжения») производить
его ритмическую мобилизацию, разводя
пальцы веерообразно в стороны.
Растяжение
(тракция) на фазе вдох-выдох (в
положении пациента лежа
на спине).
То
же положение врача и пациента.
Но
врач по-другому укладывает руки. Большой
палец правой руки на сфинктер Одди,
большой палец левой руки на желчный
пузырь (в точку пересечения среднеключичной
линии 10-м ребром), левая ладонь покрывает
ребра. На выдохе растягивать Холедох,
увеличивая расстояние между большими
пальцами, на вдохе удерживать достигнутое
положение. Повторять 3-4 раза, каждый раз
выигрывая в амплитуде до нового
двигательного барьера.
ЖЕЛЧНЫЙ
ПУЗЫРЬ.
Проблемы
с желчным пузырем клинически могут
проявляться болями в правом подреберье
с иррадиацией в правое плечо, возникающими
после приема пищи.
Проекция
на поверхность живота:
Точка
пересечения средней ключичной линии с
нижним краем реберной дуги (9-10-м ребром).
Диагностический
тест:
ИПП:
Лежа
на спине,
ноги согнуты.
ИПВ:
Справа
от пациента, к нему лицом.
2,3-м
пальцем правой руки встать на точку
проекции желчного пузыря ,мягко
погрузиться в ткань, почувствовать его
пальцами. Оценить качество ткани.
Интерпретация:
Напряженность
ткани свидетельствует о спазме желчного
пузыря.

Рисунок
21. Пальпация желчного пузыря в положении
лежа.
Коррекция:
Ритмическая
мобилизация (в
положении пациента лежа
на спине).
То
же положение врача и пациента.
Большими
пальцами обеих рук, наложенными друг
на друга встать на зону проекции желчного
пузыря. Ввести желчный пузырь в состояние
« преднапряжения», смещая пальцы
дорзо-краниально, прижимая дно и тело
желчного пузыря к нижнему краю печени.
Вращая пальцы по- и против часовой
стрелки, выполнять ритмическую мобилизацию
желчного пузыря. При этом можно добавлять
вибрирующее движения.
То
же самое можно выполнять 2,3 пальцами
правой руки.
Ритмическая
мобилизация (в
положении пациента сидя).
ИПП:
Сидя.
ИПВ:
Cзади
от пациента, своим телом фиксирует
туловище пациента.
Вторыми
— пятыми пальцами обеих кистей встать
на зону проекции желчного пузыря.
Наклонить тело пациента несколько
вперед для более выраженного расслабления
брюшной стенки. Ввести желчный пузырь
в состояние « преднапряжения», смещая
пальцы дорзо-краниально, прижимая дно
и тело желчного пузыря к нижнему краю
печени. Вращая пальцы по- и против часовой
стрелки, выполнять ритмическую мобилизацию
желчного пузыря. При этом можно добавлять
вибрирующее движения.
Трехэтапная
техника дренирования желчного пузыря.
Цель:
1.Дренаж
ЖП.
2.Снять
гипертонус с ЖП.
3.Тонизировать
желчные протоки.
4.Гормонизировать
ЖП
Показания:
1.Дискинезия
ЖВП.
2.У
всех пациентов после операций на ЖП
(сначала отработать рубцы и спайки).
ИПП.Как
при тестировании печени. Руки врача
ковшом под 12 ребром.
1-й
этап. Руки расслабить, развернуть по
ходу ЖП. Ввести ткани в напряжение. Идем
медленно и глубже на каждом вдохе .Когда
почти дошли до средней линии нужно
пузырь опорожнить. Пациент делает вдох
,печень опускается ,а врач делаем вибрацию
3-4р. Под руками идет размягчение.
2-й
этап. Освободить путь желчи из желчного
протока. Разворачиваем пальцы книзу к
пупку, очень медленно, выжимая по холедоху
желчь. Если очень плотный проток, то
выполняем вибрацию. В холедохе м.б.
болезненное ощущение.
3-й
этап. По часовой стрелке делаем на
сфинкторе Одди циркулярные движения
до ощущения расслабления и глубокого
погружения.
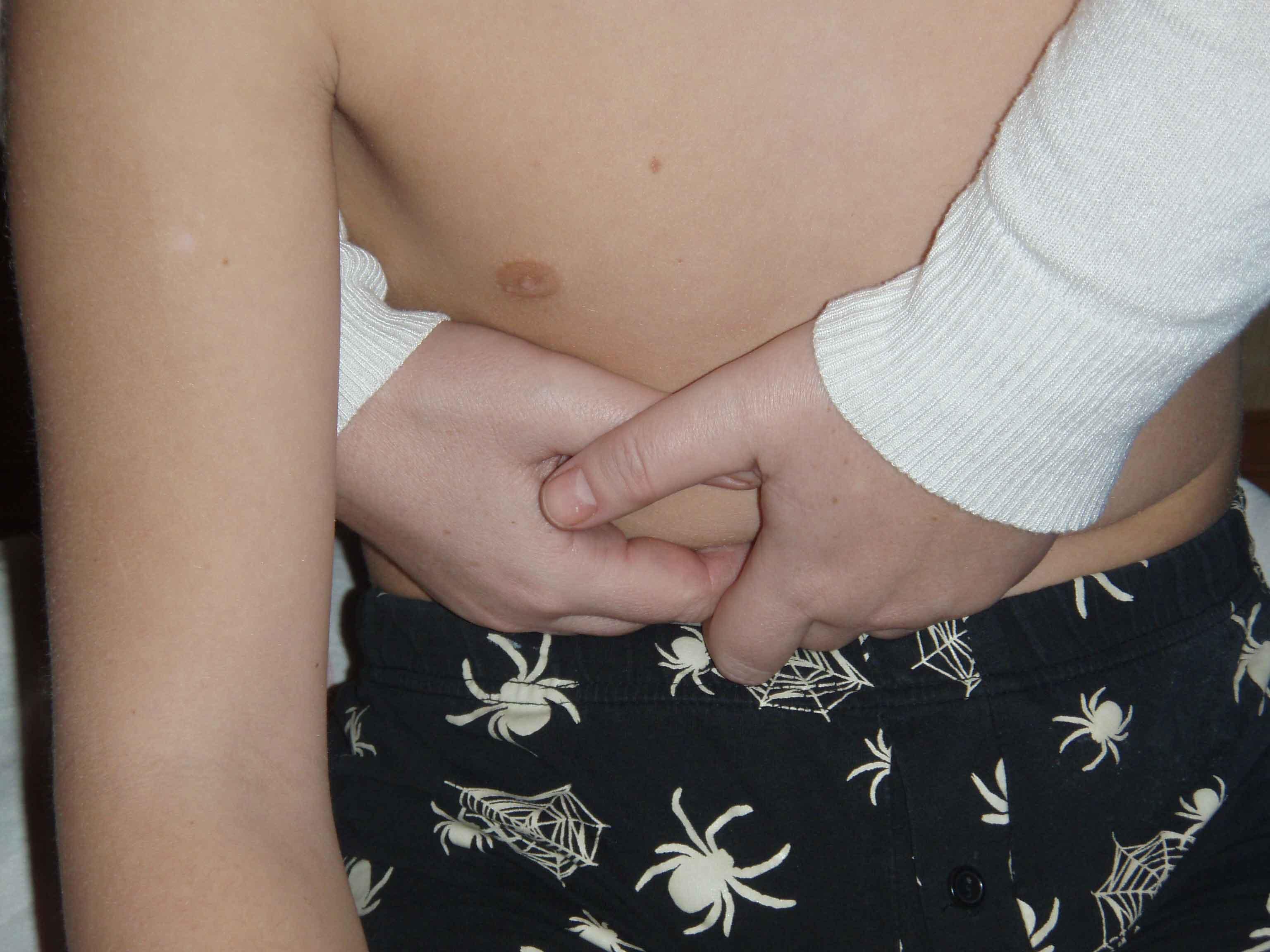
Рисунок
22. Работа на желчном пузыря в положении
сидя.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Одним из информативных методов диагностики является пальпация. С ее помощью можно выявить ряд серьезных патологий у человека. Особой методикой является пальпация точек желчного пузыря. Этот орган имеет определенные особенности. Пропальпировать его у здорового человека нельзя, так как его размеры небольшие, а стенки мягкие. Поэтому для диагностирования разных болезней врачи применяют специальные методики. О них пойдет речь далее.
Особенности процедуры
Зная точки пальпации желчного пузыря, нормы реакции пациента на подобные воздействия, врач может выявить разные патологии в организме. Этот орган находится внизу правой доли печени. Он обладает относительно небольшими размерами. В длину он достигает 14 см, а в ширину – всего 5 см. Его консистенция мягкая. У здоровых людей желчный пузырь выступает из-под печени всего на один сантиметр. Поэтому прощупать этот орган невозможно, если в нем нет серьезных патологий.
Существует целый перечень недугов, из-за которых могут уплотниться стенки желчного пузыря. Чаще всего причиной становятся воспалительные заболевания. Также нарушают структуру его тканей опухоли, множественные спайки (появляются после перихолецистита, которым когда-то болел пациент).
Болезни желчного пузыря
Если желчный пузырь неестественно большой, прощупывается при пальпации, это может говорить о развитии таких недугов:
- опухоли (доброкачественные и злокачественные), метастазы;
- рак головки поджелудочной железы;
- водянка;
- желчнокаменная болезнь, которая сопровождается образованием большого количества камней в органе, закупоркой протоков;
- эмпиема (скопление гнойного содержимого в желчном пузыре из-за бактерицидной инфекции).
В перечисленных случаях специалист прощупывает орган под нижней границей печени. Желчный пузырь в этом случае расположен кнаружи от бокового края (латерального) прямой мышцы на животе. Он находится приблизительно в месте пересечения линии (горизонтальной), которая проходит параллельно девятой паре ребер.

Так как орган обычно не прощупывается, если нет ярко выраженных заболеваний, проводится воздействие на точки желчного пузыря и поджелудочной железы. Это эффективный метод диагностики, который позволяет выявить отклонения еще на ранней стадии.
Задачи осмотра
Каждый специалист, который проводит пальпацию, знает болевые точки желчного пузыря. Это позволяет не только определить, увеличен ли орган. Такая методика выявляет заболевания, даже когда желчный пузырь не увеличен. Надавливая на определенные точки, врач наблюдает за реакцией пациента. Если в том или ином месте появилась болезненность, это говорит о развитии определенного недуга.

Пальпация акупунктурных точек желчного пузыря позволяет выявить ряд воспалительных патологий в органе, а также в протоках и каналах, которые подходят к нему. Существует ряд особых симптомов, которые говорят о наличии патологии. Так, например, врач может определить наличие у пациента симптома Ортнера. Он появляется при простукивании по краю реберной дуги ребром ладони. Врач выполняет эту манипуляцию в месте, где расположен желчный пузырь. Если этот симптом присутствует, у пациента развивается воспалительный процесс в этом органе.
Чтобы подтвердить это предположение, врач проводит еще несколько манипуляций. В результате в большинстве случаев проявляется также симптом Образцова-Мерфи и Захарьина. Поколачивания ладонью в области желчного пузыря вызывают болезненность. Причем она при воспалении острая.
Пальпация позволяет определить не только тип заболевания, но и определить место его развития. Так, например, существуют точки канала желчного пузыря, его протоков. Подобным образом диагностируют хронические и острые формы заболевания органа. В ходе процедуры врач может оценить размеры поражения, определить характер стенок желчного пузыря и т. д.
Болевые точки
Чтобы выявить заболевание на ранних стадиях развития, врач проводит пальпацию по определенной системе. Он надавливает на точки желчного пузыря на животе и спине, определяя реакцию на подобные воздействия. Пальпация проводится в разных участках тела.
Методика включает в себя обследование в следующих зонах:
- Точка в месте латерального края прямой мышечной ткани живота к реберной дуге.
- Эпигастральная область.
- На 5 см правее пупка пальпируется холедохопанкреатическая зона.
- Между ноками мышцы грудино-ключично-сосцевидной находится точка диафрагмального нерва, которая относится к шейному сцеплению. При нажатии на нее может возникнуть боль в плече, под ключицей. Иногда она концентрируется в области подреберья справа. Такая проекция называется «френикус-симптом».
- На правом плече расположена акромиальная точка. Она наиболее выступает в сторону акромиального лопаточного отростка.
- Лопаточная точка. Находится рядом с нижним ее углом справа.
- Точки 8, 9 и 10-го позвонков. Это область Баоса.
Рассматривая точки желчного пузыря и симптомы определенных патологий органа, следует отметить, что иногда болезненность появляется при надавливании с правой стороны области с десятого по двенадцатый позвонки. Также можно обнаружить заболевание желчного пузыря, постукивая ребром ладони чуть правее области с девятого по одиннадцатый позвонок грудного отдела. Врач может также применять также прием не только постукивания, но и надавливания.
Особенности пальпации
При пальпации желчного пузыря применяют идентичные методики, как и при аналогичной процедуре печени. Существуют разные методики, позволяющие провести подобную процедуру. Некоторые из них даже не прописаны в специальных учебниках, но оказываются гораздо эффективнее. Одним из оригинальных способов пальпации является надавливание на точки тела, когда человек находится в положении сидя. В классической методике пациент должен находиться в момент процедуры в лежачем положении.
Простукивание канала желчного пузыря или иных его участков может проводиться по оригинальной методике. Пациент должен присесть на кушетку или жесткий стул. Далее он должен немного наклониться вперед. Руками нужно опираться о кушетку или стул. В этом положении мышцы живота будут расслаблены.
В ходе проведения пальпации врач наклоняет туловище пациента больше или меньше вперед. Также его просят выполнять определенные дыхательные упражнения. В это время врач надавливает на определенные точки на теле. В ходе дыхательных упражнений пациент выполняет движение животом. Врач находится спереди и справа от него. Левой рукой медицинский специалист удерживает за плечо пациента. Так он может периодически менять угол наклона туловища. Это позволяет добиться расслабления мышц живота.
Правая ладонь врача в момент подобного обследования находится сначала у правого наружного края прямой мышцы на животе. Она должна быть перпендикулярной передней брюшной стенке. В момент выдоха пациента врач погружает внутрь подреберья. Так он сможет добраться практически до самой задней его стенки.
После этого пациент делает медленный глубокий вдох. Печень в этот момент опускается на ладонь врача своим нижним краем. Этот орган можно хорошо ощупать в этот момент. Врач может оценить в этот момент эластичность ее тканей, чувствительность и общую характеристику нижнего края органа. В этот момент удается прощупать и желчный пузырь. Это позволяет выявить определенные патологии. При классическом способе пальпации нащупать желчный пузырь удается гораздо реже.
Выбор методики
Точки желчного пузыря прощупывают разными способами. Пальпация классическая имеет ряд недостатков. К исследуемому органу прикасаются только кончики пальцев врача. Поэтому обследовать подобным способом можно только наиболее выступающие области печени.
Если же процедура осуществляется, когда пациент находится в положении сидя, печень и желчный пузырь ощупываются всей поверхностью фаланг. Здесь пальцы наиболее чувствительные. Этот способ позволяет ощупать большую площадь органов в момент исследования.
Пальпируя точки желчного пузыря на теле, врач при помощи представленной методики может выявить причины болезненности в органе. Метод прощупывания в сидячем положении является наиболее информативным.
Могут применяться и иные методики диагностики. Так, пациент находится в лежачем положении. Врач кладет левую ладонь на реберную дугу. При этом большой палец его должен находиться на меридиане желчного пузыря. Точки на поверхности грудной клетки надавливаются остальными пальцами руки.
В момент вдоха врач ощупывает область, в которой должен находиться желчный пузырь. При этом он выполняет разнонаправленные скользящие движения. Исследователь должен последовательно погружаться в область под ребрами. Так проводится ощупывание нижней границы органа. В ходе проведения обследования врач применяет несколько разных приемов.
Приемы диагностирования
Точки проекции желчного пузыря можно пальпировать при помощи различных методик. Существует целый ряд официально утвержденных приемов, которые исследователь применяет в ходе этой процедуры. Они провоцируют возникновение болевых симптомов. По тому, какие ощущения возникают у пациента в ходе подобных манипуляций, врач может определить особенности патологии органа. Существует ряд определенных симптомов, которые возникают в ходе пальпации.

Так, например, чтобы определить симптомы Керра и Образцова-Мерфи, применяются пальпации проникающего типа. Чтобы установить наличие таких симптомов, как Грекова-Ортнера, исследователь поколачивает прилегающей к мизинцу (ульнарной) стороной ладони по реберной дуге справа.
При помощи специальных приемов удается выявить «френикус-симптом». Для этого врач надавливает указательным пальцем на точку между ножками грудино-ключично-сосковой мышцы. При возникновении болевых ощущений, можно сказать, что в органе развиваются патологические процессы. При этом они могут локализоваться рядом с органом. Мышцы в этом районе напряжены.
Многочисленные исследования подтвердили, что в ходе пальпации специальных точек можно выявить воспалительные процессы, которые происходят в желчном пузыре и его протоках, подводящих путях. Если мышцы напряжены в области проекции органа, это может свидетельствовать о воспалительном процессе, который развивается еще и в брюшине.
Наиболее болезненные ощущения могут определяться в области самого желчного пузыря, а также треугольнике Шоффара. Это область, которая ограничена воображаемой горизонтальной линией, проведенной выше пупка на 6 см. Второй стороной треугольника является срединная линия тела. Гипотенузой этого области является прямая, проведенная от пупка вправо и вверх под углом 45º.
Симптомы
В ходе процедуры пальпации возникают разные болевые синдромы при наличии патологии. Они могут быть разными. Для каждого симптома существует название и особое описание. Существуют следующие симптомы:
- Керра и Лепене. Выявляется при классической пальпации. Врач нажимает на выдохе на точку желчного пузыря. Кера и Лепене симптом при этом подтверждается в том случае, если боль локализуется в области, расположенной непосредственно над органом.
- Мерфи. Появляется при прерывании дыхания при глубоком вдохе. Это острая болезненность в животе. Она появляется при надавливании большим пальцем на область ниже реберной дуги приблизительно в области желчного пузыря. Другие пальцы врача в этот момент должны располагаться по краю дуги. Симптом Мерфи может появляться и при пальпации пациента в сидячем положении. Врач в это время находится за спиной человека. Он ставит пальцы на область желчного пузыря. Если дыхание пациента при глубоком вдохе в момент пальпации прерывается, это называют также симптомом Мерфи. Также появляется острая болезненность. У некоторых пациентов подобные ощущения развиваются самопроизвольно на фоне глубокого вдоха. Врач может даже не надавливать на желчный пузырь.
- Лепене. Болезненность усиливается при постукивании ребром кисти по области правого подреберья, когда пациент делает глубокий вдох. При этом при выдохе неприятные ощущения уменьшаются.
- Лидского. Возникает при хроническом холецистите. При этом мышцы становятся дряблыми и атрофируются в области правого подреберья.
- Баоса. Выявляет развитие острого холецистита. Болезненность появляется при надавливании справа (отступают на 4-5 см) от двенадцатого позвонка с небольшим смещением тканей.
- Сквирского. Выявляет холецистит. Боль появляется при надавливании ребром ладони на область, которая находится между девятым и одиннадцатым позвонками справа.
- Мюсси-Георгиевского («френикус-симптом»). Появляется при наличии патологий печени и желчного пузыря. Боль появляется в момент надавливания на точку, которая находится между ножками мышцы справа у верхнего края ключицы. Здесь находится нерв диафрагмы. При развитии заболевания раздражается эта акупунктурная точка. Канал желчного пузыря, ткани печени и желчного пузыря проверяют при помощи выявления этого симптома.
- Ортнера-Грекова. Позволяет выявить воспалительный процесс в желчном пузыре. Болевой синдром возникает при поколачивании ребром ладони по нижнему краю реберной дуги справа.
Это основные симптомы, по которым можно диагностировать те или иные патологии. Врач может выявить один или сразу несколько подобных проявлений. После этого принимается решение о дальнейших действиях.
Увеличение желчного пузыря
Надавливая на точки болезненности желчного пузыря, врач выявляет многие воспалительные процессы. Однако при появлении заболеваний в средней и запущенной стадии орган будет увеличен. Его можно будет прощупать. На фоне этого могут появляться болезненные симптомы при надавливании акупунктурных точек.
Увеличиться желчный пузырь может из-за развития таких заболеваний:
- появление камней внутри органа;
- скопление желчи, увеличение ее количества;
- накопление гноя в полости органа.
Эти процессы вызывают большую или меньшую болезненность. После пальпации врач назначает дополнительные диагностические процедуры. Только после этого ставят соответствующий диагноз. Кроме перечисленных причин, желчный пузырь может увеличиться из-за появления водянки. В этом случае орган заполняется отечной жидкостью вместо желчи.
Уплотнение стенок
Существуют разные болезни желчно пузыря. Точки, на которые надавливает врач, реагируют по-разному при наличии разных патологий. Дополнительные данные можно получить при пальпации непосредственно самого органа. Если при появлении некоторых болевых симптомов при надавливании точек будет установлено, что ткани желчного пузыря уплотнились, стали упругими, это свидетельствует о ряде патологий.
Подобные изменения могут появиться при закупорке протока камнем. При этом сам орган не увеличивается. Стенки не растягиваются, но сильно уплотняются. Также их структура становится неоднородной. При надавливании на желчный пузырь появляется болезненность.
Если же причина болезненных симптомов кроется в закупорке протока опухолью, орган будет увеличиваться в размере. В нем скапливается желчь. Он может приобрести яйце- или грушеобразную форму. Стенки будут упругими.
Если опухоль развивается в головке желчного пузыря, стенки напрягаются. Надавливание не вызывает болезненности. При дыхании о?

