Желчная киста после удаления желчного пузыря


При кисте желчного пузыря, внутри этого органа вследствие нарушения оттока содержимого, возникает значительное скопление слизи.
Причинами данного процесса могут быть врожденные аномалии развития данного органа, сужение просвета пузырного протока, опухоли или закупорка желчевыводящих путей конкрементами.
При этом у больных при небольших размерах кисты жалобы часто вообще отсутствуют. Боль в правом подреберье и диспепсические явления появляются только при кисте, достигшей значительных размеров.
Важными методами постановки диагноза являются рентгенологическое исследование, МРТ органов брюшной полости и УЗИ.
Чаще всего больному диагнозом киста желчного пузыря назначается хирургическое лечение. Тему кисты желчного пузыря более подробно расскроем в данной статье.
Что это такое?

При кисте желчного пузыря в нем постепенно накапливается слизисто-экссудативная жидкость. При этом у пациентов не имеется никаких признаков воспаления.
Болезнь формируется в течение длительного времени и приводит к постепенному растяжению и увеличению размеров пузыря без каких-либо симптомов.
В результате истончения стенки желчного пузыря может произойти его разрыв. В таком случае возникает опасное для жизни осложнение — перитонит. В ходе хирургического лечения кисту или, в крайнем случае, желчный пузырь удаляют, что приводит к полному выздоровлению больного.
Развитие заболевания
Заболевание развивается следующим образом. В желчном пузыре начинает накапливаться желчь и постепенно всасывается эпителиальными клетками. Это приводит к сбою в работе эпителия, так как данный процесс не является для него типичным. В результате слизь становится густой и тягучей, и не может всасываться клетками обратно.
Таким образом, происходит образование и накопление слизистого содержимого в просвете желчного пузыря. Это приводит впоследствии к формированию кисты. Вследствие длительного накопления слизи орган увеличивается в длине и становится шире в области дна. Стенка желчного пузыря под давлением слизистого содержимого также может существенно растягиваться.
Распространённость и значимость
Патология является довольно распространенной в Европе и в США. Она поражает каждую четвертую женщину до 40 лет и каждого десятого мужчину в этом возрасте. Частота заболеваемости обоих полов обычно выравнивается к 50 годам.
Факторы риска:
- глисты в желчном пузыре;
- застой желчи;
- лечение антибиотиками;
- инфекционные болезни;
- хронические патологии печени, почек, поджелудочной железы;
- кистозные образования в поджелудочной железе;
- инфицирование ободочной кишки;
- гепатит, брюшной тиф и другие заболевания.
Причины появления
Киста формируется чаще всего вследствие следующих причин:
- сдавление пузырного протока опухолевыми образованиями;
- закупорка его конкрементами при желчнокаменной болезни;
- врожденные перегибы желчного пузыря;
- рубцовые изменения.
Малый диаметр пузырного протока приводит к быстрому нарушению пассажа желчи при различных патологических состояниях. Это играет решающую роль в формировании кисты. Предшествующее воспаление в этом органе также имеет большое значение.
Симптомы
Признаки кисты желчного пузыря нередко могут отсутствовать, иногда до достижения пузырем существенных размеров. Это возникает при развитии заболевания на фоне рубцовых стриктур и внешнего сдавления пузырного протока. Но в большинстве случаев киста формируется после приступа печеночной колики на фоне желчнокаменной болезни.
Незначительное увеличение желчного пузыря обычно не вызывает существенного дискомфорта у пациентов. Характерными признаками увеличения размеров кисты служит тупая или ноющая боль в правом подреберье, которая может затрагивать также правую лопатку и спину.
При изменении положения тела боль часто усиливается.
Методы диагностики

При значительном увеличении желчного пузыря врач производит его пальпацию через переднюю брюшную стенку.
По результатам лабораторных анализов эту патологию очень сложно выявить. Диагностика кисты чаще всего проводится с помощью инструментальных методов.
К ним относится УЗИ брюшной полости, обзорная рентгенография органов брюшной полости, ретроградная холангиопанкреатография.
Магнитно-резонансная томография органов брюшной полости и КТ желчевыводящих путей позволяют точно оценить состояние желчного пузыря и определить причины формирования кисты.
Диагностическая лапароскопия также является высокоинформативным методом выявления кисты желчного пузыря. Иногда во время этого исследования проводится сразу холецистэктомия.
Лечение
Лечение определяется размерами кисты и степенью развития осложнений. Консервативное лечение с обязательным контролем размеров желчного пузыря назначается при небольших размерах кисты. При отсутствии эффекта от консервативной терапии и наличии крупной кисты рекомендовано хирургическое лечение.
Препараты
Ряд препаратов облегчает симптомы болезни и увеличивает отток желчи и слизи. Среди самых популярных можно отметить лекарства из группы холекинетиков и холеретиков. Они оказывают активное влияние на выведение желчи в кишечник.
Хирургическое лечение
Лапароскопическая холецистэктомия является основным и менее травматичным методом хирургического вмешательства. Она позволяет сократить время послеопрационной реабилитации и нахождения пациента в больнице. Перед удалением кисты желчного пузыря назначается бактериологическое исследование ее содержимого. Удаление желчного пузыря в ходе открытого оперативного вмешательства необходимо только при наличии осложнений.

Перед плановой операцией пациент должен пройти множество подготовительных мероприятий, которые назначит хирург. Они включают профилактический осмотр других специалистов, чтобы исключить сопутствующие заболевания. Также в этот список входят различные диагностические методы для подтверждения диагноза. Обязательным в ходе подготовки к операции является санация очагов инфекции и лечение хронической патологии в организме.
Хирургическая операция позволяет решить проблему с кистой радикальным способом и предупреждает осложнения желчного пузыря.
Народные средства
Лечение кисты желчного пузыря народными средствами не сопровождается ее полным устранением. В некоторых случаях оно приводит к улучшению состояния пациента, но риски осложнений данного заболевания все равно остаются. Отвары и настои девясила, расторопши, ромашки и других трав можно использовать в послеоперационном периоде. Они нормализуют отток желчи и уменьшают воспалительный процесс. Но применение только народных рецептов и отказ от хирургической операции могут привести к печальным последствиям.
Диета
При воспалении желчного пузыря врачи рекомендуют использовать диетическое питание в комплексе с другими способами лечения. Принципы диеты определяются сложностью протекания заболевания и его стадией. Меню должно обязательно включать жидкую пищу: овощные супы, соки, чай. Через несколько дней после приступа можно разнообразить рацион больного различными кашами.
При хронической форме заболевания диета становится разнообразнее, но принимать пищу нужно небольшими порциями. Это обеспечивает своевременный отток желчи и мешает ее застою. В пище должно содержаться большое количество белка и немного жиров в виде сливочного или растительного масла. Жиры животного происхождения запрещаются совсем.
Диета для желчного пузыря отличается повышенной строгостью после оперативного вмешательства. Пища должна быть полностью вегетарианской. При этом количество овощей, фруктов и зелени также ограничивается. Периодически можно есть птицу, рыбу и нежирную говядину. Пить нужно примерно 3 литра воды в день.
Соусы, маринады, копчености и другая тяжелая пища исключаются из рациона. Желательно есть дробными порциями несколько раз в день. Это связано со снижением функции пищеварительных желез в период болезни. На завтрак можно кушать нежирный творог, манную кашу, омлет, чай. На обед подойдет овощной суп, а на полдник запеченные яблоки. Ужин может состоять из отварной рыбы с запеченным картофелем.
Профилактика

Как таковой, профилактики кисты желчного пузыря не бывает в принципе. Большое значение в предотвращении заболевания играет здоровый образ жизни и организация правильного питания. Также важно своевременно лечить желчнокаменную болезнь и другие заболевания желчевыводящих путей.
Прогноз
Заболевание при отсутствии лечения приводит к истончению его стенок. В результате формируются микроперфорации и содержимое желчного пузыря попадает в брюшную полость. Разрыв кисты сопровождается развитием перитонита и обильным кровотечением.
При любых жалобах на боли в правом подреберье необходимо прийти на консультацию к гастроэнтерологу и пройти соответствующее обследование. Эффективное лечение и своевременная диагностика позволяют ставить благоприятный прогноз.
Заключение
- Главной причиной образования кисты желчного пузыря является скопление слизи внутри данного органа.
- Для правильной постановки диагноза необходимо сделать рентген, МРТ органов брюшной полости и УЗИ.
- Это заболевание может привести к серьезному осложнению — перитониту, который угрожает жизни больного.
- На начальной стадии болезни все симптомы могут полностью отсутствовать, поэтому важно вовремя провести диагностические мероприятия.
- Лечение может быть консервативным и хирургическим, что зависит от размеров данного образования и развития осложнений.
- Методы народной медицины помогают облегчить состояние здоровья, но не могут заменить медицинское вмешательство.
- Диету при всех заболеваниях желчного пузыря, в том числе, и при кисте желчного пузыря или его протоков нужно соблюдать обязательно.
- Данное заболевание может приводить к серьезным осложнением, поэтому при первых его симптомах нужно обратиться к врачу. Своевременная диагностика и адекватное лечение сделают прогноз благоприятным.
Комментарии для сайта Cackle
Операции при кистозном расширении холедоха. Тактика при кисте общего желчного протока.
Операцией выбора при наличии кист общего желчного протока I типа по Alonso-Lej является резекция кисты вместе с удалением желчного пузыря и восстановление пассажа желчи анастомозированием общего желчного протока с петлей тощей кишки, мобилизованной по Roux-en-Y. Брюшную полость вскрывают трансректальным или правым парамедианным разрезом. Некоторые хирурги используют расширенный субкостальный разрез. Интраопе-рационная диагностика кист общего желчного протока обычно не вызывает затруднений, потому что к моменту появления симптоматики киста чаще всего хорошо развита. В течение бессимптомной фазы желчные протоки проходимы. Когда пассаж желчи нарушается, начинается декомпенсация. При ревизии обычно выявляется ограниченное расширение с очень четкими границами, отличное от остальных желчных протоков. Установлено, что голубоватый мешок, обычно распространяющийся латеральнее и несколько кзади, позади верхней горизонтальной и нисходящей частей двенадцатиперстной кишки, легко обнаружить, если он внезапно заканчивается в общем желчном протоке малого калибра. Для исследования всей поверхности кисты необходимо произвести мобилизацию по Vautrin-Kocher.
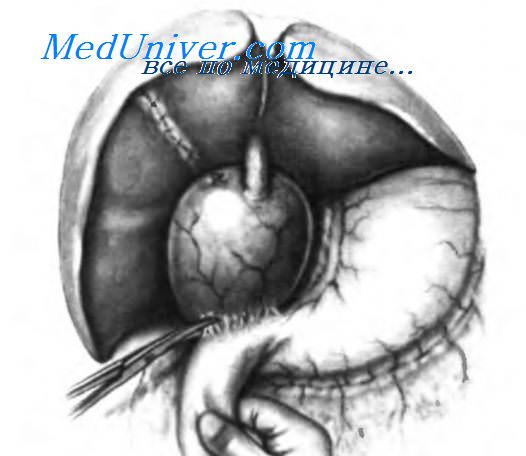
При ревизии нужно уделять особое внимание степени фиксации кисты к соседним структурам, особенно по ее задней поверхности. Для получения полной картины желчного дерева крайне важно выполнить холангиографию путем пункции желчного пузыря и введения достаточного количества рентгеноконтрастного вещества для контрастирования кисты и остальных желчных путей. Это помогает выбрать метод оперативного вмешательства. Для получения адекватной картины всего желчного дерева необходимо наклонять операционный стол, потому что кистозный мешок, наполненный рентгеноконтрастным веществом, затрудняет визуализацию некоторых сегментов желчных протоков. Первым шагом во время операции должно быть удаление желчного пузыря, как показано на рисунке. Холецистэктомию выполняют, начиная от пузырного протока к дну желчного пузыря. Культя пузырного протока видна на внешней поверхности кистозного расширения.
Ложе желчного пузыря ушито. Мобилизация по Vautrin-Kocher позволила выделить латеральный сегмент и нижнюю часть кистозного расширения вместе с началом общего желчного протока нормального калибра. Ножницами разделяют сращения, соединяющие переднюю поверхность кисты со стенкой верхней горизонтальной части двенадцатиперстной кишки и антрального отдела желудка. После разделения этих сращений необходимо рассечь брюшину над кистой.
Выделятся нижний полюс кисты, и сразу под ним найден общий желчный проток. Не следует выделять общий желчный проток слишком далеко за кистозным расширением, потому что возникает риск повредить место соединения панкреатического и общего желчного протоков, которое у 90% пациентов с кистами общего желчного протока имеет аномально высокое расположение. Общий желчный проток пережимают ниже кисты, и под зажимом накладывают два шва-держалки. Затем скальпелем пересекают общий желчный проток, который обычно несколько сужен. Дистальную культю общего желчного протока закрывают узловыми швами синтетическим рассасывающимся материалом 4-0.
После пересечения общего желчного протока его оттягивают зажимом вверх, а затем с помощью ножниц выделяют заднюю поверхность кисты. Обычно она выделяется легко, но у некоторых пациентов задняя стенка кисты плотно сращена с соседними структурами, что делает ее освобождение трудным или невозможным. В таком случае операцию завершают формированием анастомоза передней поверхности кисты с тощей кишкой.
После освобождения всей поверхности кисты пересекают общий печеночный проток прямо над кистой. Для этого накладывают два шва-держалки над линией пересечения и два шва ниже этой линии, после чего общий печеночный проток пересекают. Если общий печеночный проток имеет диаметр 15 мм или более, узловыми швами из нерассасывающегося синтетического материала 3-0 выполняют гепатикоеюнальный анастомоз «конец в бок». Если общий печеночный проток имеет меньший диаметр, необходимо его увеличить, используя левый печеночный проток и низводя хилиарную пластинку по Нерр-Couinaud. На вставке пунктирной линией показано увеличение общего печеночного протока за счет левого печеночного протока.
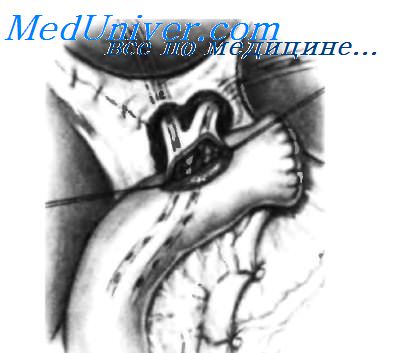
Низведение хилиарнои пластинки завершено, и за счет левого печеночного протока увеличен диаметр общего печеночного протока. Чреспеченочным доступом проведены две силастиковые трубки с множеством перфорационных отверстий. Петля тощей кишки мобилизована по Roux-en-Y, и на анастомозируемом участке выполнен разрез, соответствующий диаметру желчного протока. На фая культи желчного протока и по углам разреза тощей кишки наложены несколько швов-держалок.
Наложен задний ряд узловых швов (между желчным протоком и тощей кишкой) синтетическим нерассасывающимся материалом 3-0. Концы силастиковых транспеченочных трубок введены в тощую кишку. Продолжают наложение переднего ряда швов.
Передний ряд швов билиодигестивного анастомоза почти завершен. На вставке показана фиксация анастомозируемого участка тощей кишки несколькими швами к глиссоновои капсуле для уменьшения натяжения линии шва. Перед закрытием брюшной полости в подпеченочное пространство помещают дренажную трубку для продолжительного дренирования.
Иногда невозможно выполнить резекцию кисты из-за тяжелого общего состояния пациента или фиксации кисты к соседним структурам. В таких случаях накладывают анастомоз между самой нижней частью кисты и тощей кишкой узловыми швами синтетической рассасывающейся нитью 3-0, как изображено на рисунке. В некоторых случаях возможно, выполняя этот анастомоз, наложить два ряда швов: внутренний — через всю толщину, синтетической рассасывающейся нитью 3-0, и наружный, включающий, с одной стороны, брюшину, покрывающую кисту, а с другой стороны — серозно-мышечный слой тощей кишки. Второй ряд швов накладывают хлопком или шелком. Этот анастомоз может быть постоянным или временным. После улучшения общего состояния возможна вторая операция — резекция кисты. На рисунке можно видеть, что желчный пузырь удален и его ложе ушито. Всем пациентам, которым показано наложение цистоеюноанастомоза, необходимо удалять желчный пузырь. Было доказано, что если желчный пузырь оставить, то в послеоперационном периоде развивается холецистит. Нужно заметить, что цистоинтестинальный анастомоз способствует развитию различных осложнений, в том числе рака кисты или других отделов желчевыводящих путей.
— Также рекомендуем «Холедохоцеле. Оперативное лечение холедохоцеле.»
Оглавление темы «Холедохоцеле. Лапароскопическая холецистэктомия.»:
1. Гепатикоеюностомия. Виды гепатикоеюностомии. Техника гепатикоеюностомии.
2. Повреждения холедоха в месте слияния печеночных протоков и операции при них.
3. Кистозное расширение общего желчного протока. Тактика при кистозном расширении холедоха.
4. Операции при кистозном расширении холедоха. Тактика при кисте общего желчного протока.
5. Холедохоцеле. Оперативное лечение холедохоцеле.
6. Болезнь Caroli. Диагностика и лечение болезни Caroli.
7. Лечение болезни Caroli. Операции при болезни Caroli.
8. Лапароскопическая холецистэктомия. История лапароскопической холецистэктомии.
9. Противопоказания к лапароскопической холецистэктомии. Подготовка к лапароскопии.
10. Введение троакаров при лапароскопии. Техника лапароскопической холецистэктомии.
Киста в желчном пузыре связана с накоплением жидкости в органе и увеличивает вероятность появления холецистита. При малых размерах новообразование себя не выдает. Возникает на фоне застоя желчи. Прогрессирование болезни влечет дополнительные отклонения в работе желчного пузыря.
Причины возникновения и классификация
Фактор, который способствует образованию полости, — застой печеночного секрета в желчном пузыре (ЖП). Нарушенный отток ведет к воспалению внутренней стенки органа и продуцированию слизи в большом объеме. Замедление оттока содержимого способствует увеличению желчного пузыря, снижению его сократительной функции. Процесс усугубляет течение болезни. В результате получается замкнутый патологический круг.
Внутренние:
- сужение, спазм холедохов;
- перегибы ЖП;
- желчнокаменная болезнь (ЖКБ);
- полипоз, опухоли.
Внешние:
- болезни печени;
- опухоли, новообразования органов желудочно-кишечного тракта (ЖКТ);
- спайки в брюшной полости.
Билиарные органы сдавливаются извне, происходит нарушение оттока печеночного секрета.
У детей истинная киста желчного пузыря (болезнь Кароли) возникает как следствие врожденной патологии билиарной системы. Она обнаруживается случайно. Появление кисты возможно после заражения гельминтами (лямблии), которые механически закупоривают протоки.
При застойных процессах патология развивается по двум путям: с воспалением желчевыводящих органов и без него. Желчный пузырь воспаляется и развивается холецистит. Присутствуют симптомы нагноения стенок, а полость заполняется гноем (эмпиема).
Увеличение ЖП за счет накопления слизью и желчью приводит к разрастанию полости. Возникающее давление на каналы провоцирует кисты в хо ледохах. Классификация по типам:
- Сегментарная (диффузная) веретенообразная.
- Дивертикул — выпячивание стенки органа.
- Холедохоцеле — расширение интрамуральной (внутристеночной) части общего желчного канала.
- Патология Кароли (наследственное расширение холедоха).
Часто билиарные органы поражает киста общего желчного протока. Из 1000 случаев половина приходится на детей старшего возраста.
Симптомы
При небольшом увеличении желчного пузыря заболевание себя не проявляет. Некоторое неудобство больные относят к погрешностям в питании или другим патологиям ЖКТ.
Признаки:
- нарушения работы пищеварения: тошнота, отрыжка, рвота, понос;
- ноющая боль в правом подреберье;
- высокая температура, признаки общей интоксикации;
- кожа приобретает желтый оттенок.
Симптоматика кистозного поражения схожа с болезнями пищеварительной системы, ЖП, протоков. Нередко новообразование появляется после печеночной колики при ЖКБ.
Диагностика болезни
Симптомы имеют одинаковые черты с патологиями органов ЖКТ, билиарной системы. Предварительное заключение врач может сделать после пальпации, визуального осмотра.
Пальпирование живота помогает установить локализацию боли. Если нарост крупного размера, его можно выявить.
Точная постановка диагноза доступна после инструментального исследования органа.
Его способы:
- УЗИ желчных протоков. При рассмотрении виднеется новообразование, его размер, толщина стенок, место, характер. Также определяется состояние ЖП, наличие конкрементов.
- Рентген брюшной полости. Процедура выявляет новообразования большого размера. Полная картина выходит при изменении позы пациента.
- Томография компьютерная и магнитно-резонансная ЖП, холедохов. Методы определяют наличие тонких стенок у органа, что указывает на кисту. Также видны на снимках рубцы и новообразования, камни, структура органа.
- Холангиопанкреатография (ХПГ) билиарной системы. Использование контраста и рентгена позволяют увидеть на снимках нарост в форме мешка на ЖП. При камнях нет наполнения органа желчью с контрастным веществом.
Лабораторные исследования предполагают сдачу общего анализа крови (ОАК) и биохимического. Повышенные лейкоциты в ОАК — присутствует воспалительный процесс. Биохимия покажет увеличение уровня билирубина. Изучение содержимого кисты осуществляется после удаления ЖП.
Лечение
Терапия кистозного образования назначается исходя из пути развития заболевания и наличия сопутствующих патологий органа, протоков. Лечение кисты в желчном пузыре ведут традиционно (медицинские средства) или проводят хирургическое вмешательство.
Лекарства и препараты
На первичном этапе, когда полость не увеличивается в размерах, врачи проводят медикаментозное лечение. Основными лекарствами являются холекинетики (желчегонные), холеретики (увеличивают желчные кислоты в печеном секрете). Восстановление оттока желчи в 12-перстную кишку нормализует работу билиарной системы.
Если присутствует инфекция или обнаружены паразиты в ЖП и протоковой системе, в первом случае назначаются антибиотики, а во втором – антипаразитарные препараты. Дополнительно выписываются ферменты, пробиотики.
Народная медицина
Если заболевание находится в начальном периоде и нет осложнений, можно лечиться нетрадиционными способами, дополняющими назначения врача. Травы, которые используют при кисте ЖП:
- чистотел;
- ромашка;
- бессмертник;
- зверобой;
- плоды шиповника.
Растительное сырье можно употреблять отдельно или в сборе, готовить из него отвары, настои. Неправильное применение может спровоцировать побочные эффекты. До начала лечения рекомендуется получить консультацию гастроэнтеролога.
Нужна ли операция
Хирургическое вмешательство при диагностировании кисты ЖП необходимо, если:
- у нее большие размеры;
- медикаментозная терапия не помогает;
- стенка нароста истончается.
Опасность патологии заключается в прободении кистозной стенки. Жидкость истечет в брюшную полость и быстро приведет к перитониту — воспалительному процессу органа. В таком случае избавляться приходится от всего желчного пузыря.
Способы удаления сводятся к холецистэктомии:
- Открытая холецистэктомия – проводится при осложнениях.
- Лапароскопическая операция — метод выбора специалистов. Он наименее травматичен для больного. Время на реабилитацию пациента уходит меньше.
Удаленная киста в желчном пузыре обязательно исследуется на бактериологию.
Профилактика и прогноз
Если заболевание диагностировано вовремя и проведена эффективная терапия, можно говорить о благоприятном прогнозе. Течение патологии без симптомов приводит к истончению стенок желчного пузыря, есть риск его разрыва. При болях в правом подреберье, нарушениях работы ЖКТ очень важно немедленно обратиться к гастроэнтерологу.
Профилактика кист в желчном пузыре — это устранение застоя в органе, она включает правильный рацион и физическую активность. Необходимо регулярно посещать гастроэнтеролога, выполнять его рекомендации.
Киста – это полость, заполненная слизью. Патология не грозит воспалением. Опасность представляет растяжение стенок ЖП. Их истончение может привести к прободению. Содержимое, попадая в брюшную полость, вызывает перитонит. Терапевтически лечить кисту желчного пузыря можно в начале болезни. При осложнениях требуется удаление органа.




