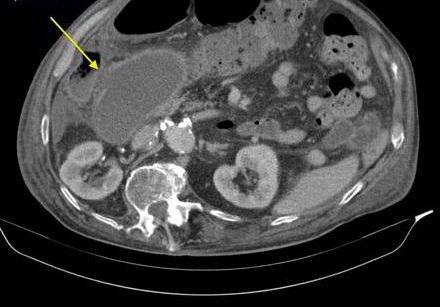
Запоры от перегиба желчного пузыря

На сегодняшний день запор из-за желчного пузыря является самой распространненой проблемой, которая носит систематичный характер. Воспалительные заболевания желчного пузыря проявляются затрудненной дефекацией и требуют незамедлительной терапии.
При данной патологии самолечение слабительными средствами может нанести непоправимый вред организму, потому нужно разобраться, какие существуют эффективные методы лечения.
Связь между запором и желчным пузырем
Основной причиной задержки стула при заболеваниях желчного пузыря является недостаточное поступление желчи в кишечник. В желчном пузыре она постоянно скапливается и становится концентрированной, чтобы расщеплять жирные соединения, поступающие с пищей в кишечник. Желчь способствует улучшению сократительной активности стенок кишечника и замедляет выработку секреции желез двенадцатиперстной кишки.
Дефицит поступления желчи в пищеварительную систему замедляет перистальтику и может спровоцировать атонический запор. Также, перистальтика кишечника зависит от уровня выработки соляной кислоты, при низком ее содержании в толстом кишечнике происходит замедление продвижения каловых масс, что приводит к развитию запоров.
Основные функции желчи в кишечнике:
- Активирует ферменты для процесса переваривания пищи.
- Предотвращает размножение патогенной микрофлоры в кишечнике.
- Выводит токсические соединения из кишечника.
Классификация заболеваний желчного пузыря
Нарушение дефекации наблюдается у большинства больных при заболеваниях желчного пузыря.
Задержка стула при заболеваниях желчного пузыря проявляется в следующих типах:
- дискинезия желчевыводящих путей;
- желчнокаменная болезнь;
- острый и хронический холецистит;
- после холецистэктомиии.
Причины развития данных заболеваний различны, однако всех их объединяет симптом утрудненной дефекации.
Проявления запора при холецистите
Острый холецистит патологическое состояние, которое характеризуется острым воспалением желчного пузыря. Острый холецистит развивается при желчнокаменной болезни, когда происходит затруднение оттока желчи из-за механического препятствия. При заболеваниях желчевыводящих путей может наблюдаться изменения в составе желчи, что приводит к функциональным изменениям в кишечнике. На фоне воспаления желчь перестает вырабатываться в необходимом количестве, что замедляет переваривание пищи, особенно жирной. Затрудняется прохождение содержимого кишечника, и пациент испытывает дискомфорт при опорожнении.

Запор при холецистите проявляется различными симптомами:
- твердый и сухой химус;
- в каловых массах не переваренная пища;
- повышенное скопление газов;
- боли в области живота;
- снижение или отсутствие аппетита;
- горький привкус во рту;
- колики в желчном пузыре;
- быстрая утомляемость;
- головная боль;
- жжение за грудиной;
- травматизм анального отверстия твердым калом.
Когда развивается хронический холецистит запоры, носят систематический характер и нормализуются после приема слабительных средств и коррекции рациона.
Хронический холецистит проявляется более выраженной задержкой стула, она может длиться 3-4 дня, сопровождается сильным газообразованием и болью в животе.
Запор при желчнокаменной болезни
Желчнокаменная болезнь широко распространенное заболевание, при котором образуются камни в желчном пузыре. Камень в желчном формируется за счет увеличения количества солей. Застой желчи приводит к постоянным запорам из-за уменьшения сократительной активности стенок кишечника.
Запор при дискинезии желчевыводящих путей
Дискинезия желчевыводящих путей характеризуется нарушением оттока желчи из полости желчного пузыря. Заболевание обусловлена нарушением двигательной активности протоков желчного пузыря, вследствие чего желчь поступает в малых количествах в двенадцатиперстную кишку.
В зависимости от механизма патологического процесса выделяют следующие виды запора:
- Гипотоническая дискинезия желчевыводящих путей (развивается спастический запор).
- Гипертоническая дискинезия желчевыводящих путей (формируется атонический запор).
Атонический запор — это результат потери тонуса определенного участка толстой кишки. При данной патологии нарушается сократительная способность стенок кишечника, продвижение каловых масс замедляется.

Характерные симптомы атонического запора при дискинезии:
- общая слабость;
- субфебрильная температура тела;
- уменьшение частоты стула до 2 раз в неделю;
- боль во время акта дефекации;
- опорожнения кишечника не приносит облегчения.
Спастический запор, вызванный спазмом в различных отделах толстого кишечника, вследствие чего задерживается прохождение химуса.
Больные при спастическом запоре выявляют жалобы на следующие симптомы:
- утрудненную дефекацию;
- тошноту;
- болезненные ощущения в животе;
- метеоризм;
- чувство распирания в прямой кишке.
Дискинезия желчевыводящих путей может развиться на фоне длительного приема спиртных напитков, преобладанием в рационе жирной и острой пищи.
Особенности запора при перегибе желчного пузыря у ребенка
Загиб желчного пузыря у ребенка это состояние, при котором происходит деформация желчного пузыря. Оно является причиной нарушения опорожнения кишечника из-за затрудненного оттока желчи.
У ребенка причинами загиба желчного пузыря являются:
- аномалии внутриутробного развития;
- погрешности в режиме питания;
- избыточная масса тела;
- поднятие тяжестей;
- чрезмерная физическая активность.
При перегибе желчевыводящих путей происходит застой желчи, она не может попасть в кишечник и в последствие не может расщеплять жиры.
При задержке стула дети могут выявлять следующие жалобы:
- затрудненное выхождение каловых масс;
- кал с прожилками крови;
- содержимое кишечника в виде сухих комков;
- тошнота;
- боли в животе;
- привкус горечи во рту.
Застой желчи при деформации органа затрудняет нормальный процесс пищеварения, что негативно сказывается на эвакуаторной способности кишечника у ребенка.
Запор после удаления желчного пузыря
Задержка стула после оперативного вмешательства на желчный пузырь является ее неотъемлемой частью. Когда удален желчный пузырь запоры сопровождают пациента весь после операционный период. Основная причина нарушения опорожнения кишечника кроется в дефиците ферментов, которые вырабатывает желчный пузырь. После удаления органа возникает застой желчи, пища своевременно не перерабатывается и застаивается в пищеварительном тракте. Второй немаловажной причиной запоров является медикаментозная терапия, которая нарушила баланс микрофлоры кишечника. Малоподвижный образ жизни также способствует снижению перистальтики и задержке каловых масс.
Диагностические меры
Для уточнения диагноза запора при заболеваниях желчевыводящих путей необходимо посетить гастроэнтеролога и проктолога. Врач должен собрать анамнез, провести осмотр, пальпацию прямой кишки и брюшной полости, далее он назначит ряд необходимых исследований.

Основные анализы:
- общий анализ мочи;
- общий анализ крови;
- уровень глюкозы;
- копрограмма;
- бак посев кала на кишечную микрофлору.
В биохимическом анализе крови необходимо определить уровень следующих ферментов:
- АлАт и АсАт;
- щелочной фосфатазы;
- билирубин;
- холестерин;
- гормоны щитовидной железы.
Аппаратные методы исследования:
- УЗИ брюшной полости;
- дуоденальное зондирование;
- холецистография;
- колоноскопия.
Принципы лечения
Терапия запоров при заболеваниях желчевыводящих путей предусматривает следующие действия:
- Изменения образа жизни (увеличение двигательной активности, отказ от вредных привычек).
- Коррекция режима и рациона питания (соблюдение лечебной диеты).
- Употребление жидкости (рекомендуется минеральные воды).
- Прием медикаментозных средств (назначение холеретиков и холекинетиков).
- Физиотерапевтические процедуры (курсы электрофореза, массаж).
- Лечебная гимнастика (специальные упражнения для улучшения оттока желчи и усиления перистальтики).
- Санаторно-курортное лечение.
Лечение запора при заболеваниях желчного включает в себя медикаментозную и немедикаментозную терапию, которая зависит от формы расстройств.

Содержание
Роль желчного пузыря в организме
При каких заболеваниях желчного пузыря возможна задержка стула
Особенности запора при различных заболеваниях желчного пузыря
Диагностика
Особенности лечения запора при заболеваниях желчного пузыря
МИКРОЛАКС® при желчном запоре
Нарушение двигательной функции кишечника является одной из самых частых проблем, возникающих на фоне заболеваний билиарной системы (желчного пузыря и протоков). Недостаточное поступление желчи в просвет кишечника обусловливает появление запора, сопровождающегося рядом других негативных симптомов и способствующего развитию интоксикации организма. Поэтому задержка стула при расстройствах функции билиарного аппарата требует коррекции питания и проведения ряда лечебных мероприятий.
Роль желчного пузыря в организме
Желчный пузырь – орган пищеварительной системы, в норме не превышающий 6–12 см в длину и 4–5 см в ширину. Он является своеобразным резервуаром для концентрированной желчи, регулярно вырабатываемой клетками печени – гепатоцитами.
Помимо сбора и временного хранения вырабатываемого секрета желчный пузырь выполняет абсорбционную, концентрационную и сократительную функции. Другими словами, в нем происходит:
- всасывание содержащейся в печеночной желчи воды,
- накопление желчных кислот,
- их равномерный выброс после приема пищи.
В последнем случае происходит сокращение гладкой мускулатуры органа и хранящаяся в нем пузырная желчь дозированными порциями направляется в двенадцатиперстную кишку. Попадая в кишечник, она выполняет ряд функций:
- перестраивает пищеварение с желудочного на кишечное, нейтрализуя фермент желудочного сока;
- смешивает жиры;
- активирует липазу – жирорасщепляющий катализатор;
- обеспечивает всасывание жирорастворимых витаминов, солей кальция и аминокислот;
- усиливает работу микроскопических желез слизистой оболочки, отвечающих за выработку защитной слизи;
- препятствует развитию патогенной микрофлоры;
- стимулирует пристеночное пищеварение с участием ферментов, вырабатываемых железами стенки кишечника, и двигательную активность тонкой кишки.
Однако при этом следует учитывать, что для хорошего пищеварения необходимо 2 обязательных условия: нормальная сократительная функция желчного пузыря и стабильность количественного и качественного соотношения компонентов желчи.
При каких заболеваниях желчного пузыря возможна задержка стула
Основная причина развития так называемого желчного запора – недостаточное поступление желчи в кишечник. Оно обусловливается нарушением моторной функции желчного пузыря и, как следствие, изменением биохимических свойств желчи.
Существует несколько заболеваний билиарной системы, способных спровоцировать задержку стула:
- дискинезия желчевыводящих путей. Функциональное нарушение, связанное с нарушением деятельности печеночных и пузырных сфинктеров (мышечных колец) и расстройством сократительной функции органа;
- перегиб желчного пузыря. Это врожденная или приобретенная патология из-за деформации органа в различных отделах;
- холецистит. Воспалительное заболевание, развивающееся вследствие инфицирования желчного пузыря кишечной палочкой, кокковой микрофлорой, протеем, лямблиями или вирусом гепатита;
- желчнокаменная болезнь. Многофакторная патология, возникающая из-за нарушения соотношения компонентов желчи (снижения секреции желчных кислот и увеличения выработки холестерина или билирубина);
- постхолецистэктомический синдром. Представляет собой последствие удаления желчного пузыря и перестройки в работе желчевыделительной системы.
Особенности запора при различных заболеваниях желчного пузыря
Задержка стула, возникающая вследствие нарушения двигательной функции кишечника, при различных заболеваниях желчного пузыря может сопровождаться не совсем однородной клинической симптоматикой.
Запоры при дискинезии желчевыводящих путей
При снижении тонуса желчного пузыря и уменьшении сократительной активности сфинктеров может развиваться спастический запор. Для него характерно затрудненное выделение твердого фрагментированного (так называемого овечьего) кала. Пациенты могут жаловаться на вздутие, метеоризм, периодические спастические боли в животе, вызываемые спазмом мускулатуры внутренних органов. Из-за длительной задержки каловых масс в кишечнике усиливаются процессы гниения, развивается интоксикация организма. Она проявляется слабостью, повышенной утомляемостью и общим снижением работоспособности.
При повышенной сократительной функции желчного пузыря и ускоренном выведении желчи может развиваться атонический запор, возникать ощущение неполного опорожнения кишечника. В данной ситуации плотные каловые массы большого диаметра вызывают боли при дефекации, могут травмировать слизистую оболочку и привести к образованию трещин анального отверстия.
Запоры при перегибе желчного пузыря
При деформации желчного пузыря из-за недостаточного поступления желчи или его полного прекращения происходит нарушение переваривания и всасывания жиров. Как следствие, каловые массы приобретают вид твердых сухих комков. Из-за проблем с дефекацией в кале нередко обнаруживаются кровяные прожилки. Также для данного состояния характерны жалобы пациентов на тошноту, привкус горечи во рту и различные по интенсивности боли в животе.
Запоры при холецистите
При инфекционном воспалении желчного пузыря стул может отсутствовать до 3–4 дней. Патологическое состояние нередко сопровождается газообразованием и клиническими симптомами, аналогичными проявлениям запора при перегибе органа.
Запоры при желчнокаменной болезни
Задержка стула при ЖКБ, возникающая вследствие уменьшения сократительной активности кишечника, носит рефлекторный характер. В данной ситуации могут развиваться спастические запоры.
Запоры после холецистэктомии
Проблемы с дефекаций являются одним из основных последствий удаления желчного пузыря. Развиваясь из-за нарушения оттока желчи в кишечник, снижения активности пищеварительных ферментов и недостаточного переваривания жиров, запоры после холецистэктомии протекают по атоническому типу. В испражнениях могут присутствовать непереваренные кусочки пищи, слизь и прожилки крови.
Диагностика
Для выяснения истинной причины запора пациенту назначается диагностическое обследование. Оно может включать в себя:
- клинические и биохимические анализы крови и мочи;
- копрограмму (анализ кала);
- УЗИ органов брюшной полости;
- холецистографию (рентген желчного пузыря);
- колоноскопию (эндоскопическое исследование толстого кишечника);
- дуоденальное зондирование (исследование содержимого двенадцатиперстной кишки).
Особенности лечения запора при заболеваниях желчного пузыря
Лечение запоров, развивающихся на фоне вышеупомянутых заболеваний, предполагает индивидуальный комплексный подход, который может включать в себя следующие мероприятия:
- коррекцию питания (соблюдение лечебной диеты № 5 и 5а);
- организацию оптимального питьевого режима (в день следует выпивать примерно 1,5–2 литра чистой воды);
- увеличение физической и двигательной активности;
- лечебную гимнастику;
- массаж;
- физиотерапевтические процедуры (электростимуляцию кишечника – воздействие электрическим током, при котором кишка сокращается, имитируя естественные позывы);
- медикаментозную терапию. Может включать прием слабительных средств, а также препаратов, способствующих усилению образования желчи (холеретиков) и стимулирующих сократительную функцию желчного пузыря (холекинетиков).
МИКРОЛАКС® при желчном запоре
Одним из мягких средств, способствующих опорожнению кишечника при желчном запоре, является МИКРОЛАКС®. Это препарат, выпускаемый в гигиеничном формате одноразовой микроклизмы. Действуя непосредственно на каловые массы, он вытесняет связанную воду и способствует наступлению слабительного действия через 5–15 минут1. МИКРОЛАКС® не оказывает системного влияния на организм. Препарат разрешен к применению беременным, кормящим женщинам и детям с рождения.
1 Согласно инструкции по медицинскому применению препарата МИКРОЛАКС®.
 Перегиб желчного пузыря представляет собой аномальное развитие этого органа, на фоне которого происходит нарушение оттока желчи. Известно несколько предрасполагающих факторов, ведущих к образованию приобретённого недуга. Среди них можно выделить такие причины, как протекание той или иной болезни ЖКТ, широкий спектр травм печени и чрезмерные физические нагрузки.
Перегиб желчного пузыря представляет собой аномальное развитие этого органа, на фоне которого происходит нарушение оттока желчи. Известно несколько предрасполагающих факторов, ведущих к образованию приобретённого недуга. Среди них можно выделить такие причины, как протекание той или иной болезни ЖКТ, широкий спектр травм печени и чрезмерные физические нагрузки.
Специфических клинических проявлений недуг не имеет, отчего есть необходимость в осуществлении комплексной диагностики. Наиболее характерными симптомами можно считать увеличение объёмов живота, появление дискомфорта в области правого подреберья и ощущение горького привкуса в ротовой полости.
Тактика терапии будет индивидуальной для каждого пациента и зависит от степени тяжести протекания заболевания. В большинстве случаев достаточно консервативных методов лечения, но иногда может потребоваться хирургическое вмешательство.
Что это такое?
Желчный пузырь принимает непосредственное участие в пищеварительных процессах. Главная функция органа – синтез желчи, без которой невозможно переваривание и усвоение продуктов. Если орган неправильной формы, пищеварения и расщепления жиров происходит с нарушениями, замедляется или полностью останавливается отток желчи.
Специалисты выделяют несколько видов загибов:
- наследственный или фиксированный;
- приобретенный или лабильный.
Врожденный перегиб желчного пузыря образуется на шестой неделе вынашивания малыша, на этапе, когда происходит закладка большинства внутренних органов ребенка. Именно в данный период любое отрицательное воздействие на женский организм повышает риск врожденных нарушений билиарной системы и патологических деформаций желчного пузыря.
Негативные факторы, опасные в первом триместре:
- наличие хронических патологий у женщины, которые обостряются во время вынашивания ребенка;
- инфекции вирусного происхождения, перенесенные в период до 12 недели;
- терапия определенными лекарственными препаратами, назначенная до 12 недели;
- вредные привычки;
- влияние неблагоприятной экологии.
Врожденный загиб ЖП не меняет своего расположения, поэтому его также называют фиксированным. При повышенной активности органа, патологический очаг меняет место расположения и форму. Такой патологический процесс называют – лабильный перегиб желчного пузыря.
Классификация
По причине того, что желчный пузырь состоит из нескольких отделов, то и деформация может возникнуть на любом из них. Например, выделяют:
- перегиб тела желчного пузыря;
- загиб в области шейки этого органа – такая и вышеуказанная форма заболевания является самой распространённой;
- деформация дна ЖП;
- перегиб желчного протока.
Одним из самых опасных расположений перегиба считается область между телом и шейкой желчного пузыря.
По этиологическому фактору болезнь бывает:
- врождённой – сформированной при внутриутробном формировании;
- приобретённой – характеризуется влиянием одной или нескольких из вышеуказанных причин, а также имеет яркое клиническое проявление.
Кроме этого, существует ещё несколько форм подобной патологии:
- лабильный перегиб желчного пузыря – характеризуется тем, что может менять своё место локализации;
- фиксированный перегиб желчного пузыря – отличается от предыдущего тем, что закреплён в определённом месте и остаётся неподвижным;
- функциональный перегиб желчного пузыря – не является угрозой для жизни человека и не вызывает развитие осложнений. Это происходит потому, что он самостоятельно исчезает при изменении положения тела.

Причины
Это функциональное состояние возникает или вследствие врождённых особенностей, или в течение жизни пациента. В первом случае причиной является неправильная закладка внутренних органов билиарной системы, которая происходит на пятой неделе развития плода. Здесь изменение структуры жёлчного пузыря часто является не единственной проблемой, а сочетается с другими функциональными нарушениями.
Приобретённая патология вызывается следующими причинами:
- Увеличение печени.
- Ожирение и лишний вес.
- Опущение внутренних органов.
- Желчнокаменная болезнь, где конкременты приводят к перекручиванию пузыря.
- Несоблюдение назначенной диеты.
- Длительные воспалительные процессы гепатобилиарной системы.
- Чрезмерная физическая нагрузка.
- Гиподинамия, которая сочетается с неправильным питанием.
Различают также лабильный перегиб, который не является врождённым и меняет локализацию в жёлчном пузыре из-за полого строения органа. Кроме этого, врачи дифференцируют патологии по типу развития (временная и постоянная) или локализации (шейки, дна, тела, протока).
Симптомы и первые признаки
Характерными клиническими симптомами перегиба желчного пузыря являются:
- Постоянная горечь во рту;
- Тошнота;
- Появление неприятного запаха изо рта;
- Серый или желтоватый налет на языке;
- Отрыжка;
- Вздутие живота и усиленное газообразование;
- Изжога;
- Чувство тяжести в желудке, особенно после приема пищи;
- Рвота при употреблении в пищу жирного, жареного, копченого;
- Нарушения стула (поносы, сменяющиеся длительными запорами).
При формировании камней в протоках пузыря на фоне постоянного застоя желчи у больного иногда наблюдается желтушность кожных покровов и видимых слизистых оболочек.
Периодически сам орган и желчные протоки воспаляются, в результате чего у пациента развивается холангит или холецистит, симптомами которых являются:
- Боли в правом подреберье;
- Тошнота и рвота;
- Понос;
- Повышение температуры тела до 38-39 градусов;
- Отказ от еды;
- Желтушность кожи и слизистых;
- Приступы желчной колики.
Перегиб желчного пузыря у ребенка грудного возраста до введения прикорма может никак не проявляться клинически, однако после включения в рацион взрослой пищи возможны постоянные срыгивания и нарушения стула. S-образный загиб данного органа у ребенка младшего возраста является в большинстве случаев основной причиной распространенной патологии — дискенезии желчевыводящих путей.
Осложнения и последствия
Стоит ли говорить, что игнорирование симптомов и отсутствие лечения при образовании или выявлении патологий, особенно на стадии их осложнения, может привести к серьезному ухудшению здоровья.
- Если желчный пузырь не опорожняется от своего содержимого в желудок своевременно, образуется застой, порождающий камни.
- Если нарушена работа ЖКТ, это автоматически ведет к нарушению обмена веществ.
- Если пища не переваривается должным образом, замедляется метаболизм и наступает ожирение.
- К тому же постоянные боли, которые испытывает пациент при сложном или перекрученном загибе, ведут к расстройствам психики.
- Полноценную жизнь на фоне доставляемого желчным пузырем дискомфорта вести будет практически невозможно.
Патология не является фатальной и поддается лечению. Причем, хирургических операций удается избежать в большинстве случаев (лишь небольшой процент загибов высокой сложности подвергается оперативному лечению). Физкультура, диета, упражнения, народные средства, таблетки – все это должно быть не просто эпизодами, а грамотно выстроенной комплексной терапией, которая поможет избавиться от патологического загиба желчного пузыря и его последствий.

Диагностика
Для того чтобы поставить окончательный диагноз и определить место локализации патологии потребуются инструментальные обследования. Перед их назначением осуществляется первичная диагностика, которая включает в себя:
- проведение детального опроса пациента на предмет наличия и степени выраженности характерной симптоматики;
- изучение клиницистом анамнеза жизни и истории болезни не только пациента, но и его родственников – это нужно для выявления окончательной причины появления болезни;
- выполнение физикального осмотра, обязательно включающего в себя изучение кожного покрова и пальпацию передней стенки брюшной полости.
Лабораторные исследования крови, мочи и кала не имеют особой диагностической ценности, однако они могут указать на развитие осложнений.
Основу инструментальной диагностики составляет УЗИ брюшной полости. Такая процедура осуществляется в несколько этапов:
- первый – проводится строго натощак;
- второй – выполняется через тридцать минут после желчегонного завтрака, но в таких целях могут использоваться желчегонные лекарственные вещества. Повторная процедура поможет выяснить природу появления заболевания. Если подобная болезнь является врождённой патологией, то после завтрака или приёма лекарств, объем этого органа не изменится. Если болезнь приобретённая, то его размеры значительно сокращаются, но не более 40%
Как лечить перегиб желчного пузыря?
Чаще всего от перегиба желчного пузыря избавляются при помощи консервативной терапии.
Специалист назначает пациенту препараты с желчегонным действием, а также спазмолитики, которые помогают предотвратить накопление желчи. Широко используются и физиотерапия (электрофорез с новокаином, ультразвук), в результате которых улучшается кровообращение и питание стенок желчного пузыря. Это помогает ему восстановить нормальную работу.
Совет. В некоторых случаях врач может рекомендовать лечение на курорте или в санатории – это обеспечит быстрое и легкое лечение. Если у вас есть такая возможность, лучше соблюсти эту рекомендацию.
Консервативное лечение
Медикаментозное лечение направлено, в первую очередь, на устранение причин недомогания. Кроме того, в процессе терапии следует купировать симптомы как непосредственно перегиба желчного пузыря, так и сопутствующих ему заболеваний: гастрита, колита, язвы.
Чаще всего в схему лечения патологического состояния включают:
- Никодин — улучшает желчеобразование и способствует оттоку желчи в 12 перстную кишку;
- Аллохол, Одестон — усиливают выделительную функцию печени, стимулируют моторику желчных путей и ЖКТ, устраняют гниение и брожение в кишечнике;
- Гепабене — комбинированное средство растительного происхождения улучшает отделение печеночного секрета;
- Урсосан, Хофитол — оказывают желчегонное, гипохолестеринемическое и иммуномодулирующее действие, облегчают расщепление камней;
- Фламин — улучшает работу желчного пузыря, обладает обезболивающей и противовоспалительной активностью.
- лекарственные средства, улучшающие пищеварение — ферменты Мезим форте, Панкреатин, Фестал;
- спазмолитики — расслабляют гладкую мускулатуру желчевыводящих протоков и снимают спастические боли — Папаверин, Дротаверин, Но-шпа.
При подозрении на развитие воспалительного процесса пациенту назначают антибактериальные препараты.
Лечение желчного пузыря неправильной формы может занять не один месяц. Все лекарственные препараты следует принимать курсами по 12 –14 дней. Длительность терапии и набор медикаментов определяет специалист после проведения диагностических мероприятий.
Для устранения симптомов загиба желчного органа больному назначают физиотерапию: электрофорез с новокаином, магнитотерапию, ультразвук. Процедуры отлично обезболивают, улучшают отделение печеночного секрета и снимают воспаление.
Диета – что можно, а что нельзя кушать?
Соблюдение специальной диеты значительно ускоряет процесс выздоровления. Гастроэнтерологи рекомендуют кушать каждые три часа, маленькими порциями. При такой патологии рекомендуют стол 5А. В меню не должно быть острых, соленых, жирных блюд, исключаются любые специи, способные раздражать желчный пузырь и провоцировать воспалительные процессы.
Абсолютный запрет на сладкие газированные и тонизирующие напитки, алкоголь. Следует по возможности исключить соль. Оптимальный вариант – готовить без соли, а досаливать готовое блюдо в тарелке. Важно исключить такой вид термической обработки, как жарка, продукты можно варить, тушить, использовать пароварку и запекать.
Запрещенные продукты:
- жирные мясо и рыба, а также бульоны из них;
- субпродукты, копчености, сало;
- колбасы и консервированные продукты;
- сладкие изделия (особенно с кремом), сдобная выпечка;
- жирные молочные продукты;
- бобовые;
- грибы;
- жиры животного происхождения;
- сахар, мед, шоколад, какао, любое варенье;
- цитрусовые фрукты и все сухофрукты;
- острые и чрезмерно жирные соусы.
При деформации органа можно кушать следующие продукты:
- нежирные сорта мяса и рыбы, а также бульоны из них;
- свежие овощи, сладкие фрукты, блюда из них;
- каши, макароны;
- молочные продукты с минимальным процентом жирности.
Гастроэнтерологи рекомендуют пить по два литра чистой или минеральной воды (без газа). Пищу принимают теплой. При условии соблюдения всех советов врача процесс выздоровления пройдет быстро.
Примерное меню:
| Прием пищи | Составляющие |
|---|---|
| Завтрак | Манная каша, мясные тефтели, чай или кисель. |
| Обед | Овощной суп, гречневая каша, куриная грудка, компот. |
| Полдник | Сухари, сухофрукты, чай. |
| Ужин | Картофельное пюре, тушеное рыбное филе, компот или кисель. |
| Перекус (2-3 в день) | Яблоко, сухофрукты, сухари, яичный белок, йогурт |
Диета при перегибе желчного пузыря должна соблюдаться в соответствии с режимом: регулярные частые приемы пищи небольшими порциями. Не допускается голодание и особенно переедание.

Общие рекомендации
Диета «Стол №5» рекомендуется в том случае, если у человека обострение болезни. Когда пациенту стало лучше, рацион можно сделать более богатым. Чтобы не ухудшить свое состояние, достаточно лишь придерживаться следующих рекомендаций относительно питания:
- необходимо ограничить потребление варенья, меда, сахара и сладостей, а также убрать из рациона горячие, кислые и жареные продукты. Пищу запекают в духовке или варят;
- откажитесь от кондитерских и колбасных изделий до полного выздоровления;
- кукурузные рыльца и масло обладают хорошими желчегонными свойствами и помогают нормализации работы желчного пузыря;
- полезно ежедневно съедать по 300 г тыквы или пить тыквенный сок;
- нарушения желчного пузыря хорошо лечатся продуктами пчеловодства. Например, пыльцу принимают натощак по чайной ложке и 3 раза в течение дня за полчаса до еды;
- яблоко и репа улучшают перистальтику кишечника;
- очень важно тщательно пережевывать пищу;
- эффективно помогают отвары с набором желчегонных трав — пижмы, ромашки, тысячелистника. Чтобы приготовить его, вам нужно взять две столовые ложки сбора и залить его стаканом кипятка. Пейте отвар по столовой ложке три раза в день;
- противопоказано принимать лекарства во время грудного вскармливания, беременности. Неблагоприятной реакцией может быть тяжелая аллергия.
Конечно, лучше всего изначально соблюдать правильное питание – тогда вы не столкнетесь с необходимостью лечить болезни желудочно-кишечного тракта.
ЛФК
При перегибе лечебная гимнастика поможет не только предотвратить дальнейшее ухудшение состояния, но и улучшить функционирование желчного пузыря. При появлении характерных симптомов рекомендуется выполнять следующие упражнения:
- Лежа на животе упереться пальцами ног в пол и вытянуть руки вдоль корпуса. На выдохе нужно одновременно приподнять голову, грудь и руки и нижние конечности (не сгибая в коленях). Не задерживая дыхания удерживать позу несколько секунд, затем как можно медленнее вернуться в исходное положение (на выдохе). Повторить 5 раз.
- Лечь на спину, прямые руки закинуть за голову, поясницу прижать к поверхности пола. На выдохе приподнять прямые ноги на 20 см и держать не менее 5 секунд, затем приподнять ноги еще выше (на 50 см) и тоже зафиксировать это положение на 5 секунд. Следить, чтобы дыхание не прерывалось, на выдохе ноги медленно опускаем. Достаточно повторить 4 раза.
- Приняв исходное положение, как в первом упражнении, делаем дыхательную гимнастику. После глубокого вдоха задерживанием воздух на 3 секунды, а затем выпускаем его как можно медленнее, напрягая при этом мышцы брюшной полости. Повторяем 10 раз.
Лучше всего проводить занятия под руководством опытного инструктора и при этом внимательно следить за своим самочувствием.
Профилактика
Во избежание появления проблем с перегибом желчного пузыря, людям необходимо лишь соблюдать несколько несложных рекомендаций:
- полностью отказаться от вредных привычек;
- вести в меру активный образ жизни;
- придерживаться правил здорового питания;
- привести и удерживать в норме массу тела;
- на ранних этапах прогрессирования устранять патологии, которые могут стать причиной появления основного недуга;
- регулярно обследоваться у гастроэнтеролога.
Прогноз врождённой разновидности патологии при соблюдении всех рекомендаций лечащего врача – благоприятный. Приобретённый недуг может осложниться появлением последствий, что ухудшает прогноз болезни.
Прогноз
Патологию не следует недооценивать. Перегиб влечет за собой нарушение функции пузыря и протоков, которые выводят желчь в двенадцатиперстную кишку. Если эта жидкость не будет поступать в желудочно-кишечный тракт, нормальное пищеварение нарушиться, что может повлечь за собой различные заболевания органов пищеварительного тракта и печени.
При своевременной диагностике и адекватном лечении прогноз заболевания благоприятный: оно хорошо поддается лечению и не приводит к развитию различных осложнений. Неблагоприятен прогноз патологии лишь в том случае, когда диагностируется перегиб в теле органа или s-образный перегиб, когда полностью