За и против удаления камней в желчном пузыре

«За» и «против» операции по удалению камней в желчном пузыре

Многие люди, столкнувшись с таким заболеванием, как камни в желчном пузыре, сталкиваются с дилеммой — в каком случае операция по удалению желчного пузыря неизбежна, а в каком можно обойтись медикаментозным лечением.
Надо знать, что операция по удалению желчного пузыря показана не всем и не всегда. В каких же случаях нужно остановиться на консервативном лечении, а когда хирургическое вмешательство неизбежно? В предыдущей статье по этой теме мы уже рассказали о том, что становится причиной образования камней в желчном пузыре и писали о том, как избежать этого. Напомним вкратце, что желчный пузырь – это орган, в котором помещается 50-80 мл желчи, необходимой организму для переваривания жиров и поддерживания нормальной микрофлоры. Если же желчь в пузыре по каким-то причинам застаивается, ее компоненты начинают выпадать в осадок и кристаллизоваться, образуя камни, обладающие способностью с годами увеличиваться в размерах и количестве.
Статистика утверждает, что каждый 5 житель планеты «носит» в своем желчном пузыре камни. При этом представительниц слабого пола среди них гораздо больше, чем мужчин. Это объясняется тем, что женские гормоны эстрогены замедляют отток желчи.
В каких же случаях камни в желчном пузыре лучше всего не трогать? Надо помнить, что желчные камни могут годами не давать о себе знать, а потом начинает усиливаться и учащаться боль в правом подреберье, возникает горечь во рту, а после еды вас начинает тошнить. Осложнение наступает, когда камень начинает выходить в желчный проток и закупоривает его. При этом нарушается отток желчи и возникает колика. Это неприятный и очень болезненный процесс.
В большинстве случаев при желчекаменной болезни рекомендована операция по удалению желчного пузыря. Но если вышеописанные симптомы вас не беспокоят, то лучше оставить камни в покое и заняться планомерным консервативным лечением. Нужно будет строго соблюдать диету, т.е. полностью исключить из своего рациона жирную, жареную, острую и копченую пищу. При таком заболевании строго запрещено употребление желчегонных препаратов, которые по своей природе способствуют передвижению камней. А это в свою очередь может вызвать тяжелые осложнения.
Если камни небольших размеров, их можно попытаться растворить и вывести специальными лекарственными препаратами. Никаких гарантий при таком лечении никто не дает – в такой ситуации медикаментозный метод лечения не отличается желаемой эффективностью.
Если же камни достаточно большие или их много, больного постоянно мучают боли, то в таком случае приходится ложиться под нож хирурга. Операция по удалению желчного пузыря называется холецистэктомией.
Сегодня в большинстве случаев проводят лапароскопическую холецистэктомию – при этом используются специальные трубки, оснащенных миниатюрными видеокамерами. Такой вид операции имеет ряд преимуществ: она менее травматична, процесс восстановления после операции быстрый, потеря крови минимальна, по сравнению с открытой операцией.
В исключительных случаях хирурги приступают к проведению открытой холецистэктомии. О том, как построить свою жизнь после удаления желчного пузыря и как быстро пройти процесс реабилитации, читайте на нашем сайте завтра.
Добавил slava
1542 дня назад
в категорию Разное
Добавить комментарий
Надо ли удалять желчный пузырь если есть камни? Когда удаляют желчный пузырь, показания.
 По данным официальной медицинской статистики, каждые десять лет наблюдается двойное увеличение количества заболевших елчнокаменной болезнью. В этой ситуации большинство пациентов задаются вопросом: удалять ли желчный пузырь? В данной статьемы рассмотрим все аргументы «за» и «против» хирургической операции.
По данным официальной медицинской статистики, каждые десять лет наблюдается двойное увеличение количества заболевших елчнокаменной болезнью. В этой ситуации большинство пациентов задаются вопросом: удалять ли желчный пузырь? В данной статьемы рассмотрим все аргументы «за» и «против» хирургической операции.
Автор статьи:
Шабанова Анна Александровна
- Терапевт
- Гастроэнтеролог
- Специалист по РДТ (разгрузочной диетической терапии)
Просмотров: 43489
Время на чтение: 3 мин.
По данным официальной медицинской статистики, каждые десять лет наблюдается двойное увеличение количества заболевших жжелчнокаменной болезнью. В этой ситуации большинство пациентов задаются вопросом: удалять ли желчный пузырь? В данной статье мы рассмотрим все аргументы «за» и «против» хирургической операции.
Какую роль в организме выполняет желчный пузырь? Желчный пузырь – это орган небольшого размера, наполненный желчью, который расположен немного ниже печени. Данный орган напрямую связан с печёночным протоком, благодаря которому желчь своевременно поступает в двенадцатипёрстную кишку. В процессе пищеварения происходит усиленное сокращение желчного пузыря и желчь выталкивается в кишечник, тем самым силивается и ускоряется дробление жиров, активируется выработка ферментов кишечного и поджелудочного соков и улучается процесс всасывания витаминов кишечником. Помимо этого, желчь обладает бактерицидными свойствами и таким образом препятствует развитию процессов гниения в кишечнике.
Заболевания желчного пузыря
Желчный пузырь, как и другие органы человеческого организма, к сожалению, подвержен множеству заболеваний. Наиболее распространённые заболевания – это полипы желчного пузыря, холецистит, желчнокаменная болезнь, дискинезия. Чаще всего встречается желчнокаменная болезнь, возникающая в связи с избыточным потреблением жирной, сладкой и острой пищи, а также вследствие малоподвижного образа жизни. В результате этого, желчь застаивается, образуя избыточное количество холестерина, ведущее к кристаллизации и возникновению камней. Камни перекрывают желчные протоки, вследствие чего происходят воспалительные процессы в желчном пузыре, обостряется холецистит и появляются печёночные колики. Недостаток желчи в кишечнике вызывает неприятные последствия в виде тошноты, метеоризма и запоров. Назначаемые больным препараты, снижающие уровень холестерина в крови и защищающие от инфарктов и инсультов при длительном приёме, также способены спровоцировать образование камней в желчном пузыре.
Удалять ли желчный пузырь?
При начальной стадии желчнокаменной болезни можно избежать хирургического вмешательства. В этот период основным способом лечения являются препараты, назначенные лечащим врачом. Чаще всего назначают гепатопротекторы, содержащие урсодезоксихолевую кислоту. Курс такого лечения, как правило, достаточно длительный. В случае обнаружения единичных камней в желчном пузыре посредствам ультразвукового исследования, их разрушению способствует лечение лазерным лучом или разжижение хенотерапией. Наибольшую популярность в настоящее время приобрёл новый метод лечения – ввод лекарства в желчный пузырь через катетер, после чего с помощью шприца удаляется желчь с растворёнными в ней кристаллами.Также в лечении желчнокаменной болезни популярна методика Болотова-Наумова, согласно которой растворение камней происходит с помощью свежей куриной желчи. Подробное описание этого метода имеется в свободном доступе в интернете. Во время использования разнообразных методов лечения желчнокаменной болезни обязательно следует придерживаться специальной диеты, соблюдать водный режим – употреблять не менее 2-х литров жидкости в день. А главное, помните, что решение удалять желчный пузырь или нет может принять только ваш лечащий врач на основании результатов анализов и медицинских исследований.
Распространение желчнокаменной болезни увеличивается с каждым десятилетием вдвое. Бессимптомное течение заболевания становится причиной развития осложнений и необходимости хирургического вмешательства. Удаление желчного пузыря, последствия которого в 40% случаев приводят к развитию постхолецистэктомического синдрома, активно применяется для лечения желчнокаменной болезни.
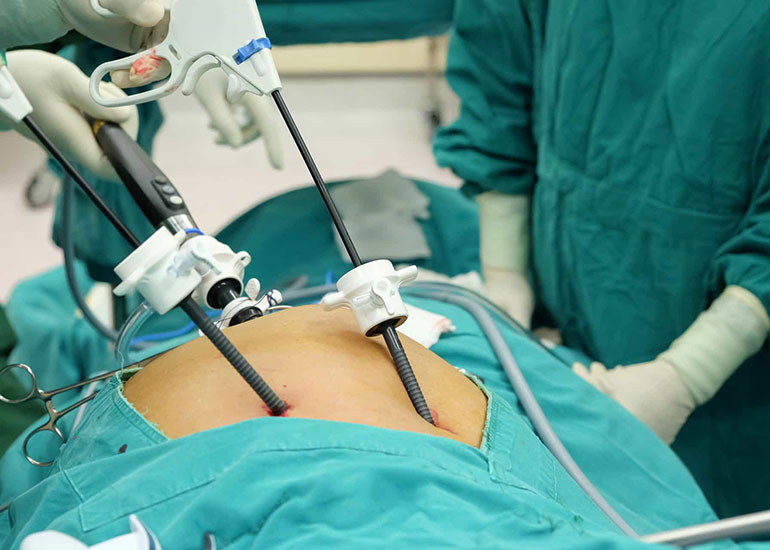
Показания к операции
Удаление желчного пузыря, за и против которого существуют весомые аргументы, стало стандартом лечения желчнокаменной болезни. В пользу операции говорят следующие факты:
- холецистэктомия позволяет избежать грозных последствий ЖКБ: перфорации желчного, острого панкреатита, перитонита;
- при наличии немых камней, осложнение может возникнуть в любой момент из-за незначительных причин;
- плановая операция несет меньше рисков, чем экстренная;
- ЖКБ часто сопровождается дисфункцией желчного пузыря.
Однако часть специалистов считает, что холецистэктомия должна проводиться только по строгим показаниям. Проведение операции в целях профилактики осложнений ЖКБ нецелесообразно, так как сопряжена с определенным риском.
Показания к холецистэктомии:
- хронический калькулезный холецистит;
- гнойное воспаление, флегмона, гангрена желчного пузыря, перфорация стенок;
- фарфоровый желчный;
- полипоз желчного;
- острый холецистит.
Риск развития ЖКБ увеличивается с возрастом. После 70 лет у каждого четвертого обнаруживают камни в желчном пузыре. Известны случаи ЖКБ не только у взрослых, но и у детей. Причиной считают наследственную предрасположенность и врожденные аномалии строения билиарной зоны.

Осложнения
Лапароскопическая холецистэктомия – это малоинвазивный метод удаления органа. Вырезание органа проводится через мини-доступы. Хирург делает три-четыре прокола, после которых остаются малозаметные шрамы, не нарушающие внешний вид кожи.
Успех лапароскопии зависит от технической оснащенности клиники и профессионализма врача. По данным статистики осложнения встречаются в 1% случаев. Проблемы могут быть связаны с недостаточной подготовкой к операции. К наиболее частым явлениям относится: сердечная недостаточность, пневмония, нарушение работы почек, печени, развитие послеоперационной грыжи.
Осложнения интраоперационного периода
Во время проведения операции основную опасность представляют технические ошибки хирурга, которые могут привести к травматизации тканей. К основным осложнениям относится механическое и термическое повреждение желчных и печеночных протоков, паренхимы печени, кишечника, желудка. Наиболее опасно травмирование крупных сосудов: воротной вены и печеночной артерии.
Негативным моментом во время проведения операции является риск прорыва стенок органа. Это приводит к изливанию содержимого и контакту брюшной полости с воспалительной жидкостью, желчью и конкрементами.
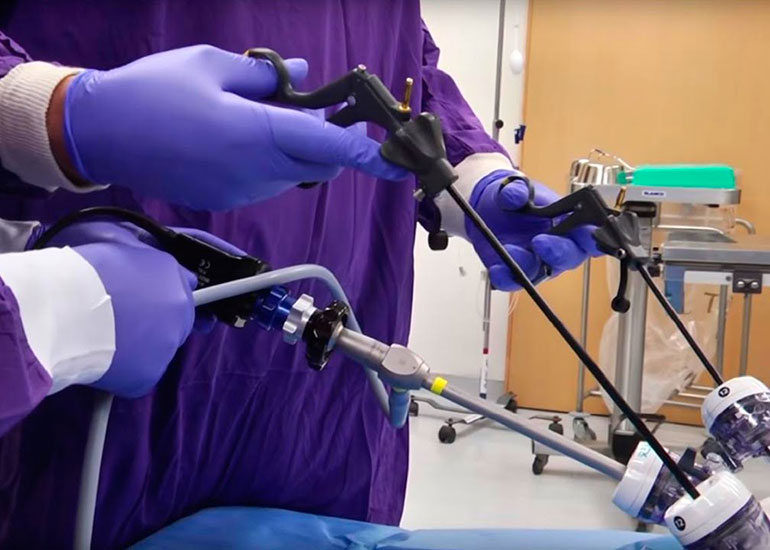
Желчеистечение после холецистэктомии
В послеоперационный период у 20% больных в брюшной полости обнаруживают скопление жидкости. Однако опасное желчеистечение встречается у 1% пациентов.
Если желчь выходит через проколы, может образоваться свищ. При истечении желчи внутри формируются патологические состояния:
- Билома – это скопление желчи в брюшной полости, ограниченное стенками кишечника или сальником.
- Желчный асцит – это изливание в брюшную полость стерильной желчи. В ответ на раздражение брюшина начинает выделять жидкость.
Адаптация организма
Жизнь после удаления желчного пузыря зависит от включения компенсаторных механизмов пищеварительной системы. В 60% случаев организм успешно адаптируется к новым условиям. Лечащий врач даст подробные рекомендации, пропишет необходимые медикаменты.
Через один-два дня после лапароскопии пациента выписывают из больницы, в дальнейшем его наблюдает гастроэнтеролог. Врач назначает медикаментозную терапию, которая включает спазмолитические средства и препараты с урсодезоклеиновой кислотой. Первые необходимы для расслабления гладкой мускулатуры и сфинктера Одди, который контролирует выброс желчи и панкреатического сока в двенадцатиперстную кишку. Препараты с желчными кислотами снижают риск образования новых камней.
Для успешной адаптации важно соблюдать рекомендации по диетическому питанию. Есть необходимо каждые два с половиной часа. В первый месяц после операции спиртное абсолютно противопоказано.
Последствием после операции по удалению желчного пузыря является перемена формы путей. В течение 25–30 дней протоки изменяются, становятся веретенообразными. У здорового человека они имеют ровную форму трубки. После того как удалили орган центральная часть протока расширяется, он становится похож на веретено. Появляется дополнительный объем, где происходит накопление и концентрация желчи. Проток частично выполняет функцию пузыря.

Постхолецистэктомический синдром
После удаления органа у человека могут проявиться симптомы нарушения работы пищеварительной системы. Патологические состояния после оперативного вмешательства принято делить на три группы:
- нарушение моторики сфинктера Одди;
- нарушение проходимости протоков;
- другие заболевания пищеварительной системы, которые были до операции или развились после нее: хронический панкреатит, язвенная болезнь желудка, двенадцатиперстной кишки, дискинезия кишечника и другие.
Существует три причины непроходимости желчных путей. В 5–20% случаев развивается холедохолитиаз, или попадание камня в протоки. Конкременты могут возникнуть в результате рецидива желчнокаменной болезни. В 10% случаев камни пропускают врачи во время операции. В 20% случаев желчеотделение нарушают стриктуры протоков, которые возникают после травм тканей во время операции или повреждений слизистой конкрементами.
Синонимами постхолецистэктомического синдрома (ПХЭС) являются такие формулировки, как дисфункция сфинктера Одди и дискинезия желчевыводящих путей. Заболевание развивается после оперативного вмешательства и характеризуется нарушением оттока желчи и секрета поджелудочной железы.
ПХЭС развивается у 30% пациентов после холецистэктомии. Основным симптомом является боль с правой стороны живота под ребрами и нарушение работы кишечника. Причины патологии делят на две группы:
| Не связанные с проведением операции | Хирургические ошибки |
| ● неправильный или неполный диагноз; ● развитие нового заболевания. | ● оставленные камни; ● длинная культя пузырного протока; ● повреждение протока, спайки, стриктуры, гранулемы, культевая невринома. |
Гранулема – это воспаление шва, при котором возникают небольшие узелки ткани. Невринома – это доброкачественное образование на культе пузырного протока.
Желчный пузырь – это не только сосуд для хранения концентрированной желчи. Орган участвует в регуляции работы сфинктера Одди и поджелудочной железы. В его слизистой оболочке выделяется холецистокинин, который участвует в регулировании выброса желчи и тонуса сфинктера печеночного и панкреатического протоков.
В результате операции из-за снижения регулятивной функции гормона возможны два вида нарушения желчеотделения: повышенный и пониженный тонус сфинктера Одди. В первом случае желчь начинает застаиваться, повышается давление в протоках, возникает угроза появления сладжа и камней.
При низком тонусе сфинктера протоков желчь постоянно попадает в кишечник, не достигает нужной концентрации, снижаются ее бактерицидные свойства. Возникает угроза попадания инфекции в желчные протоки.
В желчи содержатся гормоноподобные вещества, которые активируют ферменты поджелудочной железы. После оперативного вмешательства этот процесс нарушается, в результате наблюдается расстройство пищеварения.

Клинические проявления постхолецистэктомического синдрома
Главными признаками ПХЭС является болевой синдром в области живота и расстройство пищеварения (диспепсия кишечника). Характер жалоб и локализация неприятных ощущений зависят от типа нарушения:
- билиарный тип, патология желчных протоков;
- панкреатический тип, нарушена функция сфинктера панкреатического протока;
- сочетанный тип, дисфункция общего сфинктера, который контролирует поступление желчи и сока поджелудочной железы в двенадцатиперстную кишку.
При билиарном типе патологии боль локализуется в правом подреберье, отдает в спину. При дисфункции сфинктера панкреатического протока неприятные ощущения присутствуют с левой стороны живота, облегчаются, если наклониться вперед. Сочетанный тип характеризуется опоясывающей болью.
Помимо боли ПХЭС характеризуется расстройством пищеварительного процесса, нарушением моторики кишечника. Наиболее частыми симптомами является диарея, тошнота и рвота, метеоризм, снижение массы тела. Поносы трудно останавливаются даже после 24-часового голодания. Возможна и обратная картина: многодневные запоры, боли в животе, бобовидный кал, признаки интоксикации, боль при дефекации.
Могут присутствовать признаки дуоденальной гипертензии, или повышенного давления в двенадцатиперстной кишке. К характерным симптомам относится привкус горечи во рту, отрыжка, боль в области желудка, правом боку, тошнота и рвота, приносящая облегчение.

Лечение ПХЭС
Прогноз при постхолецистэктомическом синдроме благоприятный. При соблюдении режима, диеты, медикаментозной терапии симптомы патологии постепенно исчезают.
Диетотерапия
После холецистэктомии назначается лечебное питание №5а и №5. Первый вариант применяется сразу после операции в течение одной-двух недель. Диета №5а предусматривает механическое. Химическое и термическое щажение билиарного тракта. Назначается дробный режим питания: 6 раз в день с приемом пищи перед сном. Это позволяет избежать застоя желчи в протоках.
Список продуктов лечебного стола №5:
| Название продукта | Разрешено | Запрещено |
| Мясо | Белое мясо куры, индейки, кролика | Свиной, говяжий, бараний жир, куриная кожа, субпродукты |
| Рыба | Постные сорта | Жирные сорта, деликатесы: икра, креветки, мидии |
| Молочные продукты | Молоко и кисломолочные продукты с низким процентом жирности | Продукты с высоким процентом жирности |
| Крупы, пасты | Гречневая, овсяная, манная каши, макароны из твердых сортов пшеницы | Рис, пшено, кукурузная крупа |
| Овощи | Кабачок, тыква, патиссон, огурец, цветная и брюссельская капуста, брокколи | Овощи с высоким содержанием кислот и эфирных масел: щавель, редис, редька, шпинат, репа, помидор, белокочанная капуста, лук, чеснок |
| Фрукты | Сладкие фрукты и ягоды | Смородина, клюква, цитрусовые, кислые сорта яблок, слив, вишни |
| Хлебобулочные изделия | Вчерашний пшеничный хлеб, галетное печенье | Ржаной хлеб, сдоба, десерты с кремом |
| Напитки | Компоты, кисели, чай с молоком | Крепкий чай и кофе, алкоголь, газированные напитки |
Медикаментозное лечение
Терапия постхолецистэктомического синдрома зависит от причин его появления и сопутствующих осложнений. Применяются следующие препараты:
- Для снижения литогенности желчи используются медикаменты с урсодезоксихолевой кислотой.
- Желчегонные препараты для разжижения секрета и очистки желчных путей: Овесол, Аллохол.
- Гепатофальк, гептрал при включении печени в патологический процесс.
- Дюфалак при запоре для нормализации стула.
- Антибактериальная терапия: тетрациклин, энтерол, метронидазол и другие. Может потребоваться один или два курса со сменой таблеток.
- Препараты со спазмолитическим действием для снижения тонуса сфинктера Одди.
- Пробиотики и пребиотики: бифиформ, хилак-форте. Назначают после курса антибиотиков для восстановления и поддержания здоровой микрофлоры кишечника.
- Ферментные лекарства.
Холецистэктомия у женщин
Прекрасная половина человечества в три раза чаще страдает от ЖКБ. По статистике женщины со светлыми волосами чаще страдают от ЖКБ. Высокий уровень эстрогена – одна из причин появления камней. Доказательством этому служит высокий процент заболеваемости ЖКБ среди мужчин, которые принимали гормональные препараты для лечения аденомы простаты. Многократная беременность также повышает риск появления желчного сладжа и камней.
Последствия удаления желчного пузыря у женщин связаны с осложнением течения будущих беременностей в отдаленной перспективе. Отсутствие органа никак не влияет на способность к зачатию. Однако во время вынашивания ребенка ЖКТ испытывает повышенную нагрузку. Органы меняют привычное расположение, испытывают давление увеличенной матки.

Ограничения трудоспособности
Пациенты после удачно проведенной операции и результативного периода адаптации могут заниматься любым трудом без ограничений. В первые 1–2 месяца после хирургического вмешательства противопоказаны тяжелые физические и эмоциональные нагрузки, деятельность с вынужденным неудобным положением тела. Тяжелые осложнения после операции могут служить поводом к присвоению третьей группы инвалидности.
Заключение
Последствия удаления органа в жизни обычно ограничиваются необходимостью следовать дробному режиму питания, минимизировать употребление жирной пищи. Осложнения лапароскопической операции встречаются в 1–3% случаев.
У людей без желчного пузыря может развиваться постхолецистэктомический синдром, который характеризуется билиарной болью и расстройством пищеварения. В этом случае применяется диетотерапия и медикаментозное лечение.




