Воздух в желчном пузыре это термин
Лучевая диагностика газа в желчных протоках
а) Терминология:
1. Синонимы:
• Пневмобилия, аэробилия
2. Определения:
• Газ в желчевыделительной системе, в желчных протоках или желчном пузыре
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Яркие эхогенные очаги линейной/ветвящейся формы по ходу печеночных триад, сопровождающиеся реверберацией/«грязными» тенями
• Локализация:
о Чаще всего наблюдается во внутрипеченочных желчных протоках, хотя также встречается во внепеченочных желчных протоках и желчном пузыре
2. УЗИ при газе в желчных протоках:
• УЗИ в черно-белом режиме:
о Газ в просвете внутрипеченочных желчных протоков:
— Яркие эхогенные очаги линейной формы по ходу печеночных триад
— Не смещаются вниз под действием гравитации: в положении пациента на спине в желчных протоках левой доли > правой доли печени
— Отбрасывает «грязную» тень: тени с акустическим шумом, отбрасываемые отражающими звук объектами (газ)
— При больших количествах газа-артефакты типа реверберации
— Подвижность газа, лучше всего выявляемая при изменении положения тела пациента
о Газ в просвете внепеченочных желчных протоков:
— Линейные эхогенные очаги, отбрасывающие «грязную» тень
— В просвете внепеченочных желчных протоков, прилегающих к крупным структурам в воротах печени
о Газ в просвете желчного пузыря:
— Лентовидный эхогенный слой в верхней (в зависимости от положения тела пациента) части желчного пузыря
— Просвет желчного пузыря скрывается интенсивной реверберацией
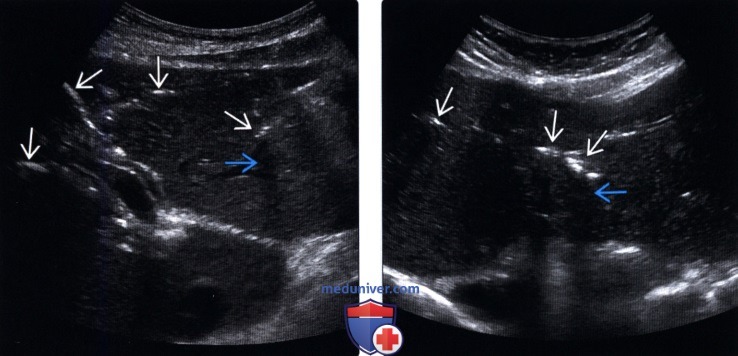
(Левый) На поперечном УЗ срезе через левую долю печени по ходу желчных протоков определяются множественные линейные эхогенные зоны, некоторые из них отбрасывают акустическую тень; такая картина отражает наличие газа в желчных протоках.
(Правый) На поперечном УЗ срезе через левую долю печени визуализируются линейные эхогенные очаги, отбрасывающие «грязную» акустическую тень; такие изменения вызваны наличием газа во внутрипеченочных желчных протоках.
3. КТ при газе в желчных протоках:
• КТ с контрастным усилением:
о Линейные/тубулярные участки газовой плотности, прилегающие к хорошо контрастируемым ветвям и крупным стволам воротной вены
— Могут выявляться в просвете желчных протоков (внутрипеченочных и/или внепеченочных) или в желчном пузыре
о Газ в желчных протоках чаще локализуется центрально, в отличие от газа в воротной вене, для которого характерна более периферическая локализация
4. Рентгенологические изменения:
• Симптом «сабли»: мечевидный просвет в правой параспинальной области
5. Рентгеноскопия:
• Дефекты заполнения: округлые, тогда как конкременты имеют угловатую/фацетированную форму
6. МРТ при газе в желчных протоках:
• При Т2 магнитной резонансной холангиопанкреатографии — гипоинтенсивные дефекты заполнения (аналогичные конкрементам)
• При Т1 МРТ в режиме последовательности градиент-эхо определяются структуры с отсутствием сигнала, сопровождающиеся артефактами магнитной восприимчивости
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Ультразвуковое исследование, КТ
• Рекомендации по методике проведения исследования:
о Для оценки подвижности газа исследуйте пациента в положении лежа на спине и в косых положениях тела
о Для наилучшей визуализации артефактов реверберации и акустических теней сфокусируйте датчик на соответствующем уровне
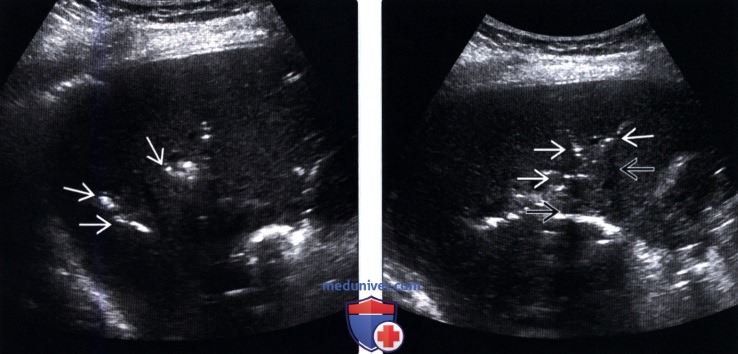
(Левый) На поперечном УЗ срезе правой доли печени определяется несколько эхогенных очагов В линейной формы, отбрасывающих «грязную» акустическую тень, что соответствует картине газа в желчных протоках.
(Правый) На поперечном УЗ срезе правой доли печени визуализируются несколько эхогенных очагов линейной формы, отбрасывающих «грязную» акустическую тень, что соответствует изменениям, возникающих при наличии газа в желчных протоках.
в) Дифференциальная диагностика газа в желчных протоках:
1. Газ в воротной вене:
• Ветвистые эхогенные очаги на периферии паренхимы печени в просвете ветвей воротной вены
• При цветовой допплерографии определяются острые направленные в обе стороны пики, накладывающиеся на обычное изображение воротной вены
2. Конкременты/сладж внутрипеченочных протоков:
• Эхогенные очаги, отбрасывающие плотную акустическую тень
• В зоне печеночной триады или в полости расширенных внутрипеченочных протоков
3. Кальциноз печеночной артерии:
• Кальцинированная артериальная стенка отображается в виде двойной гиперэхогенной линии, сопутствующей ветвям воротной вены
• Акустические тени различных размеров по всему объему печени
г) Патология. Общая характеристика:
• Этиология:
о Перенесенные ранее вмешательства на желчных путях, ятрогенные причины:
— Эндогенная ретроградная холангиопанкреатография ± сфинктеротомия
— Желчно-тонкокишечный анастомоз
— Наличие внутреннего стента или наружного дренажа желчных путей
о Желчепузырно-тонкокишечный/холедохо-тонкокишечный свищ:
— Затянувшийся острый холецистит ± осложнившийся желчнокаменной непроходимостью
— Перфоративная язва двенадцатиперстной кишки
— Распадающаяся злокачественная опухоль желчевыделительной системы (например, карциномы желчного пузыря)
о Газообразующая инфекция желчных путей:
— Эмфизематозный холецистит
— Острый бактериальный холангит
о Рецидивирующий пиогенный холангит
д) Клинические особенности. Течение и прогноз:
• В большинстве случаев состояние проходит самостоятельно
• Прогноз зависит от этиологии состояния
е) Список использованной литературы:
1. Shah РА et al: Hepatic gas: widening spectrum of causes detected at CT and US in the interventional era. Radiographics. 31 (5): 1403-13, 2011
2. Sherman SC et al: Pneumobilia: benign or life-threatening, i Emerg Med. 30(2):147-53, 2006
3. Okuda К et al: Sonographic features of hepatic artery calcification in chronic renal failure. Acta Radiol. 44(2): 151-3, 2003
4. Rubin JM et al: Clean and dirty shadowing at US: a reappraisal. Radiology. 181(1):2316, 1991
— Также рекомендуем «УЗИ при холангиокарциноме»
Редактор: Искандер Милевски. Дата публикации: 7.11.2019
копировать статью [zip архив — 74.4Кb]
ОСЛОЖНЕНИЯ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ.
ОСТРЫЙ КАЛЬКУЛЕЗНЫЙ ХОЛЕЦИСТИТ
Острый холецистит при
желчнокаменной болезни, как
правило, развивается вследствии
обструкции пузырного протока и в
редких случаях (5%) из-за сосудистых
нарушений в стенке пызыря.
Вследствии перечисленных причин
запускается механизм повреждения
стенки желчного пузыря через ряд
стадий:
обструкции пузырного протока);
пузыря, проникающих с фиброзного
слоя;
стенки;
оболочки;
оболочек;
При определенных условиях
возможно образование инфильтрата
вокруг пузыря, его абсцедирование.
Другим исходом воспаления может
быть водяна желчного пузыря.
гепатизация желчного пузыря,
эмпиема желчного пузыря, в том
числе и хроническая. Практически
все этапы развития воспаления
можно проследить при
ультразвуковом исследовании.
Отек и деструкция стенки Следует Другая противоположность в |  |
 | Признаки острых |
 | Прогрессирование |
 | Воспалительная реакция |
ХОЛАНГИТ
 | Гнойный процесс с желчного |
ОТКЛЮЧЕННЫЙ ЖЕЛЧНЫЙ ПУЗЫРЬ
Купирование воспаления |  |
 |
 | Другой вид «отключенного |
Выделение данных форм осложнений
связано с трудность
дифференциальной диагностики
острых изменений в этих пузырях,
порой только клиническая картина
может указать на деструктивный
процесс.
 | Редкий тип «отключенного |
Синдром МИРИЗЗИ.

Данная патология
относится к редким осложнениям ЖКБ.
По данным Ревякина и соавт. с
кафедры факультетской хирургии
Российского государственного
университета г. Москва с-м Миризи
диагносцирован у 81 больного из 2023
пациентов с осложненной ЖКБ, что
составило 4%. Под этим синдромом
следует понимать образование свища
между желчным пузырем и желчными
протоками. Некоторые авторы
различают острую форму синдрома
Мириззи, характерной чертой
которой является сдавление
желчного протока и хроническую
форму, при которой происходит
формирование холецистохоледохеального свища.
Итак —
протока камнем в шейке желчного
пузыря или пузырного протока.
протоком и шейкой желчного пузыря в
результате воздействия камнем из
шейки желчного пузыря.
протока в результате внедрения
камня, расположенного в шейке
желчного пузыря.
протока, осложненный холециститом
без камней в шейке желчного пузыря.
Ультразвуковая диагностика. по
данным литературы, невозможна. Наши
исследования у нескольких
пациентов позволили
диагносцировать 3 тип синдрома до
операции. Важность предположения
или диагностики синдрома в том, что
при наличии этой патологии
возможно во время операции
пересечь общий печеночный проток.
посчитав его за пузырный.
При исследовании больного с
механической желтухой обращено
внимание на уровень обструкции
протока камнем — зона пузырного
протока и шейки желчного пузыря,
что и послужило решающим моментом в
диагностике. Фиксация в этой зоне
камня возможна только при наличии
стриктуры на уровне пузырного
протока, опухоли или группы
конкрементов, закрывающих проток
от фатерова соска до пузырного
протока. Четвертый вариант — синдром
Мириззи.
ХОЛЕДОХОЛИТИАЗ
Заболевание связано с |  |
 |
Треть вызовов скорой помощи в России связано с обострениями ЖКБ. Из них в 20% случаев патология вызвана нарушением проходимости и воспалением желчных протоков. Диагностика и лечение заболеваний желчевыводящих путей затруднена из-за особенностей анатомического строения, высокой угрозы травмирования. Обычно все вмешательства проводятся на самом крупном образовании – общем желчном протоке (ОЖП) или холедохе.
Особенности строения
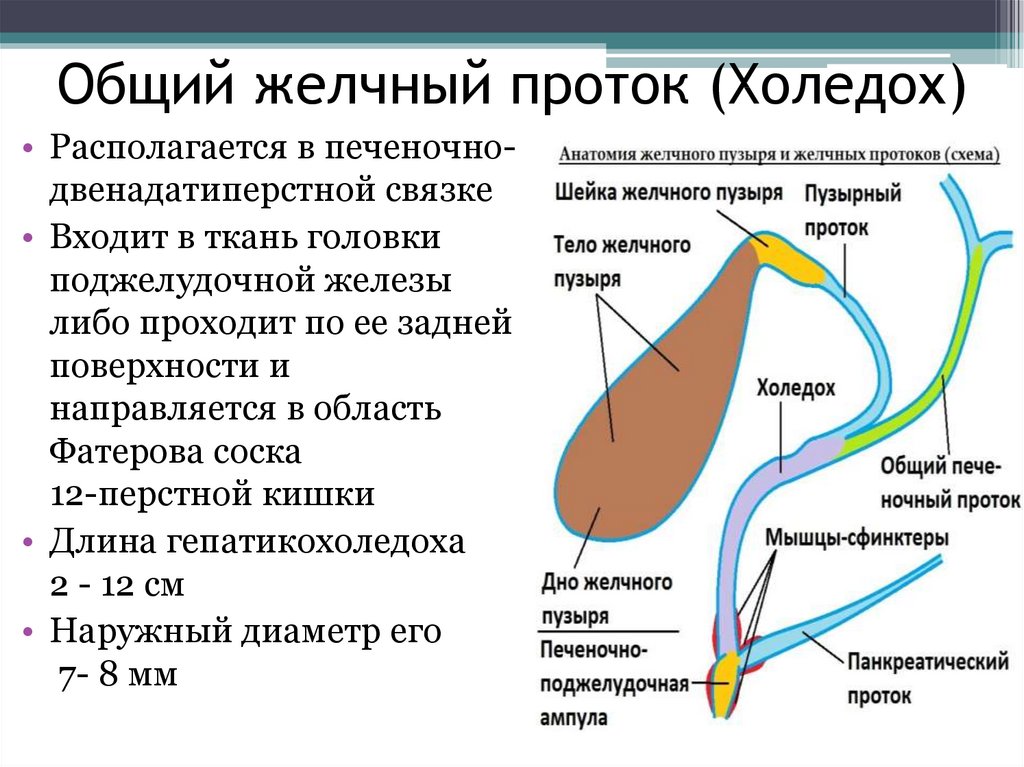
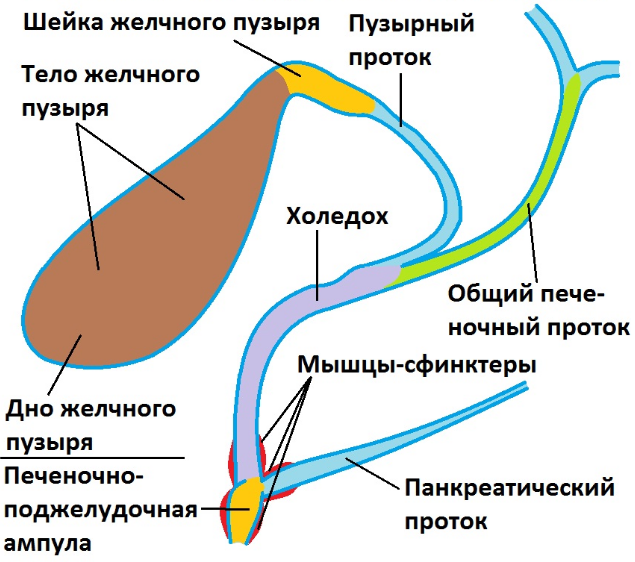
Для объяснения, что такое холедох в желчном пузыре и остальных органах билиарной зоны, можно подобрать иллюстрацию, сравнив его с рекой, в которые впадают остальные желчевыводящие каналы. Секрет печени по правому и левому печеночному протоку попадает в общий печеночный проток, или гепатикохоледох длиной 3–5 см.
От места слияния общего печеночного пути и пузырного протока, который идет от желчного пузыря, начинается холедох. Его протяженность колеблется от 5 до 12 см. Толщина стенок – 1 мм. Наиболее важный показатель – это диаметр, который в норме составляет 5–7 мм. Расширение свидетельствует о нарушении проходимости или полной обструкции протока. Увеличение ширины холедоха является нормой после удаления желчного пузыря. Внутренний диаметр в этом случае равен 9–11 мм.

Условно выделяют несколько отделов холедоха:
- Супрадуоденальная часть расположена в брюшной полости, хорошо визуализируется. Длина отдела составляет 4–5 см. Именно в этом месте чаще всего проводятся хирургические манипуляции при лечении патологий желчного протока.
- Ретродуоденальная часть холедоха проходит за двенадцатиперстной кишкой и расположена глубоко в забрюшинной клетчатке.
- Панкреатический отдел занимает около 3 см. В этом месте проток проходит по задней стенке поджелудочной железы или погружен в нее. Второй вариант строения встречается в 90% случаев. При патологиях поджелудочной железы, которые сопровождаются увеличением ее объема, из-за сдавливания значительно уменьшается просвет протока.
- Дуоденальная часть длиной 1,5 см находится в стенке дуоденальной кишки. Тут холедох взаимодействует с протоком Вирсунга или панкреатическим. Здесь же находится сфинктер Одди, который регулирует поступление желчи в кишечник.
У 55% людей ОЖП и канал поджелудочной железы образуют печеночно-поджелудочную (фатерову) ампулу, которая открывается в двенадцатиперстную кишку через дуоденальный сосочек. Наблюдаются варианты анатомического строения этой зоны, которые входят в пределы нормы. В 33% случаев ампула отсутствует. У 3% людей протоки входят в кишечник с интервалом до 5 мм. У 8% – панкреатический путь входит в ОЖП на значительном расстоянии от его окончания.
Значение печеночно-поджелудочной ампулы велико. Камни холедоха могут повреждать или полностью перекрывать ход поджелудочной железы, вызывая острый панкреатит.
Движение желчи обеспечивается внутренним давлением, сокращением желчного пузыря и сфинктеров. Вопрос о перистальтике стенок холедоха остается открытым. Сфинктеры препятствуют обратному движению жидкости из дуоденальной кишки.
Патологии ОЖП
Расширение холедоха и утолщение его стенок – признаки заболевания, которые определяются с помощью УЗИ. Если внутренний диаметр увеличен, значит в просвете канала возникло препятствие:
- конкремент;
- стриктура, образованная после травмы, воспалительного процесса;
- образования: кисты, опухоли;
- паразиты;
- стеноз дуоденального сосочка, спазм сфинктера Одди.

Застой желчи расширяет холедох, изменяя его нормальные размеры. Это приводит к возникновению воспалительного процесса – холангита.
Холедох может быть расширен на 4 мм, когда удален желчный пузырь. ОЖП берет на себя часть функций исключенного органа, позволяет накапливать желчь, значит и сохранять нормальные процессы пищеварения.
Расширение желчного протока
К врожденным заболеваниям протока относят болезнь Кароли и кистозные образования. Первая патология характеризуется значительным расширением просвета протока в отдельной части, что приводит к застою желчи, образованию камней, холангиту. Основной причиной болезни Кароли считают наследственный фактор. Заболевание проявляется в виде тупых болей в правом подреберье, осложняется увеличением печени, циррозом. Болезнью Кароли чаще страдают мужчины (75%).
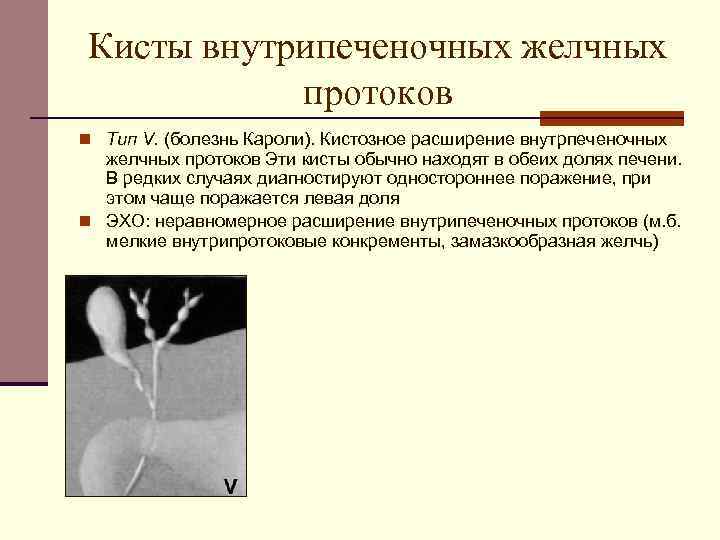
Киста холедоха
Расширение ОЖП с фиброзной тканью чаще встречается при определенном строении желчевыводящих путей: когда панкреатический проток впадает в холедох. Влияние ферментов поджелудочной железы приводит к перерождению эпителия, а значит и развитию кисты. Основные симптомы заболевания:
- желтуха;
- болевой синдром;
- объемное образование в животе.
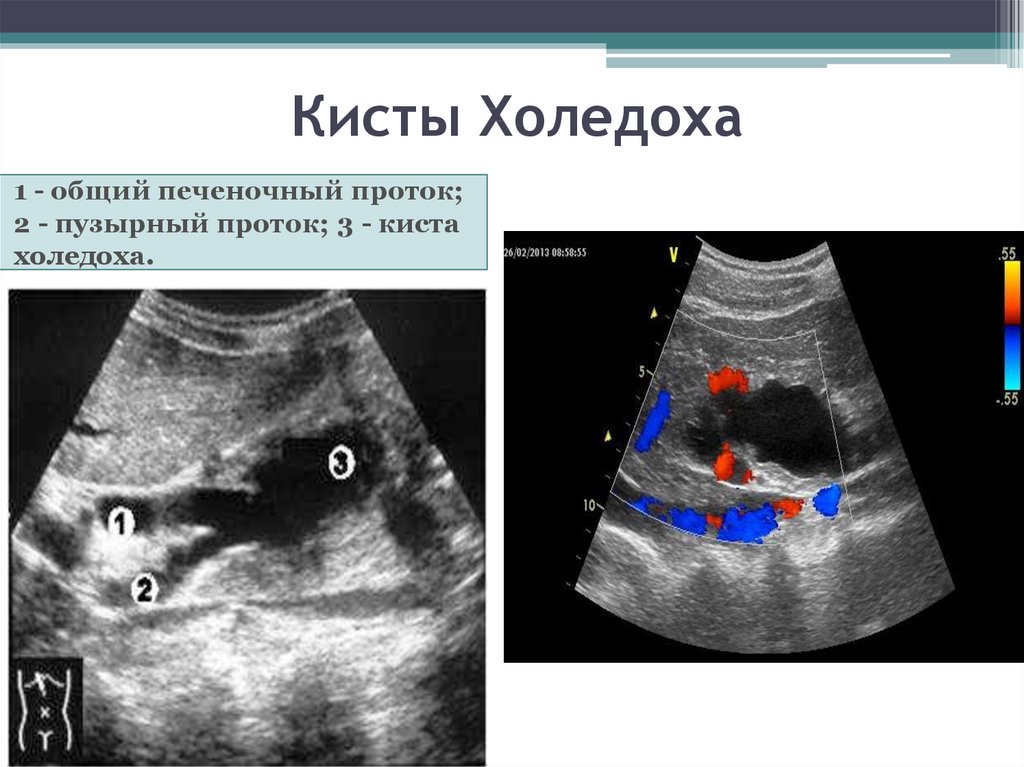
Кисты могут перерождаться в карциному, злокачественную опухоль. При проявлении клинических симптомов доброкачественное образование удаляют.
Желчнокаменная болезнь
В ОЖП образуются коричневые смешанные конкременты с содержанием холестерина, билирубина и примесью других минералов. Этот процесс называется холедохолитиазом. К причинам относят проникновение инфекции из двенадцатиперстной кишки, нарушение проходимости протока, застой желчи. Камни из желчного пузыря могут мигрировать и вызвать обструкцию ОЖП.

К рискам возникновения ЖКБ относят гормональные сбои, наследственный фактор, многократную беременность, инфекцию, преобладание в рационе пищи с высоким содержанием холестерина. Заслуженный врач России, доктор медицинских наук Н.В. Мерзликин в комментариях к статье «Методы лечения холедохолитиаза» отмечает, что у 20% больных ЖКБ начинают образовываться камни в желчном протоке.
В 10–20% случаев конкременты не проявляют себя клинически. На УЗИ будет видно увеличение размеров холедоха. К основным проявлениям заболевания, осложненного механической желтухой, относят:
- диспепсия;
- боль может быть постоянной, в виде приступов колики, иногда отсутствует;
- кожный зуд;
- кал имеет светлый цвет, моча темнеет и пенится;
- окрашивание кожи и склер глаз;
- умеренное снижение массы тела;
- умственное и физическое истощение, головные боли.
Приступ печеночной колики провоцируют погрешности в диете, тряская езда, тяжелые физические нагрузки, стрессовые ситуации.
При возникновении симптомов холедохолитиаза проводится хирургическое или медикаментозное лечение. Удаление 90% камней выполняют с помощью механической и ударно-волновой литотрипсии. Для восстановления проходимости ОЖП и сфинктера Одди устанавливают эндопротез.
В течение 5 лет проявляется рецидив ЖКБ у 40% людей. Альтернативой оперативного вмешательства является лекарственная терапия препаратами с желчными кислотами, которую рекомендуют для растворения холестериновых конкрементов небольшого размера.
Гемобилия
При возникновении кровотечения в печени или желчном пузыре появляется угроза нарушения проходимости ОЖП из-за скопления сгустков крови. Данное заболевание возникает как патологическое осложнение пункции печени, травм, варикозного расширения вен, деструктивного холецистита.
Пациент начинает жаловаться на тупую боль в правом боку, отдающую в спину. Гемобилия сопровождается увеличением печени. Диагноз подтверждается УЗИ, МРТ. Лабораторные анализы покажут наличие крови в кале.
Холангит
Воспаление ОЖП обычно вызвано повреждением эпителия конкрементами, проникновением инфекции. К характерным симптомам холангита относят желтуху, повышение температуры тела, сильный болевой синдром, спутанность сознания. Острая обтурационная форма болезни наиболее опасна. В этом случае необходима скорая медицинская помощь.
Лечение включает прием антибиотиков. Тяжелое состояние больного требует проведение декомпрессии желчных протоков любыми способами. Дренирование выполняется с помощью эндоскопа или чрескожной, чреспеченочной пункции. В первом случае летальность доходит до 10%, во втором – до 40%.

Хроническая форма холангита проявляется в виде повторяющихся приступов или вялотекущего воспаления со стертой симптоматикой. Активный инфекционный процесс может подняться далее по билиарному дереву.
Травмы общего желчного протока
Во время проведения холецистэктомии в 1 случае из 400 повреждается структура холедоха. Основные травмы:
- инфицирование;
- стриктуры;
- перфорации, свищи.
Лечение травм может быть хирургическим и эндоскопическим. В первом случае – это ушивание раны, операция по удалению стриктуры и создание анастомоза с двенадцатиперстной кишкой, пластика билиарного дерева.
Лечение может проводиться во время эндоскопии. В область сужения вводят специальный баллон, который раздувают до 8 мм на 5–20 минут. Процедура болезненная, из-за большого количества нервных окончаний в ОЖП, поэтому применяют разные виды обезболивания. Когда проток достаточно расширен, устанавливают съемный катетер сроком до одного года.
Заражение паразитами
Глистные инвазии нарушают проходимость ОЖП и работу всего билиарного тракта. Паразиты вырабатывают канцерогены и токсины, влияют на ДНК клеток слизистой. В отсутствии своевременного лечения развиваются злокачественные опухоли. Патология чаще встречается в странах Азии.
Методы исследования
Основными методами диагностики патологии холедоха является УЗИ и МРТ. В сложных случаях используют инвазивные способы обследования.
Точность ультразвукового исследования составляет 95%. У больных с непроходимостью желчевыводящих протоков удается выявить причину в 60% случаев. Стандартная компьютерная томография (КТ) позволяет отличить холестериновые камни от конкрементов, содержащих кальций.
Магнитно-резонансная томография дополняет результаты УЗИ без необходимости введения контрастного вещества или эндоскопа. Метод применяют у пациентов со сложным строением желчных протоков.
Рентгенография
При нарушении оттока желчи важно выявить морфологические и функциональные изменения желчных протоков. Для этой цели выполняют рентгенографию. Существует три основных способа:
- холеграфия;
- холангиография;
- холецистография, исследование состояния желчного пузыря.
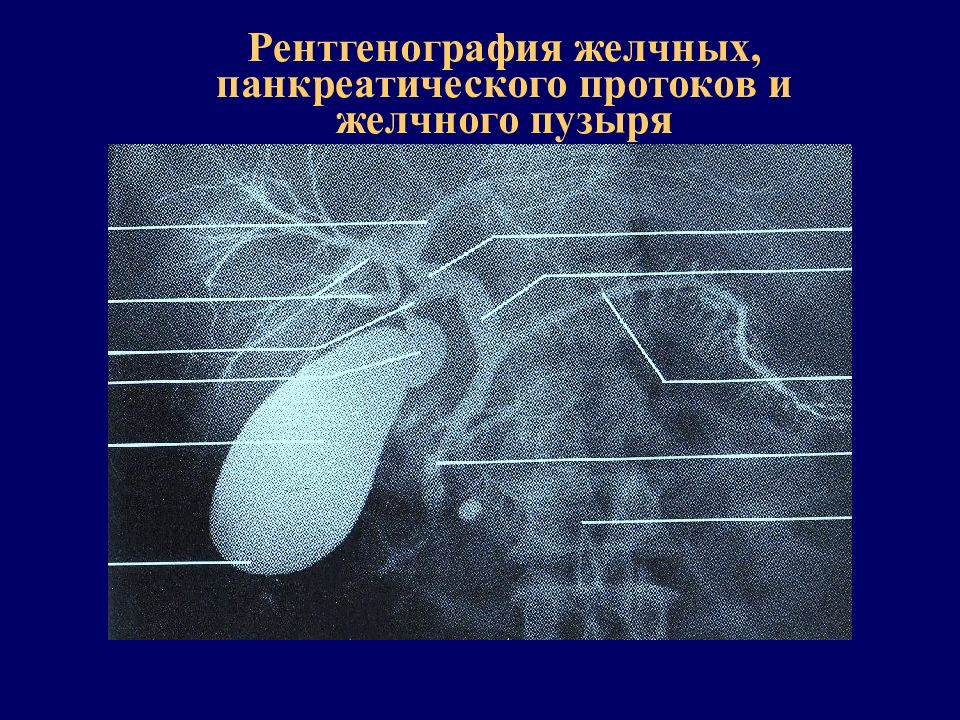
Все методы объединяет одно условие: необходимость введения в желчные протоки рентгеноконтрастного вещества. При холангиографии раствор вводится опосредованно: перорально, внутривенно, внутримышечно. Небольшая часть препарата выводится почками, основная доза поглощается печенью и попадает в желчь.
Для проведения холангиографии контрастное вещество вводится напрямую в желчные протоки. В зависимости от способа введения препарата различают четыре типа процедуры:
- ретроградная панкреатохолангиография;
- чрескожная чреспеченочная;
- интраоперационная;
- постоперационная.
Для проведения ретроградной панкреатохолангиографии используется эндоскоп. Прибор вводится в двенадцатиперстную кишку, через фатеров сосочек вводят контрастное вещество. Иногда панкреатохолангиографию совмещают с механической литотрипсией: разрушением конкрементов. Во время обследования эндоскопист может провести катетеризацию холедоха для дренирования или введения лекарств. Панкреатохолангиография проходит успешно у 80–90% больных. Если метод не дает результата, применяют чрескожную чреспеченочную холангиографию.
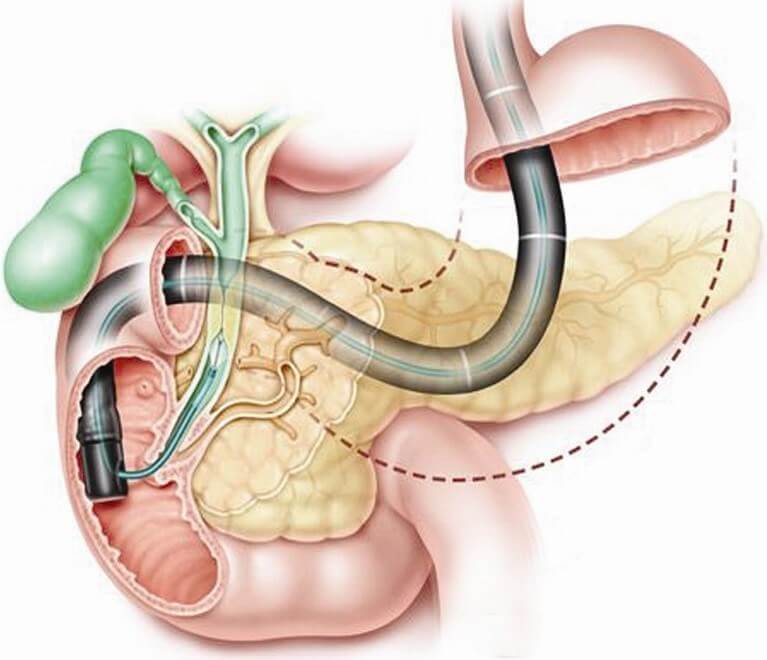
Этот вид обследования проводится после анестезии. В области восьмого межреберья делают прокол сверхтонкой иглой в один из печеночных каналов. В область протоков поступает до 60 мл контрастного вещества. При расширенных желчных путях внедрение иглы происходит удачно у 100% пациентов. При узких – у 80%. Чреспеченочная холангиография позволяет провести лечебные процедуры, установить дренаж протоков. Серьезными осложнениями этого метода обследования являются истечение желчи и крови в брюшную полость, гемобилия, ранения близлежащих органов пищеварительной системы.
Интраоперационная холангиография выполняется во время операции перед инструментальным обследованием желчных протоков. У 50% пациентов позволяет получить точную информацию о состоянии желчных протоков и не проводить их ревизию инструментальными методами.
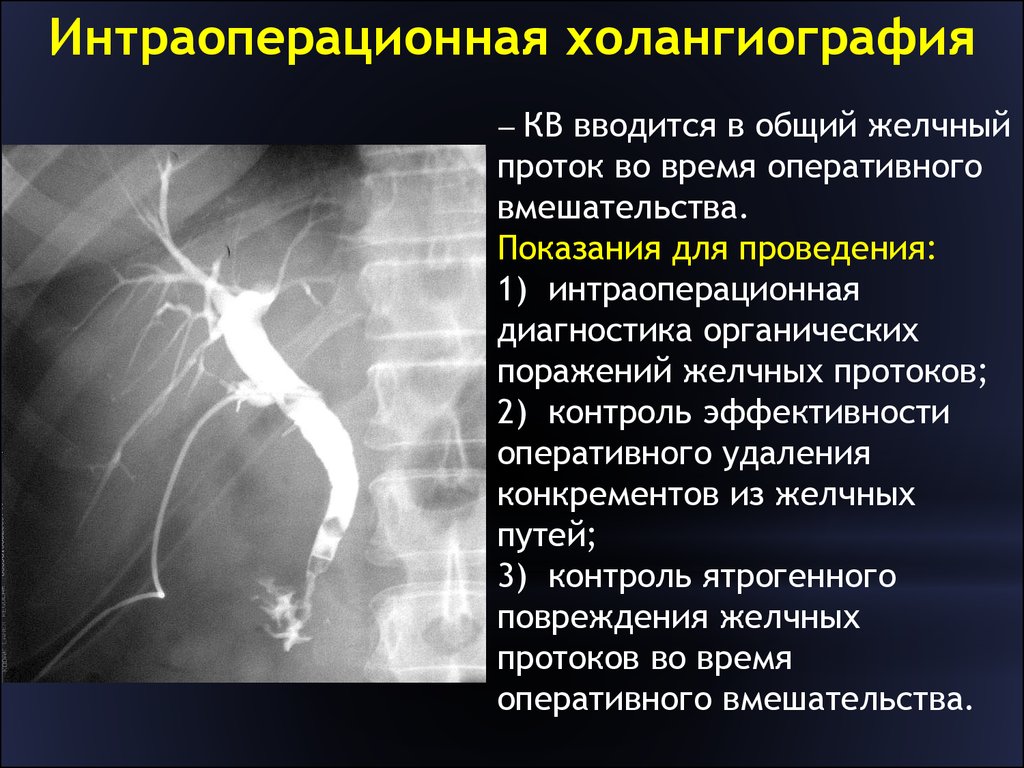
После хирургического вмешательства в области желчного пузыря и холедоха врач может оставить дренаж. Такая мера позволяет провести послеоперационную холангиографию и своевременно выявить возникшие осложнения: стриктуры, свищи, оставшиеся конкременты. Оставленный катетер используется для введения лекарств.
Внешний дренаж ОЖП или холедохостомия позволяет очищать проток от воспалительной жидкости, инфицированной желчи, доставлять лекарства непосредственно в область воспаления. Своевременно проводить рентген с контрастным веществом.
Холедохотомия
Вскрытие холедоха обычно проводят для устранения стойкой непроходимости протока. В 30% случаев холедохотомия осуществляется во время холецистэктомии и связана с удалением конкрементов. Вскрытие общего желчного протока позволяет одновременно убрать вколоченные камни, дренировать проток при гнойных инфекциях, выполнить ревизию желчных протоков.
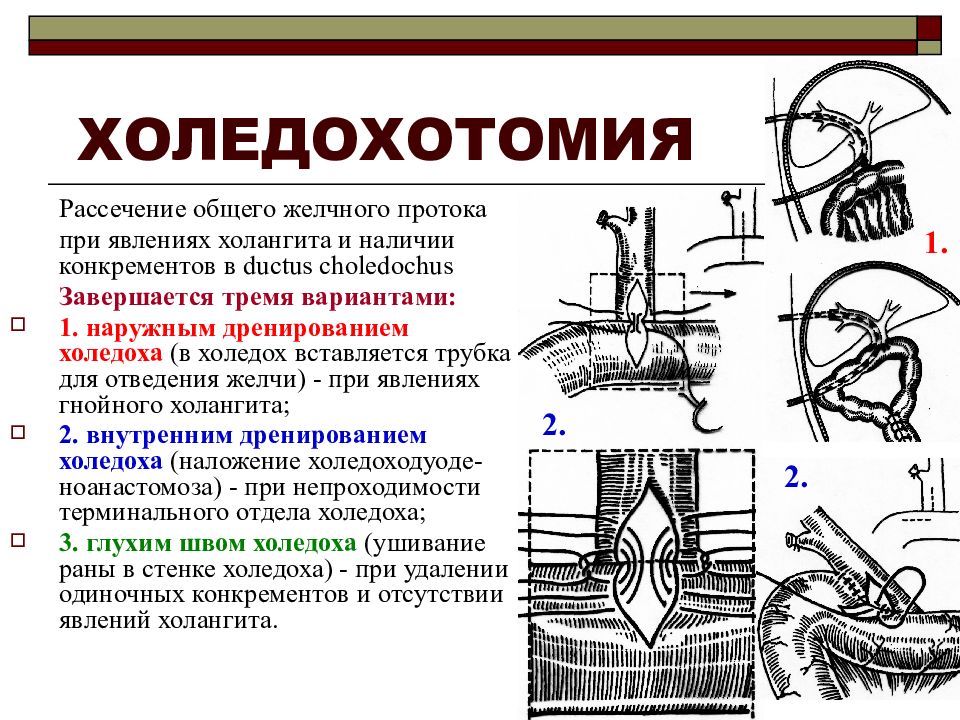
При устойчивой непроходимости дуоденального сосочка возможно наложение анастомоза. Операция представляет собой создание нового пути отвода желчи. Холедох могут соединять напрямую с двенадцатиперстной кишкой, желудком, тонким кишечником.
Холедоходуоденостомия, наложение анастомоза между ОЖП и двенадцатиперстной кишкой, – соединение органов в обход дуоденального сосочка и сфинктера Одди. На сайте Большой Медицинской энциклопедии указано, что операция приводит к падению давления в билиарной зоне и дисфункции желчного пузыря, поэтому ее совмещают с холецистэктомией.
Заключение
ОЖП – это основной ствол билиарного дерева, который обеспечивает вывод желчи из печени и желчного пузыря, иногда и ферментов поджелудочной железы. Если на УЗИ обнаруживается расширение холедоха, важно определить, почему это произошло. Патологии канала приводят к поражению остальных органов билиарной зоны.
Симптомами заболеваний ОЖП является боль в правом подреберье, признаки желтухи, нарушение пищеварения. При развитии воспалительного процесса начинается лихорадка, рвота. Наиболее частые заболевания этой зоны: желчнокаменная болезнь, холангит. Лучшим средством профилактики является регулярный медицинский осмотр, ежегодное УЗИ желчного пузыря и других органов брюшной полости.



