Воспаление желчного пузыря в стационаре

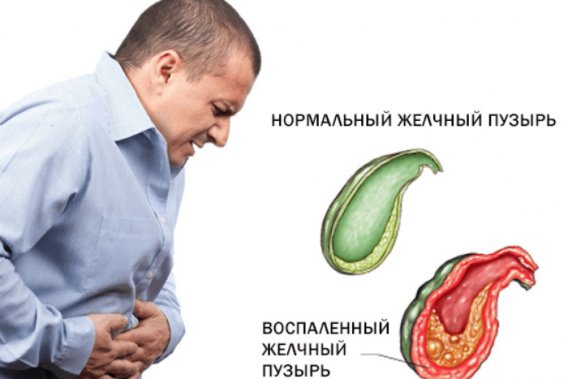
Одной из часто встречающихся патологий органов пищеварения является холецистит, или воспалительный процесс в желчном пузыре. Заболевание носит инфекционно-воспалительный генез, первопричины развития нередко кроются в условно-патогенной флоре, внедрившейся в желчный пузырь. Холецистит в гастроэнтерологии считают коварной болезнью из-за неспецифической и многоликой клинической картины. В группе риска — женщины старше 40 лет, у мужчин воспаление в желчном диагностируется вдвое реже.
Воспалительный процесс в желчном пузыре может протекать в острой и хронической формах, но хронический холецистит встречается чаще. Среди холециститов особо распространен калькулезный — разновидность воспаления, связанная с формированием конкрементов в пузыре и протоках. Существует неосложненная конгломератами форма патологии — бескаменный холецистит.
Факторы риска
Воспаление желчного пузыря чаще возникает по причине инфицирования органа вредоносными микроорганизмами на фоне ослабленного иммунитета и наличия фоновых болезней. Немаловажную роль в формировании предрасположенности к холециститам отводится наследственному фактору.
Основные причины развития недуга:
- внедрение в желчный пузырь бактериальной флоры — стафилококковой, стрептококковой;
- заражение паразитами, глистные инвазии — лямблиоз, описторхоз;
- грибковая инфекция;
- заражение вирусом гепатита;
- интоксикации;
- длительное воздействие аллергенов.
Для запуска активного воспалительного процесса необходимо воздействие сопутствующих негативных факторов:
- застой желчи на фоне закупорки желчевыводящих путей, дискинезии;
- острые инфекционные процессы в организме;
- опущение органов пищеварительного тракта;
- гиподинамия;
- нерациональное питание с несоблюдением временных интервалов между едой;
- переедание, злоупотребление жирными продуктами;
- регулярное употребление спиртного, табакокурение;
- частое воздействие психотравмирующих ситуаций;
- эндокринные дисфункции.
Симптоматика
Воспаление в желчном пузыре развивается постепенно, по нарастающей, нередко переходя в хроническую рецидивирующую форму. Признаки воспаления желчного пузыря различаются в зависимости от вида патологии.
Острый холецистит проявляется следующими симптомами:
- боли острые и тянущие, распирающие, с локализацией в правом боку ниже ребер; возможна иррадиация в правое предплечье, ключицу или лопатку; боль в виде приступов типична для желчнокаменного холецистита — ее возникновение обусловлено закупоркой желчевыводящего канала камнем или объемным сгустком желчного секрета;
- ухудшение аппетита и потеря веса;
- механическая желтуха с изменением цвета кожи и глазных склер;
- высокая температура, вплоть до лихорадки как признак интоксикации;
- тошнота и эпизодическая рвота с присутствием в рвотных массах желчи;
- вздутие живота;
- нарушение стула (упорные запоры).

Симптомы воспаления желчного пузыря в хронической форме менее выражены, могут исчезать и появляться снова. Хронический холецистит проявляется:
- слабыми или умеренными болями в правом боку, причем боль усиливается после приема жирной еды или избыточной физической активности; по характеру боли варьируются от колющих до сдавливающих и склонны к иррадиации в крестец, область солнечного сплетения;
- отрыжкой воздухом, пищей;
- утренней тошнотой на «голодный» желудок;
- тяжестью и дискомфортом в эпигастральной области.
У некоторых больных с холециститом среди классических признаков воспаления развиваются симптомы ВСД — усиленное потоотделение, приступы тахикардии, учащение пульса, мигрень, бессонница. Дополнительно существует ряд признаков холецистита, возникающих исключительно у женщин:
- переменчивость настроения;
- отечность ног и побледнение на них кожи;
- приступы головных болей, усиливающихся перед менструацией;
- синдром предменструального напряжения.
Диагностика
Первые тревожные симптомы воспаления желчного требуют немедленного обращения к гастроэнтерологу. Беседа по жалобам и сбор анамнеза позволяют выявить информацию о перенесенных болезнях ЖКТ и билиарной системы, инфекционных патологиях, образе жизни и пищевом поведении. При пальпировании печени и желчного с воспалительными изменениями врач обращает внимание на напряженную брюшную стенку и болезненность с правой стороны.
После первичного обследования проводят ряд диагностических процедур:
- клинический и биохимический анализ крови, для результатов которого характерно ускорение СОЭ, повышение числа белых кровяных телец и нейтрофилов, увеличение активности печеночных ферментов и билирубина, С-реактивного белка;
- общий анализ урины, с помощью которого выявляют наличие желчных кислот как признак неблагополучия со стороны билиарного тракта;
- эхография органов желчевыводящей системы показывает уплотненные, гипертрофированные, слоистые стенки желчного, неправильную форму органа либо сжатие в объеме;
- дуоденальное зондирование позволяет установить сбои в процессе накопления и выведения желчи; показателен внешний вид желчного секрета при воспалении пузыря — с наличием осадка, слизи; в микроскопии присутствуют в больших объемах лейкоциты, холестерин, цисты лямблий.
Лечебные мероприятия
Лечение при воспалении желчного пузыря комплексное и направлено на подавление инфекционного очага, ликвидацию желчестаза, борьбу с болями и диспепсией. Показанием для антибиотикотерапии выступают результаты посева желчного секрета на бактериальную флору. Но антибиотики при воспалении желчного пузыря назначают всегда, а после получения итогов посева проводят коррекцию лечебных мероприятий. Наиболее эффективны при холецистите Ципрофлоксацин, Азитромицин, Офлоксацин, Доксициклин.
Если причина холецистита — патогенные штаммы, не чувствительные к антибиотикам, к лечению добавляют комбинированные противомикробные средства, подавляющие вредоносную микрофлору и паразитов:
- сульфаниламиды в виде Бисептола, Бактрима;
- нитрофураны в виде Фурадонина.

Прочие лекарства, применяемые в комплексной терапии против воспаления желчного:
- спазмолитики (Дротаверин), анальгетики (Баралгин) и М-холиноблокаторы (Метацин) помогают купировать спазмы и боли;
- препараты с прокинетическим действием показаны при сниженной сократительной способности желчного пузыря и протоков (Мотилак, Домперидон);
- средства с литолитическим эффектом показаны при калькулезном воспалении пузыря (Урсосан);
- препараты для стимуляции и нормализации секреции желчи (Аллахол, Одестон) назначают вне острого периода и только при бескаменном холецистите;
- гепатопротекторы необходимы не только для улучшения оттока желчного секрета, но и для восстановления функционала печени (Хофитол, Гепабене);
- средства для улучшения пищеварительных процессов позволяют облегчить нагрузку на ЖКТ и устранить диспепсию (Креон, Пангрол);
- лекарства с седативным эффектом дополнительно назначают женщинам незадолго до начала менструации и лицам с негативными проявлениями дистонии (экстракт пустырника, Новопассит).
После выхода из обострения больным могут назначить физиопроцедуры. Польза физиолечения заключается в оптимизации моторики органа, улучшении тонуса желчевыводящих путей. При холецистите в период ремиссии полезны УВЧ, ультразвук, парафиновые и грязевые аппликации на область желчного. Позитивный результат в снятии воспаления дают радоновые и сероводородные ванны, принимать их необходимо курсами.
Диета
Снять воспаление желчного пузыря без соблюдения щадящей диеты невозможно. Соблюдение принципов здорового питания позволяет нормализовать процесс желчеобразования и своевременного выброса желчи в двенадцатиперстную кишку. Достичь этой цели помогает дробное питание с употреблением малых объемов пищи. Если больной принимает пищу до 6 раз в день, желчный пузырь вовремя выделяет желчь в кишечник, риск застойных явлений сводится к минимуму. Когда человек питается на бегу, всухомятку, а интервалы между едой длятся свыше 5-6 часов, желчь скапливается, а пузырь воспаляется.

При таком заболевании, как холецистит, диета подбирается индивидуально гастроэнтерологом с учетом формы воспаления пузыря. Во всех случаях из питания исключают продукты с раздражающим воздействием на ЖКТ:
- острая и кислая пища;
- слишком горячая или холодная еда;
- блюда с содержанием уксуса, специй;
- жирные, жареные и копченые продукты.
Рацион питания больных холециститом состоит из отварной, запеченной, тушеной пищи. Разрешены крупы, овощи без грубой клетчатки, постное мясо, паровые омлеты и пудинги, нежирная кисломолочная продукция. Свежая сдобная выпечка под запретом, но можно употреблять сухарики из белого хлеба, злаковые хлебцы. Из жиров предпочтение отдается растительным, но не больше 100 г в сутки.
Прием больших объемов жидкости при воспалении желчного необходим. При употреблении 2-х литров жидкости за день желчь разжижается и приобретает оптимальные реологические свойства, что ускоряет процесс эвакуации секрета по протокам без риска их закупорки. Рекомендованные напитки — минеральная вода без газа, отвар ягод шиповника, разведенные 1:1 водой сладкие соки.
Фитотерапия
Лечить воспаление можно с помощью народных способов. Фитотерапия позволяет ускорить восстановление органа, снять боль и дискомфорт в проблемной области. Но лучше сочетать фитотерапию с основным медикаментозным лечением — таблетки и травы в комплексе дают максимальный эффект. Перед началом приема травяных настоев консультация врача необходима — непродуманное лечение народными средствами может дать отрицательный результат.
Эффективные народные рецепты от холецистита:
- С помощью настоя из рылец кукурузы снимают болезненные спазмы и улучшают секрецию желчи. Для приготовления на 10 г сухих рылец добавляют 250 мл кипятка и настаивают час. Принимают до еды по 50 мл.
- Настой из перечной мяты полезен для женщин, страдающих холециститом, благодаря успокаивающему и противовоспалительному действию. Для приготовления 20 г мятных листьев заливают стаканом кипятка и греют на водяной бане 25 минут. Остужают и пьют до еды трижды за день.
- Настой из петрушки улучшает пищеварение и обладает легким желчегонным действием. Мелко порезанную зелень петрушки в объеме 10 г заливают стаканом кипятка, дают настояться и пьют в теплом виде по 50 мл до еды.
Прогноз и профилактика
Прогноз на выздоровление при неосложненных формах холецистита благоприятный. Калькулезные формы поддаются излечению сложнее. При наличии хронического холецистита добиться длительной (пожизненной) ремиссии можно, соблюдая врачебные предписания — принимать назначенные лекарства, правильно питаться, ежегодно проводить УЗИ органов билиарного тракта. Неблагоприятный исход возможен в случае тяжелых гнойных форм холецистита и множественных объемных камней. В таком случае выход единственный — полное иссечение желчного пузыря.
Для предупреждения развития холецистита необходимо устранить негативные причины, ведущие к поражению желчного пузыря — избавиться от вредных привычек и лишнего веса, изменить рацион питания, своевременно лечить бактериальные и вирусные недуги. Лицам с отягощенной наследственностью важно регулярно проводить УЗИ-диагностику для контроля за органами ЖКТ.
Этот сайт сделан экспертами: токсикологами, наркологами, гепатологами. Строго научно. Проверено экспериментально.

Автор этой статьи, эксперт: Гастроэнтеролог-гепатолог Екатерина Кашух, гастроэнтеролог Даниэла Пургина
Вкратце: Хронический холецистит — это воспаление желчного пузыря. Если нет противопоказаний, то врачи рекомендуют удалить желчный пузырь вместе с камнями: иначе есть риск опасных осложнений. Если выбран консервативный способ лечения, то необходимо принимать лекарства и соблюдать диету.
Хронический холецистит, лечение которого должен определять только специалист, является серьёзным недугом. Сегодня от этой болезни не застрахован никто. Согласно некоторым данным, чаще всего это заболевание поражает женщин. Что касается мужчин, то они страдают им реже.
Что это за заболевание, какова его клиническая картина и как можно с ним бороться?
Что такое хронический холецистит
Хронический холецистит — это воспаление желчного пузыря. Это важный орган, который накапливает в себе желчь, необходимую для нормального процесса пищеварения. Кроме того, желчный пузырь способствует ликвидации болезнетворных бактерий в кишечнике, выведению из организма холестерина.
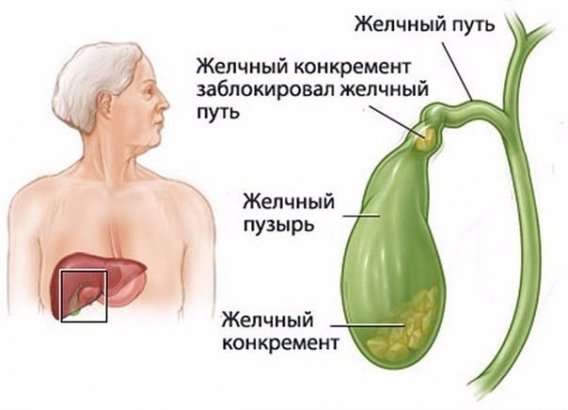
Хронический воспалительный процесс возникает в желчном пузыре на фоне застоя желчи и формирования камней.

Камни в желчном пузыре. Схема. Рассмотреть в полном размере
Обострение желчнокаменной болезни может в один момент привести к таким осложнениям, как:
- гнойное воспаление;
- водянка желчного пузыря;
- закупорка желчных протоков камнями;
- развитие острого панкреатита.
Поэтому затягивать с обращением к врачу нельзя. Подробнее о самом заболевании, симптомах и причинах его возникновения читайте в отдельной статье о хроническом калькулёзном холецистите.
Клиническая картина
Прежде чем рассматривать лечение хронического холецистита, следует обсудить клиническую картину болезни. Хронический холецистит может себя долго никак не проявлять. Самые частые симптомы этой болезни — это колющие или ноющие боли в правом подреберье, иногда достигающие значительной силы. Провоцировать такие боли может:
- приём жирной, острой пищи (особенно в большом количестве),
- а также физические нагрузки (например, вибрации при движении в транспорте).
Ощущаемые боли могут отдавать в правую лопатку или плечо. Они также могут распространяться в спину или грудную клетку. У некоторых больных боль в животе может сопровождаться такими признаками, как сильная тошнота и рвота.
Подробнее о том, как выявить заболевание и заметить её первые признаки, читайте в статье о симптомах хронического холецистита.
Болевые ощущения в области этого органа могут быть признаком и других патологий. Читайте статью о том, как характер боли различается при разных заболеваниях и как лечить боли в желчном пузыре.
Обострение хронического холецистита: лечение и методы терапии
Хронический холецистит — болезнь не из лёгких. Больному часто приходится терпеть невыносимую боль и ряд других неприятных признаков. Поэтому нередко людям, столкнувшимся с подобным недугом, очень интересно узнать, как лечить хронический холецистит.
Возможно ли лечение хронического холецистита народными средствами? Специалисты сходятся во мнении, что нет. Стоит помнить о том, что попытки самостоятельного лечения могут закончиться тяжёлыми для пациента последствиями, поэтому визит к врачу обязателен.
Какие же способы лечения может предложить врач? Это зависит от конкретной ситуации.
- Операция по удалению органа. Сейчас большинство гастроэнтерологов и хирургов во всём мире сходятся во мнении, что лучше удалить желчный пузырь, особенно если имеются повторяющиеся приступы боли. Удаление желчного пузыря (холецистэктомия) представляет собой относительно безопасное оперативное вмешательство, предотвращающее риск осложнений: рака, нагноения, водянки желчного пузыря.
- Консервативное лечение. Операция по удалению не всегда возможна из-за возраста, вероятности осложнений, наличия хронических тяжёлых болезней у пациента и других причин. Поэтому в некоторых случаях может быть предложено медикаментозное лечение, включающее в себя спазмолитические препараты, лекарства, нормализующие моторику желчного пузыря, и некоторые другие. Подробнее читайте в статье о том, как растворить камни в желчном пузыре.
В случае обострения хронического холецистита лечение может проходить в стационаре.
Диета при хроническом холецистите
Для того, чтобы не провоцировать повторение приступов болей при хроническом холецистите, в случаях, когда об операции не идёт речи, врачи обычно рекомендуют избегать жирной и острой пищи, переедания.
Отказ от соблюдения диеты может привести к обострению болезни и дальнейшему её прогрессированию.
Помогут ли народные методы лечения
Фитотерапия рассматривалась в России как вариант лечения обострения хронического холецистита. Действительно, средства на основе артишока, некоторых других трав благоприятно влияют на отток желчи. Но при наличии уже изменённого желчного пузыря, тем более с камнями в нём, от лечения травами толка не будет.
Следует также помнить, что применение любых трав связано с риском аллергии и повреждения клеток печени. Поэтому необходима консультация врача с решением вопроса о тактике лечения.
Удалили желчный пузырь, а что после?
- За редким исключением, после удаления желчного пузыря происходит достаточно быстрое восстановление в послеоперационном периоде.
- У некоторых людей отток желчи может оставаться нестабильным, что отражается на частоте стула: возникает склонность к запорам или диарее. Это устранимая проблема, с которой нужно обратиться к врачу.
Хронический холецистит — это не приговор. При соблюдении всех рекомендаций и назначений врача можно значительно улучшить состояние своего здоровья и навсегда забыть о мучительных симптомах заболевания.
Как лечить холецистит у беременных?
Почему начинается обострение?
Воспалительный процесс желчного пузыря бактериального или вирусного происхождения называется холециститом. Симптомы холецистита у женщин сходны с признаками заболевания у мужчин, но имеют некоторые различия.
Патогенные микроорганизмы могут попадать в желчный пузырь разными путями:
- гематогенным — с током крови,
- лимфогенным — с током лимфы,
- реже — восходящий путь, то есть из двенадцатиперстной кишки.
Источником инфекции может быть неоперированный острый холецистит, оперированный гнойный аппендицит, у женщин – перенесённый острый аднексит. Более редкими причинами развития холецистита являются травмы, сепсис и ожоги.
У беременных женщин прогестерон (гормон) снижает сократительную функцию мышц, которые контролируют тонус желчевыводящих протоков, провоцируя застойные процессы. Это благоприятный фактор для проникновения в стенки желчного пузыря инфекции, которая становится началом воспалительного процесса.
Особенно этому вопросу должны уделять внимание женщины, которые уже имели проблемы с желчным пузырем, ведь во время беременности обязательно возникнут обострения.
Холецистит при беременности имеет 2 разновидности:
1. Острый холецистит. Среди самых опасных осложнений — эмпиема желчного пузыря, перитонит, панкреатит, абсцесс печени.
2. Хронический холецистит. Он образуется на протяжении длительного времени и отличается отсутствием чётко выраженной симптоматики, но при обострении симптомы холецистита в хронической форме не отличаются от симптомов острой формы.
Причиной возникновения хронического холецистита часто является недолеченная острая форма заболевания, что особенно опасно для беременных женщин. Они, во-первых, ограничены в методах эффективного лечения заболевания; а во-вторых, их положение только усугубляет ситуацию.
Как распознать болезнь
Самый главный признак холецистита (не только во время беременности, но и у женщин, не ждущих ребенка, а также у мужчин) — боли разной интенсивности в правом подреберье. Поскольку хронический холецистит имеет длительные периоды ремиссий и обострений, то и боль имеет разный характер и интенсивность. Чаще всего это ноющая боль: не столь интенсивная, как при острой форме заболевания, но постоянная. Если боль отсутствует, то больного постоянно тревожит чувство тяжести под рёбрами справа.
На продолжительность и интенсивность болевых ощущений влияет тонус мускулатуры. У беременных он снижен, а у других пациентов боли имеют приступообразный характер, как при желчнокаменной болезни. Это легко объясняется тем, что мышцы желчного пузыря интенсивно напрягаются только после принятия жареных, жирных блюд, газированных напитков, а в остальное время остаются расслабленными.
Другие признаки холецистита у женщин:
- горький привкус во рту по утрам или после долгого молчания;
- рвота с примесью желчи;
- тошнота;
- частые отрыжки, имеющие привкус горечи, которые могут заканчиваться желчной рвотой;
- поносы и запоры, которые могут чередоваться друг с другом;
- потеря аппетита;
- вздутие живота;
- часто, но необязательно — температура тела повышается до 38° (это характерно для периодов обострений);
- кожный зуд;
- быстрая утомляемость, нервные расстройства.
У беременных женщин эти симптомы не всегда вызывают тревогу, поскольку считаются обычным состоянием в этом положении. Но насторожить женщину должен в первую очередь затяжной (до середины третьего триместра) токсикоз, который у здоровой женщины проходит до 12 недели.
Холецистит при беременности опасен большим риском развития осложнений, особенно панкреатита, эмпиемы желчного пузыря или абсцесса, которые несут угрозу жизни матери и будущего ребенка. Осмотр гастроэнтеролога, обычные анализы крови, мочи и кала, которые он назначит, а также УЗИ брюшной полости даёт возможность увидеть реальную картину заболевания:
- насколько выражен воспалительный процесс,
- образовались ли камни,
- нет ли осложнений.
О выраженности воспалительного процесса можно судить по утолщению стенки желчного пузыря. Если есть проблемы с диагностикой холецистита, то обычно назначают дополнительно КТ с контрастированием или МРТ, однако КТ не рекомендовано беременным женщинам.
Чаще всего консервативное лечение (лекарственными препаратами) имеет положительный результат. В крайнем случае, при запущенном процессе и развитии осложнений, может понадобиться хирургическое вмешательство.
Как лечиться
Любые препараты, назначенные женщине для лечения холецистита, должны быть согласованы с акушером-гинекологом и терапевтом или гастроэнтерологом.
- Беременным женщинами назначаются желчегонный препараты на растительной основе: например, Хофитол, Фламин. Лечение должно быть назначено с врачом!
- При сильных болях можно принимать спазмолитики, рекомендованные врачом, т. к. далеко не все препараты разрешены при беременности.
- Антибактериальные средства для лечения холецистита у беременных назначаются только при наличии осложнений или при тяжёлом течении болезни.
Наиболее важным пунктом в лечении холецистита является диета, поскольку все симптомы обостряются именно после приёма запрещённой пищи: солёной, жареной, жирной. Отказаться следует и от кисломолочных продуктов, шоколада, кофе, свежей сдобы, маринадов, алкогольных напитков.
Пищу нужно принимать маленькими порциями, но часто (5–6 раз в день). Она должна быть теплой (30–40°). В рекомендованном рационе преобладают нежирные мясные и рыбные бульоны, овощи, специальные минеральные воды: Боржоми, Ессентуки.
Такая диета сделает лечение холецистита эффективным, да и для беременной женщины не будет лишним питаться правильно. При соблюдении рекомендаций врача здоровью ребенка ничего угрожать не будет.
Вы можете задать вопрос врачу-гепатологу в комментариях. Спрашивайте, не стесняйтесь!
Статья обновлялась в последний раз: 25.06.2019
Не нашли то, что искали?
Автор-эксперт: Гастроэнтеролог-гепатолог Екатерина Кашух, гастроэнтеролог Даниэла Пургина
Бесплатный путеводитель по знаниям
Подпишитесь на рассылку. Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!



