Воспаление желчного пузыря при гепатите с
Одновременное проявление симптомов воспалительных процессов с локализацией очагов поражения в печени и желчном пузыре называется гепатохолециститом. Заболевание развивается у пациентов различных возрастных групп, включая детей и пожилых людей. Учитывая его сложный характер, схема лечения подбирается с учетом особенностей организма, наличия других заболеваний.
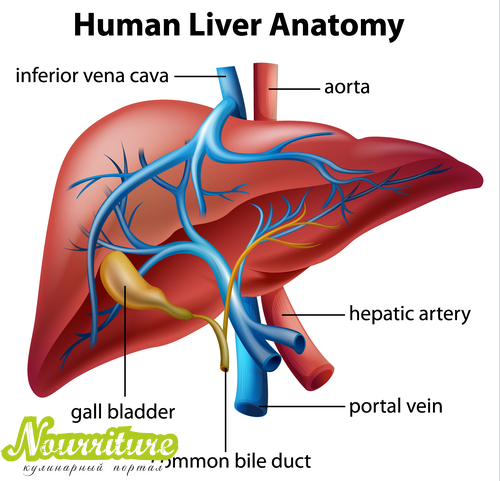
Взаимосвязь и причины холецистита при гепатите
Воспаление желчного пузыря и печени развивается практически одновременно, когда отмечается нарушение ряда процессов в организме. Прослеживается связь между малоподвижным образом жизни и ухудшением работы внутренних органов. При гиподинамии снижается интенсивность кровообращения, развиваются застойные явления. На фоне нарушения кровоснабжения уменьшается концентрация полезных веществ в клетках.
В результате ухудшается работа внутренних органов. К числу первых симптомов относят затруднение отведения желчи, что может быть связано с уменьшением просвета желчных протоков. Одновременно отмечается нарушение процесса пищеварения, возникает застой желчи. Последний из факторов является основной причиной развития холецистита. Вследствие этого по цепной реакции нарушается функция печени, т. к. негативное влияние внешних факторов может привести к ухудшению работы всей пищеварительной системы.
В зависимости от состояния организма на разных этапах развиваются 2 формы заболевания:
Нарушение работы печени может носить разный характер, включая вирусный. В данном случае воспаление желчного пузыря развивается на фоне хронического гепатита. Спровоцировать появление признаков гепатохолецистита при этом могут и другие заболевания печени. Еще данное патологическое состояние развивается на фоне образования камней в желчном пузыре. Существует и бескаменная форма заболевания. В данном случае конкременты не образуются.
Воспалительный процесс может иметь разные формы:
- катаральный;
- флегмозный;
- гангренозный.

В первом случае острый холецистит развивается вследствие нарушения режима питания. Эта форма наиболее легкая. Симптомы проходят через несколько дней.
Флегмозное воспаление сопровождается увеличением печени. Вместе с тем отмечается изменение размера стенок желчного пузыря. На их поверхностях возникают гнойные образования, нехарактерный налет.
Наиболее тяжелой формой является гангренозный воспалительный процесс. При этом многократно увеличивается риск развития перитонита, что создает угрозу для жизни. В данном случае нарушается работа кишечника (перистальтика отсутствует), возникают острые боли. Такая форма заболевания сопровождается некротическими процессами. На фоне поражения печени воспаление желчевыводящих путей и желчного пузыря может привести к летальному исходу.
Основные факторы, провоцирующие развитие гепатохолецистита:
- прием препаратов, из-за чего изменяется состав желчи;
- застой желчи;
- спазмы;
- вирусные инфекции;
- нарушение рациона: употребление копченой, жирной, соленой пищи;
- ухудшение моторики желчевыводящих путей;
- употребление избыточного количества пищи;
- механическая желтуха;
- холестатический гепатит;
- стрессы, нервные расстройства;
- заселение желчных протоков болезнетворными микроорганизмами.
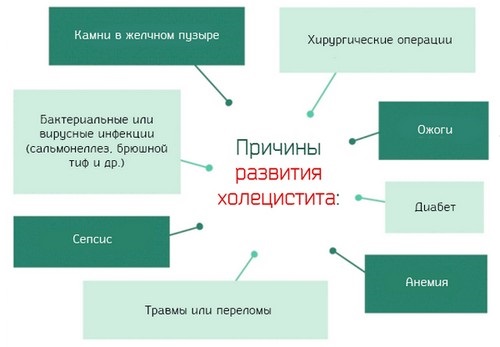
Перечисленные причины могут негативно влиять на состояние тканей и работу только желчного пузыря или печени, но иногда происходит одновременное нарушение функции двух органов. Дополнительно отмечают и ряд косвенных факторов, способствующих развитию гепатохолецистита:
- малоподвижный образ жизни;
- злоупотребление алкоголем (негативно влияет на печень);
- избыточный вес;
- курение (способствует образованию дефицита полезных веществ).
Симптомы
Гепатохолецистит проявляется признаками, которые сопровождают нарушение работы пищеварительной системы:
- боль в области правого подреберья, причем ее характер может меняться, начиная с тупой, ноющей при хроническом холецистите, гепатите и заканчивая приступообразной в период обострения заболевания;
- слабость в теле;
- сонливое состояние;
- побледнение наружных покровов;
- металлический или горький привкус во рту;
- изменение структуры кала: может появиться диарея или запор;
- тошнота, связанная с употреблением пищи: возникает непосредственно во время или сразу после еды;
- на фоне тошноты появляются рвотные позывы;
- увеличивается температура, на начальном этапе развития заболевания изменения незначительные, в острый период температура может подняться до 39 °C и выше.
Дополнительно отмечают изменение состава крови, часто на фоне воспаления увеличиваются такие показатели, как СОЭ, лейкоциты. Характер данных изменений зависит от причины заболевания.
Какие бывают осложнения
Если своевременно не начать лечение, могут возникнуть негативные проявления:
- сепсис – ответ организма на распространение инфекции, сопровождается воспалением;
- гнойные процессы;
- задержка крови и лимфы в тканях, при этом появляются признаки воспаления, отека;
- патологическое состояние, сопровождающееся воспалительным процессом поджелудочной железы;
- холангит, в данном случае развивается воспаление с очагом поражения в желчных протоках.
Еще отмечается изжога. На фоне повышения температуры возникает озноб, дыхание становится поверхностным.

Диагностика
Чтобы подтвердить развитие гепатохолецистита, проводится полное обследование. Врач назначает такие анализы и аппаратные исследования внутренних органов, как:
- анализ мочи, крови (общий, биохимический);
- УЗИ органов брюшной полости;
- компьютерная томография;
- холецистохолангиография – метод, основанный на выполнении рентгенографии, позволяет выявить конкременты и оценить состояние желчных протоков, преимуществом этого способа исследования является возможность обнаружить камни, которые не видны на стандартном рентгеновском снимке;
- зондирование желудка, при этом производится забор секрета из двенадцатиперстной кишки для определения степени соответствия основных показателей норме.
Последний из методов еще и способствует ускорению отведения застойной желчи.
Что делать при обострении
 Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
При более тяжелой форме заболевания пациент начинает придерживаться диеты при гепатите и холецистите не сразу. В течение первых 2-3 суток следует полностью исключить пищу. Тяжелые формы заболевания требуют лечения в стационаре.
Как лечить гепатохолецистит
Помимо диеты, рекомендуется пройти курс терапии. Причем не существует стандартной схемы лечения при гепатохолецистите. Курс терапии может включать в себя ряд препаратов различных групп. Их выбор зависит от причины развития заболевания. Распространенные медикаменты, которые чаще назначают при гепатохолецистите:
- антибактериальные средства;
- противовирусные;
- спазмолитики;
- препараты, способствующие выведению желчи;
- иммуномодуляторы;
- средства, поддерживающие функцию пищеварения, устраняющие тошноту.
Антибиотики назначают для устранения симптомов и причины бактериальной инфекции. Предпочтение отдают средствам широкого спектра действия. Благодаря антибактериальным препаратам устраняют не последствия, а источник заболевания. Значит, наряду с ними требуется принимать лекарства других групп, чтобы облегчить состояние пациента. Распространены антибиотики Ципрофлоксацин и Норфлоксацин. Они относятся к группе фторхинолонов.
Высокая эффективность обусловлена бактерицидным действием. Значит, положительный результат при лечении достигается за счет нарушения ДНК-гиразы вредоносных микроорганизмов. Это способствует снижению интенсивности синтеза бактерий. Препараты эффективны при различных нарушениях внутренних органов, если источником заболеваний является бактериальная инфекция.
Противовирусные средства назначаются при вирусном гепатите. В данном случае комплекс препаратов подбирается индивидуально с учетом состояния печени и организма пациента.
Спазмолитики позволяют устранить спазм на разных участках тканей, за счет чего увеличивается просвет желчных протоков, проходит боль. Назначаются такие препараты:
- Но-шпа;
- Максиган;
- Спазмалгон.
Спазмолитические средства относятся к группе миорелаксантов, однако действуют менее агрессивно. Во время приема расслабляются ткани на локальном участке. Такие средства действуют быстро, но эффект оказывают временный и не влияют на причину заболевания, но при условии, что задержка желчи не была спровоцирована сужением просвета желчевыводящих путей на фоне спазма.

Средства, способствующие ускорению процесса отведения желчи:
- Гепабене;
- Аллохол.
Препараты, поддерживающие функцию пищеварительной системы:
- Мотилиум;
- Церукал;
- Зофетрон.
Иммуномодуляторы в большей мере эффективны при бактериальной или вирусной инфекции. В данном случае поддерживается способность организма самостоятельно бороться с заболеванием.
Иногда требуется проведение операции. Удаление желчного пузыря при гепатите позволяет восстановить работу пищеварительной системы, если стенки этого органа сильно поражены или образовался крупный конкремент.
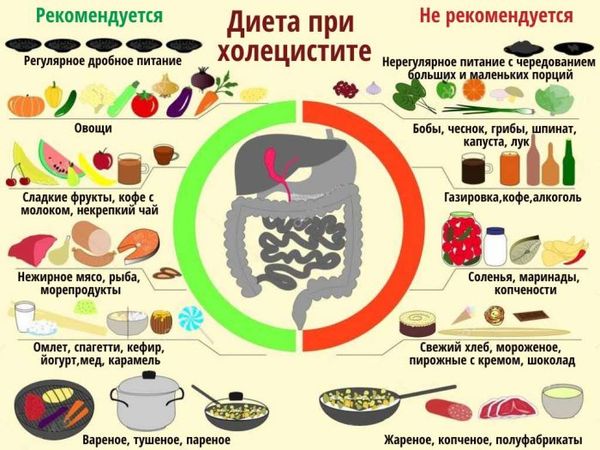
Какую диету соблюдать
Рекомендации по составлению рациона:
- хлеб – только пшеничный, подсушенный;
- мясо должно быть нежирным, рекомендуется готовить суфле, паровые котлеты;
- рыба тоже нежирная;
- мясо птицы можно подавать к столу в рубленом виде, мягкие сорта разрешено не измельчать;
- супы готовятся только перетертые, причем бульон должен иметь вязкую, слизистую консистенцию;
- овощи отваривают, готовят пюре, запеканки;
- нежирный сыр;
- творог употребляют в свежем виде или готовят запеканки;
- разрешен чай с молоком, отвар шиповника;
- кисель, печеные яблоки, компот;
- суточное количество сливочного масла – 30 г.
Следует исключить жирные сорта мяса и творог с повышенной жирностью, белый хлеб, рассыпчатые каши, макароны, мясной и рыбный бульон, сладости, кислые ягоды и фрукты.
Холецистит или воспаление жёлчного пузыря сопровождается характерной симптоматикой – болезненность в области правого подреберья, распространяющаяся на поверхность руки и зону ключицы. Состоянию сопутствуют тошнота, приступы рвоты, понос и вздутие живота.
Лечение заболевания требует соблюдения диеты, прохождения физиотерапевтических процедур, приём различных групп препаратов. Хирургическое вмешательство выполняется по показаниям.
Симптомы воспаления желчного пузыря
Клиническая картина во многом зависит от текущей разновидности патологии.
Острая форма холецистита
Примерно 95% всех случаев – это перекрытие протоков камнями, что способствует накоплению жёлчи. На этом фоне возникает сильное повреждение стенок органа.
Симптомы воспаления, протекающего в острой форме:
- Жёлчная колика – резкие боли в области правого подреберья, распространяющиеся на эпигастральную часть, отдающие под лопатку.
- Тошнота, рвота – содержимое масс может включать жёлчь.
- Субфебрильная температура (37,1—38,0 °C).
Состояние больного, улучшается спустя двое-трое суток от начала развития заболевания, при условии отсутствия сопутствующих осложнений, например, вовлечения в воспалительный процесс печени. Выздоровление наступает в среднем через неделю.
Катаральный холецистит
Патология представляет собой острую форму воспаления жёлчного пузыря, обусловленную присутствием в его полости конкрементов.
Признаками его развития врачи называют:
- Непрекращающиеся сильные боли в области правого подреберья и эпигастральной зоне, распространяющиеся на лопатку, поясницу, шею, надплечье.
- Не приносящая облегчения рвота с включениями дуоденального содержимого – слизи, частиц переваренной пищи, жёлчь.
- Субфебрильная температура.
- Тахикардия и повышенное артериальное давление.
На развитие катаральной формы указывает симптом Ортнера – появление болей во время простукивания правой рёберной дуги, их усиление при пальпации органа на фоне глубокого вдоха.
Флегмонозный холецистит
Для этой формы патологии типично тяжёлое течение. Признаки воспаления:
- Сильный болевой синдром, локализующийся в правом подреберье, усиливающийся при изменении положения тела, глубоком дыхании.
- Общая слабость.
- Повышение температуры до 39 °C.
- Отсутствие аппетита.
- Озноб, тошнота.
- Многократная, не приносящая облегчения рвота.
- Симптом Ортнера.
Исследование крови показывает повышение уровня лейкоцитов. Отмечается увеличение размера жёлчного пузыря, утолщение стенок.
Гангренозный холецистит
Заболевание является осложнением флегмонозной формы воспаления. Клиническая картина будет следующей:
- Симптоматика общей интоксикации организма – слабость, потливость, повышение температуры.
- Тахикардия.
- Сухость языка.
- Парез кишечника.
- Вздутие живота.
- Учащённое, поверхностное дыхание.
При пальпации определяется мышечное напряжение передней брюшной стенки.
Хронический холецистит
Патология формируется как самостоятельное заболевание. Сопровождается следующей симптоматикой:
- Тупые, ноющие боли в правом подреберье, усиливающиеся после жирных, жареных блюд.
- Рвота – в составе масс присутствует жёлчь.
- Соляной синдром.
- Горький привкус во рту, такая же отрыжка.
- Зуд кожи.
- Желтуха – обусловлена кратковременным повышением билирубина.
- Подъём температуры тела, озноб.
- Проблемы со сном.
Рассмотренные симптомы у женщин могут усиливаться перед менструациями. За 2–10 дней до начала кровотечения появляются головные боли, отёчность, а также наблюдается резкая смена настроения.
Причины холецистита
Воспалительный процесс формируется в результате проникновения в жёлчный пузырь патологических микроорганизмов – кишечной палочки, стафилококков.
Холецистит развивается и по иным, неинфекционным причинам. Таковыми выступают:
- Нарушение моторики желчевыводящих протоков.
- Неправильное питание.
- Желчекаменная патология.
- Сахарный диабет – все формы.
- Ожирение, малоподвижный образ жизни.
- Гормональный дисбаланс.
- Беременность.
- Рефлюкс-эзофагит.
- Наследственная предрасположенность.
- Врождённые дефекты строения органа.
В качестве провоцирующего фактора часто выступает нарушение рекомендованной диеты.
Точная диагностика
Для подтверждения заболевания пациенту назначаются тесты:
- Общий, расширенный анализ крови.
- Определение уровня сахара.
- Исследование мочи, кала, жёлчи.
- Выявление лямблиоза.
Дополнительно назначаются инструментальные методики:
- УЗИ органов брюшной полости.
- Дуоденальное зондирование.
- Рентгенология.
- Эзофагогастродуоденоскопия.
- Электрокардиограмма.
- КТ, МРТ (компьютерная и магнитно-резонансная томография).
Первая помощь
При развитии приступа острого холецистита потребуется вызвать бригаду медиков.
До приезда скорой нужно сделать следующее:
- Обеспечить больному полный покой.
- Уложить в кровать или на любую горизонтальную поверхность на правый бок.
- Разместить в зоне проекции жёлчного пузыря грелку со льдом. Держать её 15 мнут, убрать. Повторить процедуру через 30 минут.
- Чтобы облегчить тошноту, разрешается давать больному воду без газа, тёплый мятный отвар.
Категорически запрещено:
- Кормить человека.
- Греть живот.
- Промывать желудок.
- Ставить клизмы.
- Принимать алкоголь.
- Пить обезболивающие и иные препараты, которые могут изменить текущую симптоматику.
Лечение воспаления желчного пузыря
Терапия патологии предусматривает расширенный подход и направлена на устранение очага, жёлчестаза, болезненного синдрома и диспепсической симптоматики.
Медикаменты
Показанием для приёма антибиотиков становится выявление в посеве жёлчи бактериальной микрофлоры. Максимально эффективными при инфекционной форме воспаления желченакопителя становятся «Доксициклин», «Ципрофлоксацин», «Офлоксацин», «Азитромицин».
Когда развитие холецистита спровоцировано штаммами бактерий, не реагирующими на антибиотики, то терапия проводится комбинированными противомикробными препаратами из групп сульфаниламидов и нитрофуранов.
Лечение воспаления предусматривает приём также следующих медикаментов:
- Спазмолитики, анальгетики – для снятия болей.
- Прокинетики – стимулирующие моторку органа.
- Литолитики – показаны при калькулезном воспалении.
- Желчегонные – назначаются вне периода обострения.
- Гепатопротекторы – улучшают отток жёлчи, восстанавливают нарушенные функции печени.
- Пищеварительные ферменты.
Дополнительно назначаются таблетки с седативным (успокаивающим) действием.
Хирургическое лечение
Удаление пузыря не становится причиной значительного ухудшения качества жизни больного. Продуцированием секрета продолжает заниматься печень. Но теперь он попадает непосредственно в просвет 12-перстной кишки.
После резекции жёлчного пузыря у больного может формироваться постхолецистэктомический синдром. В течение нескольких первых месяцев отмечается частый мягкий стул. Позднее состояние нормализуется, но примерно у 1% прооперированных пациентов проблема сохраняется пожизненно.
Чтобы предупредить развитие диареи, необходимо пересмотреть рацион. Нужно полностью исключить «молочку» и увеличить процент богатых клетчаткой продуктов.
Народные средства
Хроническую форму холецистита допускается лечить при помощи лекарственных трав, продолжая приём предписанных ранее медикаментов. Предварительно рекомендуется проконсультироваться со своим врачом.
Среди народных рецептов положительные отзывы получили следующие:
- Измельчённый лист шалфея (2 ч. л.) заварить кипятком (400 мл). Настоять 35 мин, отфильтровать. Пить по 1 ст. л. каждые 2 часа.
- Цветки бессмертника (30 г), тысячелистник (20 г), полынь (20 г), плоды фенхеля или укропа (20 г), мята (20 г) тщательно измельчить, смешать. 2 ч. л. сбора залить холодной водой, настоять всю ночь. Пить по трети стакана перед едой.
- Взять корень одуванчика, лапчатки (по 4 части), цвет пижмы (2 ч.), лист мяты (2 ч.), трава чистотела (1 ч.). 1 ложку сбора заварить кипятком (200 мл). Настоять полчаса, отфильтровать. Пить средство по ¼ части стакана трижды в сутки за 20 минут до еды.
- Измельчённое корневище аира (1 ч. л.) заварить кипятком (200 мл). Настоять, снять с осадка. Схема – по 100 мл четырежды в сутки.
Диета
Организация правильного питания – основное направление терапии холецистита. Его задачей становится нормализация выработки жёлчи и её своевременная эвакуация из полости пузыря. Рекомендуется дробное питание: до 6 раз в сутки небольшими порциями, что будет способствовать качественному опорожнению.
Чтобы не спровоцировать обострение патологии, из меню совсем исключают:
- Продукты с кислым вкусом.
- Горячие и холодные блюда.
- Маринады, копчёности, специи.
В течение дня важно выпивать не меньше 2 литров воды, что позволяет поддерживать необходимый уровень реологических свойств жёлчи, улучшает её эвакуацию из пузыря, предотвращает застой.
В качестве напитков при холецистите рекомендованы:
- Соки из ягод, фруктов – предварительно разбавленные.
- Минеральные воды без газов.
- Настой из плодов шиповника.
- Чай с добавлением молока.
Из рациона исключают продукты, стимулирующие выработку жёлчи:
- Жареные, жирные, острые на вкус.
- Наваристые супы.
Предпочтение лучше отдавать отварным, тушёным блюдам, овощным супам, а также кашам, запеканкам, пудингам. Разрешены молочные и кисломолочные продукты с невысоким содержанием жиров. Яйца можно есть только всмятку или в виде омлета (приготовленного на пару).
Рекомендуется также навсегда забыть о следующих напитках:
- Кофе и какао.
- Горячий шоколад.
Воспаление у беременных женщин
Признаки обострения холецистита во многом напоминают типичный для гестации токсикоз, а болезненные ощущения беременные женщины объясняют толчками ребёнка. Именно поэтому на приём к врачу они попадают уже с острым воспалением, когда болевой синдром достигает своего апогея.
Типичными признаками становятся:
- Изжога, горькая отрыжка.
- Приступы тошноты, заканчивающиеся освобождением желудка.
- Усиленное слюнообразование.
- Болезненность в правом боку, возникающая после употребления солёностей, жареных продуктов.
Обострение холецистита вызывает длительный токсикоз: женщина испытывает неприятные симптомы вплоть до 30 недели.
Чаще всего развитие воспаления характерно для второй половины беременности, что объясняется давлением увеличенной матки на внутренние органы. Жёлчный пузырь оказывается зажатым, иногда перекрученным, что становится причиной нарушения его функций.
Спровоцировать приступ холецистита может изменение гормонального уровня. Вырабатываемые печенью ферменты способны вызывать атонию пузыря, что также сопровождается застоем жёлчи.
Важным этапом лечения холецистита, развившегося во время беременности, становится соблюдение режима дня и принципов диетического питания.
Осложнение и прогноз
Если не снять воспаление, то нельзя исключать формирование опасных последствий. Помимо холецистита, у больного может начаться развитие таких патологий, как панкреатит, гепатит, холангит.
Заболевания жёлчного пузыря способны выступать в качестве причины образования в полости органа камней разного размера.
При калькулезной форме, вызванной перекрытием жёлчного протока, у больного развивается подпечёночная желтуха и последующий холестаз.
Частым осложнением воспаления становятся:
- Водянка.
- Нарушение целостности стенок пузыря – тяжёлое, не поддающееся лечению состояние.
Прогноз при не осложнённом холецистите благоприятен. Сложными в устранении становятся калькулезные формы патологии.
Хроническое воспаление можно перевести в стадию стойкой ремиссии, в том числе и пожизненной. Это достигается при условии соблюдения диеты, приёма всех предписанных лекарств.
Неблагоприятный исход заболевания возможен при гнойном течении холецистита и многочисленных конкрементах. В этом случае единственно доступный способ лечения – удаление органа.
Профилактика заболевания
Предупредить развитие холецистита – вполне решаемая задача. Для этого потребуется убрать из жизни человека все факторы, провоцирующие формирование патологии.
Рекомендации будут следующими:
- Отказ от вредных привычек.
- Лечение ожирения.
- Пересмотр режима питания и рациона.
- Своевременная терапия бактериальных, вирусных заболеваний.
При прослеживании наследственности рекомендуется регулярно проходить УЗИ-исследование органов брюшной полости.
Заключение врача
Быстро вылечить холецистит не получится. Больной должен тщательно выполнять все предписания доктора. Самостоятельное назначение препаратов и применение народных рецептов может стать причиной непредсказуемых осложнений.
Загрузка…
Источник: projivot.ru
Читайте также
Вид:




