Воспаление желчного пузыря чем это опасно

К числу наиболее распространенных заболеваний органов пищеварительного тракта медицинская статистика относит холецистит – воспаление желчного пузыря, сопровождающееся местными и общими клиническими проявлениями.
Эта патология протекает по острому или хроническому варианту, встречается чаще у женщин. У детей тоже не является редкостью, однако труднее диагностируется из-за нетипичного характера симптомов.
Ежегодный рост заболеваемости диктует необходимость ознакомления людей, далеких от медицины, с данной проблемой.
Причины и механизмы развития
Чтобы понять смысл недуга, желательно иметь представление об анатомической основе патологического процесса. Что такое желчный пузырь? Это полый орган овальной формы размером как куриное яйцо, который располагается в организме человека на нижней поверхности печени и является ее структурной частью.
Он служит резервуаром для накопления и концентрирования поступающей в него желчи, а также для периодического выброса ее в тонкую кишку через главный проток (холедох) для обеспечения нормального переваривания пищи.
Воспаление в этом отделе желудочно-кишечного тракта никогда не появляется на пустом месте, для возникновения холецистита необходимы два условия:
- возбудитель – патогенные бактерии заносятся сюда с потоком крови или лимфы из очагов хронической инфекции (кариозные зубы, гипертрофированные миндалины, аденоиды и т.д.);
- застой желчи (холестаз) – происходит из-за аномалий строения органа (перегиб дна, перетяжки, спайки) или образования камней, затрудняющих опорожнение пузыря.
При нормально функционирующей желчевыводящей системе попадающие в нее микробы быстро удаляются, не причиняя вреда организму человека. В условиях застоя, желчь теряет свои бактерицидные свойства и становится благоприятной средой для размножения патогенных стафилококков, кишечных палочек, протея и других бактерий.
У взрослых на первом месте среди причин холецистита стоит ЖКБ (желчнокаменная болезнь), у детей – врожденные пороки желчного пузыря.
Какие факторы провоцируют развитие недуга:
- сидячий образ жизни или вынужденное малоподвижное состояние;
- семейная генетическая предрасположенность;
- особенности течения беременности;
- избыток или потеря веса;
- неполноценное питание, продолжительное голодание;
- глисты и лямблии;
- повторные курсы гормональной терапии и т.д.
Классификация
Клиницисты различают холецистит, протекающий по острому и хроническому сценарию. В первом случае начало заболевания будет внезапным, а симптоматика яркой, при этом его длительность ограничивается тремя месяцами.
Для развития второго варианта необходимо минимум полгода, клиника во время ремиссии отличается вялостью, а при обострении становится выраженной. Затяжное воспаление формируется обычно самостоятельно и постепенно на фоне ЖКБ, сопутствующих заболеваний желудка, поджелудочной железы и т.д., реже является следствием перенесенной инфекции.
По степени выраженности изменений в стенке желчного пузыря различают:
- катаральный вариант болезни – поверхностное несильное поражение слизистой оболочки, встречается в начальной стадии;
- флегмонозный холецистит – глубоко зашедший процесс с гнойным расплавлением тканей;
- гангренозная форма – тяжелое состояние, протекающее с некрозом (омертвением) отдельных участков органа, бывает у ослабленных лиц с иммунодефицитом.
У взрослых патология развивается чаще всего при камнях в полости пузыря (90% случаев), поэтому холецистит называют калькулезным. У детей хроническое течение является преобладающим, причем в катаральном варианте, обнаружить у ребенка другие разновидности болезни можно лишь в единичных случаях.
Клиническая картина
Симптомы воспаления в желчном пузыре выражены у пациентов по-разному в зависимости от формы заболевания, степени поражения стенки органа, состояния иммунитета и других индивидуальных особенностей организма.
Острое течение
Наиболее характерны следующие проявления:
- Болевой синдром – мучительная и постоянная колика, которая локализуется сначала в верхнем правом квадранте живота и в эпигастрии (подложечковой области), потом она может распространиться по всему животу. Типичной для взрослых пациентов является иррадиация (распространение) боли в поясницу, ключицу, лопатку, шею с правой стороны. При гнойном процессе в пузыре ухудшение происходит при любом движении тела, кашле, вдохе, разговоре.
- Диспепсический синдром – тошнота, многократная рвота с примесью желчи, вздутие живота, запор.
- Интоксикация – слабость, повышение температуры от субфебрильных цифр до высокой лихорадки, которая не снижается в течение всего приступа. Больного беспокоит тахикардия, головная боль, чувство паники и страха.
Хроническое течение
В ремиссии холецистит проявляет себя горьким привкусом во рту после еды, тупой болью или дискомфортом под правым ребром, недомоганием, снижением работоспособности.
В период обострения все симптомы выражены ярче, спровоцировать рецидив может погрешность в еде (жирная, жареная, копченая пища), эмоциональный стресс, грипп, переохлаждение, патология в другом органе, беременность.
Возможные осложнения
Развиваются чаще при запущенном калькулезном процессе у ослабленных людей, которым не удалось вовремя снять воспаление желчного пузыря и предотвратить образование и рост камней. Самые грозные последствия:
- эмпиема (нагноение) и гангрена пузыря;
- прободение стенок, выход конкрементов и гноя в брюшную полость с последующим сепсисом и перитонитом;
- обтурация (закупорка) холедоха небольшим камнем и развитие механической желтухи – клинически у пациента появится темная моча, обесцвеченный кал, желтые склеры и кожа;
- давление двенадцатиперстной кишки (ДПК) растянутым пузырем извне, как следствие – кишечная непроходимость.
Диагностические методы
Сильные боли в животе присущи не только холециститу, но и связанному с ним тесно панкреатиту, правда, в последнем случае они имеют преимущественно опоясывающий характер и сопровождаются часто поносом.
Дифференциацию проводят также:
- с аппендицитом;
- пиелонефритом и МКБ;
- язвенной поражением слизистой желудка и ДПК;
- расслоением аневризмы в брюшном отделе аортального ствола;
- инфарктом кишечника;
- онкологией и т.д.
При обнаружении у пациента характерных для острого воспаления желчного пузыря симптомов лечение проводится в стационаре после проведения уточняющего обследования следующими методами:
- Лабораторные тесты – обнаруживается лейкоцитоз и нейтрофилез в общем анализе крови, патологические изменения в моче, возрастание показателей щелочной фосфатазы, амилазы в биохимических пробах и т.д.
- Рентгенография – использовалась ранее как основной метод, теперь применяется в случае подозрения на рак желчного пузыря или осложнения холецистита.
- Ультрасонография органов брюшной полости (УЗИ) – наиболее информативное исследование при патологии желчевыводящей системы, поджелудочной железы и печени.
- Компьютерная томография (КТ) или МРТ пузыря – применяются для более точной диагностики, особенно при осложненных формах болезни, когда нужно оценить состояние окружающих органов и тканей.
Сцинтиграфия гепатобилиарной системы – проводится при недостаточном количестве данных от других исследований.
Как лечить воспаление желчного пузыря
Симптомы и лечение разных форм заболевания отличаются, поэтому заниматься проблемой должны специалисты. Обращаться к врачу необходимо на самых ранних стадиях при появлении первых признаков недуга.
Медицинская помощь при холецистите складывается из мероприятий терапевтического и хирургического профиля, которые нередко сочетаются между собой.
При запущенных формах болезни выбором является только операция, в начальных стадиях при отсутствии выраженных морфологических изменений в пузыре и маленьком размере конкрементов допускается амбулаторная терапия.
Консервативные мероприятия
Лекарственные препараты, режим и правильное питание – этого достаточно для лечения холецистита без осложнений. Медикаментозные назначения включают антибиотики с широким спектром действия, например, Левофлоксацин, Цефтриаксон. 
Одновременно применяют противомикробное и противопаразитарное средство Метронидазол, используют анальгетики из группы нестероидных препаратов, спазмолитики, противорвотные и другие лекарства, прописанные врачом. Для эффективного купирования воспаления желчного пузыря надо соблюдать диету строго.
В остром периоде рекомендуется стол № 5, после него обязателен щадящий режим приема пищи до 5-6 раз в день, исключение из рациона жирных продуктов, газированных напитков и алкоголя минимум на полгода.
Хирургические методы
В большинстве случаев при обнаружении у человека ЖКБ с яркой симптоматикой радикальным способом лечения является холецистэктомия. Операцию лучше делать после предварительной подготовки больного. С этой целью в предоперационном периоде назначают антибиотики.
При осложненном течении калькулезного процесса хирургическое вмешательство проводят незамедлительно. Самым оптимальным способом считается лапароскопия.
Однако у части пациентов проводится классическая холецистэктомия, например, при патологическом ожирении, больших размерах конкрементов, подозрении на рак, перфорацию желчного пузыря и т.д.
У пожилых и ослабленных людей при невозможности радикальной операции хирурги проводят чрескожное дренирование и введение антимикробных препаратов для стихания острых явлений и облегчения самочувствия.
После удаления камней и пузыря рекомендуется постоянное соблюдение диеты, при этом базовым остается стол № 5 и дробный прием пищи небольшими порциями равномерно в течение дня.
В рационе ограничивается содержание не только жиров, но и легкоусвояемых углеводов (варенье, конфеты, мед) и овощей с большим содержанием солей щавелевой кислоты (шпинат, салат, редис).
Коррекция диеты проводится лечащим врачом в зависимости от состояния больного, наличия у него сопутствующих проблем с другими органами ЖКТ и т.д.
Профилактика
Предупредить любую болезнь, в том числе холецистит, можно только при внимательном отношении к своему здоровью. Появление тяжести и болей в животе на фоне постоянных диспепсических расстройств может служить сигналом того, что желчный пузырь воспалился, в этом случае обращение к доктору должно быть срочным.
Насторожить обязаны начальные проявления патологии – частая отрыжка, плохой запах изо рта, постоянный желтый налет на языке, неустойчивость стула, неприятные ощущения тяжести в правом боку под ребром после еды или физической нагрузки.
При таких жалобах рекомендуется пройти обследование и получить советы от специалиста по питанию, приему медикаментов для недопущения развития серьезных проблем с желчным пузырем.
Для профилактики рецидивов пациентам с хроническим заболеванием необходимо пересмотреть и изменить привычный жизненный уклад. Это значит, что питаться надо часто до 5 или 6 раз в сутки, нельзя принимать пищу на ходу и есть всухомятку.
Запрещается фастфуд, газированные напитки, избыток жиров и алкоголь, нужна ежедневная физическая нагрузка, полноценный питьевой режим и санация всех имеющихся очагов инфекции в организме.
Диспансерное наблюдение лиц из семей с наследственной предрасположенностью к ЖКБ – это правильный подход. Игнорирование признаков болезни и самолечение – путь, ведущий на операционный стол.
Например, при явном воспалении желчного пузыря лечение народными средствами неэффективно и даже опасно. Применение желчегонных трав может спровоцировать движение конкрементов, закупорку протоков с последующим появлением желтухи и угрозой разрыва стенок.
Согласно мировой статистике, холециститу наиболее подвержены женщины среднего и пожилого возраста, хотя его часто можно встретить и у мужчин.
В данной статье вы подробнее узнаете о такой болезни, как холецистит, ее симптомах и вариантах лечения.
Что такое холецистит
Холецистит или воспаление желчного пузыря – это заболевание, возникающее из-за переизбытка желчи или инфекции. Чаще всего процесс является следствием запущенной формы желчекаменной болезни.

Заболевание относится к особо опасным, при игнорировании симптомов и неправильном лечении оно может привести к очень тяжелым последствиям вплоть до летального исхода.
Классификация воспаления
Существует 2 вида заболевания, которые, в свою очередь, делятся еще на несколько категорий.
Острый холецистит
Характеризуется резкой нестерпимой болью, отдающейся в лопатку или плечо. Как правило, данный симптом появляется самым первым из всех. Помимо резкой боли, острый холецистит характеризуется следующими симптомами:
- неприятный металлический привкус во рту;
- резкое повышение температуры тела до 39 °С (в критичных случаях температура может подниматься еще выше);
- рвота после каждого приема пищи или обильного питья;
- частая тошнота, отрыжка с неприятным запахом;
- учащенное сердцебиение;
- слабость, вялость;
- острая боль с правой стороны ребер, усиливающаяся при резких движениях;
- непроизвольное напряжение мышц живота.

Протекает данная патологии без осложнений и легко поддается лечению, если вовремя обратиться за медицинской помощью.
В большинстве случаев острое течение патологии является следствием запущенной желчекаменной болезни.
В редких случаях острый холецистит может перейти в хроническую форму. Происходит это вследствие игнорирования заболевания или его неправильном лечении.
Хронический холецистит
Хронический холецистит может не проявлять себя длительное время. Развивается он в течение нескольких месяцев. Многие пациенты долгое время игнорируют слабые признаки болезни и не догадываются о своей проблеме.
Слабая симптоматика вызвана тем, что воспаление желчного пузыря проходит медленно, без резких скачков. Именно поэтому, врачи рекомендуют проходить раз в год полный медосмотр для выявления скрытых заболеваний.
Характерные симптомы хронического острого холецистита:
- частая тянущая ноющая боль в правом боку, которая может длиться несколько часов, а затем бесследно исчезать;
- сухость во рту, чаще всего возникающая после пробуждения;
- горечь под языком, несвязанная с приемом пищи;
- жидкий стул, понос;
- неожиданные приступы тошноты и рвоты, несвязанные с приемами пищи;
- частое вздутие живота.

Хроническая стадия может быть осложнена неправильным образом жизни, частым употреблением алкоголя, жирной пищи и т.д. Вредные привычки усугубляют ситуацию, провоцируя более стремительное развитие заболевания и появление осложнений.
Заметить симптомы можно даже при вялотекущем течении заболевания. Однако они не всегда протекают в скрытой форме: при наличии камней в желчном пузыре симптомы могут быть более острыми, а боль способна усиливаться.
В период обострения хронической стадии происходит нарушение работы ЖКТ, возникает бессонница, тяжесть в правом боку, метеоризм и т.д.
Острый и хронический холецистит также подразделяется на следующие виды:
- калькулезный — протекает с образованием камней в желчном пузыре, встречается в 80% случаев;
- бескаменный – камни в желчном пузыре отсутствуют.
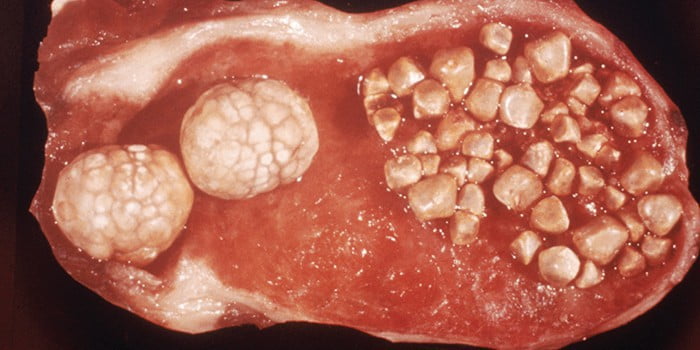
Калькулезная форма заболевания чаще всего встречается у пациентов, достигших тридцатилетнего возраста. У молодых людей преобладает бескаменный холецистит. Данная форма болезни протекает намного легче, быстрее поддается лечению и не вызывает осложнений.
Заболевание классифицируется также по характеру воспаления:
- Катаральные – самая легкая форма заболевания. Клиническая картина стерта, но исход, как правило, благоприятный. В большинстве случаев лечение осуществляется медикаментозно.
- Гнойные – накопление гноя в полости пузыря, перфорация стенок пузыря. Случай требует незамедлительного лечения, в противном случае исход может быть тяжелым.
- Гангренозные – отмирание тканей желчного пузыря. Одна из наиболее тяжелых форм заболевания. В основном проявляется у пациентов, игнорирующих заболевание.
- Флегмонозные – образование гноя в просвете желчного пузыря.
- Смешанные. При данном течении заболевания у пациента могут наблюдаться сразу же несколько из вышеперечисленных проблем.
При постановке диагноза специалист использует сразу же несколько классификаций для более точного описания проблемы.

Причины воспаления желчного пузыря
От чего воспаляется желчный пузырь? Основной и наиболее частой причиной развития болезни являются микробы, попавшие организм, — стрептококки, кишечная палочка, энтерококки, стафилококки. Также к причинам, провоцирующим возникновение холецистита, относят:
- врожденная аномалия развития желчного пузыря;
- опущение органов брюшной полости;
- дискинезия желчевыводящих путей;
- желчнокаменная болезнь;
- глисты;
- алкоголизм;
- переедание;
- несбалансированное, неправильное питание, употребление в больших количествах острой и жирной пищи;
- хронические заболевания: диабет, гастрит, панкреатит, заболевания щитовидной железы и т.д.;
- аллергия;
- травма желчного пузыря;
- наследственный фактор;
- сильная встряска тела, травмы – прыжок с парашютом, аттракционы и т.д.
Иногда холецистит может возникать у женщин в период беременности.

Симптомы холецистита
Основным симптомом заболевания являются боли под ребрами в правом боку. Обостряется боль при смене положения тела, активных физических действиях. Она может отдавать в правое плечо, лопатку, шею.
Боль может носить непостоянный характер и практически полностью стихать на какое-то время сама по себе или после приема обезболивающего.
При холецистите у пациентов наиболее часто встречаются следующие признаки:
- тупая боль с правой стороны тела выше талии;
- отсутствие аппетита;
- проблемы с пищеварением – частая смена запоров поносом;
- тошнота, рвота;
- горечь во рту;
- озноб;
- желтизна кожных покровов;
- нарушение газообразования;
- тяжесть в правом подреберье;
- отрыжка с горьким вкусом;
- темный кал с капельками жира;
- моча приобретает темно-коричневый оттенок;
- метеоризм;
- головная боль;
- отек правого бока;
- временное повышение температуры тела;
- общая слабость
- сердечная недостаточность – одышка, сильный кашель во сне.
При холецистите симптомы могут иметь различную степень выраженности: от совсем слабых, едва заметных, до острых. При игнорировании симптоматики и тяжелых формах протекания болезни возможен летальный исход.

Диагностика воспаления желчного пузыря
При подозрении на холецистит необходимо обратиться за медицинской помощью. Врач проведет первичный осмотр, выслушает жалобы, узнает где болит, прощупает живот на наличие болевых ощущений и иных отклонений. Далее для постановки точного диагноза пациента отправляют на обследование, включающее следующие диагностические мероприятия:
- УЗИ;
- гемограмма;
- зондирование со взятием образца желчи;
- анализ мочи;
- ультрасонография;
- посев желчи;
- холецистография;
- лапароскопическое исследование.
По полученным анализам и результатам доктор сможет поставить точный диагноз и назначить необходимое лечение.

Лечение холецистита
Терапия заболевания подразделяется на следующие методы:
- Традиционная медикаментозная терапия.
- Народная медицина. Можно ли вылечить заболевание настоями трав? Нет, но благодаря им можно облегчить общую симптоматику. Подходить к данному методу лечения стоит с особой осторожностью, чтобы не усугубить течение заболевания.
- Физиотерапия и тюбаж (назначается лечащим врачом).
- Хирургическое вмешательство. Такое лечение применяется лишь в экстренных случаях, когда вышеперечисленные методы не дают положительных результатов.
Как лечить и какое направление терапии выбрать, решает лечащий врач исходя из тяжести заболевания и его протекания. Применять можно как один вид лечения, так и несколько для достижения наилучшего результата.
Не стоит заниматься самолечением. Холецистит – опасное заболевание, требующее наблюдения опытного специалиста. Все препараты и процедуры должны быть назначены после тщательного обследования пациента.
Обычно холецистит лечится поэтапно, включая в себя несколько шагов:
- Назначение специальной диеты – врач порекомендует вам список продуктов, которые стоит исключить из своего рациона. Соблюдение правильного питания поможет снизить нагрузку на организм и облегчить симптомы.
- Прием антибиотика или других лекарств, необходимых для устранения воспаления.
- Симптоматическое лечение, т.е. устранение симптомов болезни.
- Физиотерапия, соблюдение режима. Необходимы данные процедуры для поддержания иммунитета и профилактики рецидива.
Вылечить холецистит можно. При ответственном подходе к лечению пациент имеет хорошие шансы на выздоровление и ремиссию. Однако не стоит забывать о том, что заболевание может вернуться, поэтому соблюдать диету необходимо постоянно.

Медикаментозное лечение
Принимать лекарственные препараты можно только после назначения врача. Неверное лечение может спровоцировать ухудшение состояния больного, а также вызвать ряд опасных осложнений.
При лечении холецистита применяют следующие препараты:
- Антибиотики. Назначаются при обострении воспалительного процесса. Длительность приема не более 7 дней. Применять антибиотики следует в комбинации с бактисубтилом и витаминами. Схема приема назначается врачом.
- Антибактериальные препараты.
- Противопаразитные препараты. Применяются в случаях, когда возбудителем болезни являются глисты.
- Спазмолитики. Помогут снять боль и облегчить общее самочувствие.
- Препараты для усиления оттока желчи.
- Препараты для нормализации работы ЖКТ. Необходимы для устранения поноса, рвоты и т.д.
- Витамины. Курс витаминов должен быть обязательным в лечении пациента.
Хирургическое лечение
Хирургическое лечение холецистита назначается чаще всего в острой форме заболевания. Перед операцией врачи назначают пациенту обязательные анализы, показывающие общую картину болезни и необходимость данной процедуры.

Цель операции — удаление воспалительного очага, а именно желчного пузыря.
При этом доктор обязан убедиться в полной проходимости желчных протоков, устранить препятствия и обеспечить свободное прохождение желчи в кишечник. Операция назначается исключительно в запущенных случаях, когда медикаментозное лечение не имеет никаких результатов.
Возможные осложнения
При несвоевременном обращении за медицинской помощью или неправильном лечении заболевание может спровоцировать ряд неприятных и опасных для человека осложнений. К их числу относятся:
- заполнение полости пузыря гноем;
- водянка – желчный пузырь заполняется большим количеством жидкости и отключается от желчевыводящей системы;
- некроз – омертвление клеток стенок желчного пузыря;
- образование свища — все содержимое пузыря попадает в брюшную полость;
- полный отказ пузыря – орган не выполняет свои функции;
- перихолецистит – воспаление переходит на расположенные рядом органы;
- закупорка желчевыводящих протоков;
- вторичный биллиардный цирроз;
- опухоль желчного пузыря, рак;
- панкреатит и панкреонекроз.
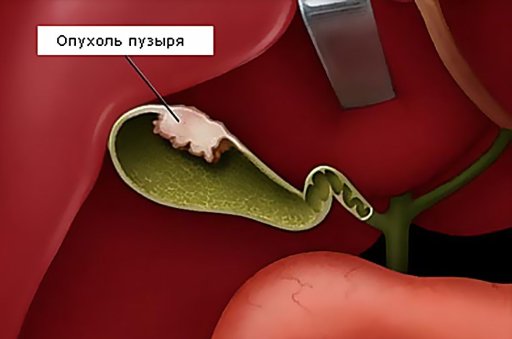
При несвоевременно оказанной помощи возможно возникновение огромного числа заболеваний, в том числе и перфорации перерастяженного желчного пузыря с дальнейшим развитием перитонита.
В самых тяжелых формах болезнь может привести к летальному исходу.
Профилактика воспаление желчного пузыря
Для того, чтобы оградить себя от заболевания, а также не допустить его повторного появления необходимо соблюдать меры профилактики:
- Правильное питание. Исключите полностью или сократите до минимума жирную, острую, жареную пищу. Откажитесь от фаст-фуда и газированных и алкогольных напитков. Употребляйте еду маленькими порциями 4-5 раз в день. Также не стоит переедать на ночь.
- Пейте много воды. Большое значение в вопросе профилактики холецистита играет вода. В течении суток следует пить по 1 -2 литра чистой воды. Также можно пить специальные травяные чаи.
- Лечебная гимнастика. Профилактика заболевания должна включать в себя ежедневную зарядку и физическую активность в течение дня. Достаточно совершать ежедневные пробежки или посещать бассейн 2-3 раза в неделю.
- Своевременное лечение заболеваний. Даже небольшая простуда или ангина могут спровоцировать возникновение холецистита. Именно поэтому важно тщательно следить за своим здоровьем и не пускать на самотек течение других заболеваний.
- Систематически посещать гастроэнтеролога. Он поможет выявить проблему на ранней стадии возникновения.
- Раз в год проходить медицинское обследование.
Профилактические меры помогут избежать появления заболевания, а также выявить его наличие на первоначальном этапе развития. При возникновении симптомов необходимо в срочном порядке обратиться за помощью к врачу.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.



