Внепеченочное расположение желчного пузыря
Хирургическая анатомия желчного пузыря и пузырного протока.Guy de Chauliac (1300—13681, знаменитый хирург из Авиньона (Франция), констатировал: «Хорошая операция не может быть выполнена без знания анатомии». Знание анатомии очень важно в хирургии желчных путей. Хирурги, оперирующие на желчных путях, сталкиваются с бесчисленными анатомическими вариантами, которые встречаются в воротах печени и внепеченочных желчных структурах. Хирург должен хорошо знать нормальную анатомию и наиболее часто встречающиеся отклонения. Перед перевязкой или рассечением каждую анатомическую структуру нужно тщательно идентифицировать, чтобы избежать фатальных последствий. Желчный пузырь расположен на нижней поверхности печени и удерживается в своем ложе брюшиной. Линия, разделяющая правую и левую доли печени, проходит через ложе желчного пузыря. Желчный пузырь имеет форму грушевидного мешка длиной 8—12 см и диаметром до 4—5 см, емкость его составляет от 30 до 50 мл. Когда пузырь растягивается, его емкость может увелиш-таться до 200 мл. Желчный пузырь принимает и концентрирует желчь. В норме он голубоватого цвета, который образован комбинацией полупрозрачных стенок и содержащейся в нем желчи. При воспалении стенки мутнеют и полупрозрачность теряется. Желчный пузырь разделяют на три сегмента, не имеющие точного разграничения: дно, тело и воронку.
2. Тело желчного пузыря расположено задном, и при удалении от дна его диаметр прогрессивно уменьшается. Тело покрыто брюшиной не полностью, она связывает его с нижней поверхностью печени. Таким образом, нижняя поверхность желчного пузыря покрыта брюшиной, в то время как верхняя часть соприкасается с нижней поверхностью печени, от которой она отделена слоем рыхлой соединительной ткани. Через нее проходят кровеносные и лимфатические сосуды, нервные волокна, а иногда добавочные печеночные протоки. При холецистэктомии хирургу нужно разделить эту рыхлую соединительную ткань, что позволит оперировать с минимальной кровопотерей. При различных патологических процессах пространство между печенью и пузырем облитерировано. При этом часто травмируется паренхима печени, что приводит к кровотечению. 3. Воронка — это третья часть желчного пузыря, которая следует за телом. Диаметр ее постепенно уменьшается. Этот сегмент пузыря полностью покрыт брюшиной. Он находится в пределах печеночно-двенадцатиперстной связки и обычно выступает кпереди. Воронку иногда называют карманом Гартмана (Hartmann(. Но мы полагаем, что карман Гартмана — это результат патологического процесса, вызванного ущемлением конкремента в нижней части воронки или в шейке желчного пузыря. Это приводит к расширению устья и формированию кармана Гартмана, что, в свою очередь, способствует образованию спаек с пузырным и общим желчным протоками и затрудняет проведение холецистэктомии. Карман Гартмана нужно рассматривать как патологическое изменение, так как нормальная воронка не имеет формы кармана. Желчный пузырь состоит из слоя высоких цилиндрических эпителиальных клеток, гонкого фиброзно-мышечного слоя, состоящего из продольных, циркулярных и косых мышечных волокон, и фиброзной ткани, покрывающей слизистую оболочку. Желчный пузырь не имеет подслизистой и мышечно-слизистой оболочек. Он не содержит слизистых желез (иногда могут присутствовать единичные слизистые железы, количество которых несколько увеличивается при воспалении; эти слизистые железы располагаются почти исключительно в шейке). Фиброзно-мышечный слой покрыт слоем рыхлой соединительной ткани, через которую проникают кровеносные, лимфатические сосуды и нервы. Чтобы выполнить субсерозную холецистэктомию. необходимо найти этот рыхлый слой, который является продолжением ткани, отделяющей желчный пузырь от печени в печеночном ложе. Воронка переходит в шейку длиной 15—20 мм, образуя острый угол, открытый вверх. Пузырный проток соединяет желчный пузырь с печеночным протоком. При слиянии его с общим печеночным протоком образуется общий желчный проток. Длина пузырного протока 4—6 см, иногда она может достигать 10—12 см. Проток может быть коротким плп совсем отсутствовать. Проксимальный его диаметр обычно равен 2—2.5 мм, что несколько меньше его дистального диаметра, который составляет около 3 мм. Снаружи он кажется неравномерным и скрученным, особенно в проксимальной половине плп двух третях, из-за наличия внутри протока клапанов Гейстера (Heister). Клапаны Гейстера имеют полулунную форму и расположены в чередующейся последовательности, что создает впечатление непрерывной спирали. На самом деле клапаны отделены друг от друга. Клапаны Гейстера регулируют поток желчи между желчным пузырем и желчными протоками. Пузырный проток обычно соединяется с печеночным протоком под острым углом в верхней половине печеночно-двенадцатиперстной связки, чаще по правому краю печеночного протока, формируя пузырно-печеночный угол. Пузырный проток может входить в общий желчный проток перпендикулярно. Иногда он идет параллельно с печеночным протоком и соединяется с ним позади начальной части двенадцатиперстной кишки, в области поджелудочной железы, и даже в большом дуоденальном сосочке плп вблизи него, формируя параллельное соединение. Иногда он соединяется с печеночным протоком впереди плп позади него, входит в проток по левому краю плп на его передней стенке. Это вращение по отношению к печеночному протоку было названо спиральным сращением. Такое сращение может вызывать печеночный синдром Mirizzi. Изредка пузырный проток впадает в правый плп левый печеночный проток. Хирургическая анатомия печеночного протокаЖелчные протоки берут свое начало в печени в виде желчных канальцев, которые получают желчь, выделяемую печеночными клетками. Соединяясь между собой, они образуют протоки все большего диаметра, формируя правый и левый печеночный протоки, идущие, соответственно, из правой и левой долей печени. Обычно, выходя из печени, протоки соединяются и формируют общий печеночный проток. Правый печеночный проток обычно больше расположен внутри печени, чем левый. Длина общего печеночного протока очень изменчива и зависит от уровня соединения левого и правого печеночных протоков, а также от уровня его соединения с пузырным протоком для формирования общего желчного протока. Длина общего печеночного протока обычно составляет 2—4 см, хотя и длина в 8 см — не редкость. Диаметр общего печеночного и общего желчного протоков чаще всего составляет 6—8 мм. Нормальный диаметр может достигать 12 мм. Некоторые авторы показывают, что протоки нормального диаметра могут содержать конкременты. Очевидно, имеется частичное совпадение размера и диаметра нормальных и патологически измененных желчных протоков. У пациентов, подвергшихся холецистэктомии, а также у пожилых людей диаметр общего желчного протока может увеличиваться. Печеночный проток поверх собственной пластинки, содержащей слизистые железы, покрыт высоким цилиндрическим эпителием. Слизистая оболочка покрыта слоем фиброэластической ткани, содержащей некоторое количество мышечных волокон. Mirizzi описал сфинктер в дистальной части печеночного протока. Поскольку мышечные клетки не бьши найдены, он назвал его функциональным сфинктером общего печеночного протока (27, 28, 29, 32). Hang (23), Geneser (39), Guy Albot (39), Chikiar (10, 11), Hollinshed и другие авторы (19) продемонстрировали наличие мышечных волоки в печеночном протоке. Для выявления этих мышечных волокон после получения образца необходимо немедленно перейти к фиксации ткани, поскольку в желчном и панкреатическом протоках быстро быстро наступает аутолиз. Помня об этих предосторожностях, вместе с доктором Zuckerberg мы подтвердили присутствие в печеночном протоке мышечных волокон. Видео урок анатомии внепеченочных желчных путейПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.» Оглавление темы «Хирургия желчных путей.»: |
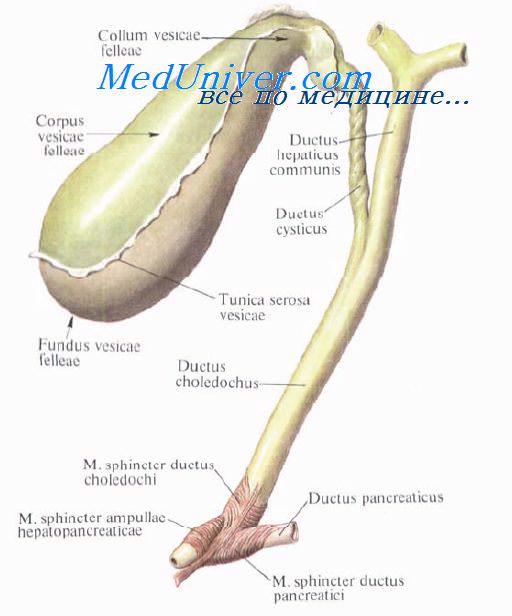
Желчный пузырь, vesica biliaris [fellea], — представляет собой тонкостенный полый орган для накопления и концентрации желчи, которая периодически поступает в двенадцатиперстную кишку после сокращения и расслабления стенки желчного пузыря и расслабления замыкателей [сфинктеров]. Кроме того, желчный пузырь регулирует и поддерживает на постоянном уровне давление желчи в желчных протоках. Он имеет грушевидную форму и размещается на висцеральной поверхности печени в собственной ямке, fossa vesicae felleae на нижней поверхности печени. Здесь с помощью соединительной ткани он плотно срастается с ямкой пузыря. Желчный пузырь со стороны брюшной полости покрыт брюшиной. Длина желчного пузыря составляет от 8 до 14 см, ширина — 3-5 см; содержание — 40-70 см3. В желчном пузыре различают дно, fundus vesicae biliaris; шейку, collum vesicae biliaris; и тело, corpus vesicae biliaris. Шейка желчного пузыря переходит в пузырный проток, ductus cysticus. Стенка желчного пузыря состоит из трех слоев: слизистого, tunica mucosa, мышечного, tunica muscularis, и адвентициальной оболочки, tunica adventitia.
Слизистая оболочка, tunica mucosa, желчного пузыря тонкая и образует многочисленные складки, она выстелена высоким призматическим эпителием с исполосованной каймой. В области шейки она образует несколько спиральных складок, plicae spirales (Heisteri). В подслизистой основе шейки пузыря размещены воротниково-трубчатые железы.
Мышечная оболочка, tunica muscularis, желчного пузыря образована одним круговым слоем гладких мышц, которые значительно выделяются в области шейки и непосредственно переходят в мышечный слой пузырного протока. В области шейки пузыря мышечные элементы образуют замыкатель [сфинктер Люткенса].
Адвентициальная оболочка, tunica adventitia, построена из плотной волокнистой соединительной ткани, в ней содержится много толстых эластичных волокон, которые образуют сетки.
Топография желчныого пузыря
Дно желчного пузыря проецируется на переднюю брюшную стенку между боковым краем прямой мышцы живота и краем правой реберной дуги, что соответствует
IX реберному хрящу. В отношении к позвоночнику желчный пузырь проецируется на уровне LI-LII, при высоком расположении — на уровне ThXI. а при низком — на уровне LIV. Нижняя поверхность желчного пузыря прилегает к передней стенке, pars superior duodeni; дело к нему прилегает правым изгибом ободочной кишки, flexura coli dextra; сверху его покрывает правая доля печени. Брюшина покрывает желчный пузырь неравномерно. Дно пузыря покрыто со всех сторон брюшиной, а тело и шейка — только с трех сторон (снизу и по бокам). Встречаются случаи, когда желчный пузырь имеет самостоятельную брыжейку (при внепеченочными его расположении).
Варианты взаиморасположения пузырного и совместного печеночного протока
Различают следующие варианты взаиморасположение пузырного и общего печеночной протока:— Типичное взаиморасположение;
— Краткий пузырный проток;
— Краткий общий печеночный проток;
— Пузырный проток перекрещивает общий печеночный пролив спереди;
— Пузырный проток перекрещивает общий печеночный пролив сзади;
— Пузырный проток и совместный печеночный проток расположены рядом на некотором расстоянии;
— Раздельное впадение общего печеночного и пузырного протока в двенадцатиперстную кишку (желчь проходит в желчный пузырь через ходы Лушки).
Иногда все три протока впадают в двенадцатиперстную кишку отдельно. Наблюдаются случаи, когда желчный проток соединяется с дополнительный протоком поджелудочной железы. Перечисленные анатомические варианты имеют большое значение при анализе причин выведения желчи и панкреатического сока в двенадцатиперстную кишку и при оперативных вмешательствах на желчных протоках.
Кровоснабжение.
Желчный пузырь кровоснабжается из желчепузырных артерий, a. cystica (ветвь a. hepatica propria). Эта артерия имеет важное хирургическое значение при операции удаления желчного пузыря, holecystectomia. Ориентиром для нахождения и перевязки ее является треугольник Калота (tr. Calot). Его границы: справа — пузырный проток, ductus cysticus; слева — общий печеночный проток, ductus hepatis communis, сверху — основа печени. В нем размещены собственная печеночная артерия, a.hepatica propria, желчепузырная артерия, a. cystica, и лимфатический узел пузырного протока. Венозный отток от желчного пузыря осуществляется по 3-4 венах, расположенных на его сторонах, которые вливаются в внутрипеченочные ветви воротной вены.
Лимфатические сосуды.
В стенке желчного пузыря (слизистой и серозной оболочках) содержатся сетки лимфатических сосудов. В подслизистой основе также является сплетение лимфатических капилляров. Капилляры аностомозують с поверхностными сосудами печени. Отток лимфы осуществляется в печеночные лимфатические узлы, nodi lymphatici hepatici, расположенные у шейки желчного пузыря в воротах печени и вдоль общего желчного протока, а также в лимфатическое русло печени.
Иннервация.
Желчный пузырь иннервируется из печеночного нервного сплетения, pl. hepaticus, образованного ветвями брюшного сплетения, переднего блуждающего нерва, диафрагмальных нервов и ветвями желудочного нервного сплетения.
Внепеченочные желчные протоки
Различают такие внепеченочные протоки:
— Общий печеночный проток, который образуется слиянием правым и левым печеночным протоком;
— Пузырный проток, который отводит желчь из желчного пузыря;
— Общий желчный проток, который образуется от слияния общей печеночной и пузырной проток.
Совместный печеночный проток, ductus hepatis communis, — образуется от слияния правым и левым печеночным протоком, ductus hepatis dexter et sinister, в правой половине ворот печени, спереди от бифуркации воротной вены. Длина общего печеночного пролива взрослого человека составляет 2,5-3,5 см, диаметр — 0,3-0,5 см. Она проходит в составе печеночно-двенадцатиперстной связки, lig. hepatoduodenal, соединяется с пузырным протоком, вследствие чего образуется общий желчный проток, ductus choledochus [biliaris].
Пузырный проток, ductus cysticus, — берет начало от шейки желчного пузыря. Ее длина в среднем составляет 4,5 см; диаметр — 0,3-0,5 см. Пролив проходит справа налево вверх и вперед и под острым углом сливается с общим печеночным проливом. Мышечная оболочка пузырного протока состоит из двух слоев — продольного и кругового. Слизистая оболочка образует спиральную складку, plica spiralis (Heisteri). Взаиморасположение пузырного протока и общей печеночной значительно варьирует, что следует учитывать при операциях на желчных путях.
Совместный желчный проток, ductus choledochus [biliaris], образуется от слияния пузырного и общего печеночной пролива и проходит в печеночно-двенадцатиперстной связке, lig. hepatoduodenale, справа от общей печеночной артерии. Ее длина составляет 6-8 см. Общий желчный проток соединяется с протоком поджелудочной железы и открывается на задней стенке (средняя треть) в нисходящей части двенадцатиперстной кишки на большом сосочке двенадцатиперстной кишки, papilla duodeni major (Vateri). На месте соединения проток образуется расширение — печеночно-поджелудочная ампула, ampulla hepatopancreatica [biliaropancreatica]. Встречаются несколько типов (вариантов) отношения общего желчного протока и панкреатического в местах их впадения в двенадцатиперстную кишку. Протоки открываются на большом сосочке без образования ампулы или, объединяясь, с образованием ампулы. В рамках печеночно-поджелудочной ампулы содержится частичная или полная перегородка. Встречаются варианты, когда общий желчный проток и дополнительный проток поджелудочной железы, ductus pancreaticus accesorius, открываются самостоятельно. Представленные анатомические варианты отношение общего желчного протока и панкреатического имеют большое значение при нарушений выведение желчи и панкреатического сока в двенадцатиперстную кишку.
В стенке протока перед ампулой размещен мышцу-замыкатель, m. sphincter ductus choledochi, или сфинктер Бойден (Boyden) (PNA), а в стенке печеночно-поджелудочной ампулы — вторая мышцу-замыкатель, m. sphincter ampullae hepatopancriaticae s. sphincter (Oddi).
Сокращение мощного сфинктера Бойден, ограничивающий предампулярную часть общего желчного протока, закрывает путь отхождения желчи в двенадцатиперстную кишку, вследствие чего желчь по пузырному пути поступает в желчный пузырь. Мышцы-фиксаторы находятся под влиянием вегетативной иннервации и регулируют прохождение желчи (печеночной или пузырной) и поджелудочного сока в двенадцатиперстную кишку. В регуляции выведения желчи принимают участие и гормоны пищеварительной системы (холецистокинин — панкреозимин), которые образуются в слизистой оболочке желудка и толстой кишки. Наряду с анатомическими особенностями строения внепеченочных желчных протоков важное значение имеет последовательность отхождения желчи в двенадцатиперстную кишку. Известно, что при расслаблении сфинктера общего желчного протока сначала отходит желчь из желчного пузыря (пузырная желчь), а впоследствии поступает светлая желчь (печеночная), которая заполняла желчные протоки. Последовательность отхождения желчи составляет основу диагностики и лечения (дуоденальное зондирование) воспалительных процессов в желчных протоках. В клинической (хирургической) практике общий желчный проток разделяют на четыре части (отрезки): супрадуоденальный (расположенную над двенадцатиперстной кишкой в lig. Hepatoduodenal); ретродуоденальный (находящийся в верхней части двенадцатиперстной кишки, pars superior duodeni); ретропанкреатична — 2,9 см (расположенного за головкой панкреаса, а иногда в ее паренхиме) и интрамуральные (расположенную в задней стенке, pars descendens duodeni).
Рентгенография желчного пузыря и желчных путей
Сейчас для изучения функционального состояния желчного пузыря и проходимости желчных путей применяют специальные искусственные методы исследования: холецистографии и холангиохолецистографию (холеографию). При этом контрастные вещества (соединения йода: билитраст, билигност, билиграфин и др.). Вводят перорально, внутривенно или с помощью фиброгастроскопа зондируют устья общего желчного протока через сосочек Фатера для получения контрастирования протоков. Введение контрастных веществ основано на способности печени выделять с желчью введенные в кровь соединения с содержанием йода. Этот способ получил название выделительной холецистографии. Пероральный способ исследования основан на способности печени и желчного пузыря собирать и накапливать введенные контрастные вещества.
На рентгенограммах после выполненной холецистографии изучают положение, форму, контуры и структуру тени желчного пузыря. Для определения функционального состояния желчного пузыря изучают его растяжимость и моторику. С этой целью сопоставляют его величину на снимках до и после холецистокинетичного влияния.
Холецистография позволяет выявить аномалии желчного пузыря (положение, число, форму и строение). Аномалии положения желчного пузыря разнообразны. Он может находиться на нижней поверхности левой доли печени, в поперечной борозде, на месте круглой связки. Наиболее часто встречаются аномалии формы желчного пузыря в виде перетяжек и перегибов, иногда по форме, он напоминает «фригийский колпак» (М. Д. Седьмой).
На рентгенограммах после проведенной внутривенной выделительной холангиопанкреатографии (холеографии) определяют: положение, форму, диаметр, контуры и структуру тени внутренних внепеченочных желчных путей. В дальнейшем определяют срок появления контрастной желчи в шейке желчного пузыря. При холеографии используют томографию желчных путей, что позволяет уточнить диаметр, форму, состояние дистального отдела общего желчного протока и наличие конкрементов.
При холеографии наблюдаются разнообразные аномалии положения желчных протоков и пузырного протока. Число желчных протоков подлежит колебаниям (Л. Д. Линденбратен, 1980).
Ультразвуковое исследование (УЗИ) желчного пузыря
Продольное сканирование желчного пузыря осуществляют под углом 20-30 ° относительно сагиттальной оси тела. Поперечное сканирование осуществляют, перемещая сканер от мечевидного отростка грудины в направлении к пупку. В норме желчный пузырь (продольное сканирование) оказывается как четко контурированные ехонегативное образование, свободное от внутренних структур. Желчный пузырь может иметь грушевидную, овоидно или цилиндрическую форму. Он расположен в правой верхней части живота, regio hypochondrica. На поперечной и косой сканограмме желчный пузырь имеет круглую или овоидную форму. Дно желчного пузыря (самая широкая его часть) расположена спереди и латерально относительно шейки пузыря.
Шейка направлена к воротам печени, то есть назад и присредне. На месте перехода тела в шейку хорошо оказывается изгиб. Размер желчного пузыря колеблется в широких пределах: длина — от 5 до 12 см, ширина — от 2 до 3,5 см, толщина стенки — 2 мм. У детей дно желчного пузыря редко выступает из-под края печени. У взрослых и пожилых людей оно может располагаться на 1-4 см ниже, а у людей старшего возраста — выступать на 6 см (И. С. Петрова, 1965). Эхографию желчного пузыря проводят для выявления аномалий развития и диагностики различных заболеваний (холелитиаз, эмпиема, холестероз и др.).. По данным (David J. Allison и соавт.), Ультразвуковое исследование состояния желчного пузыря дает 90-95% вероятности.
Компьютерная томография (КТ) желчного пузыря и желчных путей
Компьютерная томография позволяет дифференцировать желчный пузырь и систему желчных протоков без предварительного контрастирования рентгеноконтрастными веществами. Желчный пузырь визуализируется в виде закругленного или овального образования, которое расположено рядом с медиальным краем правой доли печени, или в толще паренхимы правой доли по ее медиальному краю. Пузырный проток оказывается фрагментарно, что не позволяет определить четко место впадения его в общий желчный проток. Менее чем у 30% здоровых лиц при КТ выявляются частичные внутрипеченочные и внепеченочные желчные протоки. Внепеченочные желчные протоки на томограммах имеют круглое или овалообразное сечение диаметром 7 мм.
Кровоснабжение
внепеченочных желчных протоков осуществляется многочисленными ветвями собственно печеночной артерии. Венозный отток осуществляется от стенок протоков в воротную вену.
Лимфа
оттекает от желчных путей по лимфатическим сосудам, расположенных вдоль проток, и вливается в печеночные лимфатические узлы, расположенные вдоль воротной вены.
Иннервация
желчных путей осуществляется ветвями печеночного сплетения, plexus hepaticus.



