В ложе желчного пузыря определяются металлические скрепки
Консультация
Здравствуйте! меня зовут Людмила Александровна. Хочу Вам задать вопрос вот по какому поводу. В 2014 году мне была сделана операция по удалению желчного пузыря из- за образования камня. В 2017 году девятого ноября проходила УЗИ где хирург после всего направил на МСКТ брюшной полости. Были обнаружены металлические скобки. Я обратилась в Читинскую Академию здоровья из- за боли в районе печени где это было обнаружено. Нормально ли это?
+
Медицинская консультация
Гарантированный ответ в течение часа
По данному вопросу консультацию проводят практикующие врачи. Медицинское образование проверено администрацией сайта. Сервис несёт полную моральную и юридическую ответственность за качество консультаций. После удаления желчного пузыря обнаружены скобки. консультация врача на тему дается в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний. По возможности, будьте готовы ответить на дополнительные вопросы. В противном случае консультация будет дана на основе указанной в вопросе информации и иметь предположительный характер. Не занимайтесь самолечением, консультация врача онлайн не заменяет очный осмотр.
Ответы врачей
Здравствуйте, Людмила Александровна Янтули
При проведении холецистэктомии достаточно часто используются специальные металлические скобки (клипсы), которые накладываются на пузырный проток. Эти клипсы изготовлены, как правило, из тантала или титана. Если Вас беспокоит вопрос- можно ли было проводить МСКТ — да, наличие танталовых титановых скобок не является противопоказанием для данного метода обследования. Никакой опасности для Вас проведенное обследование не несет.
Отзыв
Клипсы или зажимы («скобки») в ходе операции по удалению любого органа накладываются на артерии и вены, питающие орган. При проведении холецисэктомии клипсы чуть большего размера (чем сосудистые) накладываются на пузырный проток.
В данном случае, в ходе проведения холецистэктомии (удаления желчного пузыря) были наложены зажимы на сосуды, вместо их ушивания.
Клипирование сосудов является современной техникой проведения хирургического вмешательства. Ведь, часто после хирургического ушивания сосудов и протока, шов не состоятельный — часто это главная причина кровотечений в послеоперационном периоде .
Зажимы изготовлены из инертного материала — специального титанового сплава. Он не вызывает дисбаланса микроэлементов в организме (инертный), не выявляются при металлодетекции (на вокзалах или в аэропортах). Наличие титановых зажимов на сосудах не является противопоказанием к проведению МРТ — они не нагреваются в магнитном поле.
В целом, зажимы никаким образом не могут причинить какой- либо вред организму. Дискомфорта они, также, не могут вызвать, при условии, что нет воспаления и/или увеличения в размерах печени.
Отзыв
При удалении желчного пузыря (лапароскопичесим методом) в современной медицине используются либо тенталовые либо титановые скрепки, которые накладываются на пузырный проток. Вы можете узнать этот факт у своего лечащего врача.
Если тенталовые либо титановые , то нет повода для беспокойства, так как данные материалы не должны влиять на организм и можно проводить МРТ (обязательно указывайте об этом врачу).
По поводу болей в печени — нужно искать другую причину и обследоваться.
Отзыв
При удалении желчного пузыря (холецистэктомии) часто используют клипсы (скобки). Их применяют для пережатия пузырного протока в ходе операции.
Скобки изготовляют чаще всего из титана. Данный сплав не оказывает негативного влияния на организм, поэтому не представляет опасности, находясь в брюшной полости.
Наличие металлических клипс не является противопоказанием для проведения МСКТ.
Дискомфорт в области печени связан скорее всего с воспалительным процессом или увеличением печени (растяжением капсулы печени).
Отзыв
В 2010 мне удалили желчный пузырь, титановая типа стоит. С момента удаления мне всё хуже. Алт 120, Аст 150, Ггт 200, хронический панкреатит, я не употребляю спиртного. Лежу в госпитале на обследовании, терапевт говорит печень разрушается, явных причин нет. У меня аллергия на металлы, может ли быть реакция на типсу? Я слышала, что это явление не такое уж и редкое, аллергия на титан. И можно ли её удалить, либо заменить на какую- то другую?
Ольга — 2019-04-17 11:22:37
Оставьте отзыв о нашем сервисе
Нам важно знать ваше мнение. Оставьте отзыв о нашем сервисе
После удаления желчного пузыря происходит некоторое преображение эхографической картины оставшихся отделов желчновыводящей системы, обусловленной рядом причин, в том числе, изменением их функциональной нагрузки и предшествовавшей патологией. Для удобства рассмотрения можно разделить описание на две зоны: изменения ложа желчного пузыря и изменения собственно протоковой системы. Необходи отметить, что 30-40% случаев существенных изменений может быть не зафиксировано.
Изменения зоны ложа желчного пузыря заключаются в сдвигах, вызванных нарушением анатомо-топографических взаимоотношений, и развитии осложнений послеоперационного периода.
После холецистэктомии без учета осложнений в ложе желчного пузыря могут выявляться:
— эхонегативное жидкостное образование с однородным содержимым, неровными контурами, без капсулы, с эффектом дистального псевдоусиления;
— послеоперационая серома — небольшое скопление серозной жидкости, в последствии медленно рассасывающиеся. Одним из главных отличительных признаков от абсцесса является отсутствие инфильтративных изменений вокруг и соответствующей клинической картины;
— гиперэхогенные участки, в том числе с линейными гиперэхогенными структурами, дающими эффект реверберации или акустического ослабления,
— участки фиброза, спайки, металлические скрепки; объемная структура типа «кокарды» (в зависимости от направления среза) с гипоэхогенным ободком и неоднородным внутренним содержимым, включая пузырьки газа с реверберацией, — подпаянная в опустевшее ложе желчного пузыря петля кишки;
— объемная жидкостная структура, по своим признакам практически неотличимая от желчного пузыря — эктазированная культя шейки удаленного желчного пузыря при высокой перевязке либо дилатированный фрагмент пузырного протока.
При осложнении послеоперационного периода чаще всего в области ложа желчного пузыря выявляется либо воспалительный инфильтрат с абсцедированием или без него, либо следствие несостоятельности швов. Воспалительный инфильтрат эхографически выглядит как зона смешанной (в большинстве случаев с преобладанием повышенной) эхогенности, с неоднородной внутренней структурой, нечеткими, несколько «размытыми» контурами. В инфильтрате могут выявляться, и очень часто так и бывает, петли кишечника. Появление там же нечетко очерченной гапоанэхоидной зоны может свидетельствовать о развитии процесса абсцедирования с формированием впоследствии полноценного абсцесса брюшной полости с подпеченочной локализацией.
Ультразвуковые признаки подпеченочного абсцесса мало отличаются от абсцессов другой локализации и заключаются в выявлении эхонегативного, содержащего жидкость образования с неоднородной внутренней структурой (часто с содержанием внутри тканевого детрита в виде взвешенных элементов средней и повышенной эхогенности и пузырьков газа) и нечеткими, неровными внешними контурами.
Как уже отмечено, если абсцесс созревает в сформированном инфильтрате, то он располагается внутри последнего. Если же процессы абсцедирования и формирования инфильтрата идут одновременно, то абсцесс может находиться в непосредственном контакте с тканью вентральной поверхности печени.
При несостоятельности швов эхография выявляет последствия в виде скопления относительно больших количеств жидкости под, вентральной поверхностью печени, между печенью и почкой, печенью и поджелудочной железой. Данные скопления в большинстве случаев бывают осумкованы, поэтому не носят разлитого характера.
Изменения протоковой системы обычно при отсутствии осложнений заключаются в умеренном расширении холедоха, общего печеночного протока и главных долевых протоков, так как они частично принимают на себя функцию желчного пузыря как резервуара желчи. При этом диаметр холедоха не превышает 8-11 мм, общего печеночного протока — 5-8 мм, главных долевых протоков — 3-5 мм. Другие особенности (степень и характер расширения) обычно связаны с предшествующими изменениями. При осложненном течении могут выявляться разнообразные изменения, соответствующие характеру осложнений, например, острый гнойный холангит, склерозирующий холангит, холедохолитиаз и т.д.
Огромная важность ультразвукового исследования в данном случае заключается в возможности динамичного и высокоинформативного контроля в режиме реального времени, своевременного выявления осложнений, оценки эффективности лечебных мероприятий и положения дренажей, проведения манипуляций под контролем ультразвука.
Ультразвуковые признаки доброкачестенных опухолевых поражений желчевыводящей системы.
Полипоз желчного пузыряявляется одним из наиболее распространенных опухолевых поражений желчевыводящей системы. Полипы желчного пузыря обычно не представляют собой неразрешимой диагностической задачи, кроме случаев дифференциальной диагностики с мелкими конкрементами, злокачественными опухолями небольших размеров, сгустками желчи и т.п. По эхографической картине полипы можно дифференцировать на холестериновые, аденоматозные и смешанные.
— холестериновые полипы эхографически выявляются как округло-овальные гиперэхогенные объемные образования, интимно прилегающие к одной из стенок (в некоторых случаях удается визуализировать ножку-основание), имеющие несколько бугристые контуры и достаточно однородную структуру. Акустической тени полипы не дают и не смещаются при изменении положения тела;
— аденоматозные полипы эхографически отличаются от холестериновых средней эхогенностью и более четкой визуализацией внутренней структуры, которая является в большинстве случаев однородной. Остальные признаки остаются прежними;
— смешанные полипы чаще всего представляют собой аденоматозные полипы средней эхогенности с гиперэхогенными участками. Полипы желчного пузыря могут быть как единичными, так и множественными. Довольно часто полипы желчного пузыря комбинируются с полипами ЖКТ (желудок, прямая кишка). Размеры выявляемых при эхографии полипов колебаются от 1-3 до 15-20 мм.
Дифференциальная диагностика полипов базируется на собственно эхографической картине — форма, размеры, эхогенность, структура, подвижность, и наблюдении в динамике.
Немалигнизированные полипы увеличиваются в размерах медленно, не имеют в большинстве случаев широкого основания.
Гиперпластические холецистопатии — группа невоспалительных гиперпластических и дегенеративных заболеваний желчного пузыря, в которую входят: аденомиоматоз, холестероз, липоматоз, фиброматоз, невроматоз;
—аденомиоматозжелчного пузыря характеризуется пролиферацией эпителия с псевдожелезистыми структурами и синусами Рокитанского-Ашоффа. В эхографической картине при аденомиоматозе выявляется утолщение стенки желчного пузыря с мелкими эхонегативными включениями (синусами), в некоторых срезах открывающимися в полость желчного пузыря. В ряде случаев вместо эхонегативных включений визуализируются мелкие гиперэхогенные включения иногда с акустической тенью или эффектом реверберации — мелкие конкременты, пузырьки газа, сгустки желчи или полипоидные разрастания. расположенные внутри синусов Рокитанского-Ашоффа. Мелкие полипы могут выявляться также и в полости желчного пузыря. Возможные варианты распространенности процесса — диффузный, сегментарный, очаговый. Точность диагноза пребывает в зависимости, не говоря о качестве ультразвукового прибора, от степени выраженности и характера распространенности процесса;
—холестерозжелчного пузыря — аномальное накопление холестерина в стенке последнего с симптомом «земляничного желчного пузыря» — множественные мелкие (до 1 — 3 мм) гиперэхогенные участки. Иногда холестероз может быть ошибочно диагностирован как желчекаменная болезнь. Дифференциальная диагностика основывается на особенностях морфологических изменений — расположение в толще стенки, несмещаемость, отсутствие акустической тени;
— нейрофиброматоз и липоматозжелчного пузыря — крайне редкие патологические состояния, с трудом выявляемые при ультразвуковом исследовании ввиду скудности эхографической картины — незначительные или множественные изменения стенки желчного пузыря с изменением ее эхогенности и структуры.
Злокачественные опухоли желчного пузыря и общего желчного протока
Рак желчного пузыря также достаточно редкое заболевание, встречающееся преимущественно у женщин. Возникает чаще всего на фоне хронического холецистита и желчнокаменной болезни. Выраженная вариабельность эхографический картины рака желчного пузыря часто обусловлена не только особенностями роста, но и большим разнообразием эхографических видов опухоли. Опухоль желчного пузыря всегда исходит из его стенки. По степени прорастания стенки и преимущественному направлению роста опухоли можно условно разделить на 4 группы — эндофитные, интрафильтративные, экзофитные и смешанные:
—эндофитные опухоли,исходящие из внутренних листков стенки желчного пузыря, располагаются преимущественно в полости последнего. Структура опухоли чаще всего неоднородная, эхогенность обычно порышенная, однако в некоторых случаях опухоль может быть гипо- и даже анэхогенной, что существенно затрудняет ее выявление. Контуры обычно неровные, бугристые, придающие образованию вид «цветной капусты». Очень часто внутри опухоли выявляются конкременты, также затрудняющие диагностику данного заболевания.
— инфилыпративные опухоли прорастают толщу стенки желчного пузыря и вызывают ее утолщение либо на ограниченном участке, либо на всем протяжении. Эхографически опухоль может быть средней или пониженной эхогенности с неоднородной структурой. Характер изменений требует проведения дифференциальной диагностики с хроническим холециститом и другими гиперпластическими процессами;
— экзофитные опухоли, также исходя из стенки желчного пузыря, имеют вектор распространения, направленный наружу, и прорастают окружающие органы и ткани. Чаще такие варианты опухоли локализируются в области шейки и передней стенке. Эхографические признаки такие же, как и в предыдущих вариантах. Учитывая особенности распространения, необходимо дифференцировать данный вариант в частности с лимфоидной инфильтрацией ложа желчного пузыря и ворот печени, что может
встретиться при лимфопролиферативных процессах;
— смешанный вариант роста опухоли включает в себя особенности предыдущих.
Помимо одного из вариантов опухоли, описанных выше, в желчном пузыре могут присутствовать конкременты различного размера, обладающие характерными акустическими признаками (за исключением, пожалуй, только находящихся непосредственно в толще опухоли), и сгустки желчи. В эхографической картине рака желчного пузыря наиболее сложным моментом является дифференциальная диагностика. Дифференцировать рак желчного пузыря приходится с метастазами в желчный пузырь, хроническим холециститом и желчнокаменной болезнью, полипозом, гиперпластическими процессами, сгустками замазкообразной желчи, утолщением стенки желчного пузыря при ряде других заболеваний.
Рак общего желчного протока — один из редких видов злокачественного поражения желчновыводящей системы. Холангиокарциномы в большинстве случаев имеют медленный инфильтрирующий стенку рост и до наступления обструкции протока практически не выявляется при эхографии. В редких случаях халангиокарцинома может выглядеть как папиллярное или по липоидное образование с преимущественным расположением в просвете протока. Структура данных опухолей может казаться достаточно однородной при небольших размерах и неоднородной при достижении опухолью размеров более 10 мм в диаметре. Эхогенность колеблется от сопоставимой с паренхимой печени до повышенной. Контуры опухоли обычно неровные, фестончатые и нечеткие. Вторичными признаками, заставляющими искать первопричину, являются расширение выше расположенных желчевыводящих протоков, увеличение желчного пузыря и общеклинические проявления. Опухоли Клацкина, располагающиеся в общем печеночном протоке у слияние правого и левого долевых протоков, не имеют сколько-нибудь существенных особенностей эхографической картины и вторичных признаков.
Помимо рака желчевыводящих протоков к билиарной гипертензии, связанной с обструкцией желчевыводящих протоков объемным солидным образованием, могут привести также метастазы в лимфатические узлы по ходу печеночно-двенадцатиперстной связки, метастазы непосредственно в стенку холедоха, увеличение лимфатических узлов данного региона при некоторых лимфопролиферативных заболеваниях.
Дата добавления: 2015-10-22; просмотров: 7925; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 9007 — | 7278 — или читать все…
Читайте также:
Оглавление темы «Лапароскопические операции на желчном пузыре и желчных путях»:
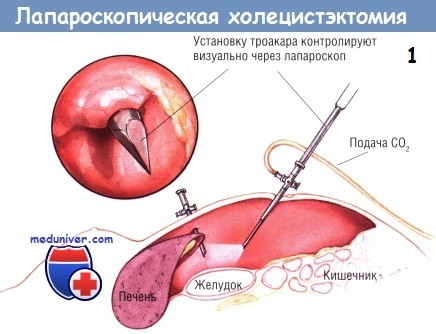
- Показания для лапароскопической холецистэктомии
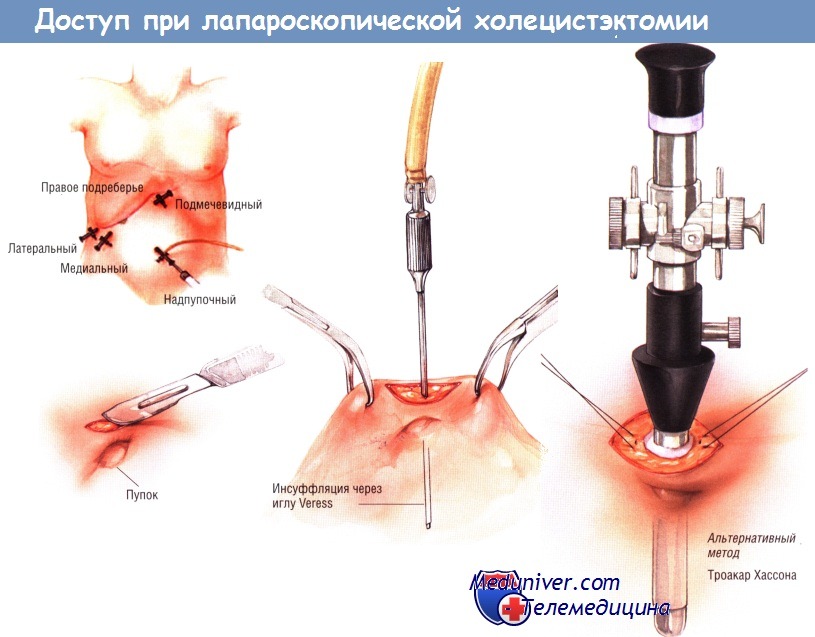
- Какой доступ при лапароскопической холецистэктомии? Методика
- Ход операции лапароскопического удаления желчного пузыря — холецистэктомии
- Ход операции ревизии желчных путей через чреспузырный лапароскопический доступ
- Ход операции ревизии желчных путей через холедох при лапароскопии
Ход операции лапароскопического удаления желчного пузыря — холецистэктомии
При минимальном воспалении желчного пузыря лучше использовать зажимы без зубчиков, поскольку они менее склонны перфорировать истончённую стенку этого органа. Однако при воспалении, приводящем к утолщению стенки желчного пузыря, для её захвата и ретракции удобнее зубчатые зажимы. Самый латеральный зажим обычно применяют для захватывания дна желчного пузыря. У некоторых больных возникают трудности при осмотре желчного пузыря.
В этих случаях через троакар под мечевидным отростком проводят диссектор, которым можно приподнять край печени и создать экспозицию дна желчного пузыря. После надёжного захватывания дна желчного пузыря его приподнимают кверху, в сторону правого плеча.
У многих больных встречают плащевидные спайки между сальником, двенадцатиперстной кишкой и поперечной ободочной кишкой, прикрепляющиеся к нижней границе желчного пузыря. Эти спайки отодвигают вниз тупым путём, используя либо диссектор, либо крючок диатермокоагулятора, либо ножницы. После обнажения всей брюшинной поверхности желчного пузыря второй зажим накладывают на тело желчного пузыря около шейки. Ретракцию этим инструментом направляют латерально, по направлению к брюшной стенке.
Такой манёвр обеспечивает экспозицию пузырного протока и позволяет оттянуть его от общего желчного протока. Однако следует избегать форсированных манипуляций, чтобы не порвать желчный пузырь и предупредить попадание желчи и конкрементов в брюшную полость. Если же разрыв возникнет, его можно закрыть зажимом либо клипсой, либо швом, завязываемым лапароскопическими инструментами.
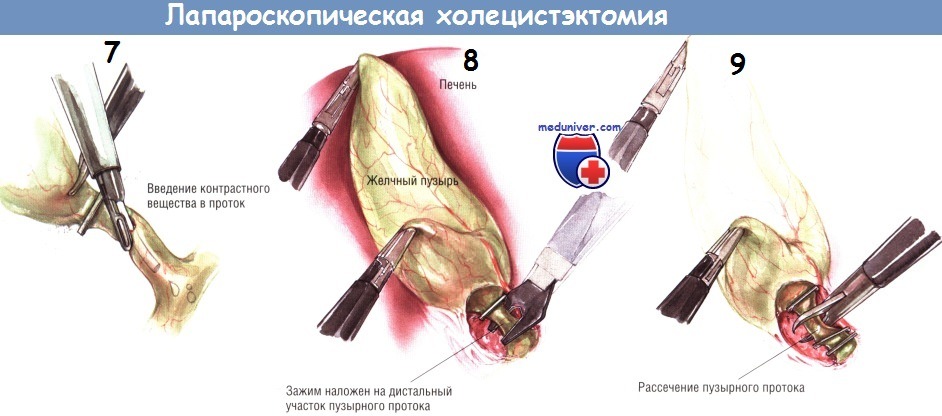
Плёнчатые спайки над пузырным протоком лучше всего устранять тупым путём при помощи диссектора с небольшой кривизной, введённого через троакар под мечевидным отростком. Обычно эти спайки бывают бессосудистыми. Если кровотечение всё же возникнет, его можно остановить диатермокоагулятором, подключённым к зажиму. Диссекцию начинают около желчного пузыря и постепенно продвигаются к месту слияния пузырного и общего желчного протоков. Продолжают циркулярную препаровку пузырного протока, пока он не обнажится полностью.
Бранши диссектора раскрывают как параллельно, так и перпендикулярно пузырному протоку, очищая необходимое пространство. Обычно это удаётся сделать, вводя и выводя диссектор из этого пространства несколько раз для того, чтобы в последующем не возникли трудности при манипуляциях клипатором.
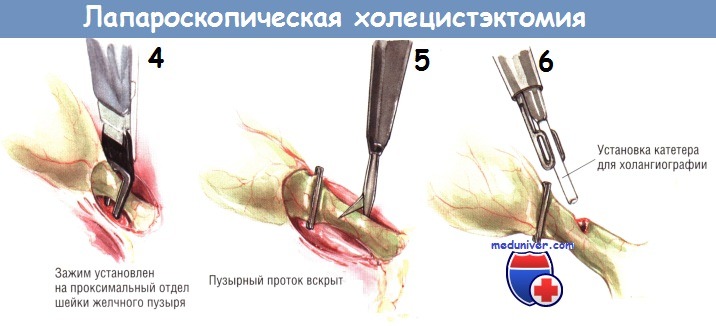
Показания к холангиографии во время лапароскопической холецистэктомии — те же, что и при открытой холецистэктомии. Некоторые хирурги считают, что рутинная холангиография необходима при выполнении лапароскопической холецистэктомии. Такое мнение возникло в связи с увеличением количества ранений желчных путей во время этих операций. Однако, по мнению авторов, показания к холангиографии во время лапароскопической холецистэктомии не отличаются от таковых при открытой операции и возникают при подозрении на холедохолитиаз или неясности анатомии протоков.
Чтобы выполнить интраоперационную холангиографию во время лапароскопической холецистэктомии, шейку желчного пузыря клипируют одиночной скобкой в области её перехода в пузырный проток. Эту клипсу накладывают для предупреждения подтекания желчи из пузыря при рассечении пузырного протока.
После наложения клипсы через троакар под мечевидным отростком проводят небольшие тонкие ножницы, ими делают маленькую насечку на передневерхней поверхности пузырного протока.

О попадании в просвет протока свидетельствует вытекание небольшого количества желчи из образовавшегося отверстия. В него вводят катетер для холангиографии, который в большинстве случаев легко удаётся провести по пузырному протоку до места его слияния с общим желчным протоком. После этого выполняют холангиографию. При лапароскопической холецистэктомии адекватное контрастирование возможно лишь под контролем флюороскопа, поскольку на одиночной рентгенограмме на тень желчных протоков могут наслаиваться тени от множества металлических инструментов. На хорошей холангиограмме должно быть видно не только заполнение дистальной части общего желчного протока и пассаж контраста в двенадцатиперстную кишку, но и тень проксимальных отделов желчного дерева.
Самая частая ошибка, приводящая к ранению общего желчного протока при лапароскопической холецистэктомии, — неверная идентификация общего желчного или общего печёночного протока как пузырного протока. В этом случае при холангиографии ошибочно наложенная клипса будет пережимать общий желчный или печёночный проток и потому контрастирования проксимальных отделов желчного дерева не произойдёт. Исходя из вышесказанного, можно считать, что отсутствие изображения проксимальных желчных путей при интраоперационной холангиографии может быть признаком их окклюзии клипсой.
Если при холангиографии видно неизменённое желчное дерево, холангиографический катетер извлекают. Дистальнее насечки на пузырном протоке накладывают две клипсы. Чтобы предупредить такое осложнение, как просачивание желчи из пузырного протока, очень важно правильно наложить клипсы. При наложении клипсы задняя бранша клипатора должна быть видна полностью, выступая из-за пузырного протока.
Только в этом случае можно быть уверенным, что клипса полностью пережмёт пузырный проток. Обе клипсы должны располагаться параллельно и никоим образом не зажимать друг друга, поскольку это может помешать герметичному закрытию пузырного протока.

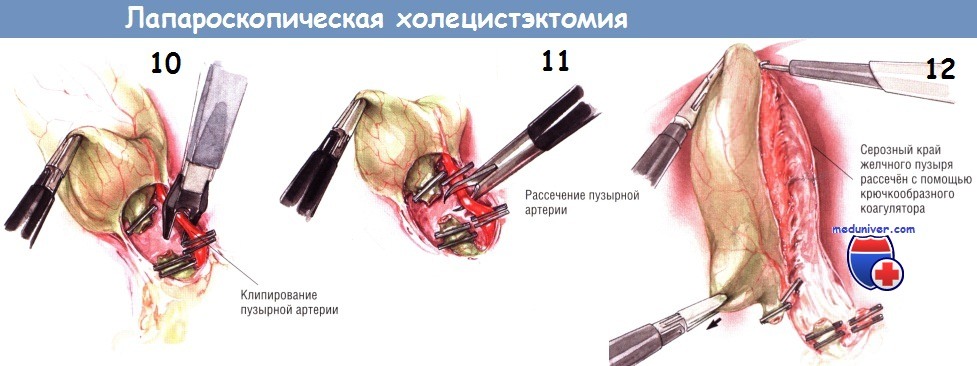
После успешного наложения двух дистальных клипс пузырный проток пересекают крючковидными ножницами. Заднюю неподвижную браншу ножниц заводят за пузырный проток. После захватывания протока крючком его следует слегка приподнять над остальными структурами, чтобы предотвратить повреждение нижележащих тканей ножницами. После пересечения пузырного протока продолжают тупую препаровку, пока не становится видна пузырная артерия. Обычно она хорошо видна как отдельное образование, расположенное в нескольких миллиметрах от пузырного протока, идущее параллельно ему. В некоторых случаях пузырная артерия может разделяться на переднюю и заднюю ветви на различном расстоянии от стенки желчного пузыря. Следует быть осторожным и убедиться в том, что артерия идёт непосредственно к желчному пузырю.
Если не сделать этого, можно пересечь извилистую правую печёночную артерию. Препарировать пузырную артерию нужно осторожно, поскольку она может порваться, тогда возникнет трудно останавливаемое кровотечение. При таком осложнении недопустимо накладывать клипсы на кровоточащую область «вслепую», поскольку это может привести к повреждению желчных путей. Если кровоточащая артерия видна, наложение на неё зажима для её отведения от структур в воротах печени обычно позволяет установить клипсу поперёк сосуда и обеспечить гемостаз.
После двойного клипирования пузырной артерии ткани разделяют крючковидными ножницами. Необходима осторожность, чтобы не поранить нижележащие структуры браншами ножниц. Пузырный проток и пузырную артерию следует осмотреть вновь, а зону манипуляций — промыть, чтобы удостовериться в отсутствии источников кровотечения или подтекания желчи. В этот момент нужно проверить клипсы, поскольку позднее (после мобилизации желчного пузыря из его ложа) осмотр этих структур может быть затруднён.
При диссекции желчного пузыря из ложа используют два латеральных зажима, совместным действием которых обеспечивают сначала экспозицию верхней, а потом нижней переходных складок между серозным покровом желчного пузыря и капсулой печени. Зажим на дне пузыря оттягивает его медиально, в то время как зажим, расположенный около пузырного протока, тянет в латеральную сторону. Так открывается верхняя переходная складка серозной оболочки между желчным пузырём и печенью, по которой брюшину рассекают по направлению от шейки к дну. Диссекцию можно выполнять как крючком, так и шпателем диатермокоагулятора.
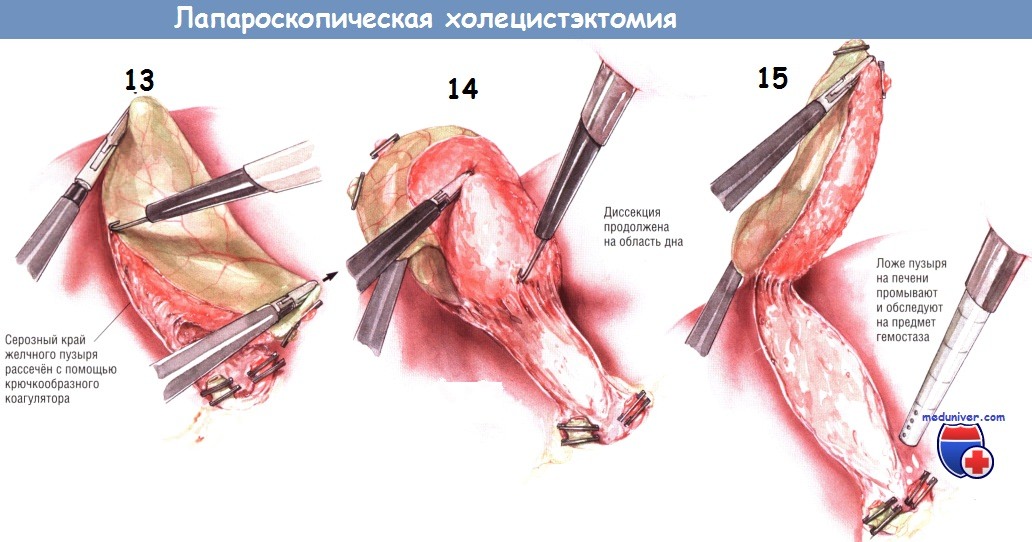
Прижигание крючком безопаснее, поскольку им можно оттягивать брюшину от стенки желчного пузыря, тем самым предупреждая сквозную её перфорацию и желчеистечение. Брюшинную складку по краю желчного пузыря рассекают вверх, насколько это возможно. Затем два латеральных зажима перемещают таким образом, чтобы дно пузыря оттягивалось больше в латеральную и верхнюю стороны, а зажим на пузырном протоке толкал инфундибулярный отдел медиально. Так обнажают нижнюю переходную складку между желчным пузырём и печенью, по ходу которой брюшину также рассекают как можно дальше.
После рассечения брюшины по верхней и нижней сторонам желчного пузыря зажим с инфундибулярной части перекладывают на нижнюю поверхность пузырного протока. Это позволяет приподнять шейку пузыря над его ложем. Поскольку ткани в этой зоне обычно бессосудистые, тракция желчного пузыря позволяет легко разделить этот слой как крючком, так и лопаточкой электроножа. Когда эта диссекция достигнет дна пузыря, желчный пузырь будет прикреплён к печени лишь фундальной частью.
В это время вводят аспиратор/ирригатор для промывания ложа желчного пузыря и контроля гемостаза. Необходимо, чтобы проверка была выполнена именно в этот момент. Когда желчный пузырь будет полностью отсечён от печени, её край упадёт вниз, после чего отведение края печени и экспозиция ложа желчного пузыря станут затруднительными.
После того, как хирург убедится в качественности гемостаза, он пересекает коагулятором оставшиеся ткани между дном пузыря и печенью. Лапароскоп с камерой извлекают из супраумбиликального порта и заменяют на 5-миллиметровый лапароскоп, который вводят через порт под мечевидным отростком*. После этого в супраумбиликальный порт устанавливают зажим с большими «клешнями» и проводят его в правый верхний квадрант. Желчный пузырь захватывают в области шейки за клипсу на пузырном протоке или рядом с ней.
Желчный пузырь подтягивают к супраумбиликальному порту и извлекают через отверстие на фасции вместе с троакаром. Если желчь была аспирирована или вытекла, спавшийся пузырь обычно легко выходит через фасцию из брюшной полости. Однако если пузырь всё ещё заполнен конкрементами и желчью, извлечение его через небольшое отверстие в большинстве случаев невозможно. Троакар извлекают из брюшной полости, в то время как желчный пузырь остаётся плотно захваченным зажимом. Рекомендуют использовать зажим Келли, установленный на шейку пузыря. После этого начинают вытягивать зажим.
Разрез фасции по каналу от супраумбиликального троакара можно расширить, либо разводя зажим Келли, либо разрезая фасцию малым скальпелем между браншами зажима.
Этот процесс контролируют видеоскопом, находящимся в троакаре под мечевидным отростком. После извлечения желчного пузыря из брюшной полости пневмоперитонеум уже не удастся сохранить, поскольку отверстие в фасции будет открыто. Дефект в фасции закрывают простыми одиночными швами, проведёнными через его верхний и нижний края. После зашивания фасции брюшную полость вновь заполняют углекислым газом и проверяют качество закрытия раны над пупком. Также проверяют ложе желчного пузыря, орошают диафрагмальную поверхность печени и подпечёночное пространство раствором антибиотика. После завершения ирригации аспирируют как можно большее количество жидкости. Если брюшная полость была загрязнена желчью или камнями, ирригацию продолжают до тех пор, пока не исчезнут все следы желчи в промывной жидкости. Во многих случаях камни, попавшие в брюшную полость, удаётся удалить отсосом или зажимом.
P.S. *Перед удалением желчного пузыря считаем целесообразным через отверстие латерального порта ввести силиконовую дренажную трубку диаметром 6 мм, которую следует ориентировать к области ложа желчного пузыря и культи пузырного протока. В течение ближайших суток дренаж обеспечит отток воспалительного экссудата, крови и желчи. Дренаж следует фиксировать к коже швом.
После окончания промывания выпускают газ из брюшной полости, прекращают инсуффляцию и удаляют троакары. Дефекты в фасции, созданные троакарами, закрывать не обязательно. Кожные раны следует закрывать подкожными рассасывающимися швами и стерильной повязкой.
Видео техники и этапов лапароскопической холецистэктомии
Посетите раздел других видео уроков по хирургии.
— Также рекомендуем «Ход операции ревизии желчных путей через чреспузырный лапароскопический доступ»