Уплотнение утолщение стенок желчного пузыря

Уплотнение оболочки желчного пузыря может быть вызвано разными причинами. В норме толщина стенки органа – 3-5 мм, но на фоне различных патологий желчный пузырь может быть увеличен. Утолщение хорошо видно при проведении УЗИ, исследование помогает определить причину заболевания.
Почему утолщаются стенки желчного пузыря?
Оболочка органа состоит из трех слоев ткани:
- слизистая, выстилающая орган изнутри;
- слой гладких мышц, обеспечивающих сократительную деятельность;
- серозная (внешняя) оболочка.
Чаще всего возникает утолщение внутренней стенки желчного (слизистой). Оно развивается вследствие воспалительного процесса – острого или хронического холецистита.
Воспаление способствует появлению рубцов на стенках пузыря, из-за чего они могут иметь неоднородную плотность. Во время хронического холецистита при отсутствии лечения новые рубцы появляются постоянно. Со временем этот процесс может привести к огрубению и потере сократительной способности органа.
Утолщение оболочки желчного пузыря происходит также из-за наличия холестериновых отложений. Они же способствуют воспалению и отеку органа. Появлению холестероза предшествует избыточное употребление жирной пищи и повышение нормального количества этого вещества в организме.
Стенка желчного пузыря может быть уплотнена из-за доброкачественных образований (полипов) или злокачественной опухоли, водянки при болезнях сердца и почек. Это более редкие причины, которые не связаны с воспалением и требуют отдельного лечения.
Симптомы
Хронические процессы в желчном пузыре обычно проявляют себя время от времени возникающей болью и тяжестью в правом подреберье. Помимо этого, могут беспокоить тошнота, нарушения пищеварения, изжога, горечь в рту. Закупорка желчных протоков камнем приводит к резкому характеру боли, появлению механической желтухи, рвоте, повышению температуры.
При отсутствии обострений больной может не придавать значения признакам и симптомам уплотнения стенки желчного пузыря, которое выявляется только на УЗИ.
Во время процедуры врач обнаруживает утолщение стенок желчного пузыря до размеров более 5 мм. Может быть видна неоднородность слизистой – последствия образования рубцов, загустение желчи и наличие хлопьев, конкременты (камни) в желчном пузыре. В норме орган имеет конусовидную форму, но воспалительный процесс приводит к изменению и деформации.
Лечение
Воспаление при холецистите вызывают разные причины:
- камни в желчном пузыре;
- бактериальная инфекция;
- паразиты;
- изменение состава желчи;
- отложения на стенках органа.
Как лечится уплотнение стенки желчного пузыря – зависит от причины и тяжести патологии. У взрослых применяют консервативную или хирургическую терапию, направленную на устранение основного фактора, вызывающего болезнь.
Лекарственные препараты
Для медикаментозного лечения используют:
- антибактериальные средства – при заболевании, спровоцированном инфекцией;
- препараты – для растворения камней и холестериновых отложений;
- антипаразитарные средства – при холецистите, вызванном деятельностью лямблий;
- снижающие уровень холестерина – при его избыточной концентрации и отложении на стенках.
Помимо этого, для скорейшего снятия отека и воспаления применяют желчегонные препараты. С помощью них проводится тюбаж – очищение органа от застоявшейся желчи. После приема лекарства к правому боку прикладывают горячую грелку. Процедура может проводиться только в случае, если УЗИ показало отсутствие камней. Для облегчения боли при уплотнении стенок пузыря (но не как единственный способ лечения) можно принять спазмолитик или обезболивающий препарат.
Хирургическое вмешательство
В тяжелых случаях, если желчный пузырь в результате хронического воспаления или переполненности камнями не может функционировать, проводится процедура по его удалению. Больной орган все равно не участвует в переваривании пищи, а его постоянное воспаление опасно для жизни и здоровья. Удаления можно избежать при своевременном выявлении нарушений в работе. Если есть возможность избавиться от камней, сохранив желчный пузырь, используют более щадящие методы – ультразвуковое или лазерное дробление.
Диета и ЛФК
Важно предупредить образование конкрементов в пузыре, пока они не успели сформироваться. Для этого нужно постоянно соблюдать диету, давать себе умеренные (не чрезмерные) спортивные нагрузки. Лечебная физкультура, направленная на укрепление мышц брюшного пресса, способствует повышению тонуса и нормальному функционированию органов.
При высоком холестерине нужно соблюдать строгую диету, направленную на его снижение. Режим питания у людей с заболеваниями желчного пузыря исключает жареное, жирное, острое, кислое, алкоголь.
Стоит ограничить употребление мучной и сладкой пищи. Полезны тушеные и вареные овощи, творог и кефир, каши на воде, нежирные мясо и рыба, компоты из фруктов и ягод. Кофе лучше заменить на цикорий (он способствует оттоку желчи), а обычный чай – на отвары лекарственных трав.
Народные методы
Растительные средства дают хороший лечебный эффект при длительном применении. Для профилактики и лечения патологий желчного пузыря используются отвары и настои растений:
- способствующие растворению камней – артишок, куркума, расторопша, полынь, мята;
- противовоспалительные – котовник кошачий, желтокорень, чистотел, барбарис, березовые листья, шалфей, ромашка;
- желчегонные – бессмертник, мелисса, шиповник, кукурузные рыльца, кора крушины, корень одуванчика.
Хорошим средством для растворения камней считается густой свекольный отвар. Овощ необходимо нарезать кусочками и разварить до жидкой массы. Выпивать перед едой по 50 мл отвара. Лучше брать некрупную свеклу, потому что отвар нельзя долго хранить.
Осложнения и профилактика
Гораздо легче предупредить сбой в работе желчного пузыря, чем заниматься его восстановлением. Важно понять, что такое нарушение не возникает просто так. Не стоит злоупотреблять высококалорийной едой и спиртным, при затруднении оттока желчи периодически рекомендуется проводить процедуру тюбажа для предупреждения образования камней. Полезна умеренная физическая активность.
Осложнениями болезни желчного пузыря могут быть:
- появление гноя в пузыре;
- механическая травма стенок камнем и образование рубцов;
- прободение воспаленного органа, распространение гноя в брюшной полости;
- перенос инфекции на другие органы;
- закупорка желчных протоков;
- усыхание и прекращение работы пузыря.
Не стоит доводить до таких серьезных последствий. Поэтому обращайте пристальное внимание на свои ощущения, особенно после еды, и при возникновении признаков нарушения в работе желчного пузыря обращайтесь к врачу.
Видео
Утолщение стенок желчного пузыря – патология, не являющаяся самостоятельным заболеванием. Она развивается на фоне воспалительного процесса в желчном тракте. Изменения диагностируются на приеме у УЗИ – специалиста. Также, данная информация описана на — https://puzyr.info/utolshenie-stenok/ и чтобы дополнить свое представление о теме, можете прочесть данную статью.
Описание патологии
Строение стенки включает в себя 3 слоя:
- Слизистая оболочка – это слой клеток эпителия с мелкими ворсинками, и прослойка сети кровеносных и нервных сосудов.
- Гладкая мускулатура – сокращает полость пузыря для выталкивания желчи.
- Защитная оболочка (серозная).
Слизистая часть выделяет защитную слизь и концентрирует желчный состав.
Внутри слоев располагается соединительная ткань, в которой появляются мелкие отеки вследствие воспаления, а защитная оболочка становится слоистой формы.
Средняя плотность стенок – до 5 мм, увеличение размеров говорит о присутствии абсцесса в организме.
Вследствие холецистита ЖП образуются холестериновые отложения, травмирующие слизистую оболочку. Она воспаляется, и возникает отечность. Происходит расширение капилляров, благодаря чему усиливается кровообращение, и лейкоциты начинают бороться с присоединившейся инфекцией.
Отеки провоцируют утолщение и уплотнение ЖП. При хроническом недуге разрастается соединительная ткань. Вследствие этого уплотняется полость органа, снижается его сократимость, что приводит к развитию многих проблем.
К характерам уплотнения относятся:
- возникновение рубцовой ткани;
- увеличение слизистой;
- отеки;
- жировые отложения на стенках;
- разрастающиеся опухоли;
- деформации и перегибы.
Аденомиоматоз – редко встречающееся заболевание, при котором утолщаются все слои пузыря. Он имеет форму полипа, разрастается до двух сантиметров.
Почему утолщаются стенки
Причины недуга напрямую зависят от состояния и функционирования всех систем организма.
Патологии, способствующие уплотнению стенки желчного пузыря:
- желчнокаменная болезнь. Наличие камней развивает воспаление тканей и их отечности. Часто подвержены патологии диабетики, пациенты с большой массой тела и с болезнью Крона.
- Острый холецистит. Частой причиной развития недуга является холецистит. Воспалительные процессы вызывают отек, что ведет к утолщению ткани. Причиной этому становятся инфекционные заболевания, паразиты или другие факторы.
- Хронический холецистит. При хронической стадии заболевание носит затяжной характер, заживление оставляет рубцы на ткани, что ведет к ее уплотнению.
- Холестероз. Дисфункция липидного обмена провоцирует осадок холестерина в полости органа. Это ведет к нарушению его сокращения, воспалению, и в дальнейшем — к уплотнению.
- Нарушение сердечной функции. Проблемы с сердцем способны спровоцировать отечность не только конечностей, но и всех органов, а значит и пузыря.
- Доброкачественные и злокачественные опухоли. Полипы – частая причина утолщения полости ЖП. Онкологические образования выявляются редко, но все же существует риск их развития.
- Наследственные факторы и деформация. Врожденные либо приобретенные перегибы ЖП провоцируют его уплотнение.
- Водянка. Чрезмерное накопление серозного вещества появляется вследствие различных проблем.
К ним относятся:
- почечная и сердечная недостаточности;
- панкреатит в хронической стадии;
- цирроз печени;
- онкология.
У взрослых
У взрослого человека появлению недуга способствуют злоупотребление вредными продуктами и неправильный образ жизни. Употребление в пищу слишком жирных продуктов, алкоголя, чрезмерное увлечение жареными блюдами негативно отражается на здоровье человека.
Диета, сопровождающаяся длительным голоданием, перекусы всухомятку – прямой путь к заболеваниям пищеварения. Более чем у 90% населения диагностируется нарушение ЖКТ.
У детей
У детей утолщение тканей ЖП встречается гораздо реже, чем у взрослых, по причине меньшего количества факторов. Основной причиной недуга являются сбои в работе нервной системы.
Возможной причиной появления недуга у детей становится холецистит. Факторами, провоцирующими его появление, могут стать паразиты, попадающие в протоки ЖП из кишечной полости. Гельминты способствуют закупорке путей, попадают в сосуды, вызывая воспаление и интоксикацию организма.
По мере роста ребенка происходят изменения в тонусе симпатической и парасимпатической систем. Вследствие этого, у ребенка происходят сбои в работе всех органов пищеварения, и желчного пузыря в частности.
Значительное утолщение ЖП у детей встречается крайне редко.
Симптоматика
Признаки того, что утолщены стенки желчного пузыря, выявляются в основном на поздней стадии. Проявление недуга характеризуется следующими симптомами:
- тянущая боль в правой стороне живота, отдает в поясницу или под лопатку;
- приступы тошноты;
- рвотные рефлексы;
- озноб или жар;
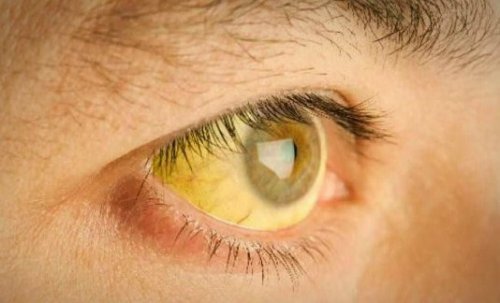
- пожелтение цвета глазных яблок и кожи.
Нередко симптомы бывают недостаточно выражены. Уплотнение полости выявляется лишь в период обострения.
Дополнительные признаки уплотненного эпителия:
- отрыжка, часто с наличием желчи;
- горечь во рту;
- постоянная изжога;
- потемнение мочи и кала.
При прогрессировании симптомов возникает риск развития различных осложнений.
К ним относятся:
- дискинезия ЖП – сбой в сократительной функции органа, приводящий к неправильному оттоку желчи и нарушению пищеварения;
- инфекции – желчный застой провоцирует размножение микробов в полости, которые свободно перемещаются в кишечник, печень и поджелудочную железу;
- наличие злокачественных опухолей не исключает их распространения к соседним органам сквозь некротические и фиброзные оболочки;
- печеночная недостаточность – происходит на фоне воспаления ЖП и поражения печени. Возможно, развитие тяжелой интоксикации.
Развитие осложнений всегда зависит от ряда факторов – от наследственной предрасположенности до соблюдения правильного образа жизни.
Диагностика
Врач – гастроэнтеролог занимается диагностикой данного заболевания. Он проводит осмотр, выясняет, почему образовалась патология, назначает лечение.
Ультразвуковое обследование — очень эффективный метод диагностики. С его помощью можно легко выявить, как утолщены стенки желчного пузыря, а также форму патологии, стадию, характер уплотнения и его причину. Также он определяет состояние внутренних органов, их деформацию, наличие образований и осложнений.
Во время проведения процедуры специалист анализирует эхо признаки внутренних органов. В нормальном состоянии полость ЖП тонкая и с четкими контурами, не наблюдается изменений ближайших тканей. Если эхо плотность более 5 мм, это означает наличие аномалии.
Стандартные параметры ЖП:
- ткани пузыря характеризуются однородной структурой;
- форма ЖП выглядит как конус или груша;
- длина полости 60 – 100 мм, его ширина 30 – 50 мм;
- Норма плотности стенки — от 3 до 4 мм.
Полипы выявляются в виде образований с одинаковой эхоплотностью. Песок характеризуется гиперэхогенными областями, перемещающимися при изменении позы тела.
Для более информативной диагностики используется просвечивание ультразвуком после приема желчегонного продукта.
Иногда пациенту назначают процедуру рентгенографии. Для этого в его организм вводят контрастную жидкость, которая отчетливо видна на снимках.
Лечение
Лечение заболевания проводится комплексным путем. Назначается медикаментозное лечение, специальная диета, физиотерапевтические процедуры и травяные сборы.
Медикаментозное лечение заключается в приеме следующих лекарств:
- антибиотики – назначаются индивидуально для каждого пациента. Они ликвидируют воспаление внутреннего органа;
- Холензим, Аллохол, Никодим – нормализуют количество желчи в печени и пузыре;
- Папаверин, Атропин, Амизил – способствуют снятию спазмов и боли;
- Антибактериальные средства – нужны, чтобы лечить и предотвратить развитие инфекций;
- препараты магния – положительно влияют на гладкую мускулатуру всей системы;
- фитотерапия – используется для ликвидации воспалений.
Необходимо помнить, что применять лекарственные препараты следует только по рекомендации специалиста.
В периоды ремиссии пациенту рекомендована процедура тюбажа. Ее цель – в улучшении оттока желчи и открытии желчевыводящих каналов. Больной пьет желчегонную жидкость, ложится на правую сторону и прикладывает грелку. Процедура длится примерно один час.
Лечебная физкультура помогает в комплексной терапии, ее цель – укрепить мышцы брюшной полости и активизировать отток желчи. Для этого нужно каждый день выполнять специальные упражнения. Нельзя проводить упражнения на правом боку, так как в таком положении ухудшается отток желчи.
Оздоровительные процедуры и лечение в санаторно — курортной зоне благоприятно влияют на организм и внутренние органы.
При обнаруженных конкрементах в каналах ЖП проводятся следующие процедуры:
- Дробление конкрементов с помощью ультразвука или лазера (литотрипсия).
- Лапароскопическая операция по удалению ЖП (холецистэктомия).
В большинстве случаев предпочтение отдается методу литотрипсии. При невозможности ее проведения, больному требуется оперативное вмешательство.
Народные средства
Проблемы ЖП эффективно лечатся при помощи народных средств.
В терапии применяются следующие рецепты:
- Для лечения и в целях профилактики отлично подойдет салат из одуванчиков. Нужно взять две ложки листьев и залить их подсоленной водой. Через 15 минут измельчаем смесь и перемешиваем с вареным яйцом.
- При отсутствии камней, температуры или коликах в печени хорошо поможет смесь из листьев грецкого ореха, мелиссы и барбариса. Для этого 15 грамм смеси нужно залить 1 стаканом холодной воды, и отстаивать 30 минут. После чего ее нужно вскипятить, процедить и остудить. Пить отвар рекомендуется за полчаса до еды, 3 раза в день.
- Избавиться от полипов помогает чистотел. Рекомендуется кипятком залить две ложки травы, и отстаивать в течение двух часов. За 20 минут до приема пищи принимать по 2 столовые ложки.
- Растворению желчных камней способствует сахарная свекла. Необходимо очистить свеклу, нарезать ее кубиками и, залив холодной водой, варить на медленном огне. Когда отвар станет по консистенции густым, его нужно слить в банку и убрать в холодное место. Перед едой употреблять по 50 грамм отвара. Такая терапия должна продолжаться не менее двух месяцев.
- Шалфей в количестве двух чайных ложек заливается кипятком (500 мл), и настаивается в течение получаса. Принимать нужно по 1 столовой ложке через каждые пару часов.
Терапию необходимо проводить только после консультации с лечащим врачом, чтобы не усугубить ситуацию.
Диета
Важным фактором в лечении недуга является соблюдение ограниченной диеты. Принимать пищу следует около 6 раз за день, маленькими частями.
Разрешенные продукты и блюда:
- чай (некрепкий), ягодный или фруктовый;
- кисломолочные напитки, творог и молоко;
- небольшое количество сливочного масла и сметаны;
- не больше 1 яйца за день;
- отваренная или отпаренная птица и рыба;
- мясо (отваренное, нежирное);
- хлеб (вчерашний);
- компот или кисель;
- супы из овощей или на молоке;
- различные крупы;
- легкие салаты на растительном масле;
- котлеты, изготовленные на пару;
- макароны;
- творожные запеканки;
- овощи (тушеные);
Категорически запрещены:
- горячие и холодные напитки и блюда;
- крепкие кофе, чай;
- алкогольные напитки;
- хлебобулочные продукты;
- жирное и жареное мясо;
- шоколадные изделия, мороженое;
- копчености, пряности, соления;
- грибные блюда;
- оладьи, блины и пирожки;
- бульон.
Соблюдение всех рекомендаций по питанию обеспечит быстрое восстановление пищеварительных функций в организме.
В профилактических целях следует придерживаться правильного образа жизни, избегать стрессовых ситуаций, забыть про вредные привычки. Регулярное посещение врача поможет избежать нежелательных последствий заболевания.

В норме, при 60% наполненности желчью, толщина стенок ЖП составляет 4 мм. Допустимое значение – 5 мм. Большая толщина сигнализирует о протекании 1 или нескольких заболеваний печени, сердца, поджелудочной или непосредственно ЖП.
Утолщение стенок, также может быть следствием врождённой патологии органа. Чтобы определить степень опасности утолщение необходимо воспользоваться рядом инструментальных и лабораторных методов диагностики.
При нормальном расположении органа, патологию можно также определить без специального оборудования, при помощи физикальных методов диагностики. В ряде случаев, утолщение стенок ЖП может привести к летальному исходу. Если ощущается сильная тошнота и сильные боли в правом подреберье – немедленно обратиться к врачу!
Анатомия стенки желчного пузыря
Стенка органа состоит из 3 слоёв.
| Серозный (внешний) слой | Защищает орган от воздействия вредоносных микроорганизмов. |
| Мышечный слой | Отвечает за сократительную функцию ЖП; состоит из гладких мышц; сильнее выражен около желчевыводящих протоков. |
| Слизистая оболочка (внутренний слой) | Защищает мышечную ткань от разъедания, застоявшейся желчью, снижает кислотность секрета; из-за многочисленных складок имеет вид сетки; сильнее выражена около шейки. |
Смотрите видео об уплотнении стенок желчного пузыря:
Причины
Патология может развиться по следующим причинам.
- Врождённая аномалия анатомии стенки – неоднородная структура уплотнения, переходит в морщинистое уплотнения.
- Острый холецистит или обострение на хронической стадии – отёчность губчатой структуры слизистой.
- Холестероз – жировые отложения – внешние, реже внутренние.
- Травматические – твёрдая отёчность серозного слоя – перегиб; на участке перегиба толстая складка со временем морщинистость к шейке.
- Несбалансированный рацион – жировое отложение – вокруг оного и по его площади мелкие складки.
- Отёчность вследствие сердечной недостаточности или длительного протекания кардиозаболевания – как правило, отекает вся площадь.
- Воспалительные заболевания печени – отёчность в месте пережатия.
- Асцит – отёчность по всей площади, всех слоёв; морщинистость.
- Доброкачественные и или злокачественные образования – локальные уплотнения.
Справка! Причины делятся по природе возникновения – инфекционные, механические, гормональные, из-за перепада кровяного давления. Очень редко наблюдается смешанная природа.
Симптоматика

Патология сопровождается следующими проявлениями.
- Колики, боли, дискомфорт в правом подреберье, при смене положения тела, вдохах-выдохах.
- При вдохе может быть похрустывание, хлюпающие звуки.
- Боль может отдавать в правую почку и или под правые плечо.
- Травмы – холод в кончиках пальцев. Дёргающее чувство в правом подреберье отдаёт в пупок.
- Тошнота – инфекции. Сильный выброс или недостаток желчи.
- Аритмия, спазмы в пояснице или грудной клетке, холодные ладони, сильная тошнота, рвота, бледность, чередующаяся с желтизной.
Признаки.
- Отёчность в области печени, желчного пузыря – определяется при пальпации.
- Зависимо от места локализации на ЖП, еле заметная сутулость, напоминающая кифоз.
- Верхняя часть живота напоминает женскую грудь.
- Лёгкая хромота на правую ногу.
- Пережатие печенью – отёчность от бедра до печени; возле бедра истончается.
Группы риска
Патология у взрослых чаще встречается при следующих условиях.
| Спортсмены | Анаболики, непривычные одномоментные физические нагрузки; Жировые отложения на ЖП; микротрещины мышечного слоя, распространяющиеся на слизистую. |
| Злоупотребление алкоголем | Жировые отложения; первопричина – заболевания печени; повреждение слизистой желчью повышенной кислотности. |
| Деятельность, связанная с чрезмерными физическими нагрузками | Аномальное заживление микротрещин,, переходящие в твёрдые наросты. |
| Патологии, связанные с повышенным аппетитом | Продольные жировые наросты или пережатие ЖП – растянутая форма – разрыв. |
| Частые переохлаждения | Локальное вспухание. |
У детей:
- Врождённые аномалии формы.
- Переход с ГВ на смеси – воспаление.
- Несбалансированный рацион – жирная и калорийная пища, начиная с 3-5 лет.
- Бег до колик в правом подреберье; нервозность; напитки с горчинкой – большая складка, опоясывающая пузырь.
Физикальное обследование
Физикальное обследование – возможность продиагностировать патологию без применения оборудования, при помощи внешних раздражителей: пальпация, простукивание, прослушивание.
| Пальпация | Лёгкая припухлость, возвышающаяся в области печени, резко истончается к бёдрам и пупку; боль отдаёт в пупок и почки; концентрируется ниже печени. |
| Перкуссия (простукивание) | Простукивают переднюю и заднюю часть правой стороны рёбер; боль отдаёт в почки – высокая кислотность мочи; печень, низ живота – множественное срастание складок. |
| Прослушивание | Глухой неоднородный звук. Отёчность печени от спины; бульканье – пережатие ЖП жидкостью; шипящие движения воздуха – травма, отёчность мышц – антибиотики, почки, простуда. |
Диагностика

Основной метод диагностики – простое УЗИ желчного пузыря. Современное оборудование имеет функцию эхосканирования – определение плотности мягких тканей – достойная замена рентгенографическим методам – нет необходимости подвергать органы брюшной полости воздействию вредоносного облучения, которое, хоть и в меньшей степени, воздействует и при МСКТ.
Основаниями для направления на УЗИ служат результаты общего и биохимического анализа крови.
- Общий анализ: СОЭ выше 12; лейкоциты выше 10,5 или ниже 3,5.
- Биохимический – высокие АЛТ, АСТ – холестатические явления.
Результаты данных анализов рассматриваются в комплексе.
УЗИ показывает диаметр стенки – 5 мм и выше при утолщении; воспаление – размытые контуры; опухоли – высокая плотность; жировые отложения – низкая плотность.
Лечение

Основная роль в лечении отводится медпрепаратам и диете. Народные средства как вспомогательный метод.
Основные задачи медикаментозной терапии; снятие воспаления и спазмов; купирование боли на некоторое время; нормализация кислотности желчи для снижения нагрузки на слизистую; нормализация фосфолипидного обмена, если есть жировые отложения. Сопутствующие заболевания лечатся после истончения стенок.
Исключения:
| Рак | Лечение проводится, несмотря на толщину стенок. |
| Цирроз | На 1-2 стадиях – терапия при циррозе – стенки ЖП приходят в норму в результате применения оной. |
| Инфекционные | Антибиотики и гепатопротекторы в комплексе. |
| Гепатиты | При хроническом, если есть цирроз – комплексное лечение; в остальных случаях – терапия при гепатите после снятия воспаления. |
Для нормализации толщины стенок:
| Спазмолитики | Но-шпа; при лёгких спазмах – Дротаверин. |
| Снятие воспаления | Глициризиновая кислота. |
| Нормализация фосфолипидного обмена | Фосфоглив, Форслив. |
| Желчегонные | Аллохол, Холензим. |
| Нормализация кислотности | Препараты с артишоком, а при сильной – Викалин, Сульфат натрия. |
Народные методы

Народные средства не способны рассасывать рубцы, спайки, удалять жировые отложения. Они частично снимают воспалительный процесс неинфекционной природы. Перед приёмом травяных составов – обязательна консультация врача.
На 0.5 л холодной воды по 1 ч. Л. толокнянки, крапивы, кукурузных рылец. Кипятить 5 мин. Настаивать 12 часов. Выпить по 50 мл на протяжении 6 часов. Размягчает жировые отложения.
На 200 мл кипятка по 0,5 ч. Л. бессмертника, кукурузных рылец, мяты, мелисы, 1 ч. Л. ромашки, 1 ст. л. подорожника. Кипятить на водяной бане 1 мин. Не снимать. Дать остыть. Процедить. Выпить в 2 приёма на протяжении 2 часа. Отвар эффективен при травмах, воспалительных процессах.
0.5 кг очищенных яблок натереть на свекольной тёрке. Мякоть запечённой тыквы протереть на миксере. Смешать с 0.5 л жидкого мёда. Настоять 12 часов. В дальнейшем, сохранять в холодильнике. Употребить на протяжении 3-5 дней. Помогает при ожирениях, вызванных несбалансированным рационом; воспалениях вследствие гельминтоза.
Диета

Из рациона исключить жирное и копчёное мясо; снеки, бобовые; крепкие чай и кофе; жаренные и приготовленные на костре блюда. Минимизировать хлебобулочные изделия, молочные продукты, яйца.
Отдавать предпочтение мягким запеканкам, первым блюдам, мясу, рыбе – нежирных сортов, приготовленных в духовке, на пару. В овощные салаты добавлять, хорошо проваренные или запечённые, овощи. Во фруктовые – фрукты проваривать или запекать до полуготовности. Первые блюда – на нежирном филе. Если много мяса – первый бульон сливать.
Осложнения
Могут возникнуть следующие осложнения.
- Разрыв органа из-за стягивания спайками.
- Злокачественные опухоли – перерождение доброкачественной или постоянное воспаление.
- Реактивные воспаления, переносящиеся с кровью – иммунные заболевание костной ткани, менингит, воспаления сердечной мышцы; сильный лейкоцитоз – сепсис крови.
- Вследствие застоя желчи – нагноение в ЖКТ, дисбактериоз, восприимчивость к инфекционным заболеваниям.
- Неравномерное утолщение-истончение – перитонит, перфорация, разрыв.
- Высокая вероятность цирроза и гепатита A, B – быстрое развитие C.
Профилактика

Основными профилактическими мерами являются.
- Сбалансированный рацион.
- Минимум алкоголя.
- Не переохлаждаться.
- Если воспалительная температура 37,2-37,5 держится на протяжении 3 дней – обращаться к врачу.
- Делать УЗИ брюшной полости раз в полгода.
- Дозировать физические нагрузки.
- Токсичные медпрепараты только по назначению врача и не дольше срока терапии.
- После гельминтоза – очищающая диета.
- Не пересаливать пищу.
- Не злоупотреблять диетами для похудения.
Прогноз
В целом прогноз благоприятен. Исключения: цирроз, рак, острый холецистит, полипоз, гепатиты.
Прогноз выживаемости при раке:
| 1-2 стадии | 90% |
| 3 стадии | 60% |
| 4 стадии | не более 15% |
Прогноз выживаемости при циррозе:
| 1-2 стадия | 85% |
| 3 стадия | 40% |
| 4 стадия | 15-20% |
В остальных случаях – 90% при своевременном обращении к врачу.
Заключение
- Утолщение желчного пузыря можно обнаружить путём физикальных и инструментальных методов диагностики.
- Причинами являются как сопутствующие заболевания, так и, протекающие в организме воспалительные, гнойные процессы, нарушение метаболизма.
- Основная роль в лечении принадлежит медпрепаратам и диете; народные средства не обязательны – как вспомогательный метод.
- Симптоматика ярко выраженная; высокая вероятность своевременного обращения к врачу.
- При лечении учитываются сопутствующие заболевания; боль и спазмы снимаются в первую очередь, независимо от протекания заболеваний.
Комментарии для сайта Cackle