Ультразвуковые исследования желчного пузыря желчевыводящих протоков

УЗИ желчевыводящих путей называется метод диагностирования, во время которого на кожные покровы не оказываются никакие воздействия иглами или различными хирургическими инструментами. Он позволяет узнать очень точную информацию о состоянии желчного пузыря и его протоков. Как правило, исследование этого органа проводят в составе комплексного исследования органов брюшной полости и особенно часто в совокупности с УЗИ печени.
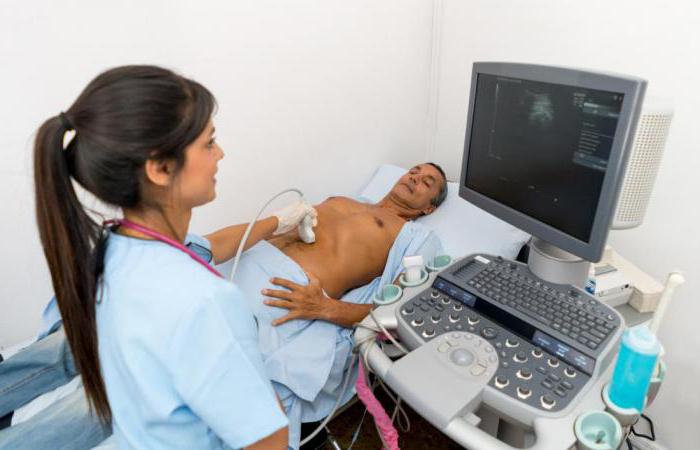
Показания к проведению диагностики
Ультразвуковой метод диагностики желчного пузыря врач-гастроэнтеролог может назначить в следующих ситуациях:
- многократные болезненные ощущения с правой стороны подреберья, которые можно снять только с помощью болеутоляющих средств;
- дискомфорт и чувство тяжести в области печени;
- привкус горечи во рту;
- желтый цвет кожи и наружных слизистых покровов;
- нерегулярный режим питания;
- злоупотребление жирной, копчёной, острой, жареной пищей;
- слишком частое применение низкокалорийных диет;
- слишком продолжительный прием лекарственных препаратов;
- ненормальные показатели в лабораторном анализе крови (АСТ, АЛТ, билирубин и прочие);
- дискинезия желчевыводящих путей;
- ожирение;
- желчнокаменная болезнь;
- травмы брюшной полости;
- при назначении и выборе женских гормональных контрацептивов;
- процесс наблюдения состояния желчевыводящих путей при наличии опухолей;
- мониторинг эффективного действия терапии.
Противопоказания к исследованию
Данное исследование — это полностью безопасная процедура. Поэтому единственным противопоказанием к применению УЗИ желчевыводящих путей являются тяжелые повреждения кожных покровов в области обследования. Например, ожоги, раны, инфекционные поражения.
Подготовка к ультразвуковой диагностике желчного пузыря
Подготовка к данному процессу диагностирования желчевыводящих путей по большей части такой же, как и программа подготовки к УЗИ других органов брюшной полости.
За несколько дней до проведения диагностики следует отказаться от употребления алкоголя и жирной еды, а также продуктов, стимулирующих образование газов в кишечнике, к которым относятся:
- сырые фрукты, овощи и ягоды;
- молочнокислые продукты;
- зерновой хлеб и прочие изделия из дрожжевого теста;
- бобовые;
- крепкий чай, кофе и газированные напитки.
Пациенты часто спрашивают, чем питаться перед процедурой.
Разрешено употреблять в пищу следующие продукты:
- каши, сваренные на воде;
- обезжиренный творог;
- говядину или куриное мясо;
- паровую или отварную рыбу;
- яйца, сваренные «всмятку».
Во время приёма пищи необходимо употреблять различные ферментные средства («Креон», «Фестал», «Мезим») и препараты, уменьшающие метеоризм («Смекта», «Эспумизан», «Активированный уголь», «Мотилиум»), но не чаще трёх раз в день.
Вечером перед процедурой УЗИ желчевыводящих путей рекомендуется соблюдать следующие правила:
- Крайняя трапеза должна быть лёгкой и сытной, к примеру, можно скушать кашу, приготовленную на воде без сахара, но не позже 19 часов вечера.
- Следует естественным путём опорожнить кишечник. Если возникли затруднения, то необходимо использовать легкие слабительные средства или микроклизму.
Это еще не вся подготовка к УЗИ желчевыводящих путей.
Утром перед процедурой:
- если исследование планируется провести в первой половине дня, то следует отказаться от завтрака;
- если процедуру назначили на 2-ю половину дня, то допускается лёгкий завтрак — сухарик и чай (интервал между исследованием и завтраком должен быть не менее 6 часов);
- нельзя употреблять жидкость за несколько часов до проведения диагностирования, поэтому следует проконсультироваться со специалистом насчёт приёма жизненно необходимых лекарственных средств;
- также нельзя использовать жевательную резинку и курить.
Стоит не забывать, что эндо-УЗИ желчевыводящих путей необходимо проводить строго натощак, потому что в таком случае желчный пузырь максимально наполнен желчью, из-за которой происходит его увеличение. Если выпить даже немного жидкости, то запустятся желчевыводящие процессы, а пузырь уменьшится в размерах, что сильно затруднит обследование.
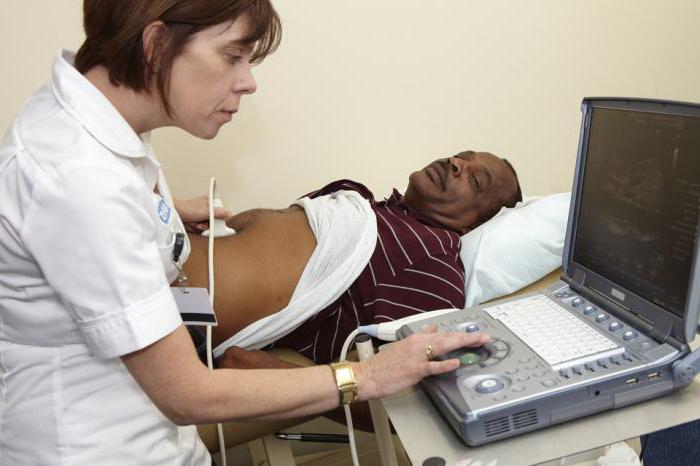
Метод проведения обследования
При дискинезии желчевыводящих путей УЗИ всех внутренних органов пищеварительного тракта будет наилучшим вариантом. По этой причине желательно проводить процедуру в специализированном медицинском центре и проходить наблюдение у одного лечащего врача.
Простая ультразвуковая диагностика желчного пузыря
УЗИ печени и желчевыводящих путей проводится с использованием наружных датчиков на передней брюшной стенке. Пациенту необходимо лечь на спину и освободиться от одежды в верхней части живота. После этого доктор наносит специальный водорастворимый гель на датчик для того, чтобы при контакте с кожными покровами устранить воздушную прослойку и облегчить прохождение ультразвуковых волн.
Если дно желчевыводящих путей покрыли петли кишечника, то врач попросит пациента глубоко вдохнуть и максимально надолго задержать дыхание, либо перевернуться на левый бок.
Чтобы выявить патологические включения в желчевыводящих путях (песок, камни), пациента могут попросить встать и сделать несколько наклонов вперед.
Подготовка к УЗИ печени и желчевыводящих путей должна быть проведена в обязательном порядке.
Ультразвуковая диагностика желчевыводящих путей с выявлением функции
Иное название метода диагностирования – УЗИ с желчегонным завтраком или холесцинтиграфия динамическая.
Данная процедура позволяет определить, какова сократительная функция желчного пузыря в реальном времени.
После первой процедуры диагностики желчевыводящих путей натощак пациенту необходимо принять пробный завтрак из двух варёных (или сырых) желтков и 250 г творога (или сметаны). Также в виде желчегонного завтрака можно использовать раствор сорбита.
После этого ультразвуковое исследование необходимо повторить с интервалом в 5, 10 и 15 минут.
Ультразвуковая диагностика при удаленном желчном пузыре
Другое название процедуры – эхо-холедохография динамическая.
Сначала доктор оценивает диаметр и состояние желчного протока (строго натощак). После этого пациенту дают пищевую нагрузку в виде растворенного в воде сорбита, а затем снова проводят повторную диагностику через 0,5-1 час.
В процессе исследования врач должен зафиксировать жалобы пациента на появление боли, нарастание, интенсивность, ее отсутствие или длительность.
Расшифровка УЗИ желчевыводящих путей
Во время исследования доктор должен оценить следующие данные:
- расположение и подвижность желчного пузыря;
- толщину, размеры и форму стенок органа;
- наличие новообразований, полипов и камней;
- сократительную функцию желчного пузыря;
- диаметр желчных протоков.
Нормальными размерами желчного пузыря считаются:
- ширина около 4 см;
- длина в пределах от 8 до 10 см;
- поперечный размер от 3 до 3,5 см;
- объём 30-70 куб. см;
- диаметр общего желчного протока около 7 мм;
- не более 4 мм толщина стенок;
- внутренний диаметр протоков данного органа должен составлять не более 3 мм.
У желчного пузыря должна быть овальная или грушевидная форма, чёткие контуры. Допускается выделение дна пузыря на 1-1,5 см из-под края печени.
Что показывает УЗИ желчевыводящих путей?
Благодаря ультразвуковому исследованию данного органа можно определить множество заболеваний.

На холецистит в острой форме указывают следующие данные:
- множество внутренних перегородок;
- стенка желчного пузыря толще 4 мм;
- орган увеличился в размерах;
- в пузырной артерии присутствует усиленный кровоток.
Хроническую форму данного заболевания можно определить по следующим симптомам:
- контуры нечеткие и размытые;
- желчный пузырь уменьшился в размерах;
- стенки органа уплотнились, деформировались и стали толще;
- в просвете пузыря можно увидеть мелкие включения.
Дискинезия желчевыводящих путей определяют по наличию одной или нескольких перетяжек в желчном пузыре, а также обнаружив уплотнение и повышение тонуса стенок органа.
На наличие желчнокаменной болезни указывают следующие патологии:
- неровность контуров и утолщение стенки органа;
- наличие в полости желчного пузыря камней, которые при смене положения тела перемещаются;
- наличие за камнем тёмного участка;
- наличие в осадке мочи кристаллов билирубина.
Стоит помнить о том, что ультразвук не показывает камни маленьких размеров. Их можно выявить по расширению желчевыводящего протока чуть выше закупорки.
Наличие полипов желчевыводящих путей по наличию на стенке исследуемого органа округлых образований. Если полип имеет диаметр более 11 см, то существует риск развития злокачественного образования. Если во время повторного проведения ультразвуковой диагностики зафиксируют ускоренный рост полипа, то это будет говорить о том, что процесс носит злокачественный характер.
Имеющиеся опухоли определяют по наличию образований размером не менее 1-1,5 см, деформированным контурам исследуемого органа, а также чрезмерно утолщенной стенке желчного пузыря.
Какие-либо врожденные патологии можно выявить по:
- эктопической локализации желчного пузыря;
- отсутствию желчевыводящих путей;
- добавочному желчному пузырю;
- выпячиванию стенки.
Все патологии, обнаруженные при УЗИ желчевыводящих путей, требуют уточнения и динамического наблюдения. По этой причине после первой процедуры исследования врач назначает повторную – через две или три недели.
Необходимо повторять исследование регулярно, даже если никаких отклонений не было обнаружено.
Показатели УЗИ желчного пузыря
Для оценки моторно-эвакуаторной деятельности желчевыводящей системы используют следующие показатели:
1. Количественная адекватность желчевыделения (ЖВ) — количество желчи, поступившей в двенадцатиперстную кишку после полного сокращения желчного пузыря;
ЖВ = Vисх-Vост
где Vисх — исходный объем желчного пузыря до сокращения,
Fmin — остаточный объем желчного пузыря после сокращения.
2. Фракция выброса:
(Vисх-Vост): Vисх * 100%.
В норме фракция выброса составляет от 40 до 75%.
3. Остаточный объем (Кост) — количество желчи, оставшейся в желчном пузыре после его сокращения (в миллилитрах или в процентах к исходному объему).
В норме остаточный объем составляет 20-30% исходного. Увеличение этого показателя свидетельствует о застое желчи в желчном пузыре.
4. Коэффициент эвакуации к 30-й минуте:
КЭ = (Кисх — V30): Vисх х 100%
Оптимальным для определения функции желчного пузыря считают период с 30-й по 45-ю минуту после введения пищевого раздражителя, чаще оценивают степень его сокращения за 30 мин. Нормальным считается уменьшение объема желчного пузыря на 1/2-2/3.
5. Время сокращения желчного пузыря зависит от применяемого холецистокинетика и составляет от 45 до 120 мин.
В зависимости от перечисленных показателей различают 3 типа сокращения желчного пузыря:
- нормокинетический
- гиперкинетический
- гипокинетический
Типы сокращений желчного пузыря:
Когда проводится УЗИ желчного пузыря
Клинические показания к применению ультразвукового исследования желчного пузыря и желчных протоков:
- Боль в правом подреберье и брюшной полости невыясненной этиологии — для определения патологии билиарной системы
- Острый и хронический холецистит — для определения функционального состояния, размеров, толщины и эхоструктуры стенок желчного пузыря, внутрипеченочных и внепеченочных желчных протоков
- Желчнокаменная болезнь — для определения наличия камней в полости желчного пузыря и просвете желчных протоков, их количества и размеров, состава, подвижности
- Желтуха — для определения ее природы (паренхиматозная, механическая)
- Рецидивирующая рвота — для исключения патологии желчного пузыря
Показания для УЗИ желчного пузыря и желчных протоков:
Подготовка пациента та же, что и при исследовании органов брюшной полости, а именно за день до исследования из пищи исключают молоко, черный хлеб, фрукты и овощи в свежем виде, фруктовые соки. Лицам, страдающим метеоризмом, такая диета устанавливается на 2 дня и рекомендуется прием ферментативных препаратов — фестала, панзинорма. Исследование проводится натощак.
Последовательность проведения обследования. УЗИ является исходным в исследовании желчного пузыря. В случае неопределенных данных проводится повторное УЗИ. При подозрении на опухоль желчного пузыря — внутривенная холеграфия и КТ.
Размеры желчного пузыря в норме
Двигательная функция желчного пузыря определяется путем подсчета изменений его линейных размеров, площади и объема в различные сроки после приема пищевых веществ и препаратов, влияющих на его сокращение.
В качестве пищевого раздражителя используют следующие продукты: сырые яичные желтки, сливочное масло, молоко, сметану, оливковое и другие растительные масла, шоколад, смешанную пищу. Иногда применяются медикаментозные средства: холецистокинин, ксилит, сернокислая магнезия. Измерение желчного пузыря проводят через каждые 10 или 15 мин в течение 1-1,5 часа после приема пробного завтрака.
В норме желчный пузырь располагается на расстоянии 2-5 см от передней брюшной стенки.
У взрослых людей в норме толщина стенки желчного пузыря не превышает 2 мм, у гиперстеников — 3 мм, после сокращения — 3-4 мм.
Длина желчного пузыря в норме составляет в среднем 4-7 см, ширина и высота — 2-3,5 см.
Площадь желчного пузыря на эхограммах в продольной плоскости — 8-18 см^2.
Объем желчного пузыря определяется натощак и составляет в среднем 18±2,3 мл.
По степени исходного наполнения желчного пузыря после ночного перерыва в приеме пищи можно судить о тонусе и концентрационной функции органа, а также о проходимости желчных протоков. При гипотонической дискинезии желчного пузыря его объем увеличивается до 46,7±2,8 мл. При водянке длина пузыря достигает 10 см, высота (толщина) — 4-5 см, объем — более 100 (200) мл.
В норме диаметр правого и левого желчных долевых протоков не превышает 2-3 мм, дилатация до 5 мм и более является патологической.
Сегментарные желчные протоки визуализируются редко, их диаметр обычно не превышает 1 мм, или 40% диаметра соответствующей вены.
Пузырный проток имеет диаметр не более 4 мм.
Общий желчный проток имеет длину 6 — 10 см. Что касается диаметра, то с диагностической точки зрения целесообразна градация, предложенная Laing и Jeffre (1983): диаметр до 5 — норма, 6-7 — возможное расширение, 8 мм и более — патологическая дилатация.
Аномалии желчного пузыря
Агенезия, то есть отсутствие желчного пузыря, — редкий порок развития. Гипоплазия желчного пузыря проявляется локальным выбуханием общего желчного протока.
При удвоении желчного пузыря определяется два типичных эхонегативных образования.
Разделенный желчный пузырь характеризуется наличием продольных или поперечных перегородок, регистрируемых во всех проекциях. Их могут симулировать перегибы пузыря. Врожденные деформации желчного пузыря, в отличие от приобретенных воспалительных, не препятствуют его смещению и сокращению.
Хронический холецистит, как правило, сочетается с гипокинетической дискинезией желчного пузыря и имеет следующие эхографические признаки:
деформацию желчного пузыря, неровность и нечеткость контуров;
утолщение и уплотнение стенок; увеличение исходного объема желчного пузыря; нарушение сократительной способности (уменьшение фракции выброса и коэффициента эвакуации); скопление эхогенной взвеси в полости желчного пузыря.
Повышение эхогенности полости желчного пузыря, появление в его просвете эхогенных масс, не дающих акустическую тень, часто наблюдаются при хроническом холецистите. Этот феномен, получивший в иностранной литературе название «sludge», обусловлен изменениями физико-химических свойств желчи при ее застое в желчном пузыре и может способствовать образованию камней.
Определение заболеваний желчного пузыря на УЗИ
Желчные камни, в связи с их значительно большей плотностью по сравнению с желчью и вследствие отражения и поглощения ими ультразвука, эхографически проявляются двумя феноменами: эхопозитивным, имеющим вид ярких «засветок», и эхонегативным — в виде так называемой акустической тени. Характерным признаком является их смещаемость при перемене положения тела больного.
Лучше обнаруживаются камни, находящиеся во взвешенном состоянии, или окруженные желчью с трех сторон.
Минимальный размер камней, выявляемых эхографически, составляет 1,5-2 мм. Но они дают малый эхосигнал и не формируют акустическую тень, поэтому единственным доказательством наличия мелких конкрементов в этих случаях является подвижность «засветок» при перемене положения тела пациента. Задача значительно облегчается при большей величине конкрементов, начиная с 3-4 мм, когда они помимо «засветки» дают акустическую дорожку.
Мелкие камни, как правило, слегка выпуклые, крупные — криволинейные. С увеличением размеров конкрементов криволинейность возрастает.
Одиночные конкременты имеют вид отдельных эхопозитивных образований с соответствующими им по ширине акустическими дорожками.
При наличии большого количества камней, прилегающих и наслаивающихся друг на друга, возникает волнистый суммарный эхосигнал с широкой сплошной акустической тенью, экранирующей заднюю стенку пузыря. Желчный пузырь, целиком заполненный камнями, не визуализируется. Вместо него выявляется отраженная от каменного конгломерата полоса ярких засветок с широкой эхотенью — «симптом короны».
Несмотря на единство патоморфологического процесса и принципиальную общность ультразвуковых признаков хронического холецистита, целостное эхографическое отображение его не однотипно. Выделяют 5 вариантов эхографической картины хронического калькулезного холецистита:
функционирующий желчный пузырь с сохраненной сократительной функцией. Визуализируется он всегда хорошо, отчетливо выявляются все свойственные хроническому холециститу признаки, в том числе и камни; желчный пузырь, целиком заполненный камнями: полость и стенки его не выявляются, а определяется участок сплошных «засветок» с широкой акустической тенью;
рубцово-сморщенный желчный пузырь: полость и стенки его также не визуализируются, но при этом, в отличие от второго варианта, изображение конкрементов неотчетливое, так как они маскируются «засветками» от резко утолщенных, уплотненных стенок пузыря и замазкообразного патологического содержимого; блокада желчного пузыря: увеличение размеров желчного пузыря, повышение его тонуса и, самое главное, утрата сократительной способности. Свидетельством блокады пузыря служит нормальное состояние общего желчного протока;
блокада всей желчевыводящей системы: принципиальное отличие данного варианта заключается в локализации зоны обтурации желчевыводящей системы, в связи с
чем появляются новые специфические признаки: расширение вне- и внутрипеченочных желчных протоков с наличием в них конкрементов.
В целом хронический калькулезный холецистит проявляется достаточно характерной эхографической картиной и диагностируется с достоверностью 95 — 99 %.
- увеличение размеров желчного пузыря
- утолщение и расслоение стенки
- нечеткость контуров
- увеличение тонуса пузыря
- угнетение сократительной функции
- появление патологических включений в пузырной желчи
- резкая локальная болевая чувствительность
Симптомы острого холицистита при УЗИ:
Деструктивным формам холецистита свойственны: более значительное утолщение стенок (до 10 мм); наличие в их изображении эхонегативных полос на всем протяжении;
выраженная нечеткость наружных и внутренних контуров с отслойкой части слизистой оболочки; наличие в пузырной желчи множественных эхогенных патологических включений;
локальный перитонит в виде полоски жидкости вокруг желчного пузыря.
Нередким осложнением является формирование паравезикальных инфильтратов и абсцессов. Инфильтраты выглядят как участки равномерно пониженной эхогенности с неровными нечеткими контурами. Эхоструктура абсцессов неравномерно снижена, а контуры с течением времени становятся более четкими. В случае перфорации желчного пузыря определяется разорванность изображения его стенки.
Холестероз желчного пузыря имеет две формы: очагово-полипозную и диффузно-сетчатую. Очагово-полипозный холестероз имеет вид четко очерченных эхопозитивных образований, выступающих % полость пузыря, интимно связанных с его стенкой, не смещающихся при перемене положения тела пациента и не дающих акустическую тень. Диффузно-сетчатый холестероз определяется по наличию множественных мелких эхопозитивных включений в стенке пузыря, выявляемых при снижении режима работы аппарата.
Доброкачественные опухоли отображаются как патологические образования средней эхогенности округлой формы, диаметром обычно не более 2,5 см, не дающие акустической тени и не смещающиеся. В отличие от очагово-полипозного холестероза при уменьшении режима работы аппарата их изображение исчезает. *
Рак желчного пузыря, в зависимости от его формы, отображается двумя вариантами эхографической картины:
при узловой форме процесса определяется неоднородной эхогенности патологическое образование с неровными контурами, имеющее широкое основание (в этом месте стенка пузыря дифференцируется плохо); при диффузно инфильтрирующем раке желчный пузырь не дифференцируется, а в его зоне выявляется нечетко контурируемый участок гетерогенной эхоструктуры.
Сдавление или прорастание общего желчного протока вызывают расширение внутрипеченочных желчных протоков. Косвенными признаками злокачественной опухоли служит наличие метастазов, в первую очередь в печень, увеличение лимфатических узлов, асцит.
Желчные протоки исследуются одновременно с печенью и желчным пузырем. Внутрипеченочные протоки в норме не визуализируются. При расширении они имеют вид трубчатых эхо-негативных образований, которые следует дифференцировать с печеночными и портальными венами. В отличие от желчных протоков печеночные вены располагаются в виде веера под углом к передней поверхности печени и соединяются вместе при впадении в нижнюю полую вену, а ветви воротной вены идут почти параллельно брюшной стенке и имеют толстые стенки. Кроме того, во время глубокого вдоха вены расширяются, а желчные протоки — нет.
Общий желчный проток в норме имеет диаметр до 6 мм, располагается спереди от воротной вены. В связи с тем, что различные его отделы часто лежат не в одной плоскости, получить одномоментное изображение протока на всем протяжении трудно. Ретродуоденальный его отдел зачастую оказывается экранированным газом, содержащимся в двенадцатиперстной кишке.
Кисты и дивертикулы общего желчного протока определяются как эхонегативные патологические образования округлой и овальной формы, имеющие непосредственную связь с протоком. Они часто содержат конкременты.
Врожденная эктазия внутрипеченочных протоков (болезнь Кароли) отображается неравномерным расширением их просвета.
Первичный склерозирующий холангит характеризуется диффузными сужениями как вне-, так и внутрипеченочных желчных путей с развитием холестаза и цирроза. Эхографически отмечается значительное повышение эхогенности внутрипеченочных перипортальных зон, сужение протоков с утолщением и уплотнением их стенок.
Опухоли внутрипеченочных протоков эхографически неотличимы от опухолей паренхимы печени. При поражении внепеченочных протоков выявляется нерезко отграниченное образование с гетерогенной структурой меньшей плотности по сравнению с окружающими тканями. Часто развивается холестаз.
Камни желчных протоков в эхографическом изображении принципиально не отличаются от конкрементов желчного пузыря, то есть проявляются эхопозитивным сигналом с акустической тенью за ним. Помимо этих прямых признаков холедохолитиаз проявляется также рядом косвенных симптомов: расширением внутрипеченочных протоков, расширением общего желчного протока проксимальнее камня и сужением его дистальной части, деформацией и обрывом изображения протока. Не выявляются камни в ретродуоденальной части протока, так как экранируются газом в двенадцатиперстной кишке. В подобных случаях следует постараться переместить конкремент в отчетливо визуализируемый отдел общего желчного протока либо добиться прохождения газа в тонкую кишку, что может быть достигнуто из менением положения тела пациента, В частности, если исследование проводить на трохоскопе рентгеновского аппарата с опущенным головным концом (положение Тренделенбурга), то камень сместится в проксимальный отдел общего печеночного протока, который обычно визуализируется хорошо. Трудности диагностики холедохолитиаза иногда обусловлены тем, что камни желчных протоков еще не сформированы и представляют собой комки так называемой замазки, которая не дает одного из основных симптомов — акустической тени. Конкременты желчных путей необходимо дифференцировать с обызвествлениями печени различного происхождения и пузырьками воздуха, попадающими в протоки после наложения билиодигестивных анастомозов и папиллосфинктеротомии, а также при наличии внутренних билиодигестивных свищей.


