Удаление желчного пузыря новейшие технологии
Новые технологии в операции по удалению камней (полипов) из желчного пузыря
От 08.11.2013
Tagged желчный пузырь, камни в желчных протоках, лапароскопическая операция по удалению желчного пузыря, лапароскопическая холецистэктомия, лапароскопия желчного пузыря, удаление желчного пузыря, удалить камни из желчного пузыря, холецистэктомия, эндоскопическая операция на желчном пузыре, эндоскопическое удаление желчного пузыря, эндоскопическое удаление камней из желчного пузыря
 Согласно традиционной концепции желчный пузырь не имеет никаких важных функций, можно обойтись и без него, а удалив желчный пузырь, камни и полипы не смогут образовываться вновь, поэтому удаление желчного пузыря считалось идеальным методом лечения полипов и камней желчного пузыря.
Согласно традиционной концепции желчный пузырь не имеет никаких важных функций, можно обойтись и без него, а удалив желчный пузырь, камни и полипы не смогут образовываться вновь, поэтому удаление желчного пузыря считалось идеальным методом лечения полипов и камней желчного пузыря.
Но с развитием медицинской науки в целом и минимально-инвазивных технологий в частности, эта концепция претерпела изменения.
Желчный пузырь обладает важными физиологическими функциями, такими как:
1) функция хранения;
2) функция сжатия;
3) функция концентрирования;
4) секреторная функция;
5) иммунная функция;
6) важное влияние на функцию пищеварения;
7) важная роль в регуляции давления желчного канала и т.д.
Поэтому холецистэкомия как золотой стандарт лечения камней и полипов желчного пузыря постепенно пошатнулся.
Однако при холецистэктомии, как основной тенденции, операции старого типа по удалению камней также проводились. Но из-за высокого процента рецидива образования камней, а также невозможности камней отвердеть, показания к операции по удалению камней были весьма строгими и зависели от множества показателей.
По прошествии 10 лет испытаний и исследований, новый тип минимально-инвазивных эндоскопических операций по удалению камней желчного пузыря вытеснил старый метод оперирования с его большими разрезами тканей.
Новый метод посредством видео наблюдения позволяет выбрать оптимальное место для произведения минимального разреза брюшной полости, быстро подтянуть желчный пузырь и удалить камни из желчного пузыря при помощи современных инструментов – мягкого и твердого холедохоскопов, эндоскопической корзины, эндоскопических щипцов, и др.
В то же время, в процессе использования твердого холедохоскопа возможно увеличение с высоким разрешением, а также высоким качеством изображения.
Эти преимущества впервые позволили обнаруживать камни в подслизистом слое.
Вместе со сменой концепции оперирования желчного пузыря, а также в связи с появлением современных технологий, камни в шейке желчного пузыря, камни в желчных протоках, внутрипеченочные камни и полипы уже не являются противопоказанием к проведению операции по их удалению.
Основами нового вида операций на желчном пузыре также стали поддержание баланса человеческого организма вцелом, его функций и минимальная инвазивность.
Через маленькие надрезы в брюшную полость вводятся инструменты, не повреждая брюшные мыщцы. Малый разрез не требует наложения швов, чем достигается косметический результат.
Через сутки после операции пациент уже встает, а через 5 дней может выписаться домой.
Операция проходит без осложнений, коэффициент смертности равен нулю.
После проведения тысяч операций и наблюдения больных в течение 10 лет, процент повторного появления камней составляет 2-7%.
Таким образом, новые минимально-инвазивные эндоскопические технологии позволяют сохранить желчный пузырь, очистить его полость от камней и полипов и полностью восстанавливают все функции органа.
лапароскопия желчного пузыря, лапароскопическая холецистэктомия, эндоскопическое удаление камней из желчного пузыря, эндоскопическая операция на желчном пузыре, лапароскопическая операция по удалению камней желчного пузыря
íå äåëàþò, òàê êàê êàìíè òàì âñ¸ ðàâíî âûðàñòàþò íà ìåñòå ïðîêîëîâ.
Òîëüêî ïîëíîå óäàëåíèå.
Êàê ñêàçàëà õèðóðã: Íå äàé áîã òåáå áûòü â òîì ñîñòîÿíèè, êîãäà êàìíè óáèðàåì, à ïóçûðü — íå òðîãàåì.
Ýòî çíà÷èò, ÷òî òîëüêî ïðè êðàéíåé ñòåïåíè ñëàáîñòè îðãàíèçìà íå òðîãàþò ñàì ïóçûðü ,÷òîáû íå äåëàòü ñòðåññ îðãàíèçìó.
Íó, íå çíàþ, ó ìåíÿ õîðîøåìó çíàêîìîìó ïàðó ëåò íàçàä óáèðàëè êàìíè èç æåë÷íîãî, ïðè ýòîì «êðàéíåé ñòåïåíè ñëàáîñòè îðãàíèçìà» ó íåãî íå íàáëþäàëîñü è íå íàáëþäàåòñÿ, òüôó-òüôó.
ãîâîðþ ïðî ñåáÿ è áðàòà. Îáùàëñÿ ñ òðåìÿ õèðóðãàìè ðàçíûõ êëèíèê: òîëüêî óäàëåíèå. Óòðîì óäàëèëè — âå÷åðîì õîäèë ïî ïàëàòå.
À ãäå óäàëÿëè, íå ïîäñêàæåòå?
Ñòðàííî êàê-òî. Ïîëåçíûé æå îðãàí! Çà÷åì óäàëÿòü?
Ñëîâà õèðóðãîâ: Åñëè ó òåáÿ òàì êàìíè áîëüøå ãîäà, òî æåë÷íûé óæå íå ðàáîòàåò.
À. Åùå æåíå â ìàðòå óäàëèëè. Òîæå â Áðÿíñêå, íî äðóãîé êëèíèêå.
Ñêàæèòå ÷òî âàøà çíàêîìàÿ â èòîãå ñäåëàëà ñ æåë÷íûì? Òîæå ñòîëêíóëàñü ñ ýòîé ïðîáëåìîé, îáíàðóæèëè îäèí êàìåíü â æåë÷íîì. Íå õî÷åòñÿ ïðîùàòüñÿ ñ îðãàíîì..
Ìîæåò áûòü âû ïóòàåòå ñ óäàëåíèåì êàìíåé èç îáùåãî æåë÷íîãî ïðîòîêà ñ óäàëåíèåì èç æåë÷íîãî ïóçûðÿ? Ïðè âûõîäå êàìíåé èç æåë÷íîãî ïóçûðÿ è ïîïàäàíèè èõ â õîëåäîõ (è åãî çàêóïîðêå), â áîëüøèíñòâå ñëó÷àåâ ìîæíî óäàëèòü èõ ýíäîñêîïè÷åñêè (êàê ýãäñ). Íî óäÿëÿþòñÿ òîëüêî êàìíè èç õîëåäîõà, à ïóçûðå êàìíè îñòàþòñÿ, è âîîáùå íå äàé áîã ñòîëêíóòüñÿ ñ òàêîé ñèòóàöèåé, îíà êàê ðàç òàêè âïîëíå îïàñíà äëÿ æèçíè.  áóäóùåì ïîñëå äàííîé ìàíèïóëÿöèè ïðè õîðîøåì ñòå÷åíèè îáñòîÿòåëüñòâ î÷åíü ðåêîìåíäóåòñÿ óäàëÿòü æåë÷íûé.
À êàìíè èç æåë÷íîãî ïóçûðÿ, íå òðîãàÿ ñàì ïóçûðü ìîæíî óäàëèòü òîëüêî äðîáëåíèåì, íî ýòî òîæå ïàëêà î äâóõ êîíöàõ. Ïî äðóãîìó óäàëèòü íåëüçÿ, íèêàê è íèãäå. Âàñ äåçèíôîðìèðîâàëè.
È âû òóò ó âñåõ ñïðàøèâàåòå êòî ãäå óäàëÿë — ýòî áåñïîëåçíî. Ëàïàðàñêîïè÷åñêàÿ õîëåöèñòýêòîìèÿ îäíà èç ñàìûõ ðàñïðîñòðàíåííûõ îïåðàöèé, áîëüøèíñòâî õèðóðãîâ äåëàëè åå ñîòíè ðàç. Ñòîèò èñêàòü êîíêðåòíîå ìåñòî òîëüêî â òîì ñëó÷àå, åñëè åñòü êàêèå ëèáî èçâåñòíûå ïîòåíöèàëüíûå ñëîæíîñòè (íàïðèìåð, íåñêîëüêî ðàíåå ïåðåíåñåííûõ îïåðàöèé-íàëè÷èå ñïàå÷íîãî ïðîöåññà), íó èëè óæ ëè÷íî äëÿ ñâîåãî óñïîêîåíèÿ. À êàêèå ëèáî îñëîæíåíèÿ è íåóäà÷è áûâàþò ó ëþáûõ, äàæå ñàìûõ îïûòíûõ õèðóðãîâ. Ýòî íå êàêàÿ òî áîëüøàÿ ñëîæíàÿ îïåðàöèÿ, êîòîðóþ âûïîëíÿþò åäèíèöû.
Ïðè ìíå ðàç äåëàëè… ïðè ïàíêðåîíåêðîçå, êîãäà âîîáùå íè÷åãî òðîíóòü áûëî íåëüçÿ.
Ëþáîé êàïðèç çà Âàøè äåíüãè âûïîëíÿò â ðÿäå ÷àñòíûõ êëèíèê, íî îïåðàöèÿ ýòà ïîäîáíà ðàçðåçàíèþ ÿçûêà èëè ïðèøèâàíèþ ðîãîâ.
Áåñïîëåçíàÿ è äàæå âðåäíàÿ.
Ïî÷åìó áåñïîëåçíàÿ è äàæå âðåäíàÿ?
Ïóçûðü ñ êàìíÿìè — ïîñëå óáèðàíèÿ êàìíåé áóäåò áîëåòü ïî-ïðåæíåìó è ñ íîâîé ñèëîé âûðàáàòûâàòü êàìíè. Áîëåå ìåëêèå, êîòîðûå ïîéäóò â æåë÷íûé ïðîòîê è çàñòðÿíóò òàì.
Óäàëÿþò âìåñòå ñ æåë÷íûì. Ìíå óäàëèëè 4 ãîäà íàçàä, ÷óâñòâóþ ñåáÿ îòëè÷íî, åäèíñòâåííûé ìèíóñ íàäî æðàòü áîëåå ìåíåå ïî ðàñïîðÿäêó.
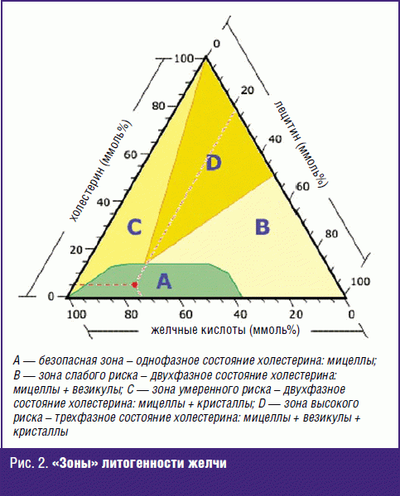
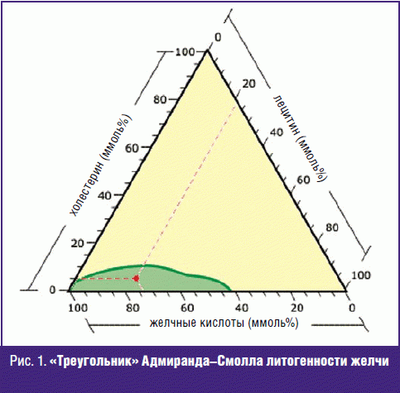
@KusMo, ñîâåò îò õèðóðãà. Óáèðàòü êàìíè , íå óáèðàÿ æåë÷íîãî ïóçûðÿ — ïóñòàÿ òðàòà ñèë. ×åðåç 2-4 ãîäà — ðåöèäèâ.  ãðóçóíèè è ïðî÷èõ ÷óðêåñòàíàõ â ñîâåòñêèå âðåìåíà òàê äåëàëè è ïîäñàæèâàëè áîëüíîãî íà êîíâååð — êàæäûå 3-4 ãîäà ïîâòîð. Ïëþñ ñòåíêó ïóçûðÿ çàøèâàþò êåòãóòîì (ñåé÷àñ — âèêðèëîì), íà òîé ÷àñòè íèòêè, êîòîðàÿ âíóòðè ïóçûðÿ î÷åíü õîðîøî îáðàçóåòñÿ êàìóøåê. Îò÷åãî öóíàðåôû è ïðî÷èå íîñîðîãè åõàëè â öåíòðàëüíóþ Ðîññèþ, ÷òîáû äîáðûé ðóññêèé õèðóðã çà áóòûëêó êîíüÿêà íîðìàëüíî ïðîîïåðèðîâàë èõ. (ãóãëèòü — » êîîðäèíàòû Àäìèðàíäà Ñìîëëà » , » ñòåïåíü ëèòîãåííîñòè æåë÷è «). Åñëè ñîâñåì ïðîñòî — òî æåë÷ü ýòî õîëåñòåðèí (æèðîðàñòâîðèì, â âîäå íåðàñòâîðèì), ëåöèòèí (ýìóëüãàòîð — ðàñòâîðÿåò æèðîðàñòâîðèìûå â-âà â âîäå), æåë÷íûå êèñëîòû (õðåíîâî ðàñòâîðèìû â âîäå, îãðàíè÷åííî â æèðàõ) è âîäà. Åñëè ÷åãî-òî ìíîãî èëè ìàëî — òî îáðàçóåòñÿ êàìåíü, èëè õîëåñòåðèíîâûé, èëè ïèãìåíòíûé (èç æåë÷íûõ êèñëîò), èëè ñìåøàííûé (õèðóðãîâ ýòî ìàëî èíòåðåñóåò — åñòü êàìåíü — íàäî ðåçàòü). Áåçîïàñíàÿ çîíà — çåëåíàÿ.
Åäèíñòâåííûé ñëó÷àé, êîãäà êàìåíü ìîæåò ñàì îáðàçîâàòüñÿ è ñàì ðàññîñàòüñÿ — âî âðåìÿ áåðåìåííîñòè è ïîñëå ðîäîâ (ãäå-òî ñïóñòÿ ãîä).
Âñå ñðåäñòâà äëÿ íåîïåðàöèîííîãî ëå÷åíèÿ ÆÊÁ — ôóôëîìèöèíû.
Õîëåöèñòýêòîìèÿ ëó÷øå èç ìèíè äîñòóïà —
âîò çäåñü îò 49 ñëàéäà
https://ppt-online.org/137854
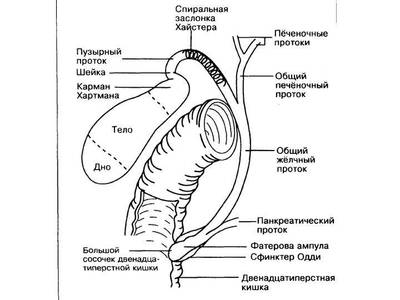
Åñëè âêðàòöå — òî äëÿ òîãî, ÷òîáû íå óåáàòü ïå÷åíî÷íûé æåë÷íûé ïðîòîê (àêòóàëüíî ó ïîëíûõ — íóòðÿíîãî ñàëà ìíîãî, ñ äëèòåëüíûì òå÷åíèåì ÆÊÁ — ñïàéêè, àòèïè÷íàÿ àíàòîìèÿ — òðåóãîëüíèê Êàëî íåòèïè÷íûé — ãóãëèòü » àíîìàëèè ðàçâèòèÿ æåë÷åâûâîäÿùèõ ïóòåé «) íàäî âûïîëíÿòü õîëåöèñòýêòîìèþ îò äíà. Íî ïðè ýòîì , êîãäà æåë÷íûé ïóçûðü âçÿò çàæèìîì, åñòü øàíñ èç-çà ïîâûøåíèÿ äàâëåíèÿ ïðîòîëêíóòü ìåëêèé êàìåíü â îáùèé æåë÷íûé (îò÷åãî ìåõàíè÷åñêàÿ æåëòóõà) èëè äî ôàòåðîâà ñîñî÷êà àêà áîëüøîé ñîñî÷åê 12ïåðñòíîé êèøêè, îò÷åãî ïàíêðåàòèò/ïàíêðåîíåêîç (åñëè çåâíóë).
À èäòè îò øåéêè ÷ðåâàòî òåì, ÷òî â æèðàõ ñåêàíåøü íå òî … (ãóãëèòü » ÿòðîãåííîå ïîâðåæäåíèå õîëåäîõà «)
È òóò èç ìèíè-äîñòóïà ïîÿâëÿåòñÿ õîëåöèñòýêòîìèÿ îò äíà ñ ïðåäâàðèòåëüíîé äåêîìïðåññèåé.
Åñëè âêðàòöå — òî èç ìèíè-äîñòóïà (5 ñì, 1 ðàçðåç) îáíàæàåòñÿ äíî ïóçûðÿ, òîëñòîé èãëîé , ïîäêëþ÷åííîé ê àñïèðàòîðó, óäàëÿåòñÿ æèäêàÿ æåë÷ü, ïîòîì íà äíî íàêëàäûâàåòñÿ êèñåòíûé øîâ, ïîòîì ïðîñâåò ïóçûðÿ âñêðûâàåòñÿ, óäàëÿåòñÿ ãóñòàÿ æåë÷ü («çàìàçêà»), óäàëÿþòñÿ êàìóøêè, ïîääàâëèâàåì ïå÷åíü, èç ïóçûðíîãî ïðîòîêà âèäèì æèäêóþ æåë÷ü — çíà÷èò, íåò êàìíåé â ïóçûðíîì ïðîòîêå, çàâÿçûâàåì êèñåò è ïðîäîëæàåì õîëåöèñýêòîìèþ îò äíà.
Íó è êîãäà óáðàëè ïóçûðü, òî îñòàëèñü ò.í. õîäû Ëþøêà — æåë÷íûå ïðîòîêè, èäóùèå íàïðÿìóþ îò ïðàâîé äîëè â ïóçûðü . Êàê íå êîàãóëèðóé ëîæå æåë÷íîãî ïóçûðÿ, èç íèõ áóäåò ïîäòåêàòü æåë÷ü, îò÷åãî ïîñëå îïåðàöèèè áóäåò áèëîìà (ñêîïëåíèå êðîâè è æåë÷è âíå ïå÷åíè, àíàëîã ñèíÿêà). Æåë÷ü — åäó÷àÿ è äåëàåò áðþøèíå áîëüíî, îò÷åãî ÆÊÒ ïóãàåòñÿ è íå ðàáîòàåò. Ëîæå ÆÏ íàäî çàòîìïîíèðîâàòü — îáû÷íî ïðÿäü áîëüøîãî ñàëüíèêà. Ïðè ýíäîõèðóðãèè — ïðîñòî óêëàäûâàåì, à ïðè ìèíè — äîñòóïå åùå è ïîäøèâàåì ïðÿì ê ïå÷åíè, îò÷åãî áèëîìà êðàéíå íåáîëüøàÿ /âîîáùå íåò. Ýòî õîðîøî ñêàçûâàåòñÿ íà çàïóñêå ÆÊÒ ïîñëå îïåðàöèè ( ãóãëèòü » ïîñëåîïåðàöèîííûé ïàðåç êèøå÷íèêà «).


Ñïàñèáî, âíÿòíî è ïîëåçíî!
1- ïðè äèåòå è ïîääåðæàíèè ïðèåìà õèìèè, õîëåñòåðèíîâûõ êàìíåé íå áóäåò, à èõ 80%
2- ñåé÷àñ óæå ýòè îïåðàöèè ëàïðîñêîïè÷åñêè äåëàþò ñ ëàçåðîì, ïîòîìó êåòãóò íå àðãóìåíò .
À ÷åì âàøåé çíàêîìîé òàê äîðîã áîëüíîé æåë÷íûé ïóçûðü? Îáúåì åãî îêîëî 100 ìë ïëþñ-ìèíóñ, â ñóòêè âûðàáàòûâàåòñÿ äî 2 ë æåë÷è, âû æå íå äóìàåòå, ÷òî îíà âñÿ ÷åðåç íåãî òàê ïðÿì è ïðîõîäèò, ÷òî îí íàñòîëüêî æèçíåííî âàæåí? Äà è êðîìå òîãî, ÷òî âàì âûøå óæå êîëëåãè íàïèñàëè, êàìíåíîñèòåëüñòâî, äàæå áåññèìïòîìíîå, ñóòü ðèñê õðîíè÷åñêîãî ïàíêðåàòèòà.
Äåëàþò. íå ïî îìñ, íî äåëàþò. Òîëüêî áîëüøîé âîïðîñ à íàäî ëè. È òî÷íî íå íàäî, åñëè óæå ïîøëè èçìåíåíèÿ ñòåíêè æåë÷íîãî.
@KusMo, ïðîäîëæèì. Êîñìåòè÷åñêèé ýôôåêò îò ìèíè-äîñòóïà — ÎÊ, ïðàêòè÷åñêè êàê îò ýíäîõèðóðãèè.
Ò.ê. ÆÏ áîëüøå íåò, òî ìîæåò íàñòóïàòü ò.í. ïîñòõîëåöèñòýêòîìè÷åñêèé ñèíäðîì. Åñëè âêðàòöå — ðàíüøå â ÆÏ æåë÷ü ñêàïëèâàëàñü, ïîåë æèðíîãî — îíà âûäåëÿåòñ. Òî ñåé÷àñ — êàê âûðàáîòàëàñü, òàê ñðàçó â 12-ïåðñòíóþ êèøêó ïîïàëà. À åñëè ñúåë ìíîãî æèðíîãî — æåë÷è íå õâàòèëî, æèð íå ïåðåâàðèâàåòñÿ, îò÷åãî äèàðåÿ, ðâîòà. Ïðîôèëàêòèêà — æèðíîãî ñíà÷àëà åñòü ïîìàëó, çàòåì, êàê ïðèâûê — ìàëûìè ïîðöèÿìè, ñ ïåðåðûâàìè 40-60 ìèíóò, ìîæíî ïðèíèìàòü âìåñòå ñ æèðíûì ïðåïàðàòû æåë÷íûõ êèñëîò (Õîëîãîí/ Àëëîõîë/ Õîëåíçèì è òä) . Íó èëè ïðîñòî íå îáæèðàòüñÿ.
À âîò ñ äðóãèì ïðèäåòñÿ äî êîíöà æèçíè æèòü.
Íåò ÆÏ — åøü áîëüøå êëåò÷àòêè.
 æåë÷è åùå åñòü
https://ru.wikipedia.org/wiki/Áèëèðóáèí
 íîðìå â òîëñòóþ êèøêó îí íå ïîïàäàåò, íî áåç ÆÏ æåë÷ü òå÷åò, à ïèùè íåò, îò÷åãî â òîëñòîé êèøêå åãî áàêòåðèè íà÷èíàþò ëîìàòü äî
https://ru.wikipedia.org/wiki/Ïèððîë
Ïèððîë çà ñ÷åò NH ãðóïïû ìîæåò ïðèñîåäèíèòüñÿ ê ÄÍÊ, ïîâðåäèâ å¸. Ïîýòîìó ìåòîäèêà ïðîôèëàêòèêè — êóøàåì ñîðáåíò (êëåò÷àòêó), ÷òîáû áèëèðóáèí íà íåé ñîðáèðîâàëñÿ è âñàñûâàëñÿ îáðàòíî â òîíêîì êèøå÷íèêå.
Ò.å. õëåá — òîëüêî ÷åðíûé, áîëüøå ôðóêòîâ, îâîùåé.
È ïîìíèòü, ÷òî ó âàñ íà 20% áîëüøå øàíñîâ íà ðàê òîëñòîãî êèøå÷íèêà …
Ò.å. ñìîòðåòü çà êðîâüþ â êàëå, ðàç â 3-5 ëåò — ÔÊÑ íó è èçáåãàòü çàïîðîâ …
Êîììåíòàðèé óäàëåí. Ïðè÷èíà: äàííûé àêêàóíò áûë óäàë¸í
Ýìì. Óäàëÿþò, êàæåòñÿ. Ìíå, ïðàâäà, èç-çà åãî íåáîëüøîãî ðàçìåðà ïðåäëîæèëè ïðèíèìàòü ïðåïàðàò äëÿ ðàçæèæåíèÿ. Íî ñêàçàëè, ÷òî îïåðàöèþ òîæå äåëàþò. Ìîæåò çà 4 ãîäà ÷òî ïîìåíÿëîñü…
ÿ òðè ãîäà íàäåÿëñÿ ðàñòâîðèòü — íå ïðîêàòèëî. Âðà÷ ñåðü¸çíî ïðåäóïðåæäàë, ÷òî ðèñêóþ: êàìåíü ìîæåò ðàçâàëèòüñÿ íà íåñêîëüêî è çàêðûòü ïðîòîêè — áóäåò àäñêàÿ áîëü.
Ïîòîì óäàëèë ïëàíîâî. Æèâó áåç æåë÷íîãî óæå 7 ëåò, áðàò — áîëüøå 15.
Îãðîìíîå ñïàñèáî çà èíôîðìàöèþ!
Äà ìîåé ïîêîéíîé áàáóøêå è íûíåøíåé òåòå óäàëÿëè, ïðè÷åì â ãîðîäå, äàæå íå Ìñê. Ýòî ïîðàññïðîñèòü íóæíî, ãäå ó Âàñ äåëàþò.
Óäàëåíèå êàìíåé äåëàþò âî ìíîãèõ êëèíèêàõ ïî âñåé Ðîññèè!
Ìîåìó äåäó ïðîâîäèë îïåðàöèþ ïî óäàëåíèþ àäåíîìû ïðîñòàòû, óäàëèâ çàîäíî êàìåíü.
Ìîåé áàáóøêå óäàëÿëè êàìåíü èç æåë÷íîãî ïóçûðÿ ëåò 40 íàçàä.
Ìîåé ò¸òå íå òàê äàâíî óäàëÿëè ñ ïî÷êè. Ñåé÷àñ íîâûå òåõíîëîãèè, íåáîëüøèå êàìíè óäàëÿþò äîâîëüíî áûñòðî óëüòðàçâóêîì, ñïåðâà äðîáÿò èì Íåáîëüøîé êàìåíü íà ìíîæåñòâî ìåëêèõ, ñ ïîñëåäóþùèì (íåìíîãî áîëåçíåííûì) áûñòðûì óäàëåíèåì!
Îñòàëüíûì ïðîâîäèëè îïåðàöèþ, ò.ê. áûëè áîëüøèå êàìíè, íî êàæäàÿ óñïåøíî çàêàí÷èâàëàñü.
Óëüòðàçâóêîì çà ïàðó-òðîéêó ÷àñîâ ìîæíî èäòè äîìîé. Íî èíîãäà äëÿ ïîëíîãî óäàëåíèÿ êàìíåé òðåáóåòñÿ íåñêîëüêî ñåàíñîâ (óëüòðàçâóêîì).
Âû ñîáðàëè âñå êàìíè â îäíó êó÷ó. À îíè ðàçíûå, è îðãàíû ðàçíûå, è ïîäõîäû ðàçíûå.
Ñàðàòîâ. À ãäå ò¸òå óäàëÿëè — ìîæåòå ïîæàëóéñòà óçíàòü?
Àâòîð âû áû ïðî÷èòàëè ñíà÷àëà ñóòü çàáîëåâàíèÿ ÆÊÁ è ñàìè âñå ïîíÿëè ïî÷åìó êîíêðåìåíòû íå óäàëÿþò .
Ìàòåðè äðîáèëè óëüòðàçâóêîì, ïîòîì îíè äîëæíû áûëè âûâîäèòüñÿ åñòåñòâåííûì ïóòåì, íî â èòîãå âñå ðàâíî óäàëèëè æåë÷íûé. Îïåðàöèé ïî óäàëåíèþ êàìíåé èç æåë÷íîãî íåò, ïî êðàéíåé ìåðå, òàê åé ãîâîðèëè ëåò 5-6 íàçàä.
Ó íåå â èòîãå áûëà ïîëîñòíàÿ ïëàíîâàÿ îïåðàöèÿ, ê êîòîðîé ãîòîâèëè îêîëî ãîäà, äóìàþ, åñëè áû áûëî âîçìîæíî óäàëèòü òîëüêî êàìíè, òî ñäåëàëè áû ýòî
Äà, óäàëÿþò âìåñòå ñ æåë÷íûì.
òàêîé âîïðîñ ê çíàþùèì ëþäÿì. â ÿíâàðå ìíå ñäåëàëè îïåðàöèþ ËÕÝ (êîíâåðñèÿ) ,õîëèöèñòýêòîìèÿ èç ìèíè äîñòóïà, â àâãóñòå ÿ ïîïàë â áîëüíè÷êó ñ áîëÿìè â ïðàâîì ïîäðåáüå è ìåõàíè÷åñêîé æåëòóõîé, ïðè óçè âûÿñíèëîñü ÷òî æåë÷íûé ïóçûðü íà ìåñòå è êàìíè â íåì âñå åùå ïðèñóòñòâóþò. Âîçìîæíî ëè òàêîå ÷òî ìíå óäàëèëè ÷àñòü êàìíåé, íî æåë÷íûé îñòàâèëè íà ìåñòå èëè ýòî áðåä è ìåíÿ ïðîñòî ðàçðåçàëè à ïîòîì çàøèëè è ñêàçàëè ÷òî âñå ãîòîâî? È åñëè âòîðîé âàðèàíò òî êàê ìíå ïîñòóïèòü ëîæèòüñÿ íà ïîâòîðíóþ îïåðàöèþ è ñóäèòüñÿ ñ áîëüíèöåé â êîòîðîé ìåíÿ ðåçàëè â 1é ðàç?
Íà ÓÇÈ ìîæåò áûòü áîëüøàÿ êóëüòÿ ïóçûðíîãî ïðîòîêà ñ êàìíÿìè, òàêîå èíîãäà ñëó÷àåòñÿ, â òîì ÷èñëå, åñëè íà ïåðâîé îïåðàöèè áûëè òåõíè÷åñêèå òðóäíîñòè (ò.å. ïóçûðü ïðèøëîñü óäàëèòü ïî÷òè âåñü, íî îñòàâèòü ïîáîëüøå â ìåñòå ñîåäèíåíèÿ ñ îáùèì ïðîòîêîì, êîòîðîå áûëî îïàñíî è/èëè î÷åíü ñëîæíî âûäåëèòü). Îáñóäèòå ýòî ñ ëå÷àùèì âðà÷îì, ó íåãî/íåå èíôîðìàöèè î âàøåé ñèòóàöèè çàâåäîìî áîëüøå, ÷åì ó çíàþùèõ ëþäåé. ×òî ñ ýòîé èíôîðìàöèåé äåëàòü — ðåøàòü âàì.
Ìîæíî âûðåçàòü êàìíè èç æåë÷íîãî. Åñòü êëèíèêè. È äàæå â Ðîññèè òàê äåëàëè. Íî ýòî íå ïåðñïåêòèâíî, ïîýòîìó îòêàçàëèñü îò òàêîé ïðàêòèêè. Æåë÷íîêàìåííàÿ áîëåçíü íå óõîäèò. Æåë÷íûé ïóçûðü è åñòü òîò ïðîâîöèðóþùèé îðãàí, ãäå ñîçäàþòñÿ íîâûå êàìíè. Åñòü õîðîøèé ñàéò Æåë÷íåò.ðó. Òàì ïîäðîáíî âñ¸ îáúÿñíÿåòñÿ, â âîïðîñàõ-îòâåòàõ. Ìíå ïîíðàâèëèñü ìåíþøêè ðàçíûå, ðåöåïòû. Ïëþñ íåïëîõî î ôèçè÷åñêèõ íàãðóçêàõ îáúÿñíÿåòñÿ, âîîáùå, èíôû ìàëî âåçäå. Òàì áîëåå-ìåíåå ïîíÿòíî âñ¸ ñòàëî.
Íàïðèìåð â Êèòàå, îïåðàöèè íåðåçèäåíòàì äåëàòü çàïðåùåíî.
Ìàòåðè óäàëèëè ïîëíîñòüþ òðè íåäåëè íàçàä êðàñíîäàðñêèé êðàé
Òî-òî è îíî, ÷òî ïîëíîñòüþ. Âìåñòå ñ æåë÷íûì ïóçûð¸ì. À òîëüêî êàìíè íå óäàëÿþò.
 1993 ãîäó ìîÿ ìàòü ëåãëà íà òàêóþ îïåðàöèþ.
…èç áîëüíèöû íå âåðíóëàñü.
Çíàêîìîé èç çà ñèëüíî ëèøíåãî âåñà îòêàçàëè â îïåðàöèè, ìîë íóæíî ïîõóäåòü. Îäíè äèåòû áåç ôèç.íàãðóçîê íå ñèëüíî ïîìîãàþò, à ëèøíèé ðàç äàæå ïðîñòî íà ïðîãóëêó âûéòè íå ìîæåò-áîëè ñèëüíûå. Ïàëêà î äâóõ êîíöàõ. Íî ýòî âñå òîëüêî ñ åå ñëîâ
Íó ýòî äà… Êàê õóäåòü áåç íàãðóçîê — âîîáùå íå ïîíÿòíî.
Äà áðåä êîíå÷íî. Íîðìàëüíî óáèðàþò êàìíè.
À ãäå? Ñêàæèòå ïîæàëóéñòà? Ìîæåò ÿ ïðîñòî èñêàòü íå óìåþ?
íèãäå — íå âåðüòå ýòîìó «ñïåöó».
â ëþáîé öèâèëèçîâàííîé ñòðàíå ýòî äåëàåòñÿ. òîëüêî äëÿ ýòîãî íóæåí åñòåñòâåííî äèàãíîç è íàïðàâëåíèå. Âèäèìî çíàêîìàÿ òâîÿ ïèçäèò èëè ÷òî òî ñåáå íàäóìàëà âî âðåìÿ ãðèïïà è íå ïðèìåííî ðåøèëà ÷òî ýòî êàìíè.
Ïðóôîâ íà òàêèå îïåðàöèè è èõ ýôôåêòèâíîñòü â «ëþáîé öèâèëèçîâàííîé ñòðàíå» åñòåñòâåííî íå áóäåò?
Óâû, äèàãíîç ïîäòâåðæä¸í.
Швейцарская клиника в Москве ¦ ХИРУРГИЯ ¦ Трансвагинальная холецистэктомия по N.O.T.E.S
Сначала во Франции, в 2007 году, а потом и в России, начали использовать новую уникальную методику по удалению желчного пузыря. При ее использовании не нужны проколы передней брюшной стенки, не остаются послеоперационные швы и рубцы. Методика называется трансвагинальной холецистэктомией по технологии N.O.T.E.S.
Доступ к больному органу при трансвагинальной холецистэктомии по технологии N.O.T.E.S. выполняется через разрез в заднем своде влагалища (длина разреза — 1 сантиметр), потом проводят холецистэктомию. Так же, как если бы выполнялась лапароскопическая операция. Потом желчный пузырь извлекают из брюшной полости тоже через разрез в заднем своде влагалища.
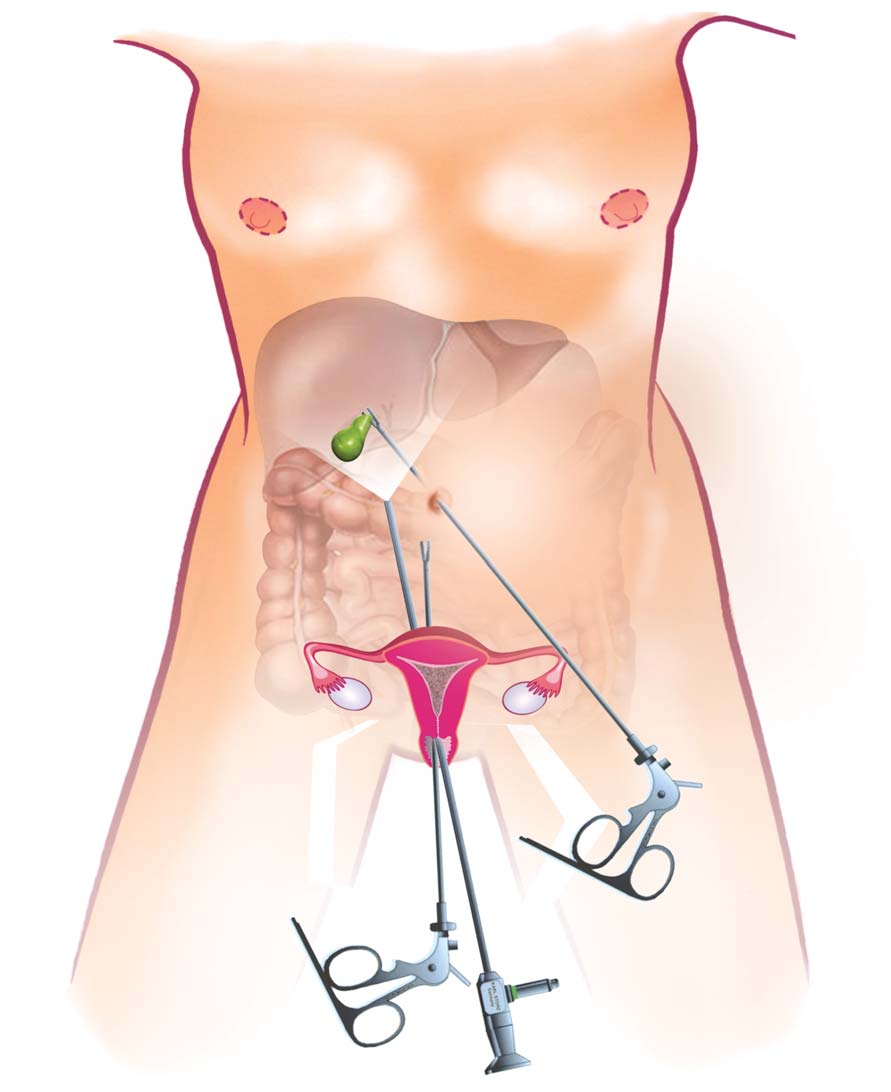
Новейшая технология лапароскопической холецистэктомии по технологии N.O.T.E.S. имеет преимущества, которые заключаются в:
- отсутствии боли после операции;
- максимальной двигательной активности;
- госпитализации всего лишь на один день;
- превосходном косметическом эффекте.
Единственное ограничение операции лапароскопической холецистэктомии при лечении ЖКБ по технологии N.O.T.E.S. (NOTES) заключается в половом покое на протяжении одного месяца после проведения операции. При трансвагинальной холецистэктомии не затрагиваются женские половые органы (матка, придатки и так далее), не оказывается влияния на их работу. Специалисты Швейцарской университетской клиники выполнили уже более ста трансвагинальных холецистэктомий, которые имеют отличный результат.
Видео о Транслюминальном удалении желчного пузыря. Операцию по удалению желчного пузыря через влагалище на программе » Жить здорово» проводит профессор Пучков К.В.
Уникальность однопортовой лапароскопической холецистэктомии, проводимой через один прокол, который выполняется в области около пупка, по технологии S.I.L.S. Пациентам, уже перенесшим операции на органах, расположенных в малом тазу, проведение лечения ЖКБ трансвагинальным доступом по технологии N.O.T.E.S. (NOTES) не подходит. В США, начиная с 2008 года, а потом и в России, стали использовать еще одну уникальную методику малоинвазивной холецистэктомии. Методика заключается в удалении желчного пузыря через один прокол в области около пупка по технологии S.I.L.S.
Новейший метод лапароскопической холецистэктомии выполняется при помощи специального устройства (порта), которое произведено из специального мягкого пластика. Устройство вводят сквозь единственный прокол, расположенный в околопупочной области. Через мягкий операционный пор, диаметр которого равен 23-24 миллиметрам, вводят лапароскопические инструменты и лапароскоп, диаметр которого 5 миллиметров. По окончанию операции устройство и желчный пузырь извлекают из брюшной полости. Накладывают косметический шов на маленькую рану, расположенную в пупочной области.
Метод малоинвазивной холецистэктомии через один прокол в области около пупка по технологии S.I.L.S. имеет преимущества перед традиционным лапароскопическим доступом:
- уменьшается число проколов на брюшной стенке;
- снижается болевой синдром после операции;
- наступает быстрая реабилитация пациента после операции;
- получается идеальный косметический эффект.
А по максимуму преимущества метода S.I.L.S. раскрываются в том случае, когда хирургу нужно извлечь большие и множественные камни в желчном пузыре. Если выполняется обычная лапароскопия, то хирургу нужно расширить прокол в области пупка чтобы извлечь больной орган.
У профессора Пучкова накоплен уникальный опыт по выполнению более 6 тысяч операций по лечению желчнокаменной болезни. Они выполнялись лапароскопическим способом с использованием различных методик, начиная с 1994 года и по настоящее время. Чтобы сделать оптимальный выбор метода по проведению малоинвазивной лапароскопической операции для лечения ЖКБ и ее осложнений разработали специальную программу и официально зарегистрировали ее в Роспатенте.
Использование этой программы и применение разработанных нами алгоритмов по диагностике и лечению, поможет лапароскопическому хирургу избежать интраоперационные осложнения и найти достойный выход из любой самой сложной хирургической ситуации.
Желчнокаменная болезнь
Народные средства при желчнокаменной болезни
Консервативное лечение желчнокаменной болезни
Хирургическое лечение заболеваний желчного пузыря
Записаться на консультацию в Швейцарскую клинику можно:
- по телефону: +7 925 191 56 65
- заполнить:ЗАПРОС В КЛИНИКУ
- по электронной почте: surgery@rusmedserv.com
- адрес клиники: г. Москва, ул. Николоямская, д.19, стр.1
(495) 506-61-01 — информация о швейцарской клинике в Москве
ЗАПРОС в КЛИНИКУ


