Удаление желчного пузыря лапароскопия нетрудоспособность

Неправильное питание, частые изнуряющие диеты, предрасположенность к раку нередко приводят к появлению серьезных проблем с желчным пузырем. При наличии камней, образовании опухолей показано хирургическое вмешательство.
На некоторое время человек становится нетрудоспособным. Важно понимать, на какой период выдается больничный после операции на желчном пузыре. Это поможет корректировать планы, более рационально использовать время на реабилитацию.
Сколько держат в стационаре после операции?
Все виды операций на желчном пузыре проводятся в условиях больницы. Пациент оформляется в стационар за несколько дней до планируемого хирургического вмешательства. В этот период сдаются анализы, выполняется подготовка к манипуляции.
Сколько держат в стационаре после операции на желчном пузыре, зависит от таких факторов:

- вид хирургического вмешательства;
- тип имеющейся патологии;
- общее состояние здоровья;
- успешность проведенной манипуляции;
- наличие осложнений;
- возраст и индивидуальные особенности.
Раньше камни удаляли путем выполнения полостных операций.
После таких манипуляций человеку приходилось достаточно долго пребывать в стационаре: от 10 до 15 дней. Сегодня существует менее травматичный способ лечения – лапароскопический. Его суть заключается в том, что делается прокол в передней стенки брюшной полости и затем через него (под контролем специального аппарата с камерой) проводятся все необходимые манипуляции.
Лапароскопия избавляет человека от мучительных болей в послеоперационный период, сокращает срок стационарного лечения. Большинство пациентов с желчнокаменной патологией после холецистэктомии находятся в стенах медицинского учреждения в течение недели. После хирургической манипуляции пациента доставляют в палату интенсивной терапии.
 Тут больной пребывает под контролем реаниматологов до выхода из наркоза, извлечения трубок, с помощью которых проводится искусственное дыхание. Примерно через три часа его перевозят в обычную палату.
Тут больной пребывает под контролем реаниматологов до выхода из наркоза, извлечения трубок, с помощью которых проводится искусственное дыхание. Примерно через три часа его перевозят в обычную палату.
Со второго дня больному разрешается вставать и ходить, пить и употреблять некоторые продукты питания. Детей после лапароскопии держат в стационаре дольше, чем взрослых.
Это связано с тем, что организм малышей более остро реагирует на отсутствие органа. У ребенка может повышаться температура тела, возникать сильные боли и прочая неприятная симптоматика. Поэтому детям в стенах больницы следует находиться не меньше десяти дней после лапароскопии.
Если пришлось прооперировать беременную женщину лапароскопическим методом, то срок пребывания пациентки на стационарном лечении будет продолжительным: от 10 до 15 дней. В период нахождения в стенах больницы женщина будет под наблюдением гинеколога.

Мнение эксперта
Ирина Васильева
Эксперт по гражданскому праву
Больничный лист открывают в день оформления человека в стационар. Его продолжительность зависит от количества дней, необходимых для подготовки к операции и контроля за состоянием после ее проведения.
На сколько дней дают больничный?
Удаление желчного пузыря – это большой стресс для организма. Поэтому после выписки из стационара реабилитационный период не заканчивается. Больному необходима адаптация, правильное питание, прием определенных медикаментов. Не рекомендована сильная физическая активность.
Человеку, перенесшему операцию, выдается освобождение от работы на восстановление и лечение в амбулаторных условиях. Сколько находятся на больничном после удаления желчного пузыря, зависит от типа проводимого хирургического вмешательства, полученного результата, наличия осложнений, рода деятельности человека.
Длительность пребывания на амбулаторном лечении определяет доктор. Максимальный срок, на который врач имеет право оформить лист о временной нетрудоспособности, составляет 15 дней. Далее больничный может быть продлен, но после заседания медкомиссии.
После лапароскопии
 Реабилитационный период после лапароскопии гораздо меньше, чем после лапаротомии. Как правило, человек находится на амбулаторном лечении не более 10 дней.
Реабилитационный период после лапароскопии гораздо меньше, чем после лапаротомии. Как правило, человек находится на амбулаторном лечении не более 10 дней.
При необходимости лист о временной нетрудоспособности продлевают. Сколько длится больничный после удаления желчного пузыря лапароскопическим методом, во многом зависит от рода деятельности пациента.
Если человеку по своей должности необходимо выполнять тяжелую физическую работу, то ему могут выдать лист о нетрудоспособности на месяц. Это связано с тем, что после хирургического вмешательства около 30 дней запрещены сильные нагрузки. Чтобы скорее восстановиться и прийти в норму после операции, человеку нужно следовать всем предписаниям доктора.
После полостной операции (лапаротомии)
 Лапаротомия – это полостная операция. Она более удобна для хирурга, поскольку обеспечивает свободный доступ к органу. Все манипуляции проводятся через разрез в брюшной стенке.
Лапаротомия – это полостная операция. Она более удобна для хирурга, поскольку обеспечивает свободный доступ к органу. Все манипуляции проводятся через разрез в брюшной стенке.
Но такой тип хирургического вмешательства очень травматичный и требует много времени на восстановление. Длительность амбулаторного лечения составляет не меньше 15 дней. Из-за сложности хирургического вмешательства человек может утратить трудоспособность на месяц.
Решение о продлении документа об освобождении от работы принимает медкомиссия. В отдельных случаях больничный выдают на год. Тогда необходимо регулярное обновление листа о нетрудоспособности с участием врачебной комиссии.
В каких случаях больничный продлевают?
Больничный лист проделают в том случае, если не восстановилась трудоспособность пациента, возникли осложнения. При принятии решения об увеличении срока освобождения от работы учитываются лабораторные и аппаратные показатели состояния здоровья, самочувствие человека.
Продлевается лист о нетрудоспособности до полного восстановления. В некоторых случаях, исходом заболевания является присвоение группы инвалидности. Тогда лист о нетрудоспособности автоматически закрывается в день проведения экспертизы.
После лапароскопии и лапаротомии иногда бывают такие осложнения:
- кровотечение;
- повреждение кишечника, мочевика;
- пневмония;
- проблемы с сердцем и сосудами;
- тромбофлебит;
- нагноение послеоперационных швов;
- аллергия на анестезию;
- перитонит;
- омфалит (воспаление тканей вокруг пупка);
- желчеистечение в полость брюшины из-за плохо ушитой культи пузырного протока;
- послеоперационное инфицирование вследствие ослабления защитных сил организма пациента.
При тяжелых состояниях больного могут из амбулаторного лечения перевести на стационарное. Длительность пребывания в медучреждении определяется тяжестью состояния, эффективностью проводимой терапии. Иногда после лапароскопии приходится проводить лапаротомию (например, при неполном удалении органа).
Чаще всего осложнения возникают после лапароскопии. Это связано с тем, что хирург не имеет свободного доступа к органу, может допускать ошибки.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения юридических вопросов, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему — обращайтесь в форму онлайн-консультанта справа или звоните по телефону:
+7 (499) 288-73-46;
8 (800) 600-36-19Это быстро и бесплатно!
Восстановление в профилакториях и санаториях
После сложных операций, к числу которых относится холецистэктомия, человека направляют в санаторий либо профилакторий для восстановления. Тогда больничный бюллетень продлевают на весь период нахождения в таком заведении, но не более чем на 24 дня.
В лечебных комплексах человеку помогают восстановить нормальное функционирование организма, адаптироваться к новому режиму питания, образу жизни.
После операции по удалению желчного пузыря, в санаториях и профилакториях предлагают такие методы терапии и реабилитации:

- курс лечения негазированными минеральными водами;
- терапия Милдронатом и Рибоксином с целью восстановления энергетического обмена;
- электрофорез с янтарной кислотой, прочими лекарственными средствами;
- радоновые, хвойные, минеральные, сухие углекислые, морские, жемчужные ванны;
- комплекс лечебных упражнений под руководством квалифицированных наставников;
- фитотерапия;
- диетическое питание.
Минеральная вода, которую применяют в санаториях, обладает выраженным спазмолитическим действием. Это позволяет уменьшить боль после операции. Также минеральная вода содержит массу полезных веществ, которые нормализуют пищеварительный процесс в условиях отсутствия желчного пузыря.
Нахождение в санатории или профилактории после операции на желчном пузыре позволяет человеку быстрее восстановиться, вернуться к нормальной жизни. Поэтому отказываться от такого типа лечения не стоит.
Таким образом, больничный после холецистэктомии выдают в обязательном порядке. Такое хирургическое вмешательство приводит к перестройке организму. Человеку необходим определенный режим питания, снижение физической активности, прием медикаментозных средств.
После выписки из стационара пациенту выдают документ об освобождении от работы на срок 10-15 дней. При надобности (наличии осложнений, плохом заживлении тканей) лист о нетрудоспособности продлевают с участием медкомиссии либо выдают группу инвалидности.
На сколько дней дают больничный после лапароскопии жёлчного пузыря решают медики. Врачи действуют в соответствии с законом. Он предусматривает стандартный срок нетрудоспособности после операции. Однако бывают исключения. На практике установленного законом периода бывает недостаточно для восстановления организма после проведённого хирургического вмешательства. Когда медики продлевают больничный и что для этого нужно?
Длительность стационарного лечения
После проведения лапароскопического удаления жёлчного пузыря, человек находится в палате, где отходит от анестезии. Лапароскопия может давать осложнения. Это диспептические расстройства, к примеру, тошнота. Через несколько часов после операции пациент может испытывать болезненные ощущения разной интенсивности. Чтобы купировать колики, используют обезболивающие. В сложных случаях возможно введение пациенту анальгетиков наркотической природы.
Если имеются показания, пациенту проводят инфузионное лечение, то есть ставят капельницы. Когда наблюдается воспалительный процесс или во время операции орган был дегерметизирован, используют антибактериальные препараты.
В течение 6 часов после лапароскопического удаления органа, запрещается вставать и даже пить воду (можно смачивание губ влажным ватным диском). Ещё 18 часов можно пить, но не есть.
Пьют негазированную воду маленькими глотками, употребляя не более 500 миллилитров за сутки. По их прошествии прооперированному делают перевязку.
Попробовать встать с кровати прооперированным разрешают через 5─6 часов после вмешательства. Движения должны быть плавными. Вначале необходимо сесть. Если больной не наблюдается головокружение, можно встать и немного пройтись. При этом важно, чтобы рядом кто-то находился, поскольку наркоз и длительное пребывание в горизонтальном положении могут способствовать обмороку.
Если операция была малоинвазивной, пациент может самостоятельно передвигаться по палате уже спустя 10 часов. Через сутки пациент уже может ходить. Это стандарт реабилитации. Для её успеха важно соблюдение диеты. Пища должна быть жидкой.
Разрешено есть:
- нежирные супы на овощном бульоне;
- жидкую кашу, сваренную на воде;
- пить кефир и отвар из сухофруктов.
Количество потребляемой жидкости нужно постепенно увеличивать.
Обычно больного оставляют в стационаре на 3─7 дней. Точные сроки госпитализации зависят от характера проведённого вмешательства и самочувствия больного.
Первое время (не менее 7 дней), пациенту запрещено пить чай, кофе и употреблять любые продукты, в составе которых присутствует сахар. Недопустимой является жирная и жареная пища.
Диета основывается на употреблении кисломолочных продуктов с небольшим процентом жирности и крупяных каш, сваренных на воде. Разнообразить меню помогут нежирные сорта мяса и рыбы, запечённые яблоки и бананы.
Следя за питанием прооперированного, медики наблюдают и за состоянием швов. Дабы они не инфицировались, назначают курс антибактериальной терапии. Иногда медики назначают антикоагулянты. Они рекомендованы склонным к тромбозу. Таким пациентам рекомендовано проходить лапароскопию в компрессионных чулках.
Проведя лапараскопию принято использовать газ. Позже он может провоцировать ощущение ломоты в суставах и мышцах. Избавляются от остатков газа с помощью специальных упражнений.
Обычно в стационарных условиях пациент находиться не более 10 дней. Этого достаточно для восстановления, заживления шва. Нормальным считается незначительное повышение температуры тела и общая слабость. Если же отмечаются другие неприятные симптомы, необходимо сообщить о них лечащему врачу. Он примет решение относительно дальнейшего лечения.
На сколько дней выписывается больничный
Медики отмечают, что реабилитация после удаления жёлчного пузыря не заканчивается выпиской из стационара.
После этого пациенту предстоит продолжить:
- Придерживаться диеты.
- Делать гимнастику.
- Принимать медикаменты.
Реабилитация продолжается дома, занимая минимум месяц. Так на сколько дней дают больничный после оперативного удаления жёлчного пузыря?
Как правило, срок реабилитации не превышает 10 суток. Но в случае необходимости, больничный можно продлить. Основанием для этого может стать, к примеру, род деятельности прооперированного. Так, сложную физическую работу нельзя выполнять в течение месяца после хирургического вмешательства.
Соблюдать нужно и ещё ряд правил:
- нужно отказаться от путешествий и длительных пеших прогулок;
- не менее месяца нужно соблюдать половой покой;
- все физические нагрузки должны быть щадящими;
- около месяца нужно ежедневно использовать компрессионные чулки;
- нельзя посещать баню, солярий, загорать на пляже;
- занятия спортом тоже под запретом 30 дней.
Удаление жёлчного пузыря путём лапароскопии считается максимально щадящей процедурой, но сколько продлится больничный после этого, зависит:
- от того в каком состоянии после оперативного вмешательства пребывает человек;
- размеров органа, который пришлось удалить;
- наличия послеоперационных осложнений.
Если возникли осложнения, для устранения которых необходимо дополнительное лечение, больничный лист продляется на необходимый срок.
Процедура выписки листа
По закону время пребывания на больничном, включая нахождение в стационаре, составляет максимум 10 дней. Если по каким-либо причинам этого оказалось недостаточно, врач имеет право продлить лист, но не дольше чем на 30 дней. Однако встречаются осложнения, требующие лечения в течение большего времени.
В таком случае больничный продляется:
- на основании заключения медицинской комиссии, а не одного лечащего врача;
- максимум на 12 месяцев;
- с прилагаемой аргументацией (вескими основаниями для нестандартного решения).
Продлённый больничный после лапароскопии жёлчного пузыря может быть закрыт досрочно, если состояние пациента позволяет ему выполнять свои трудовые обязанности.
Больничный лист выписывается лечащим врачом. Закрывается бланк датой выписки из стационара. Если необходимо продолжить лечение, пациент самостоятельно обращается в поликлинику. Посетить её необходимо на следующий день после выписки.
Если пациент не имеет возможности самостоятельно передвигаться, процедура открытия нового больничного листа может осуществляться на дому. Осуществляется вызов врача на адрес.
Можно ли продлить больничный
Если установленных законом 10 дней недостаточно, чтобы после операции по удалению жёлчного пузыря организм смог в полной мере восстановиться, больничный лист продлевают. Для этого больной обращается в поликлинику по месту проживания, где лечащий врач продляет срок действия бланка.
Обычно больничный продляется максимум на 15 дней. Если спустя отведённый период, пациент остаётся нетрудоспособным, врачебная комиссия собирается уже в поликлинике. Медики имеют право продлить больничный лист на 10─12 месяцев.
Когда пациент находится в тяжёлом состоянии, врачебная комиссия направляет его на экспертизу по установлению инвалидности.
Зачастую врачебная комиссия направляет пациента на долечивание в стационарных условиях.
Таким образом, чтобы продлить больничный, нужно:
- Забрать лист после выписки из стационара.
- Посетить поликлинику по месту проживания и предоставить доктору лист нетрудоспособности.
- При необходимости врач продлит больничный или же соберёт медицинскую комиссию.
Лапароскопический метод удаления жёлчного пузыря считается щадящей процедурой, после которой пациенту предоставляется больничный сроком до 10 дней. Обычно действие бланка ограничивается временем пребывания в стационаре. Однако после можно обратиться в районную поликлинику и продлить больничный.
Лапароскопия желчного пузыря, или лапароскопическая холецистэктомия – самый малоинвазивный (нетравматичный) способ резекции. Как известно, желчный расположен в брюшной полости. Это важное звено в пищеварительной цепи организма. Его основная задача заключается в сборе секрета (желчи), вырабатываемого печенью, для дальнейшей транспортировки в двенадцатиперстную кишку. Желчь туда поступает сразу после появления еды в желудке.
Этот орган очень важен для человека: он сохраняет ферментативную функцию желудочно-кишечного тракта, обеспечивая нормальный пищеварительный процесс. При ряде патологий, не поддающихся консервативному лечению, он удаляется. Организм способен функционировать и без ЖП: он важен, но не является жизненно необходимым для человека. Когда встает необходимость извлечения больного органа, медицинские специалисты рекомендуют использовать самую современную и безопасную методику удаления.
Что такое лапароскопия желчного пузыря?
Эта процедура отличается высокой эффективностью и одновременно невысокой травматичностью тканей малого таза и брюшины. За последние годы данный вид хирургического вмешательства в полость брюшины стал самым востребованным и часто используемым. Процедура показана при желчнокаменной болезни, поскольку имеет минимум осложнений и позволяет восстанавливаться в короткие сроки.
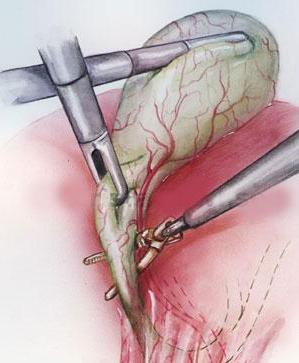
Хирургическая операция осуществляется с применением специального оборудования (лапароскопа) и инструментов (троакаров). Лапароскоп — это трубка с камерой на конце, оснащенная небольшим фонариком. Оборудование внедряется в полость живота через небольшое отверстие на передней стенке брюшины. Камера транслирует изображение на монитор для врача, проводящего манипуляцию. Благодаря микроскопическому оборудованию специалист видит происходящее внутри тела человека, не делая большой полостной разрез скальпелем.
После операции остается незаметный рубец, поскольку для введения лапароскопа необходим прокол до 2 см длиной.
Кроме транслирующего оборудования, в брюшную полость через проколы вводятся трубки-манипуляторы. С их помощью хирург управляет инструментами. Эти трубок три штуки, они полые. Через них к месту манипуляции доставляются принадлежности, которыми медик иссекает и удаляет сам орган или полипы/камни из него.
Когда требуется проведение лапароскопии?
Желчнокаменная болезнь — главное показание к оперативному вмешательству с использованием методики лапароскопии. На фоне данной патологии нередко развиваются осложнения:
- острый болевой синдром, сопутствующий желчнокаменной болезни. Это показание к срочной операции, потому что при возникновении второго болевого приступа могут развиться серьезные осложнения, при которых методика противопоказана;
- бессимптомное течение ЖКБ. Операция делается при выявлении камней большого размера, поскольку они могут стать причиной формирования пролежней на одной из стенок пузыря;
- при прохождении курса терапии от ожирения у пациентов с большим лишним весом также удаляется желчный, так как при резком снижении жировой прослойки камнеобразование увеличивается;
- холедохолитиаз, при котором наряду с желчнокаменной болезнью происходит закупорка и последующее воспаление протоков. Лапароскопическая холецистэктомия в этом случае сопровождается санацией путей. Необходимо установить дренаж по окончании процедуры;
- холецистит в острой фазе. Патология требует срочной операции, поскольку чревата грозными осложнениями – сепсис, разрыв стенки органа, перитонит;
- холестероз. При данном заболевании на стенках откладывается холестерин. Этот процесс серьезно нарушает работу органа;
- полипоз ЖП. Если размеры новообразований превышают 1 см или они похожи на злокачественные разрастания (с сосудистой ножкой), требуется удаление.
Где и кем проводится лапароскопическое удаление ЖП?
Процедура хирургического удаления из брюшной полости проводится в отделении гастроэнтерологии или общей хирургии городской или районной больницы. Помимо этого, операцию на желчном пузыре можно сделать в одном из научно-исследовательских институтов или частных клиник, специализирующихся по пищеварительной системе.
Проводит процедуру оперирующий хирург, который иначе называется лапароскопическим хирургом. Манипуляция с малоинвазивным проникновением в брюшную полость занимает 45–90 минут. Среднее время проведения составляет один час.
Противопоказания к проведению резекции желчного пузыря
Для данной процедуры существует ряд противопоказаний. К ним относятся абсолютные:
- серьезные нарушения работы мочевыводящей и сердечно-сосудистой систем;
- плохая свертываемость крови.
Существуют и относительные противопоказания к проведению процедуры лапароскопическим методом:
- перитонит;
- заболевания инфекционного характера;
- острая форма холецестита, приступ при которой не проходит несколько дней;
- атрофический желчный пузырь;
- полостные операции в прошлом;
- грыжа больших размеров на передней стенке брюшной полости;
- абсцесс ЖП;
- беременность (последний триместр);
- аномальное расположение органов в животе;
- панкреатит в острой фазе;
- желтуха, вызванная закупориванием желчевыводящих протоков;
- подозрение на онкологию;
- наличие свищей между двенадцатиперстной кишкой и желчевыводящими путями;
- встроенный кардиостимулятор.
Во время пребывания в стационаре и в послеоперационный период пациенту должен быть предоставлен больничный лист. При наличии тяжелой физической работы человеку положены более легкие условия труда в течение всего восстановительного периода (до полугода).
Анестезия или наркоз?
Операция по удалению с использованием лапароскопа подразумевает использование общего наркоза. Другие варианты анестезии не рассматриваются, поскольку не позволяют полностью расслабить брюшные мышцы и полноценно обезболить.
Преимущества лапароскопии перед лапаротомией
Лапароскопическое удаление желчного пузыря имеет много положительных сторон в сравнении с лапаротомией (открытой полостной операцией):
- минимальная кровопотеря (30-40 мл) за счет сохранения большого числа кровеносных сосудов брюшной полости;
- малоинвазивность. Доступ к внутренностям осуществляется через несколько небольших проколов в животе, а не посредством разреза брюшной стенки;
- короткий восстановительный период: при отсутствии осложнений пациента выписывают через 1-3 суток;
- спустя всего 7 дней он имеет среднюю работоспособность;
- после операции присутствует незначительная боль, которая быстро купируется анестетиками из домашней аптечки;
- низкий риск возникновения осложнений: спайки практически не появляются после оперативного вмешательства, поскольку отсутствует прямой контакт рук хирурга и салфеток с внутренностями.
Подготовка к лапароскопии желчного пузыря
Перед резекцией необходимо провести правильную подготовку. Она включает в себя необходимые диагностические и лабораторные исследования с целью определения точного состояния организма больного. Во время подготовки обнаруживаются особенности строения оперируемого органа, протоков и пограничных тканей, выявляются возможные осложнения.
Перед хирургическим вмешательством требуется сдать крови на выявление:
- ВИЧ;
- сифилиса;
- гепатитов;
- свертываемости крови.
Также необходимы клинические анализы крови и мочи, биохимия, ультразвуковое исследование малого таза и брюшины, рентгенография грудной клетки, электрокардиограмма, ЭФГДС.
Дополнительно по рекомендации хирурга проводятся эндоскопическая холангиопанкреатография или МР-холангиография, позволяющие увидеть состояние желчных протоков.
Пациент накануне хирургической манипуляции должен тщательно вымыться и удалить волосяной покров в нижней части живота и на лобке. Медик, который будет проводить процедуру, в обязательном порядке доводит до пациента общие сведения: этапы проведения, время, возможные риски и осложнения.
Что можно есть накануне процедуры?
За несколько дней до процедуры следует изменить режим питания. Новый принцип употребления пищи заключается в следующих правилах:
- прием легкой и низкокалорийной еды накануне;
- последний раз можно поесть за 18 часов до хирургической манипуляции;
- кишечник вечером и утром в назначенный день очищается при помощи клизмы;
- употребление лекарств перед процедурой разрешается только под строгим контролем лечащего специалиста.
Как проходит лапароскопическое удаление желчного пузыря?
Мероприятие проводится под общей анестезией. Основные этапы заключаются в следующем:
- пациент вводится в сон при помощи общего наркоза. Это задача врача-анестезиолога;
- интеграция зонда в полость желудка для отвода газов и выведения лишней жидкости. Эта манипуляция позволяет исключить риск возникновения рвоты и последующей асфиксии из-за попадания переваренной пищи в дыхательные пути. Желудочный зонд остается в пищеводе вплоть до окончания работы специалиста;
- наложение маски на нос и рот пациента, которая соединена с оборудованием для искусственной вентиляции легких. ИВЛ обеспечивает под наркозом полноценное дыхание во время оперативного вмешательства. Работа аппарата жизненно необходима для оперируемого, потому что стерильный углекислый газ, нагнетаемый в брюшину, оказывает сильное давление на диафрагму. По причине сдавливания легкие не способны работать в полной мере, и без ИВЛ человек может задохнуться;
- введение троакара с осветительным прибором и камерой через небольшой разрез в пупочной складке. Врач внимательно осматривает брюшину, обращая особое внимание на оперируемый пузырь. Соседние органы в брюшной полости практически не задеваются троакарами за счет нагнетания газа;
- в районе правого подреберья делается еще 3 небольших надреза, через них интегрируются полые трубки для последующих хирургических манипуляций внутри живота;
Если специалист замечает образовавшиеся спайки, возникшие в результате хронического воспалительного процесса, он сначала рассекает их, после чего извлекает пузырь; - добравшись до конечной точки, врач производит оценку желчного. Если он излишне наполнен и перенапряжен, перед удалением необходимо убрать часть жидкости;
- орган зажимается специальным приспособлением, после чего медицинский специалист выделяет из желчнопузырных тканей проток, при помощи которого он соединен с ДК. Его требуется иссечь и выделить пузырную артерию из находящихся вокруг тканей;
- просвет артерии зашивается;
- когда ЖП полностью освобожден, врач приступает к его извлечению из печеночного ложа. Манипуляция проводится очень аккуратно и медленно. В ходе процесса каждый кровоточащий сосуд коагулируется;
- после полного удаления из ложа ЖП очень аккуратно извлекают наружу через прокол в складке пупка;
- на этом работа хирурга не закончена. После извлечения больного органа специалист производит осмотр брюшины. Он должен определить, не осталось ли в полости желчи, кровоточащих сосудов, видоизмененных тканей;
- после осмотра все сосуды прижигаются током, чтобы они не кровоточили. Подозрительно измененные ткани убираются, внутренность промывается антисептическим раствором. После этой манипуляции остатки раствора отсасываются из полости живота;
- как только все манипуляции закончены, троакары убираются, а проколы заклеиваются или зашиваются.
Иногда в случае необходимости в одном из проколов врач может оставить дренаж. Через специальную трубку наружу должен вытечь оставшийся антисептический раствор. Дренаж не ставится, если у пациента не выходила желчь во время хирургического вмешательства и не обнаружилось сильного воспалительного процесса в ЖП.
Как производится лапароскопия камней желчного пузыря?
При извлечении камней в ЖП соблюдаются те же правила погружения человека в искусственный сон, введения в желудок специального зонда, подключения к аппарату ИВЛ, проколов в животе и введения через них зондов для хирургических действий. Когда стерильный углекислый газ запущен в брюшину и туда же внедрены троакары, хирург осматривает брюшину. При обнаружении спаек он производит их отсечение. Далее разрезается стенка и через надрез посредством отсоса выводится наружу содержимое с камнями или полипами.
Как только ЖП опорожнен, разрез зашивается, изнутри брюшины все промывается введенным антисептическим раствором, троакары удаляются, проколы заклеиваются или зашиваются.
В случае возникновения осложнений во время проведения лапароскопического удаления камней из ЖП хирург переходит на лапаротомию.
На какой день после хирургического вмешательства снимаются швы?
Швы накладываются с использованием специального саморассасывающегося материала. Такие шовные нити не нужно снимать, они рассасываются самостоятельно на 5-7-е сутки после оперативного вмешательства. При использовании съемного материала нити необходимо удалить, как только рана затянется.
Хирург решает, когда снимать швы после лапароскопии, в каждом случае индивидуально. Многое зависит от состояния организма пациента, его возраста и других факторов. В среднем, швы при отсутствии осложнений принято снимать на 5-7-й день после возвращения из операционной. В отдельных случаях рана затягивается медленно, поэтому хирург может ждать несколько недель. Тогда рекомендуется нанесение специальных заживляющих мазей.
Послеоперационный период
По окончании хирургических манипуляций по удалению наступает послеоперационный период. Он включает в себя пребывание в реанимационном отделении в течение 3-4 часов. Сотрудники реанимации внимательно следят за состоянием поступившего пациента, в частности, как он выходит из наркоза. После перехода в удовлетворительное состояние врачи отделения интенсивной терапии переводят прооперированного человека в палату. Здесь ему предстоит провести несколько следующих дней.
Первые 4-5 часов больной должен лежать в абсолютном покое, желательно не двигаясь. Пить, есть и пытаться подняться запрещено. Примерно через 6 часов пациенту разрешается пить обычную воду без газа и добавок. Жидкость должна поступать в организм небольшими порциями, то есть можно пить маленькими глотками. Интервал между питьем составляет 7-10 минут. Приступать к приему пищи разрешается только спустя сутки после оперативного вмешательства.
На вторые сутки после процедуры пациенту разрешается встать. Это следует делать только под контролем медицинского персонала больницы. Через 2 дня разрешается принимать жидкую пищу и ходить самому.
В чем заключается реабилитация и восстановление после лапароскопии ЖП?
Восстановительный период не занимает много времени и протекает без осложнений. Примерно через полгода наступает полная реабилитация (психологическое и физическое восстановление организма). На протяжении этого времени пациент не ощущает себя плохо или неполноценно — он может вести привычный образ жизни, работать. Ему требуется отказаться лишь от чрезмерных физических нагрузок и пересмотреть режим питания.
Уже через пару недель можно выходить на работу и включаться в социальную жизнь. Но спорт и тяжелую работу необходимо на время исключить.
После выхода из клиники, где проводилась лапароскопия ЖП, требуется соблюдать ряд правил:
- в течение 14-30 дней исключается половая жизнь;
- во избежание запоров пересматривается принцип питания;
- возобновлять спортивные тренировки разрешается не раньше чем через месяц после лапароскопической холецистэктомии. На первых порах допустимы только минимальные нагрузки на организм;
- тяжелый физический труд противопоказан как минимум месяц после процедуры;
- поднимать тяжести запрещено! Первые 3 месяца — максимум 3 кг, далее в течение следующих 3 месяцев — максимум 5 кг;
- последующие 3-5 месяцев после хирургической манипуляции необходимо питаться по диете №5.
Кроме этих требований, восстановительный процесс реабилитации не требует дополнительных мер. Если соблюдать все правила, то уже через полгода можно вернуться к полноценной жизни. Скорейшему заживлению швов способствуют физиотерапевтические процедуры. Лечащий врач прописывает курс физиотерапии спустя 30-40 дней после удаления. Ускоряет реабилитацию прием витаминных комплексов, таких как Мульти-Табс, Витрум, Супрадин, Центрум и другие.
Отзывы после операции
Алевтина:
У нас методом лапароскопии оперировали бабушку 75 лет. У нее все началось банально: резкая боль под ребрами справа, далее рвота желчью, появление желтизны глаз и кожи. Вызванный по скорой помощи врач быстро поставил предварительный диагноз и бабушку срочно госпитализировали. В больнице после очищения при помощи капельницы было сделано УЗИ брюшной полости, которое показало наличие камней в ЖП. Хирург велел готовиться к операции.
За день до ее проведения бабушке запретили есть, только утренний прием пищи. Удаление органа было проведено методом лапароскопической холецистэктомии, то есть ей убрали пузырь вместе с камнями при помощи нескольких небольших разрезиков в животе. У бабушки это были отверстия величиной не больше полутора сантиметров.
Во время операции оказалось, что камень один, но крупный, поэтому его дробили внутри, чтобы вывести. Когда нам отдали этот «камушек», мы удивились — внутри у б