Удаление камней в желчном пузыре минск
Что такое лапароскопическая холецистэктомия?
Лапароскопическая холецистэктомия – это операция по удалению желчного пузыря. Лапаропической, или малоинвазивной, хирургией называют хирургические вмешательства с использованием видеокамеры и нескольких тонких инструментов.
Во время лапараскопической операции хирург делает небольшие разрезы (не более 1,27 см) и вводит через них пластиковые трубочки: порты. Затем через порты в брюшную полость вводят камеру и инструменты. Камера передает изображение органов брюшной полости на монитор. Поскольку при минимальном разрезе хирург не имеет возможности самостоятельно осмотреть внутренние органы пациента, камера становится его «глазами». Таким образом, хирург может проводить операцию, получая изображения с камеры, которая находится в теле пациента.
Лапароскопическая или малоинвазийная операция имеет ряд преимуществ по сравнению с обычной операцией: пациент испытывает меньше дискомфорта после операции, поскольку разрезы небольшие; быстрее отходит от наркоза; меньше находится в больнице; быстрее восстанавливается и возвращается к обычной жизни; послеоперационные шрамы почти незаметны. Кроме того, в отличие от открытой операции, после лапараскопической операции остается меньше рубцов на внутренних органах и тканях.
Стоимость лечения 168$
Как проходит лапароскопическая холецистэктомия?
Наши врачи провели не одну тысячу лапароскопических операций по удалению желчного пузыря. Лапароскопическая холецистэктомия состоит из следующих основных этапов:
- пациенту дают общий наркоз;
- хирург делает четыре разреза: один разрез в области пупка (длиной не более 1,27 см) и еще три разреза длиной от 0,625 см до 1,27 см. Затем через разрезы вводят четыре лапароскопические порта . Они предназначены для камеры и инструментов;
- лапараскоп (тонкий инструмент с линзой на конце) вводится через порт около пупка и подсоединяется к специальной камере. Лапараскоп передает на экран увеличенное изображение внутренних органов пациента;
- хирург вводит специальные длинные хирургические инструменты через три порта и аккуратно отделяет желчный пузырь от тканей, соединяющих его с печенью и желчным протоком. Затем хирург вытягивает желчный пузырь из брюшной полости через один из портов;
- при необходимости хирург может сделать рентген (холангиографию), чтобы определить, есть ли камни в желчных протоках;
- после удаления желчного пузыря из брюшной полости, хирург зашивает разрезы.
В каком случае хирург может принять решение заменить лапараскопическую операцию на операцию открытого типа?
В редких случаях пациентам проводят открытую операцию вместо лапароскопической. Хирург может принять такое решение, если во время операции выясняется, что у пациента имеется значительное количество рубцовой ткани, или анатомическая структура органов недостаточно ясна. Такое происходит не чаще, чем в 5% случаев.
Хирург может принять решение о замене лапароскопической операции на открытую, если есть угроза здоровью и жизни пациента. Факторы, которые могут повлиять на выбор типа операции: ожирение, наличие плотной рубцовой ткани, которая образовалась после предыдущих полостных операций, острый холецистит или кровотечение во время операции.
Каков риск послеоперационных осложнений при лапароскопической холецистэктомии?
Лапароскопическая холецистэктомия – одна из самых безопасных операций. Коэффициент возникновения осложнений не превышает 2%. Подавляющее большинство пациентов быстро восстанавливаются и возвращаются к обычной жизни. После лапароскопической холецистэктомии могут возникнуть такие осложнения, как кровотечение, инфицирование, вытекание желчи в брюшную полость, пневмония, образование тромбов и проблемы с сердцем.
В редких случаях при операции могут повредить соседние с желчным пузырем органы: общий желчный проток, двенадцатиперстную кишку или тонкую кишку. Для устранения повреждений может потребоваться еще одна операция. Если во время операции случайно или преднамеренно вскрывают желчный пузырь, камни могут попасть в брюшную полость и в дальнейшем привести к появлению рубцов.
Как быстро пациент восстановится и сможет выйти на работу?
Обычно восстановление занимает около недели. По прошествии семи дней пациенты могут снова садиться за руль, подниматься по лестнице, поднимать тяжести и работать. Все зависит от самочувствия пациента. Ходить можно и нужно. На следующий день после операции пациентам можно снимать повязку и принимать душ. Как правило, после возвращения домой состояние пациентов с каждым днем улучшается.
Большинство пациентов полностью восстанавливаются и выходят на работу спустя 7-10 дней после операции. В целом, все индивидуально и зависит от того, кем работает пациент. Тем, кто занят ручным трудом или работой, связанной с поднятием тяжестей, лучше повременить 2-4 недели.
- При грыжах передней брюшной стенки Паховые грыжи – тотальная эндоскопическая предбрюшинная герниопластика при одно- и двухсторонних первичных и рецидивных паховых грыжах (через 3 разреза (не более 1см каждый) — на место грыжевого дефекта эндоскопически, на заходя в брюшную полость, устанавливается сетчатый трансплантат). Длительность госпитализации после операции 1-2 суток, ограничительный режим первые 10 дней после операции.
| Тотальная эндоскопическая предбрюшинная герниопластика при левосторонней прямой паховой грыжи | Тотальная эндоскопическая предбрюшинная герниопластика двусторонней паховой грыжи | Тотальная эндоскопическая предбрюшинная герниопластика правосторонней косой паховой грыжи |
| Лапароскопическая герниопластика с установкой неадгезивного аллотрансплантата | Лапароскопическая пластика диастаза прямых мышц живота с установкой неадгезивного аллотрансплантата | ТЕР герниопластика двусторонней паховой грыжи с установкой Microval-3D сеток | ||
| Лапароскопическая резекция кист печени | ||||
Операции на тонкой и толстой кишке– лапапроскопическая резекция толстой кишки при доброкачественной (дивертикулит) и злокачественной патологии.
Лапароскопическое устранение тонкокишечной непроходимости | Лапароскопическая тотальная интерсфинктерная мезоректумэктомия | Лапароскопическая резекция илеоцикального угла с экстракарпоральным илеоасценданастамозом бок в бок |
| Лапароскопическая правостороння гемиколэктомия с экстракорпоральным илеотрансверзоанастомозом | Лапароскопическая резекция опухоли брыжейки тонкой кишки | Лапароскопическая резекция сигмовидной кишки |
| Лапароскопическое закрытие сигмостомы | ||
| Лапароскопическая левосторонняя адреналэктомия |
| Лапароскопическая аппендэктомия при остром флегмонозном аппендиците | Лапароскопическая аппендэктомия, при хроническом аппендиците | Перекрут большого сальника с некрозом. Лапароскопическая резекция. |
| Лапароскопическая некрсеквестрэктомия с редренированием сальниковой сумки | ||
Урологические операции – лапароскопическая резекция почки, лапароскопическая резекция кист почки, лапароскопическая нефрэктомия, лапароскопическая пластика лоханочно-мочеточникового сегмента, лапароскопическое удаление камней мочеточника с пластикой мочеточника.
| Лапароскопическая нефрэктомия справа | Реконструктивная лапароскопическая операция с пластикой ЛМС справа | Лапароскопическая пластика лоханочно-мочеточникового сегмента слева. |
| Лапароскопическая резекция н/3 правого мочеточника с формированием УНЦА Psoas hitch маневр | ||
| Артроскопия коленного сустава, субтотальная синовэктомия |
Лапароскопические операции на желудке
| Лапароскопическая резекция желудка по поводу GIST | Тотальная лапароскопическая гастрэктомия с D2-лимфодиссекцией |
Цены на услуги размещены в Прейскуранте
Если для Вас важны комфорт, высокая квалификация персонала и
внимательное отношение к вопросам Вашего здоровья — мы Вас ждем!
Пожалуйста, обращайтесь в окошко платных услуг в регистратуре.
Тел. контакт-центра (017) 543-44-44
Всегда рады Вам помочь!
Инновационные медицинские технологии, используемые в клинике Ассута Комплекс, позволяют работающим здесь врачам проводить высокоточную диагностику и эффективное лечение желчнокаменной болезни. В большинстве случаев достичь положительного результата удается даже без хирургического вмешательства – медикаменты нового поколения, процедуры экстракорпоральной ударно-волновой литотрипсии и чрескожного холелитолиза способствуют быстрому растворению камней и их последующему безболезненному выведению из организма.
Для каждого пациента комплекс терапевтических мероприятий определяется индивидуально, причем израильские специалисты отдают предпочтение наиболее щадящим методикам. Среди них – лапароскопические операции, выполняемые опытнейшими хирургами и позволяющие избавиться от крупных камней с минимальным вмешательством. Благодаря этому пациенты клиники Ассута Комплекс не просто успешно выздоравливают, но и быстро возвращаются к активному образу жизни.
О заболевании
Желчнокаменная болезнь (холелитиаз) является одной из наиболее часто диагностируемых патологий в современной гастроэнтерологии. Камни в желчном пузыре обнаруживаются примерно у 20% взрослого населения, причем женщины подвержены их образованию больше, чем мужчины. К группе риска также относятся пациенты возрастом старше 70 лет (холелитиаз диагностируется примерно у 40% из них), а также люди, страдающие ожирением, ведущие малоподвижный образ жизни, длительное время принимающие гормональные контрацептивы и некоторые другие лекарства.
«Пусковым механизмом» для развития болезни могут выступать такие факторы, как застой желчи в желчном пузыре или нарушение баланса ее компонентов, в частности, повышение концентрации солей кальция, перенасыщение холестерином или билирубином. Вследствие этого начинается процесс образования конкрементов. В зависимости от того, какой компонент преобладает в составе камней, их делят на: холестериновые (наиболее распространенный тип), смешанные и пигментные. Размеры конкрементов, как и их количество, могут быть разными.
На начальных стадиях прогрессирования болезнь в большинстве случаев протекает бессимптомно, поскольку наличие в желчном пузыре небольших камней практически не влияет на его функционирование. При этом конкременты диаметром до 5 мм могут перемещаться через желчные протоки в кишечник и выводиться из организма естественным путем, доставляя пациенту некоторый физический дискомфорт. Если же размер камня значительно больше, он может застрять в желчевыводящих путях. Закупорка протока приводит к возникновению приступа печеночной колики – это патологическое состояние, сопровождающееся сильными болями в правом подреберье или эпигастральной области (нередко иррадирующими в другие органы), тошнотой и рвотой, вздутием живота, побледнением или пожелтением кожи. Приступ требует безотлагательного обращения к медикам, поскольку он увеличивает риски развития острого холецистита, холангита, механической желтухи и других осложнений.
Среди симптомов болезни также выделяют:
- ощущение горечи во рту;
- тяжесть или ноющая боль в правом подреберье, усиливающаяся после приема пищи;
- отрыжка;
- субфебрильная температура;
- озноб;
- периодическая изжога и тошнота;
- диарея;
- желтушность кожи и склер глаз.
Прогнозы лечения желчнокаменной болезни в Израиле
Начав лечение камней в желчном пузыре на начальной стадии прогрессирования болезни, пациенты получают максимальные шансы на полное выздоровление. При условии своевременно и качественно проведенной терапии, а также соблюдении рекомендаций по профилактике заболевания в будущем, в 80% случаев повторное камнеобразование не происходит. На более поздних этапах желчнокаменная болезнь также хорошо поддается лечению, однако оно является более длительным. Это обусловлено развитием ряда осложнений (воспалений желчного пузыря, нарушениями функций печени и поджелудочной железы), необходимостью приема дополнительных медикаментов и выполнения операции. Но даже в таком случае прогнозы для пациентов благоприятны – специалисты клиники Ассута Комплекс прилагают максимум усилий, чтобы их самочувствие быстро улучшилось, а камни из желчного пузыря были удалены в полном объеме.
Методики лечения камней в желчном пузыре в Израиле
Выбор конкретного метода терапии зависит от стадии прогрессирования заболевания, размера камней, их количества и локализации. Начиная лечение желчнокаменной болезни, в Израиле врачи также учитывают возраст и общее состояние здоровья пациента – такой подход позволяет нанести минимум ущерба организму и добиться наступления стойкого выздоровления.
Медикаментозная терапия. С целью купирования болезненной симптоматики, в частности при печеночных коликах, пациентам назначаются спазмолитики и обезболивающие препараты. При минимальных размерах камней могут быть использованы также специальные лекарственные средства, которые способствуют растворению конкрементов и их последующему выведению из организма естественным путем. При возникновении воспалительного процесса в желчном пузыре назначаются антибиотики. В клинике Ассута Комплекс для каждого пациента также специальная диета – ее соблюдение позволяет замедлить или блокировать образование камней, улучшить общее состояние, предупредить приступы печеночных колик.
Экстракорпоральная ударно-волновая литотрипсия. Инновационная методика безоперационного дробления конкрементов в желчном пузыре (при условии, что их диаметр не превышает 3 см). Воздействуя на патологический очаг ударными волнами, израильские специалисты добиваются расщепления камней на мелкие фрагменты, после чего они быстрее растворяются при помощи медикаментов, а затем безболезненно выводятся из организма.
Чрескожный чреспеченочный холелитолиз. Минимально инвазивная процедура, при которой в желчный пузырь вводится катетер, а через него – специальные лекарственные препараты, способствующие растворению конкрементов. Методика применима в случае, если у пациента диагностированы единичные камни размером не более 2 см.
Хирургическое лечение. Может заключаться как в удалении камней, так и в резекции всего желчного пузыря. Специалисты клиники Ассута Комплекс используют современные малоинвазивные методики, выполняя операции через небольшие разрезы: это сводит к минимуму риски возникновения послеоперационных осложнений, ускоряет процесс реабилитации, дает хороший косметический результат (шрамы практически незаметны). В редких случаях хирургическое лечение камней в желчном пузыре в Израиле заключается в выполнении открытой холецистэктомии. Благодаря безупречному профессионализму израильских хирургов такое вмешательство для пациентов также является абсолютно безопасным.
Диагностика желчнокаменной болезни в Израиле
Прохождение комплексного обследования занимает не более трех-четырех дней. В случае, если у пациента уже имеются результаты исследований, выполненных на родине, он может переслать их копии специалисту клиники Ассута Комплекс и узнать его экспертное мнение относительно диагноза и возможных методов лечения. Это стало возможным благодаря внедрению услуги видеоконсультации. Она проводится по скайпу, поэтому не предполагает дополнительных расходов на перелет в Израиль, к тому же, при условии дальнейшего лечения в клинике первичный прием лечащего врача будет бесплатным.
Первый день. Консультация
Пациента обследует ведущий гастроэнтеролог клиники. Врач изучает и систематизирует данные анамнеза, выписывает направления на дополнительные диагностические процедуры.
Второй день. Обследование
Чтобы врачи могли поставить безошибочный диагноз и спланировать наиболее эффективное лечение камней в желчном пузыре в Израиле, пациентам рекомендуется пройти такие исследования:
- УЗИ.
- КТ.
- МРТ.
- Лабораторные анализы крови и мочи.
- Холангиография.
- Холецистография.
Третий день. Консилиум
Лечащий врач привлекает к анализу результатов диагностики других узкопрофильных специалистов (гастроэнтерологов, хирургов, гепатологов, диетологов). Они коллегиально устанавливают окончательный диагноз и разрабатывают комплексную программу будущей терапии.
Стоимость лечения камней желчного пузыря в Израиле
По сравнению со стоимостью медицинских услуг в клиниках США или Западной Европы, лечение желчнокаменной болезни в Израиле для пациентов однозначно является более выгодным. Они могут сэкономить от 30 до 50%, что никоим образом не сказывается на качестве обслуживания: каждому обеспечены комфортные условия пребывания, забота со стороны медперсонала и индивидуальный подход к решению любой проблемы со здоровьем. Точная цена будет озвучена после того, как врачи проведут комплексное обследование и составят план терапии.
>
Почему одним из нас приходится удалять желчный пузырь, а другие живут с ним до глубокой старости?
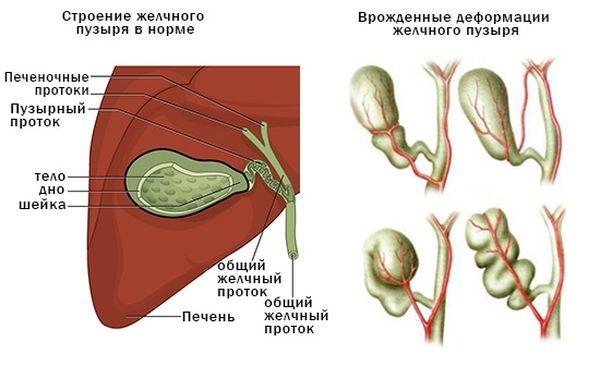
Возникают ли у вас после еды ощущение тяжести, покалывания, неприятная отрыжка или боли в правом боку? Если да, то визит к врачу-гастроэнтерологу откладывать не стоит. Подобный дискомфорт могут испытывать люди, страдающие желчнокаменной болезнью. Образовавшиеся камни долго, иногда годами не дают о себе знать. Но рано или поздно, подхваченные током желчи, они начинают двигаться и застревают в узких местах: шейке пузыря, сфинктере или в желчных протоках. Из-за нарушения оттока желчи человек испытывает острую боль в животе.
Специалисты знают: камни в желчном пузыре — чаще проблема женская, нежели мужская. И вот почему.
— Из-за особенностей гормонального фона организм женщины более предрасположен к развитию этой болезни, — объясняет заместитель главного врача 6-й клиники Минска, врач-гастроэнтеролог Татьяна МАЛАЯ. — Подобную патологию чаще выявляют у рожавших и склонных к полноте дам. Среди мужчин больше шансов получить такую болезнь у тех, кто худощав и кому за 60. Бывают случаи, когда желчный пузырь забит камнями у детей раннего возраста. Тут прослеживается наследственная предрасположенность: например, если у мамы девочки была желчнокаменная болезнь, то вероятность того, что она возникнет и у дочери, весьма высока.
Казалось бы, желчь — субстанция жидкая, откуда же тогда взяться камням в пузыре? Причин много, и самых разных. Если нарушается биохимический состав желчи, то возникают условия для формирования камней.
А могут ли камни самостоятельно выходить из желчного пузыря?
— Только если они небольшие — до 5 миллиметров в диаметре, — убеждена Татьяна Малая. — Раньше считалось, что людям с мелкими камнями в желчном пузыре можно делать тюбаж, или слепое зондирование, чтобы “освободить” орган. Теперь доказано: эта процедура представляет большую опасность — сдвигает камни с места. Если они застревают в протоке, возникнут боль и желтуха.
Так, может, стоит в этот момент помочь организму — извлечь камни с помощью специальных инструментов?
— Иногда хирурги действительно прибегают к такой манипуляции, — говорит специалист, — вскрывают желчный пузырь, достают из него крупные камни. Но такую помощь оказывают в основном пожилым людям после 70 лет, которые тяжело переносят даже эту несложную операцию. Однако она не избавляет пациента от проблем с образованием камней, ведь условия для их возникновения все равно остаются. Гастроэнтерологи придерживаются другой тактики: если появились камни размером меньше одного сантиметра и они не нарушают процесс оттока желчи, их пытаются растворить.
Растворить камни таблетками, а не ложиться на операционный стол — заветная мечта каждого больного. На сегодняшний день самые эффективные из них — “хенохол” (“хенофальк”) и “урсокапс” (“урсофальк”). По химическому составу эти препараты являются производными желчных кислот. Они не только растворяют имеющиеся камни, но и препятствуют образованию новых. А еще улучшают качество желчи, а значит, облегчают переваривание пищи и избавляют от неприятных симптомов. Однако растворить можно не все камни и не у каждого больного. Препараты действуют только на холестериновые диаметром до 1,5—2 см, занимающие не больше половины желчного пузыря, и принимать их придется долго — годами.
ВАЖНО!Даже не застрявшие, а просто неподвижно лежащие в пузыре камни травмируют его стенки и приводят к воспалению, пролежням и злокачественным опухолям.
И все-таки, почему от камней в желчном пузыре нужно избавляться?
Новообразования возникают, как правило, у пациентов старше 80 лет. У них камни росли долгое время, это становится благоприятным фоном для возникновения опухоли, которая за один день, как известно, не появляется. А если желчный пузырь утрачивает свою функцию и превращается в мешок со шлаками, его роль в пищеварении сводится к нулю.
Значит, удалять — и точка? А что потом? Как чувствует себя человек, перенесший такую операцию?
По мнению специалиста, все индивидуально. Если пузырь был удален не на фоне приступа желчнокаменной болезни и ранее не беспокоила поджелудочная железа, то человек даже не заметит отсутствия этого органа. Но иногда операция проводится во время обострения болезни на фоне желтухи и панкреатита. После нее пациенты нередко обращаются к врачам-гастроэнтерологам и говорят о том, что пузырь удален, а проблемы остались.
А где же после удаления пузыря скапливается желчь?
Она напрямую поступает из печени в тонкий кишечник. И для пациента главное теперь — не допустить ее избыточного скопления. Избыток желчи ищет выход и находит его, попадая в желудок. Из-за этого вначале может появиться раздражение слизистой желудка, затем эрозия или язва.
Вот почему тем, у кого нет желчного пузыря, нужно питаться дробно и часто — от 5 до 7 раз в день, а перерывы между приемами пищи не должны превышать 2—3 часов. Тогда желчь будет воздействовать не на стенки кишечника или желудка, а на съеденную пищу.
Есть ли особенности в питании таких пациентов?
Через полгода после удаления желчного пузыря каких-то существенных ограничений в еде уже не требуется, говорит Татьяна Малая, поэтому тем, кто начинает новую жизнь без пузыря, не рекомендуют жесткую диету, например только каши или супы. Питание должно быть разнообразным и полноценным, с присутствием в рационе белков, жиров и углеводов.