Удаление камней из желчного пузыря днепропетровск
Адрес:
49027
Украина,
г. Днепр,
проспект Слобожанский, 96
(бывший проспект имени газеты «Правда»)
Телефон:
(0562) 27-05-59
Руководитель:
Бабий Александр Михайлович
старший научный сотрудник отдела хирургии органов пищеварения ГУ «Институт гастроэнтерологии НАМН Украины», д.мед.н.
+38 067 9020042
E-mail:
Aleksandr_babiy@ukr.net
Alexbabiy7@gmail.com
Основные услуги:
Гастроэнтерология
Хирургия
Эндоскопическая хирургия
В отделе хирургии органов пищеварения разработаны, внедрены и активно выполняются органосохраняющие операции на желчном пузыре.
Информация
До настоящего времени органосохраняющие операции при холецистолитиазе не включены в “стандарт” хирургического лечения желчнокаменной болезни (ЖКБ). Поэтому, отбор пациентов осуществляется согласно клинических диагнозов по МКБ-10, соответствуя рубрикам (К80.1 – К80.2), которые характеризуются неосложненным течением холецистолитиаза.
UMHS. Gallstone Guideline, May 2014
S. Abraham et al. Am Fam Physician. 2014 May 15;89(10):795-802.
С углублением понимания развития желчнокаменной болезни, с ростом популярности лапароскопии и эндоскопии, совершенствованием минимально инвазивной хирургии, органосохраняющие лапароскопически-эндоскопические операции на желчном пузыре – (холецистолитотомия и холецистополипэктомия) набирают свою актуальность.
Qiao T. et al. Design and application of a new series of gallbladder
endoscopes that facilitate gallstone removal without gallbladder excision. Rev Sci Instrum.
2012 Jan;83(1):015115.
Zhang Y. et al. Endoscopic-Laparoscopic Cholecystolithotomy in Treatment
of Cholecystolithiasis Compared With Traditional Laparoscopic Cholecystectomy.
Surg Laparosc Endosc Percutan Tech. 2016 Oct;26(5):377-380.
Во время холецистолитотомии ранее удалялись только подвижные сформированные конкременты
Zou YP et al. Gallstone recurrence after successful percutaneous cholecystolithotomy:
a 10-year follow-up of 439 cases. Hepatobiliary Pancreatic Dis Int 2007; 6: 199-203
Частые рецидивы холецистолитиаза (до 20-40%) заставили углубиться в понимании их причины.
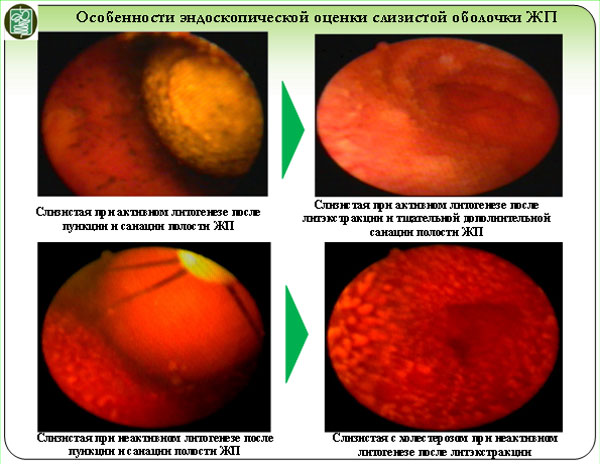
Использование эндоскопической ревизии полости желчного пузыря позволило диагностировать мелкие неподвижные конкременты в складках слизистой оболочки и мелкие полипы.
Ряд экспертов считают их факторами рецидива холецистолитиаза после удаления только сформированных подвижных конкрементов
Qiao T. et al. Tiny cystine stones in the gallbladder of a patient
with cholecystolithiasis complicating acute cholecystitis: a case report.
Eur J Med Res. 2012 Mar 29;17:6.
Морально-этический критерий отбора состоит в том, что выполнение органосохраняющих операций проводится пациентам, полностью информированным о возможных последствиях лечения (рецидив) с активным желанием сохранения желчного пузыря и согласием проведения профилактических мер с УЗ-скринингом для предупреждения рецидива камнеобразования.
Автором разработан индивидуальный подход к выбору метода лечения желчнокаменной болезни (динамическое наблюдение, литолитическая терапия, органосохраняющие операции на желчном пузыре – лапароскопическая эндоскопически ассистированная холецистолитотомия, лапароскопическая холецистэктомия с пункционной биопсией печени) в зависимости от стадии развития болезни, сопутствующей и сочетанной гастроэнтерологической патологии.
При органосохраняющих операциях на желчном пузыре, в зависимости от его анатомических особенностей строения, выбирается зона для разреза его стенки.
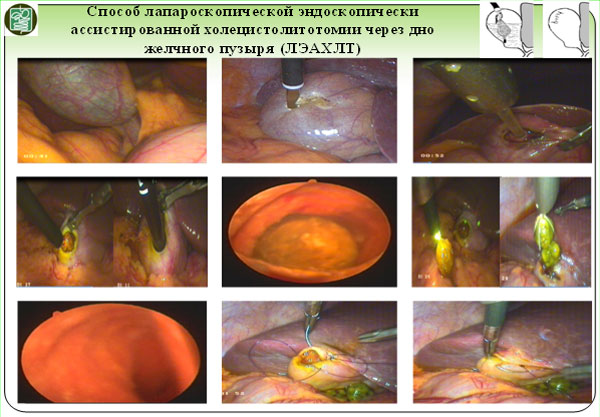
Классическим вариантом является способ лапароскопической эндоскопически ассистированной холецистолитотомии через дно желчного пузыря (до 90 %).
Большое внимание уделяется реабилитации пациентов в раннем (первые 3-7 суток после операции) и в отдаленном (через 3, 6, 12, 24, 36 мес после операции) послеоперационном периодах.
Разработаны схемы профилактики повторного камнеобразования с учетом сочетанной гастроэнтерологической патологии.
Критерии отбора пациентов для выполнения органосохраняющей операции на желчном пузыре — холецистолитотомии:
- по клинико-лабораторным данным:
- отсутствие желчнокаменной болезни у близких родственников (относительно, т.к. не проводится генетическое изучение наследственности ЖКБ);
- бессимптомное или неосложненное симптомное камненосительство;
- отсутствие маркеров цитолиза и холестаза (в сыворотке крови нормальный уровень билирубина, АлТ, АсТ, ЩФ, ГГТ);
- отсутствие признаков активного воспаления (С-реактивный белок);
- нормальное функциональное состояние щитовидной и паращитовидных желез (уровень ТТГ, Т3, Т4, Ат к ТПО, паратгормон);
- отсутствие стадии обострения язвенной болезни ДПК, панкреатита, колита.
- — по данным УЗИ:
- одиночный конкремент диаметром до 25-30 мм или группа конкрементов (2-5-7-10), которые поддаются счету;
- конкремент(-ты) свободно перемещае(-ю)тся в полости желчного пузыря;
- толщина стенки желчного пузыря не более 3-4 мм;
- сохраненная (от 30 % первоначального объема желчного пузыря) сократительная функция желчного пузыря (пищевая нагрузка сорбит);
- — по данным ЭГДС и рентгенографии:
- отсутствие органической патологии большого дуоденального сосочка, дуоденита, дуоденостаза, язвенной болезни в стадии обострения;
- — интраоперационно (при лапароскопии):
- отсутствие признаков острого воспаления стенки желчного пузыря;
- отсутствие выраженных сращений между желчным пузырем и соседними органами;
- отсутствие рубцовой деформации, аномалий развития желчного пузыря;
- отсутствие дефектов слизистой желчного пузыря (пролежни от конкрементов) при эндоскопической ревизии его полости.
Перечень необходимых исследований для выбора органосохраняющего метода оперативного лечения
Лабораторные анализы:
- Общий анализ крови
- Печеночные пробы (АлТ, АсТ, ЩФ, ГГТП, общий билирубин)
- Почечные пробы
- Липидограмма
- С-реактивный белок
- Коагулограмма
- Гормоны щитовидной железы (ТТГ, Т3, Т4, Ат к ТПО)
- Паратгормон
- Амилаза
- Липаза
- Пролактин (для женщин)
- Эстрадиол (для женщин)
- Тестостерон общий
- Глюкоза
Инструментальные методы исследования:
- УЗИ органов брюшной полости
- Моторно-эвакуаторная (сократительная) функция желчного пузыря
- Гастродуоденоскопия с осмотром большого дуоденального соска
- ЭКГ
- Магнитно-резонансная холангиопанкреатография (МРХПГ)
- (Целесообразность исследования определяется во время диагностики)

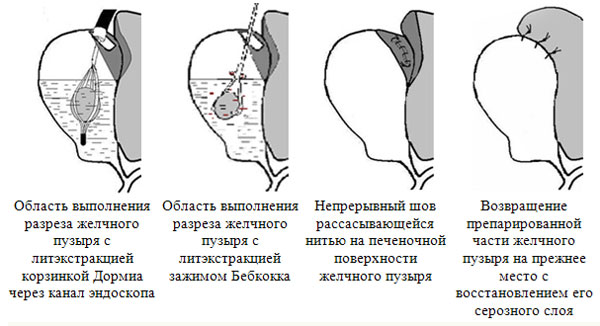
Способ лапароскопического эндоскопически ассистированного удаления конкремента через дно желчного пузыря
(схематическое изображение)
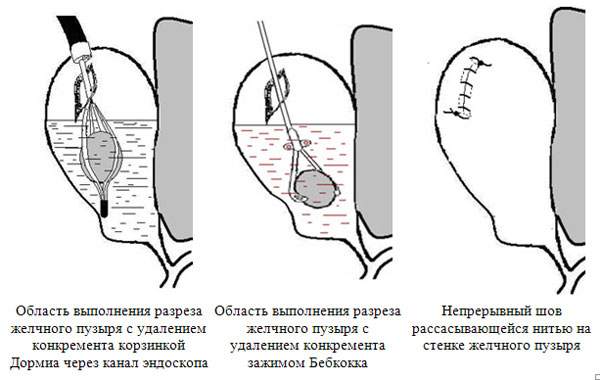
Способ лапароскопического эндоскопически ассистированного удаления конкремента через печеночную поверхность желчного пузыря
(схематическое изображение)
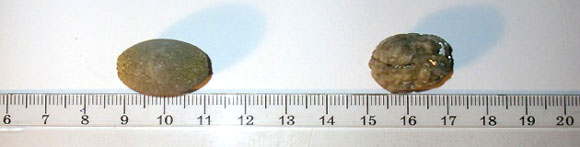
Удаленные конкременты из полости желчного пузыря
размер от 9 до 33 мм (в среднем 18,7 ± 3,5 мм)

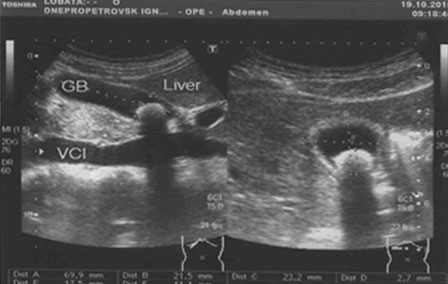
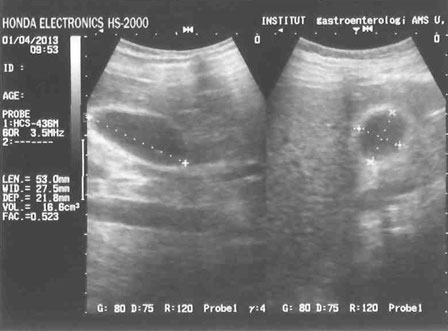
УЗИ желчного пузыря при одиночном холецистолитиазе до выполнения операции
(один конкремент в полости желчного пузыря)
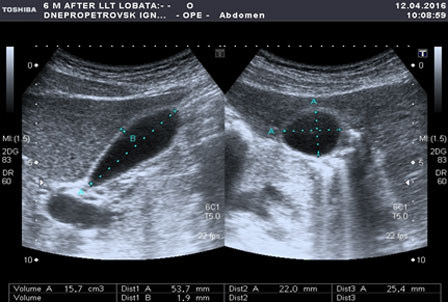
УЗИ желчного пузыря после выполнения операции
(гомогенное содержимое полости желчного пузыря)
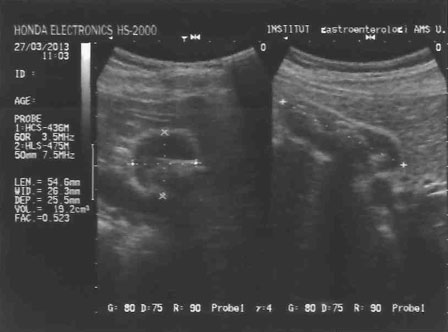
УЗИ желчного пузыря при множественном холецистолитиазе до выполнения операции
(4 конкремента в полости желчного пузыря –10; 11; 13; 15 мм в диаметре)
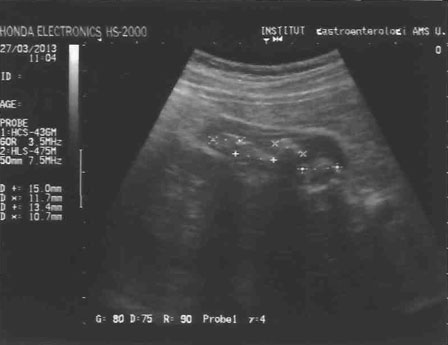
УЗИ желчного пузыря после выполнения операции
(гомогенное содержимое полости желчного пузыря)
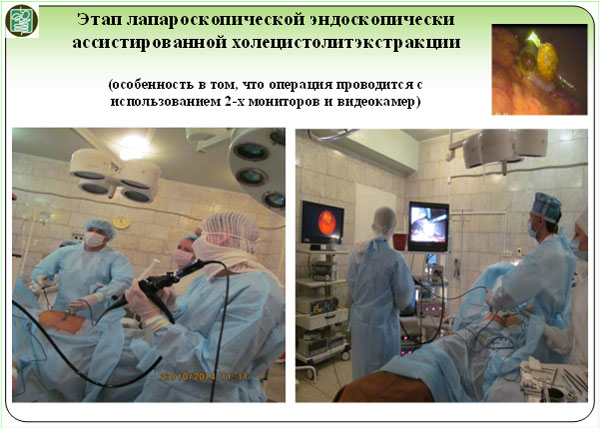
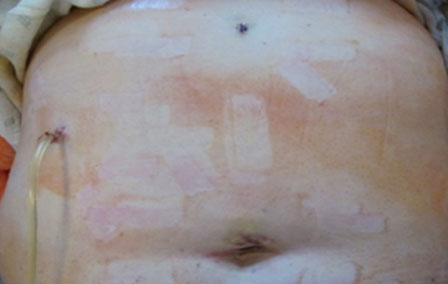
Послеоперационное поле через сутки после выполнения лапароскопической эндоскопически ассистированной холецистолитотомии
(используется метод трех троакаров)
Реабилитация пациентов после выполнения органосохраняющей операции на желчном пузыре
- режим питания – 4-х разовый прием пищи на протяжении дня (для восстановления нормального желчеотделения);
- лечение билиарных дискинезий (с учетом данных анализа вариабельности сердечного ритма (АВСР), моторно-эвакуаторной функции желчного пузыря) и сочетанной гастроэнтерологической патологии (жировая болезнь печени, колит, панкреатит);
- холелитическая (литолитическая) терапия – препараты урсодезоксихолевой кислоты (УДХК) и другие (собственная методика), с целью снижения литогенных свойств желчи путем повышения в ней уровня желчных кислот и снижения уровня холестерина;
- «слепые зондирования» и/или электромиостимуляция (собственная методика) с целью улучшения и восстановления сократительной функции желчного пузыря;
- при болевом синдроме – индивидуальный подбор спазмолитиков;
- при запорах – индивидуальный подбор пробиотиков и эубиотиков;
- УЗ-контроль желчного пузыря через 3, 6, 12 мес, затем 2 раза в год (повтор и/или подбор реабилитационных мероприятий по показаниям, например, снижение сократительной функции желчного пузыря и/или появление в нем осадка).
Органосохраняющие операции на желчном пузыре. Случаи из практики.
Особенность некоторых случаев в выборе методики органосохраняющей операции на желчном пузыре. Автор методики – старший научный сотрудник отдела хирургии органов пищеварения ГУ «Институт гастроэнтерологии НАМН Украины», д.мед.н. Бабий Александр Михайлович

Автор методики – старший научный сотрудник отдела хирургии органов пищеварения ГУ «Институт гастроэнтерологии НАМН Украины», д.мед.н. Бабий Александр Михайлович

Последнее изменение: 01.10.2019
Операции на желчном пузыре
Операции на желчном пузыре — кардинальный метод лечения при таких заболеваниях органа: холецистит, камни, закупорка желчных путей, панкреатит, холестероз. Если желчный перестает нормально функционировать, и заболевание не поддается медикаментозному лечению, не обойтись без оперативного вмешательства. В клинике Пирогова есть всё необходимое для хирургии желчного пузыря: специалисты высокого класса, европейское оборудование, комфортные условия стационара.
Удаление желчного пузыря
Как правило, к операции по удалению желчного пузыря (холецистостомия) прибегают при желчекаменной болезни или хроническом холицестите. Современные хирурги практикуют два способа иссечения органа:
- Открытая холецистэктомия – процедура, которая проводится через длинный разрез внешних тканей. К такому методу прибегают в случае сильного воспаления желчного или при очень крупных камнях. После операции восстановление организма занимает длительное время – от 1 до 2 месяцев.
- Лапароскопическая холецистэктомия – более деликатная процедура, при которой инструментарий вводится в брюшную полость через небольшие отверстия. Операция выполняется с помощью тонкой трубки с камерой, которая позволяет хирургу визуально контролировать весь процесс. Такой метод позволяет свести к минимуму возможность воспалений или инфицирования.. После лапароскопического вмешательства пациент находится под наблюдением всего сутки. Швы снимаются в среднем через неделю после операции.
Лапароскопическое вмешательство имеет явные преимущества перед традиционным открытым способом. Операция холецистэктомия остаётся основным методом лечения холецистита. Зачастую это единственный способ борьбы с болезнью, когда диеты и ультразвук не приводят к желаемым результатам.
Лапароскопическая холецистостомия
Не всегда удаление желчного пузыря — операция допустимая. Иногда велик риск для здоровья пациента, в связи с чем холецистэктомия невозможна. В таких ситуациях назначается холецистостомия – создание искусственного отверстия в желчном пузыре. Так называемая стома дает возможность установить катетер. Процедура необходима, чтобы позволить жидкостям желчного пузыря (в том числе желчи) безопасно выводиться из органа.
Стома – это временное решение, которое лишь на определенный период избавит пациента от острой проблемы. Когда состояние здоровья больного улучшается, катетер снимают и выполняют удаление желчного пузыря. Цена операций зависит от индивидуальных особенностей организма, диагноза и сложности методики.
Лапароскопическая холедохолитотомия
Холедохолитотомия — это операция по удалению камней из протока желчи. Технику наименее травматического вмешательства в совершенстве освоили хирурги центра Пирогова.
Процедуру выполняют при следующих диагнозах:
- повторный калькулезный холецистит;
- рецидивы печеночных колик;
- множество конкрементов в желчевыводящих путях;
- остановка оттока желчи из-за закупорки камнем.
Специалисты склоняются в пользу холедохолитотомии, если камни невозможно извлечь эндоскопическим путем. Например, из-за большого размера камней или физиологических особенностей организма. Во время операции хирург рассекает переднюю стенку желчного протока, захватывает и удаляет камни. Дренаж убирается из протоков пациента через месяц.
Операции на желчном пузыре в клинике Пирогова
Медицинский центр им. Н. И. Пирогова – это клиника европейского уровня.Мы набираем в команду специалистов с идеальной репутацией и многолетним опытом работы. Инновационное оборудование позволяет проводить сложнейшие операции с минимальными рисками для пациента. А реабилитационный период проходит в комфортных условиях под постоянным наблюдением медперсонала.
Позаботьтесь о своем здоровье – обратитесь к профессионалам нашего центра. Чтобы узнать точную стоимость операции по удалению желчного пузыря или других услуг, позвоните по номеру: (056) 785-99-55, (050) 480-20-50, (067) 639-25-05. Записывайтесь на прием к хирургу прямо сейчас!
- 21 год опыта работы;
- более 30 тысяч операций;
- 77% по результатам 2017 г, от всех операций в частных клиниках Днепровского региона;
- при предоставлении заключения от другого специалиста о необходимости операции, мы предоставляем скидку на консультацию — 20%
Холецистит — это болезнь, вызванная развитием воспаления в желчном пузыре. Причиной развития воспаления чаще всего являются инфекционные возбудители (кишечная палочка, сальмонелла, стрептокок) и тогда холецистит носит название некалькулезного (бескаменного), либо — камни желчного пузыря, которые травмируют его стенку или мешают выведению желчи (калькулезный холецистит).
Различают также острое и хроническое течение заболевания. Лечение холецистита — процесс, который контролирует врач-гастроэнтеролог и для того, чтобы избежать осложнений необходимо своевременно записаться на консультацию в клинику Гарвис.
Признаки и симптомы холецистита
Когда же необходимо обратиться к гастроэнтерологу и начать диагностику? Если вы обнаружили у себя следующие симптомы:
- тяжесть и приступы боли в правом подреберье;
- горечь во рту;
- тошнота, отрыжка и рвота;
- желтуха;
- дискомфорт после приема жирной, острой пищи, алкоголя и газированных напитков;
- усиление боли после физических нагрузок, переохлаждения или стресса;
- метеоризм;
- слабость, головокружение;
- так называемая печеночная колика (она характеризуется внезапно возникающей острой и весьма интенсивной болью в верхней половине живота, преимущественно в правом подреберье. Боль может отдавать в правое плечо, поясницу, лопатку).
Наличие у пациента нескольких, или даже одного из вышеперечисленных признаков — прямое показание к тому, чтобы как можно быстрее обратиться в клинику и начать диагностику и лечение холецистита, ведь чем раньше выявлено заболевание — тем проще его будет лечить и тем меньше времени займет период реабилитации после него.
Причины возникновения холецистита
Причин возникновения холецистита множество. Вот некоторые из них:
- различные острые и хронические инфекционные заболевания ЖКТ;;
- нарушенное переваривание пищи, вызванное болезнями печени, поджелудочной железы, желудка;
- нарушения обмена веществ;
- неправильное питание;
- беременность;
- прием препаратов для гормональной контрацепции;
- регулярный запор;
- нарушение в диете;
- сниженный иммунитет;
- хронические инфекции;
- дискинезия желчных путей;
- низкая физическая активность.
Виды холецистита
Под воздействием вышеперечисленных причин в желчном пузыре выпадают холестериновые кристаллы, вокруг которых в дальнейшем образуются камни. Желчные камни мешают нормальной работе желчного пузыря и, с течением времени, он уже не может выполнять свою основную функцию — накопление желчи.Под воздействием тока желчи камень может закупоривать проток. В результате нарушается отток желчи из пузыря, его стенки растягиваются и человек чувствует сильную боль. Желчный пузырь при этом воспаляется, причем воспаление может захватывать близлежащие органы – поджелудочную железу, 12-перстную кишку, желудок. Такой процесс врачи называют калькулезным холециститом.
По характеру течения различают острую и хроническую формы калькулезного холецистита.
- острая форма — воспаление, которое характеризуется внезапно возникающим нарушением оттока желчи. При остром холецистите симптомы проявляются один раз, нарастают и, при адекватном лечении, уходят, не оставляя серьезных последствий и осложнений;
- хроническая форма — развивается медленно и постепенно (чаще болеют женщины после 40 лет). Стенки желчного пузыря постепенно повреждаются, ухудшается отток желчи и начинается воспалительный процесс, который может происходить долгое время (месяцы, и даже годы). Из-за регулярных повреждений стенки и слизистая утолщается и покрывается рубцами и язвами, что приводит к образованию новых камней. Обострения при хроническом холецистите могут вызывать и нарушения в диете, и физические нагрузки и множество других факторов.
Диагностика холецистита в клинике Гарвис
Точная диагностика холецистита возможна только специалистом-гастроэнтерологом. Дело в том, что проявления болезни схожи с многими другими заболеваниями желудочно-кишечного тракта и поставить верный диагноз сможет только опытный специалист после проведения общих и специальных обследований.
Во время первичного приема ваш врач:
- соберет первичный анамнез (жалобы, время начала заболевания, наследственные особенности);
- проведет общий осмотр (пальпация) и изучит вашу историю болезни и результаты предыдущих обследований;
- назначит дополнительные обследования (УЗИ или рентген органов брюшной полости, анализ крови);
- при необходимости — назначит фиброгастродуоденоскопию, томографию.
- в зависимости от состояния гастроэнтеролог назначит медикаментозное лечение, даст рекомендации относительно изменения образа жизни (какую можно давать физическую нагрузку, что можно кушать) либо — предложит метод оперативного лечения;
- после окончания осмотра — врач обсудит с вами сроки лечения и реабилитации.
Методы лечения холецистита в клинике Гарвис
К сожалению, случаи самоизлечения при холецистите наблюдаются крайне редко. Тем не менее, многие пытаются лечить воспаление желчного пузыря народными средствами, что часто приводит к развитию крайне неприятных последствий.
Традиционные методы лечения холецистита отличаются в зависимости от стадии заболевания и выраженности нарушений нормальной функции ЖКТ:
В период ремиссии при хроническом холецистите назначают
- соблюдение диеты (исключение жирного, жаренного, острого);
- ограничение физических нагрузок;
- плановую операцию.
В период обострения холецистита
- госпитализация в хирургическое отделение;
- постельный режим;
- голод;
- дезинтоксикационная терапия;
- различные лекарства (обезболивающие спазмолитики);
- раннее хирургическое лечение до развития осложнений.
В настоящее время во всём мире основным методом лечения холецистита является хирургический — удаление желчного пузыря вместе с камнями. Операцию можно провести двумя способами:
Лапаротомная холецистэктомия
Во время такого метода оперативного удаления желчного пузыря делают довольно большой разрез передней брюшной стенки. После операции остается рубец длинной 20-25 см. В настоящее время используется все реже, в основном в лечебных учреждениях, не имеющих эндоскопического оборудования, либо врачами, которые не владеют другими методиками.
Лапароскопическая холецистэктомия
Выполняется при помощи видеооборудования и специальных тонких, эндоскопических инструментов, которые вводят в брюшную полость через маленькие отверстия (до одного сантиметра).
После операции следов на коже практически не остается. Эта техника имеет ряд преимуществ по сравнению с классической холецистэктомией: меньшая травматичность, короткий (до 3-4 дней) период госпитализации, быстрое возвращение к привычному ритму жизни.
Реабилитация после удаления желчного пузыря (лапароскопической холецистэктомии)
Лапароскопическая холецистэктомия — весьма щадящий метод лечения холецистита. Период восстановления после операции занимает около 3-4 дней. Тем не менее, наблюдение специалистов в послеоперационный период очень важно.
В первый же вечер разрешают пить, а на следующее утро пациенту предлагают легкий завтрак. В стационаре нужно провести около трех дней, после чего можно продолжать реабилитацию в домашних условиях, строго соблюдая при этом рекомендации врача относительно режима активности, употребления диетической пищи и приема лекарственных средств.
Медицинский центр Гарвис
В клинике «Гарвис» используется весь арсенал самых современных методов хирургического лечения заболеваний желчного пузыря. Для обеспечения высокого качества лечения и достижения положительного результата широко используются новые технологии, позволяющие выполнять малотравматичные видеоэндоскопические операции. Мы применяем в своей работе современное хирургическое и рентгенологическое оборудование, которое повышает надежность хирургического вмешательства. В своей работе мы придерживаемся лучших европейских стандартов лечения больных с патологией желчного пузыря:
- операции наши хирурги проводят с помощью лапароскопической видеосистемы IMAGE1 S Full HD с источником света — что позволяет выполнять вмешательства щадяще и точно;
- ультразвуковой скальпель UltraCision* Harmonic Scalpel System уменьшает краевую зону поражения при коагуляции тканей и обеспечивает бескровное выполнение операций;
- телеуправляемый рентгеновский аппарат “Apelem” , обеспечивает контроль за качеством дробления камней и полноту их удаления из желчных протоков.
Послеоперационный период наши пациенты проводят в условиях комфортного стационара:
- в “Гарвисе” имеется отделение интенсивной терапии, со всем необходимым оборудованием;
- уютные палаты с санитарными узлами и душевыми кабинами, кондиционерами, системой вызова медицинского персонала и дежурным освещением, в каждой из которых есть телевизор и бесплатный Wi-Fi;
- удобные часы посещений пациентов (с 8.00 до 21.00);
- диетическое питание, которое очень важно для пациентов с заболеваниями желудочно-кишечного тракта обеспечивается строго в соответствии с назначениями врача и контролируется диет-сестрой;
- все необходимые медикаменты предоставляются в полном объеме.
Наши опытные специалисты, врачи-гастроэнтерологи высшей категории готовы приложить все усилия и талант для того, чтобы как можно быстрее вернуть вам радость здоровой жизни.
Медицинский центр Гарвис:



