Тубулярная аденома желчного пузыря
Доброкачественные опухоли желчного пузыря. Аденома желчного пузыря.
Доброкачественные опухоли желчного пузыря редки. Первое место среди них занимают аденомы. По сводным данным аутопсий и результатов исследования операционного материала частота обнаружения этих образований составляет 0,1—9,5%. Подобный диапазон колебаний частоты обусловлен скорее всего различной интерпретацией и группировкой разными авторами патологических процессов стенки желчного пузыря. В классификации доброкачественных опухолей желчного пузыря наряду с истинными доброкачественными неопластическими образованиями нередко включают холестероз и воспалительные пролиферативные процессы, не являющиеся истинными опухолями.
Этих недостатков лишена классификация Botticelli и Biglioli (1963), согласно которой различают:
I. Фиброзно-эпителиальные опухоли—папиллома, аденоматозный полип, папиллярная фиброэпителиома.
II. Опухоли эпителио-железиетого строения.
А. Простая и солидная аденома
Б. Смешанные формы
а) аденомиома
б) аденофиброма
в) аденофибролейомиома
г) цистаденома
д) папиллярная цистаденома
III. Опухоли из мышечной ткани (миомы)
IV. Опухоли соединительнотканного происхождения
а) липомы
б) фибромы
в) миксомы
V. Опухоли неврогенного происхождения
а) невриномы
б) нейрофибромы
в) карциноиды
Следует подчеркнуть важность проведения дифференциальной диагностики при оценке истинности опухолевою процесса с гакими образованиями, как холестерозные полипы, воспалительные гиперплазии слизистой оболочки, грануляционные полипы желчного пузыря. Доброкачественные новообразования в желчных протоках обнаруживаются крайне редко. Прямой зависимости между желчнокаменной болезнью и развитием доброкачественных опухолей не отмечается.
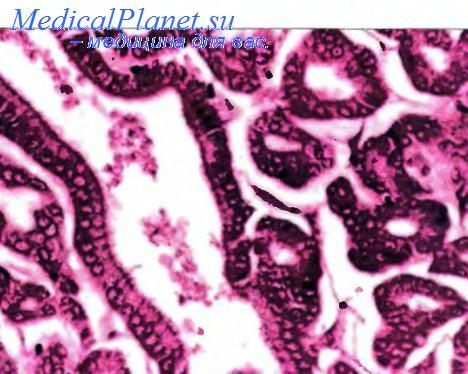
Аденома. В 72% множественная, чаще небольших размеров, может быть на узком или широком основании. Встречается в виде железистых и папиллярных (папиллома) разрастаний. Аденома солидного строения редка. Аденома железистого строения представлена скоплениями трубочек неодинаковой формы и величины, выстланных высоким и низким призматическим ‘эпителием. Цитоплазма клеток эозинофильная, ядра овальные и округлые, расположены у основания клеток. Митозы единичны.
Строма выражена слабо, рыхлая. Папиллярная аденома (папиллома) представлена сосочковыми разрастаниями. Строма сосочков образована рыхлой или плотной соединительной тканью с проходящими в ней сосудами, с поверхности покрыта одним слоем призматического эпителия. Возможна малигнизация аденом, при этом процесс сначала носит очаговый характер. Среди эпителиальных клеток появляются клетки с крупными гиперхромными ядрами. Повышается их митотическая активность. Можно видеть неправильные митозы. Постепенно эпителиальная выстилка в железах и на поверхности аденом становится многорядной или многослойной за счет пролиферации клеток.
Резче бросается в глаза клеточный полиморфизм, появляется инвазивный рост.
Особо нужно остановиться на папилломатозе внепеченочных желчных протоков, под которым следует понимать диффузную сосочковую гиперплазию слизистой оболочки желчyых протоков. Гистологическая картина аналогична папиллярной аденоме. Часто процесс развивается в проксимальном отделе общего желчного протока, нередко распространяясь на печеночные и пузырный протоки, возможно вовлечение и ампулы большого сосочка двенадцатиперстной кишки. После удаления папилломатозных разрастаний часто возникают рецидивы. Отношение к папилломатозу внепеченочных желчных протоков как к облигатному предраку требует при исследовании такого материала просмотра большого числа препаратов.
— Также рекомендуем «Рак желчного пузыря. Эпидемиология рака желчного пузыря.»
Оглавление темы «Опухоли желчного пузыря и дуоденального сосочка.»:
1. Гемангиома печени. Гемангиосаркома печени.
2. Мезенхимальная гамартома печени. Врожденные билиарные кисты.
3. Очаговая узловая гиперплазия печени. Пурпурная печень — пелиоз.
4. Доброкачественные опухоли желчного пузыря. Аденома желчного пузыря.
5. Рак желчного пузыря. Эпидемиология рака желчного пузыря.
6. Аномалии эпителия желчного пузыря. Метаплазия эпителия желчного пузыря.
7. Опухолеподобные процессы желчного пузыря. Большой сосочек двенадцатиперстной кишки.
8. Стенки дуоденального сосочка. Папилломатоз большого дуоденального сосочка.
9. Аденомиоз дуоденального сосочка. Папиллярная аденома большого дуоденального сосочка.
10. Рак дуоденального сосочка. Особенности рака большого дуоденального сосочка.
Аденомиоматоз (АММ) желчного пузыря — заболевание, которое встречается редко (1% от числа болезней ЖВП). Обнаруживается при диагностике. Течение бессимптомное. Медицина относит патологию данного вида к доброкачественной форме изменения холецистиса.
Что такое аденомиоматоз желчного пузыря
Идиопатическое поражение мышечного, слизистого слоев стенок органа называют аденомиоматозом желчного пузыря. Утолщение носит доброкачественный характер. Наросты могут достигать до 2 см. Виды гипертрофии тканей: железистый, папиллярный. В результате сращивания слоев образуются спайки, узлы, которые снижают сократительную функцию желчного пузыря. Основная локализация полипов — дно холецистиса. Разрастания могут появиться на всей поверхности желчного пузыря (ЖП).
Отличительная черта патологии — развивается, течет без симптомов. Выявить можно во время диагностических процедур. Другие названия — полипоз, дивертикулез.
Классификация
Современная медицина градирует заболевание по распространенности патологии и результатам гистологического исследования.
Виды недуга:
- Локальный. Вовлекаются мышцы дна желчного пузыря. Очаговое поражение утолщено не больше чем 2 см.
- Сегментарный (кольцевой). Гиперплазия возникает на части органа. Характеризуется наличием кист, пористостью ткани в месте поражения.
- Генерализованный (диффузный). Изменения равномерно распределены по всей мышечной оболочке. Кистозные образования обнаруживаются в шейке, теле, дне органа. Сокращение ЖП снижено, что провоцирует развитие холецистита, ЖКБ.
Кольцевой АММ — промежуточный вид между локальным и диффузным поражением.
Формы узлов по гистологическому признаку:
- Аденомы — доброкачественные образования из железистого эпителия на слизистой органа. Риск нарушения заключается в мутации узла в раковую опухоль.
- Папилломы — возникают на слизистой поверхности. Перерождение в злокачественный вид происходит редко.
- Цистаденомы — кисты, которые заполнены жидкостью, но при этом доброкачественного характера.
- Аденомиоз — гиперплазия эпителия желчного пузыря. Риск изменений заключается в появлении кист, полипов, аденом.
Причины, механизм зарождения патологии изучены мало. В 50% случаев сочетается с хроническим холециститом, желчнокаменной болезнью.
Диагностика
Цель диагностики – путем инструментального изучения желчевыводящего органа выявить нарушения:
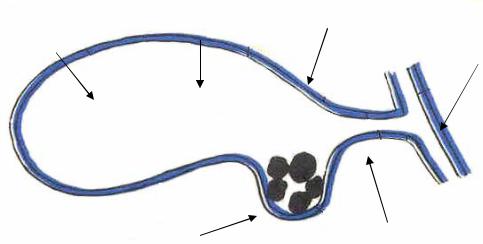
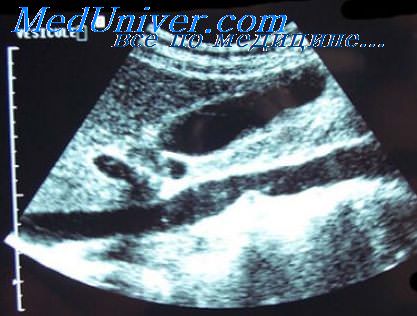
- Ультразвуковое исследование желчного пузыря. На диагностике выявляются: утолщение стенок ЖП от 6-8 мм до 10-20 мм, аденомиоматоз, полиповидные неподвижные эхоструктуры (аденомы), расширенные кистами полости (синдром Рокитанского-Ашоффа). По месторасположению гипертрофированных тканей органа можно определить форму патологии. УЗИ изучает желчный пузырь в режиме реального времени, что позволяет поставить диагноз с высокой точностью.
- Рентгенологическое исследование. Способ актуален при запущенной форме заболевания, потому что на снимках видны только грубые изменения в ЖП.
- Магнитно-резонансная томография. Является информативным способом исследования. МРТ дифференцирует злокачественные образования от доброкачественных наростов (ровные контуры). Метод помогает выявить АММ по цепочке полипов, которые опоясывают холецистис — «жемчужное ожерелье». Это характерный признак патологии.
- Эндоскопическая ретроградная холангиопанкреатография. Способ позволяет ставить диагноз с высокой достоверностью. ЭРХПГ за счет комбинации эндоскопических и рентгенологических инструментов выявляет точное текущее состояние холецистиса. Патология обнаруживается во время хирургической операции на желчном пузыре. Диагностирование болезни происходит случайно.
Лабораторные анализы не показывают развитие заболевания. Причина — отсутствие воспалительного процесса, нет нарушения оттока желчи. Все диагностические мероприятия позволяют выявить наличие патологии.
Причины образования аденомиоматоза
Основания для возникновения дивертикулеза учеными не найдены. Этиология, патогенез изучены мало. Предпосылками болезни может служить ряд условий:
- Застойные процессы в желчном пузыре, в результате которых появляется осадок. Основные компоненты билиарной взвеси — холестерин, билирубин. Они разрушают слизистую поверхность органа. В запущенных ситуациях повреждаются клетки мышечных тканей.
- Повышенное давление в полости ЖП. Хроническое давящее воздействие приводит к повреждению эпителиальных клеток. Чтобы восстановить структуру тканей, начинается процесс регенерации. Камни в холецистисе увеличивают раневую поверхность внутреннего слоя. Болевой синдром, который провоцируют конкременты, вызывает сокращение гладкой мускулатуры ЖП. Давление в органе возрастает еще больше.
Совокупность всех факторов стимулирует патологическое разрастание тканей, что ведет к утолщению стенок холецистиса.
Спровоцировать возникновение болезни могут:
- нарушение режима питания, ведущее к застою желчи;
- стрессовые состояния, они отрицательно сказываются на моторике ЖП;
- аномальное развитие желчного пузыря, протоков;
- наследственные заболевания желчевыводящих путей;
- холецистит (хронический, острый);
- заражение органа паразитами;
- ЖКБ, ведущая к закупорке холедохов;
- гормональные перестройки.
По данным статистики, женщины подвержены полипозу чаще.
Симптомы аденомиоматоза желчного пузыря
Клинические проявления патологии возникают на фоне иных болезней холецистиса, желчевыводящих протоков. Имеют сходство с симптомами ЖКБ. При сильном разрастании полипов, генерализованной форме проявляются:
- тошнотой;
- ноющей болью под ребрами с правой стороны;
- тяжестью и дискомфортом в животе.
Острое состояние, интоксикация возникают на фоне холецистолитиаза при желчных коликах.
Бессимптомное течение
Болезнь в основном развивается и протекает без характерных признаков, не вызывает воспаления в органе. Клинические анализы в данных обстоятельствах не будут результативны.
Как выявляют патологию:
- при инструментальном исследовании желчного пузыря;
- при хирургическом вмешательстве на органе.
АММ часто сопутствует холециститу, желчнокаменной болезни и обнаруживается при диагностическом исследовании случайно.
Особенности лечения
Медицинских препаратов от аденомиоматоза не существует. Симптомов у заболевания нет. Медикаментозных назначений в большинстве случаев не бывает. Пациенту рекомендовано наблюдаться у гастроэнтеролога, онколога. Ультразвуковое исследование органа необходимо проводить каждые 6 или 12 месяцев. Если терапия обязательна, то методы лечения будут зависеть от протекания АММ, количества и вида новообразований.
При выраженном болевом синдроме в правой подреберной части пациенту назначается медикаментозная терапия. Она направлена на снижение воспаления, снятие спазма в органе. Аденоматоз желчного пузыря лечится оперативным путем в редких случаях.
Показания для холецистэктомии:
- Отсутствие эффекта от терапии медикаментами, наличие ЖКБ, холецистита.
- Доброкачественные образования с риском их перерождения в злокачественную опухоль. Аденокарцинома — форма патологии желчного пузыря инвазионного вида. Клетки новообразования мутируют на фоне постоянного воспалительного процесса.
Люди с дивертикулезом нуждаются в регулярном наблюдении врача. Контроль необходим, чтобы вовремя диагностировать переход болезни в онкологическую форму и провести терапию.
АММ — доброкачественное разрастание стенок пузыря. Процесс может затрагивать весь орган или его часть. Протекает без выраженных симптомов, поэтому лечение не требуется. Если обнаружены новообразования, необходимо контролировать их состояние специалистами. Существует вероятность перерождения опухоли в злокачественную.
В большинстве случаев полипоз является спутником калькулезного холецистита, желчнокаменной болезни. При переходе патологии в тяжелую стадию врачи рекомендуют проведение холецистэктомии.
Аденомиоматоз — редкое заболевание, диагноз ставится 1-2% людей в мире. Патология развивается у пациентов старше 40-летнего возраста. Женщины больше подвержены аденоме желчного пузыря.
Видео
Хронический холецистит с лимфоидной гиперплазией (сии. псевлолимфома желчного пузыря) — очень редкое заболевание, при котором под неизмененной выстилкой желчного пузыря обнаруживаются мелкие узелки из ткани сероватого или коричневатого цвета. Под микроскопом в собственной пластинке слизистой оболочки выявляется густой лимфо-плазмоцитарный инфильтрат, в котором формируются многочисленные фолликулы с центрами размножения. Инфильтрат может распространяться на мышечную и серозную оболочки. Дифференциальный диагноз проводят с лимфомой желчного пузыря.
Гетеротопия является редким пороком развития желчного пузыря, при котором в его стенке обнаруживаются островки слизистой оболочки желудка, ткани поджелудочной железы, печени или надпочечников.

Тубулярная аденома желчного пузыря
Аденома желчного пузыря
Аденома — редкая доброкачественная опухоль желчного пузыря, эпителий которой способен к дифференцировке по пилорическому, кишечному или бил парному типу. Практически всегда она является случайной находкой при исследовании органов, удаленных по поводу холелитиаза или холецистита, чаще у женщин. Одиночная или множественная опухоль, может располагаться на тонкой ножке или широком основании. Ее диаметр редко превышает 1 см. На ранней стадии формирования она может выглядеть как небольшой узелок в толще слизистой оболочки. Под микроскопом различают тубулярную, сосочковую и тубулярно-сосочковую аденому. Тубулярные и тубулярно-сосочковые аденомы обычно выстланы эпителием пилорического или кишечного типа, сосочковыс новообразования — эпителием кишечного или бил парного типа. Выстилка пилорического типа состоит из кубических или призматических клеток, среди которых часто выявляются многочисленные клетки Панета и энлокриноциты (апудоциты), экспрессирующие серотонин, гастрин, панкреатический полипептид, соматостатин и другие регуляторные пептиды. Иногда обнаруживаются так называемые плоскоклеточные островки из вытянутых клеток без признаков ороговения. Кишечный тип выстилки отличается многорядным расположением призматических клеток с вытянутыми гиперхромными ядрами, наличием клеток Панета, бокаловидных и серотонин-позитивных клеток. Энлокриноциты, секретирующие другие регуляторные пептиды, немногочисленны. Выстилка билиарного типа, представленная высокими призматическими клетками, напоминающими нормальный эпителий желчного пузыря, встречается чрезвычайно редко. Клетки Панета и энлокриноциты в ней отсутствуют. Эпителию аденом всех типов свойственны диспластические изменения и продукция слизи, выраженные в разной степени. Дифференциальный диагноз проводят с кишечной метаплазией, сосочковой гиперплазией эпителия желчного пузыря и аденокарциномой.
Папилломатоз желчного пузыря встречается при билиарном папилломатозе — доброкачественной сосочковой опухоли, поражающей внутри- и внепеченочные желчные протоки, а также общий панкреатический проток.
Цистаденома желчного пузыря по своим макроскопическим, микроскопическим и иммуногистохимическим характеристикам существенно не отличается от муцинознои гепатобилиарной цистаденомы внутрипеченочных желчных протоков.
— Читать далее «Рак желчного пузыря. Дисплазия эпителия желчного пузыря. Карцинома in situ.»
Оглавление темы «Опухоли желчного пузыря и желчных протоков.»:
1. Тератома. Карциноид. Лимфома печени. Метастатические опухоли печени.
2. Билиарный папилломатоз. Гепатобилиарная цистаденома.
3. Гамартома перибилиарных желез. Перибилиарные кисты.
4. Внутрипеченочная холангиокарцинома. Гепатобилиарная цистаденокарцинома.
5. Опухоли желчного пузыря. Опухолеподобные заболевания желчного пузыря.
6. Мукоцеле. Полипы желчного пузыря. Синусы Рокитанского—Ашоффа. Ходы Люшки.
7. Хронический холецистит с лимфоидной гиперплазией. Аденома желчного пузыря.
8. Рак желчного пузыря. Дисплазия эпителия желчного пузыря. Карцинома in situ.
9. Неэпителиальные опухоли желчного пузыря. Опухоли внепеченочных желчных протоков.
10. Рак внепеченочных желчных протоков.
Новообразования кишечника могут долго никак себя не проявлять. Из-за этого и обнаруживают их уже после значительного увеличения размеров. Такое возможно и с аденомой тубулярного типа. Это доброкачественное новообразование, которое встречается у 5% пациентов с подобной опухолью. Аденома опасна, поскольку может становиться злокачественной.
Что такое тубулярная аденома
Многие внутренние органы человека состоят из железистого эпителия. Из этой ткани может формироваться аденома – доброкачественное новообразование размером от небольшого полипа до крупной плоской опухоли. В кишечнике чаще возникает тубулярный тип. Образование имеет гладкую поверхность, четкие границы, широкое основание и красный оттенок.
Такая аденома еще называется полипоидной, поскольку часто ее развитию предшествуют множественные полипы.
Опухоль может поражать разные отделы кишечника:
- прямую кишку;
- сигмовидную;
- тонкую;
- толстую.
Последний отдел кишечника поражается аденомой чаще остальных. В основе механизма развития лежит гиперплазия – избыточный рост клеток слизистой оболочки кишечника. Этот процесс начинается под действие воспалительных процессов в этом органе, которые со временем вызывают атрофию тканей.
Чем опасна тубулярная аденома толстой кишки
Основной риск, которые несет в себе такое новообразование – это вероятность перерождения в колоректальный рак. Все зависит от размеров аденомы. Если ее диаметр не превышает 1 см, то риск развития рака низкий. Большие новообразования в 40% случаев имеют очаги малигнизации.
Причины образования аденомы
Точная этиология развития такой опухоли в кишечнике до сих пор не выяснена. Врачи лишь приводят список факторов риска, которые могут спровоцировать начало активного деления клеток.
Главной причиной здесь считается воспаление слизистой кишечника из-за инфекционных заболеваний.
Другие факторы риска опухоли тубулярного типа:
- гастрит, язва и другие патологии ЖКТ;
- работа с токсинами или в запыленном помещении;
- плохая экологическая обстановка;
- недостаток физической нагрузки;
- воздействие радиации;
- стрессовые ситуации;
- пожилой возраст;
- неправильное питание, обилие животных жиров;
- наследственность;
- лишний вес;
- застойные явления в малом тазу;
- перенесенная холецистэктомия;
- сахарный диабет 2 типа;
- атеросклероз, высокий уровень холестерина.
Классификация полипоидных аденом
В зависимости от количества, новообразования могут быть одиночными или множественными. По основной классификации аденому делят на виды с учетом размеров, внешнего вида и риска перерождения в злокачественную опухоль. В процессе диагностики важно установить тип полипа, поскольку это влияет на тактику лечения: будет ли оно медикаментозным или хирургическим. Кроме того, определив вид опухоли, часто удается избежать ее перерождения в рак.
Доброкачественная тубулярная аденома
Этот тип полипа состоит из клеток в виде ветвящихся или продолговатых трубочек, окруженных соединительной тканью. Он чаще представлен маленькими новообразованиями, которые состоят из небольших округлых желез. Хоть опухоль и доброкачественная, в большинстве случаев она трансформируется в ворсинчатый полип, который имеет высокий риск развития рака.
Тубулярно-ворсинчатая
Такую опухоль еще называют папиллярной. Сочетает в себе характеристики 2 типов аденомы: тубулярной и ворсинчатой. При гистологическом исследовании обнаруживаются трубчатые клетки и участки фиброза. Диаметр новообразования может превышать 30 мм.
Такая опухоль встречается очень редко, но значительно повышает риск развития рака толстой кишки.
Ворсинчатая аденома толстой кишки
Это самый опасный вид опухоли такого типа, поскольку в 40% случаев она становится злокачественной, из-за чего считается предраковым состоянием. Диаметр аденомы достигает 100 мм, ее структура мягкая, а поверхность бархатистая. Сама опухоль формируется из ворсинок, выстилающих слизистую толстой кишки. Внешне новообразование имеет сходство с морской капустой.
Аденома прямой кишки с дисплазией
В этой области кишечника развивается тубулярная, тубулярно-ворсинчатая или ворсинчатая аденома. Она может иметь разную степень дисплазии. Это обратимый патологический процесс, который может привести к малигнизации (озлокачествелению).
Наличие дисплазии говорит о том, что доброкачественная опухоль начинает перерождаться в злокачественную.
При тубулярном полипе такого процесса нет, но для ворсинчатого клеточные перестройки характерны. С учетом их была выделена следующая классификация:
- Тубулярная аденома с дисплазией эпителия 1 степени, которая отражает относительно нормальное деление клеток. Изменения тканей не являются ярко выраженными.
- Аденома с умеренной дисплазией. Атипичных клеток становится все больше, они отличаются гиперхромностью. Патологический процесс обратим, границы между слоями тканей еще не так различимы.
- С гиперплазией 3 степени. Это предраковое состояние с минимальной вероятностью обратного развития патологического процесса. На терминальной стадии пациенту необходимо постоянное наблюдение онколога.
Стадии развития патологии
Формирование аденомы начинается с безобидного полипоидного образования. Его рост до значительных размеров может занимать 3–4 года, после чего может произойти преобразование клеток в раковые. Всего выделяют 3 стадии развития аденомы:
- Первая. Из-за дольчатой поверхности полипозное образование внешне и по размерам схоже с ягодой малины. Нарушений работы кишечника нет, поскольку диаметр опухоли небольшой.
- Вторая. Опухоль разрастается до диаметра в 10 мм и более. На этой стадии у пациента появляются неприятные симптомы в виде проблем с пищеварительным трактом.
- Третья. Диаметр опухоли превышает 30 мм, опухоль начинает перерождаться в раковую. Могут быть поражены другие органы: головной мозг, легкие, печень. В тяжелых случаях развивается перитонит.
Симптомы тубулярной аденомы
Как и многие опухолевые заболевания, такой тип аденомы на ранней стадии протекает практически незаметно. Пациенты с низкой степенью дисплазии тканей не ощущают никакого дискомфорта. Симптомы появляются, когда новообразование достигает значительных размеров и нарушает пищеварение.
При диаметре в 10 мм уже могут возникнуть кровотечения, не связанные с геморроидальными шишками. В каловых массах появляются кровяные полоски светло-алого цвета, что со временем приводит к анемии. Из-за роста опухоли появляются проблемы с опорожнением кишечника. Дальнейшие потуги провоцируют еще большее разрастание полипа, поэтому состояние только ухудшается. Другие характерные признаки аденому тубулярного типа:
- хроническое вздутие кишечника;
- неприятные ощущения и зуд в области анального отверстия;
- ощущение инородного тела в кишечнике;
- появление слизи в кале;
- боль при опорожнении кишечника;
- нестабильность стула, чередование запоров и диареи;
- кишечная непроходимость.
Диагностика
Тубулярная аденома сигмовидной кишки и других отделов кишечника требует комплексного обследования. Первый этап диагностики после изучения анамнеза – пальпация. Во время осмотра врач может уточнить предварительный диагноз, определить консистенцию и размеры новообразования. Для подтверждения своих предположений специалист назначает следующие исследования:
- Ректороманоскопию. Необходима для оценки состояния нижних отделов кишечника. В анальное отверстие пациента вводят специальный прибор, оснащенный камерой. Во время исследования специалист берет часть эпителия для биопсии.
- Колоноскопия. Проводится так же, как ректороманоскопия, но помогает изучить состояние более глубоких отделов кишечника. По окончании колоносокопии тоже берут материал для биопсии.
- Ирригоскопия. Это метод рентгенологического исследования. В прямую кишку пациента вводят бариевую взвесь, которая выполняет функцию контрастного вещества. Когда раствор заполняет весь кишечник, выполняют несколько его снимков.
Если у больного есть противопоказания к проведению эндоскопических исследований (ирригоскопии или ректороманоскопии), ему назначают МРТ и УЗИ. Они помогают визуализировать опухоль, определить ее локализацию и размеры. Дополнительно пациенту назначают еще несколько процедур:
- анализ крови;
- исследование кала;
- анализ крови на онкомаркеры.
Поддается ли тубулярная аденома лечению
Если у пациента 1 степень неоплазии, то врачи выбирают наблюдательную тактику. Специалисты отслеживают динамику развития патологии. Одновременно проводится терапия, которая предотвращает дальнейшее разрастание полипов. Прогноз лечения зависит от того, на какой стадии была обнаружена опухоль. Чем раньше она была диагностирована, тем больше процент полного выздоровления.
Своевременное проведение операции и дальнейшее нахождение на учете в диспансере помогают уменьшить риск рецидива до 10%.
На исход влияет вид аденомы. Тубулярно-ворсинчатая чаще перерождается в рак, поэтому имеет менее благоприятный прогноз терапии. Оперативное лечение – единственный возможный способ избавиться от аденомы. Медикаментозное лечение проводится для улучшения состояния пациента. В схему терапии включают следующие лекарства:
- Витамины A, C, Е4 и фолиевую кислоту.
- Пробиотики: Линекс, Бифиформ, Нормобакт.
- Препараты кальция: Кальций Д3 Никомед, СупраВит.
Удаление новообразования
При аденоме тубулярного типа показано иссечение новообразования, иногда вместе с частью кишечника. Операцию проводят после гистологического исследования, которое подтверждает или опровергает наличие раковых клеток.
Удаление аденомы обязательно, если диаметр опухоли превысил 1 см.
При 2 степени дисплазии возможно малоинвазивное вмешательство – электрокоагуляция, т. е. прижигание патологических тканей. Полипы больших размеров иссекают частями. Возможные способы удаления новообразования:
- Лапароскопия. Это удаление опухоли через небольшие проколы в передней брюшной стенке.
- Трансанальное иссечение. Показано только при аденомах прямой кишки, расположенных возле ануса.
- Лапаротомия. Это открытая операция, при которой опухоль удаляют через разрез на брюшной стенке.
- Полная резекция аденомы. Показана при подозрении на рак или если полип имеет явно злокачественный характер. Чаще полное иссечение проводят, когда обнаружена аденома с дисплазией 3 степени.
Методы нетрадиционной медицины при тубулярной аденоме
Перед применением народных средств нужно обязательно проконсультироваться с врачом. При наличии противопоказаний или неправильном подходе состояние может только ухудшиться. Если врач разрешит, можно использовать один из следующих народных рецептов:
- Смешать 200 г зелени петрушки и 100 г расторопши. Залить 3 л кипятка, оставить на 1 неделю в темном месте. Процедить и перелить в бутылки. Пить по 50 г 3 р./сут. Повторять процедуру, пока длится официальное лечение.
- Взять несколько грибов веселки, залить водкой в пропорции 0,4 л на 1 шт. Спирт использовать нельзя, поскольку он убьет полезные микроорганизмы. Настаивать средство 30 дней. Каждое утро пить по 1 ст. л. настоя. Продолжать лечение на протяжении всего курса официальной терапии.
Лечение рака сигмовидной кишки народными средствами
Если доброкачественное новообразование перешло в рак, необходимо радикальное удаление пораженной части кишечника в сочетании с лучевой и химиотерапией. При необходимости пациенту создают искусственное анальное отверстие – колостому. Народные методы могут применяться только в качестве дополнения к официальной терапии для повышения иммунитета и исключительно с разрешения врача.
Профилактика новообразований
Чтобы исключить развитие заболеваний кишечника, важно правильно питаться. В рационе должны присутствовать кисломолочные продукты, свежие фрукты и овощи. Острая и жирная пища полностью исключается, поскольку она раздражает слизистую пищеварительного тракта. Для профилактики аденомы кишечника необходимо придерживаться еще нескольких правил:
- регулярно посещать врача;
- вести активный образ жизни;
- отказаться от вредных привычек;
- отказаться от частого приема обезболивающих;
- держать вес в норме;
- исключить переохлаждения.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.