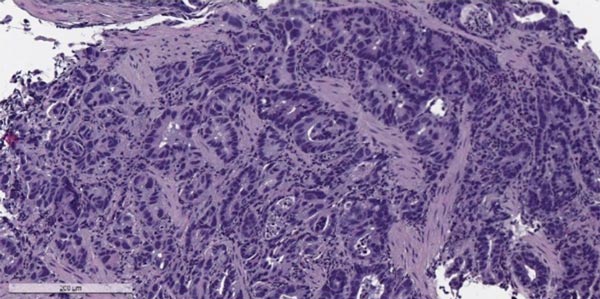
Трубка в желудке при раке желудка
Одним из вариантов лечения непроходимости желудка и пищевода является наложение гастростомы. Благодаря такому вмешательству, создается искусственный ход через переднюю брюшную стенку, что позволяет пациенту нормально питаться, а врачу — проводить различные диагностические манипуляции. Операция может выполняться как при доброкачественных, так и при злокачественных заболеваниях.
Разновидности метода
Существуют временные и постоянные способы наложения гастростомы. В первом случае в желудок устанавливается резиновый катетер диаметром не более 1 см, через который вводится жидкая или полужидкая пища. Такой метод является относительно простым, но сопровождается физическим и психологическим дискомфортом для пациента, что связано с постоянным нахождением трубки в просвете желудка.
У каждого метода имеются свои достоинства, недостатки и особенности, поэтому выбор всегда осуществляется индивидуально.
Показания для наложения гастростомы
Метод применяется в самых разнообразных клинических ситуациях. Среди наиболее распространенных показаний к операции можно отметить:
- Опухолевые процессы в пищеводе и кардиальном отделе желудка, которые не могут быть вылечены путем радикальной операции из-за массивного местного распространения.
- Рубцовые стриктуры пищевода после травм и ожогов (с целью поддержания энтерального питания и бужирования).
- Заболевания центральной нервной системы, опухолевые процессы головы и шеи, инсульты, которые привели к развитию ротоглоточной дисфагии.
- Полная непроходимость пищевода у новорожденных (атрезия) — один из этапов подготовки к проведению пластической операции.
- Бронхо-пищеводные и трахео-пищеводные свищи.
Кроме показаний, у метода есть и противопоказания, которые определяются индивидуально для каждого пациента.
Эндоскопическая гастростомия
В современной хирургии для наложения гастростом применяют эндоскопическую гастростомию, осуществляется она следующим образом:
- Местная анестезия, при необходимости — седация пациента.
- Выполнение операционного доступа — эпигастральная область слева от белой линии живота. Для проведения операции необходим эффект трансиллюминации на кожу передней брюшной стенки в зоне пункции желудка. Кожа разрезается на 1 — 2 мм длиннее диаметра гастростомической трубки.
- Пунктирование желудка иглой — троакаром. Стилет извлекается, в желудок вводится проводник.
- Захват проводника эндоскопической петлей, которую предварительно вводят в просвет желудка через инструментальный канал гастроскопа.
- Выведение проводника через рот.
- Прикрепление к проводнику гастростомической трубки и ее введение в просвет желудка, затем — на переднюю брюшную стенку.
- Контрольный осмотр желудка при помощи эндоскопа.
- Ушивание раны.
Реабилитацию пациента можно начинать уже через сутки после проведения оперативного вмешательства.

Подготовка к операции и послеоперационный период
Специфической подготовки перед наложением гастростомы не требуется. Если у пациента выявляются нарушения электролитного баланса, которые развились вследствие отсутствия адекватного энтерального питания, то предварительно выполняется их коррекция. Кроме того, перед операцией необходимо пройти лабораторное и инструментальное обследование, которое включает в себя:
- Общий анализ крови и мочи.
- Биохимическое исследование крови.
- Фиброэзофагогастроскопия.
- Электрокардиография.
- Рентгенография органов грудной клетки и др.
За неделю до операции отменяется прием препаратов, влияющих на свертывающую способность крови. За сутки до установки гастростомы запрещен прием пищи, за 6 часов до вмешательства — воды.
В первый день после операции трубка для гастростомии остается открытой, конец ее погружают в сосуд-приемник. Затем начинают постепенное кормление через зонд, начиная с питательных смесей по 100 — 150 мл каждые 2 — 3 часа. К концу первой недели после вмешательства начинают питание по 400 — 500 мл жидкой или полужидкой пищей 4 — 5 раз в сутки. Если операция выполнялась на фоне тяжелого состояния пациента, то питательные смеси в первые сутки вводят капельно, с небольшими перерывами для контроля за опорожняемостью желудка. Постепенно таких больных переводят на стандартное дробное кормление.
Питание и уход за гастростомой
С целью снижения риска развития осложнений и сохранения нормального функционирования гастростомы, следует соблюдать следующие правила:
- Всегда промывать катетер после каждого приема пищи, а также утром и вечером. Для этого нужно использовать теплую кипяченую воду.
- Выпускать газы при помощи шприца Жане перед каждым кормлением.
- После каждого приема пищи нужно очистить кожу вокруг стомы и затем просушить ее салфеткой. Рекомендуется также регулярно обрабатывать кожу раствором антисептика.
- Фиксирующий диск гастростомы должен находиться на расстоянии нескольких миллиметров от поверхности кожи. При изменении веса, его нужно подтянуть или ослабить.
Питательная смесь для кормления вводится в резиновую трубку при помощи шприца Жане. Пища вводится медленно, по 100 — 150 мл каждые 5 минут. Специальные питательные смеси могут вводиться капельно.
Запись
на консультацию
круглосуточно
Рак желудка – заболевание, требующее не только продолжительного лечения, но и длительного восстановления в период после основного курса терапии. Пациентам следует придерживаться определённого образа жизни и питания, чтобы до минимума снизить риск возникновения рецидива заболевания.
Общие рекомендации по питанию
Питание при раке желудка – это одна из основ успешного выздоровления.
Особенно это касается людей, которым были проведены операции по резекции желудка. Нередко диету больным следует соблюдать пожизненно: лишь в этом случае жизнедеятельность организма будет полноценной.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким! Не падайте духом
Общие рекомендации по питанию больного раком желудка следующие:
- необходимо соблюдать режим питания: исключаются длительные перерывы между приёмами пищи;
- порции должны быть небольшими;
- из рациона следует исключить любые раздражающие вещества (с подробным списком запрещённых продуктов можно ознакомиться ниже);
- пища должна содержать все необходимые компоненты питания, особое внимание следует уделять протеинам и витаминам.
Приветствуется любая здоровая пища, приготовленная в виде желе, пюре и супов. Продукты лучше готовить на пару или варить. О существовании жареной пищи или продуктов, приготовленных на открытом огне, лучше забыть.
Блюда, которые подаются к столу, должны иметь комфортную температуру, соответствующую температуре тела. Суточную норму нужно разбивать на 5-6 полноценных трапез.
Видео: Всё о диете при раке желудка
Диета после резекции желудка
После операции по частичному или полному удалению желудка больной долгое время испытывает сильный дискомфорт, сопровождающийся тяжестью и болями в животе, тошнотой, рвотой, другими пищеварительными расстройствами.
Это вполне объяснимая реакция организма, ведь основная функция желудка (даже если его часть осталась) – почти полностью утрачивается. Если больной испытывает сильные боли, можно питаться лёжа или укладываться в постель сразу после приёма пищи.
В результате быстрого поступления пищи из пищевода в кишечник (без её задержки в желудке и дозированного отправления) у больных могут возникать такие симптомы, как:
- чрезмерное потоотделение;
- слабость;
- тахикардия (учащенное сердцебиение);
- вздутие живота;
- сонливость;
- тяжесть в подложечной области.
Чтобы уменьшить болезненную симптоматику следует неукоснительно соблюдать определённые правила питания для пациентов после операции по удалению желудка.
Им следует принимать пищу как можно меньшими порциями и есть очень медленно, тщательно пережёвывая пищу.
Легко усваиваемые углеводы нужно полностью исключить из рациона (даже сладкие молочные каши и мёд). Исключить следует также жиры, особенно животного происхождения. Употреблять жидкости сразу после еды не рекомендуется – нужно выдерживать, по меньшей мере, полчаса. Никаких продуктов, раздражающих слизистую (приправ, соусов), употреблять нельзя.
И главное – питание больных после радикальной хирургии должно быть максимально разнообразным, чтобы ускорить восстановление сил и основных физиологических функций.
Первые 2 месяца после операции правилам диетического питания следует уделять повышенное внимание, так как именно в течение этого периода организм больного (и особенно его пищеварительная система) адаптируется к новым условиям жизни без желудка.
2 месяца следует придерживаться самых строгих диетических правил, затем рацион следует постепенно расширять. Можно немного увеличить порции и сократить кратность приёмов пищи. Новые продукты нужно вводить в меню постепенно, следя за ощущениями организма.
Некоторые врачи советуют вести диетический дневник, в который послеоперационным больным следует заносить все употребляемые продукты и реакцию организма на них. Это поможет составить оптимальное меню.
Питание после удаления желудка при раке будет более полноценным, если пройти курсовое лечение препаратами для восстановления микрофлоры, особенно если практиковался приём сильных химиопрепаратов и антибиотиков. По этому поводу лучше посоветоваться с гастроэнтерологом, который посоветует наиболее подходящие препараты, определит дозировку и длительность приёма лекарств.
После операций больным часто назначается лечение сильнодействующими препаратами или облучение. Питание при химиотерапии и радиотерапии (оба вида лечения отрицательно влияют на аппетит) должно оставаться по возможности разнообразным и полноценным. Следует обязательно включать в рацион продукты белковой, молочной и растительной группы, а также употреблять поливитаминные комплексы.
Диета при раке желудка 4 стадии
Питание при раке желудка 4 степени с метастазами и распространением опухоли зависит от того, насколько поврежден желудок. Если есть возможность, врачи делают при неоперабельных формах рака желудочно-кишечный анастомоз – соединение части желудка с тонким кишечником в обход опухолевого новообразования. Создаётся гастроэнтеростома, позволяющая восстановить питание нормальным способом.
Если такая операция невозможна, создаётся внешняя гастростома, при которой питание больного производится через зонд. На данный момент это самая распространённая паллиативная операция при метастазирующем раке желудка 4 и 3 степени, позволяющая обеспечить организм больных питательными веществами. Кормление через гастростому возможно только на вторые сутки после операции. В трубку для питания вводятся жидкие диетические смеси.
Если больной на 4 стадии имеет возможность питаться самостоятельно, то его пища также должна состоять из жидких и кашицеобразных продуктов.
Как правило, используются высококалорийные смеси фармацевтического производства (которые разводят в воде аналогично смесям для детского питания). Возможно и приготовление специальной пищи в домашних условиях – подойдут протёртые супы, каши, студень, яйца всмятку.
Для чего нужна диета при раке желудка
Необходимость диеты при раке желудка очевидна – чем скорее нормальные функции кишечника будут восстановлены, тем быстрее человек вернётся к привычному образу жизни. А восстановить работу кишечника после удаления опухоли можно только с помощью длительного щадящего питания.
Это касается и случаев полного удаления желудка, и вариантов, когда проводятся эндоскопические операции без резекции органа. Эндоскопия серьёзно повреждает слизистый и подслизистый слои желудка и их восстановление также требует длительного периода. Очень важно в это время не допустить раздражения оболочки желудка и не вызвать вторичный процесс злокачественного перерождения клеток.
Полезные продукты
В список полезных продуктов при раке желудка входят:
- овощи и фрукты (особенно полезны плоды и корнеплоды желтого, зелёного и красного цветов, в которых много каротиноидов, обладающих противоопухолевым эффектом);
- зелень, включая ботву молодой свёклы, редиски, побеги крапивы и одуванчика;
- свежие соки красной свёклы и моркови (в разбавленном виде);
- супы из овощей в протёртом виде;
- хорошо разваренные каши из злаков или тыквы;
- диетическое мясо в отварном и перетёртом виде;
- яйца всмятку и омлеты, приготовленные на пару;
- свежий творог;
- хлеб из муки первого сорта (лучше вчерашней выпечки);
- минеральные воды без газа, рекомендованные диетологом (обычно щелочные);
- растительные масла;
- зеленые чаи и отвары трав.
Продукты, которые следует исключить
Запрещены следующие продукты:
- жареные блюда;
- продукты с грубыми волокнами;
- красное мясо;
- солёности, копчености и маринады (растительного и животного происхождения);
- соусы из томатов;
- острые приправы;
- грибы;
- крепкие бульонные супы на мясе;
- консервы;
- газированные напитки;
- животные жиры;
- недоспелые овощи и фрукты;
- овощи, вызывающие повышенное газообразование и вздутие живота (горох, фасоль и другие бобовые);
- квашеная капуста;
- сахар и другие продукты, в которых содержатся «быстрые углеводы» (сдоба, сладости, шоколад, конфеты);
- кислые фрукты и плоды с твёрдой кожурой;
- ванилин;
- крепкий чай;
- кофе;
- алкоголь.
Примерное меню
- Первый завтрак: стакан рекомендованной врачом минеральной воды без газа пополам с соком лимона.
- Второй завтрак: несколько овощей или фруктов, хорошо сочетающихся между собой, 50 мл кефира, орехи, тосты с вареньем без сахара, отвар из трав.
- Обед: некрепкий мясной суп, сэндвичи с салатом, овощной салат (из списка рекомендованных овощей), отварная рыба или отварное диетическое мясо.
- Полдник: фруктовый сок (разбавленный), орехи или бисквит из цельной муки.
- Ужин: печеные овощи, салат из овощей и проросших зерен, рис или макароны.
- Перед сном: свежий неконцентрированный овощной или фруктовый сок.
Диета при раке желудка должна составляться профессиональным диетологом, который обязательно консультируется с лечащим онкологом. Неукоснительное соблюдение диеты, а также выполнение рекомендаций по образу жизни, обеспечивает хорошее самочувствие пациента и длительную ремиссию.
Source: rak.hvatit-bolet.ru
Хирургия – метод лечения рака пищевода. Чаще всего выполняется эзофагэктомия с помощью разных подходов. Врач рекомендует лучшую технику в зависимости от расположения злокачественного образования и наличия/отсутствия вторичных очагов.
Если больной обращается в израильскую клинику, им занимается команда экспертов – онкологи, хирурги, лучевые терапевты, патологи и другие специалисты. В лечении рака пищевода здесь предлагается множество инновационных методов:
- Минимально инвазивные операции и процедуры, в том числе ФТД.
- Эндоскопические операции при раке пищевода на ранних стадиях.
- Другие специализированные хирургические процедуры.
- Протонная терапия.
- Таргетные препараты.
- Участие в клинических испытаниях.
Если Вам поставили диагноз – рак пищевода, наша компания может помочь. МС «TheBestMedic» занимается организацией лечения в Израиле – у лучших врачей, в самые короткие сроки, обеспечивая максимально комфортные условия пребывания в стране.
Рассмотрим подробнее возможности хирургического лечения рака пищевода в медицинских центрах Израиля.
Хирургия рекомендуется в следующих ситуациях:
- Чтобы полностью удалить опухоль и вылечить рак.
- Резецировать максимальное количество опухоли, прежде чем обращаться к другим способам терапии.
- Восстановить желудочно-кишечный тракт после удаления пищевода.
- Ослабить признаки заболевания на поздних стадиях при наличии метастаз.
Оценка до хирургического лечения рака пищевода
Пациент должен быть достаточно здоров, чтобы перенести операцию. Так как это сложная процедура, после которой бывает трудно оправиться. Проводится тщательная оценка. Она может включать следующие виды диагностики:
- Изучается анамнез, проводится физикальное обследование. Врач просит рассказать о возможных ранее выполненных операциях на брюшной полости – на желудке или толстом кишечнике. Поскольку это может повлиять на возможность реконструкции ЖКТ после удаления пищевода.
- Могут быть назначены анализы крови: клинический, биохимический, коагулограмма (на свертываемость), печеночные пробы.
- Диагностика сердца и легких, чтобы проверить их работу. Очень важно бросить курить до операции.
- Оценка массы тела и питания. Люди с раком пищевода часто недоедают, что приводит к потере веса. Поэтому требуется помощь, чтобы набрать массу тела, улучшить питание и здоровье. Может потребовать прием биологически активных добавок, размещение питательной трубки или внутривенное питание.
На выбор типа операции при раке пищевода влияют размер, стадия и локализация опухоли, наличие или отсутствие ранее проведенных оперативных вмешательств, возраст больного и состояние его здоровья.
Эзофагэктомия – операция при раке пищевода
Это хирургическое вмешательство, в ходе которого удаляют сегмент и полностью весь пищевод. Данную операцию проводят чаще всего при раке пищевода. Различают три вида эзофагэктомии.
- Тотальная эзофагэктомия – наиболее предпочтительный вид хирургии, предполагает резекцию пищевода и прилегающих лимфоузлов.
- Частичная эзофагэктомия выполняется, когда опухолевый процесс поразил большую часть желудка. Удаляют новообразование в пищеводе и рядом расположенные лимфатические узлы.
Резекция пищевода и проксимального отдела желудка проводится, когда рак расположен в нижней части органа; в переходе между пищеводом и желудком; в верхней части желудка. В ходе операции проводится удаление пораженного нижнего сегмента пищевода и 8-10 см здоровой ткани, верхней части желудка и близлежащих лимфоузлов.
Реконструктивная хирургия рака пищевода
Реконструктивные операции помогают восстановить функционирование пищеварительного тракта после резекции онкологии. Выбор типа хирургического вмешательства и подхода учитывает все особенности конкретной ситуации – состояние здоровья, расположение и величину опухоли, предшествующее лечение. А также важным критерием являются предпочтения хирурга и опыт в проведении операции. Обычно реконструкция осуществляется сразу после удаления опухоли.
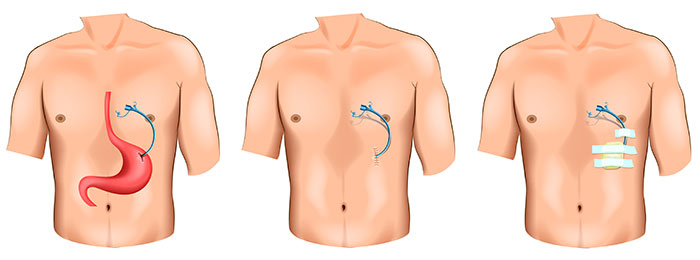
Пластика с помощью желудка
Когда резецируют сегмент или полностью весь пищевод, лучший вариант – подтянуть вверх желудок, сформировать из него трубку и соединить с оставшейся частью пищевода (пищеводно-желудочной анастомоз).
Реконструкция с помощью толстого или тонкого кишечника
Восстановление с помощью ободочной (часть толстой) или тонкой кишки осуществляется, если желудок нельзя использовать для реконструкции. Хирург применят сегмент кишечника, чтобы заменить пищевод.
Подходы к хирургии при раке пищевода
Существует несколько подходов к проведению операции по удалению части или полностью пищевода. С точки зрения эффективности нет разницы в этих подходах.
Полостной (открытый) подход
Операция при раке пищевода может быть выполнена посредством длинных разрезов в области брюшной полости, груди или шеи. После хирургического вмешательства размещают питательную трубку в желудок или среднюю часть тонкой кишки (тощую). Что позволяет больному оправиться после операции и получать необходимые питательные вещества.
Трансхиатальный подход
Это полостная операция, которая проводится при раке нижнего отдела пищевода. Но также к ней могут обращаться, если опухоль расположена в средней и верхней части органа.
Хирург делает разрез в брюшной полости (от нижней части грудины до пупка). Желудок и нижнюю часть пищевода освобождает от тканей. Удаляет опухоль, часть желудка, близлежащие лимфоузлы.
Делает разрез с левой стороны шеи. Освобождает верхнюю и среднюю часть пищевода от тканей. Формирует из желудка трубку, подводит к шее и накладывает анастомоз.
Трансторакальный подход
Другое наименование – подход Айвора-Льюиса. Его применяют, если опухоль находится в любом месте по всей длине пищевода.
Хирург выполняет разрез в брюшной полости. Желудок освобождает от тканей, удерживающих его на месте, и оставляют в грудной полости. Открывает грудную клетку с правой стороны. Удаляет пораженную зону пищевода или полностью орган, а также прилегающие лимфоузлы. Из желудка формирует трубку и подключает к оставшейся части пищевода.
Торакоабдоминальный подход
Его применяют в лечении рака пищевода в нижнем сегменте органа или верхней части желудка.
Хирург делает разрез в середине брюшной полости вверх, к левой стороне груди. Удаляет пораженную область или весь пищевод. Из желудка формирует трубку, подтягивает вверх и подключает к оставшемуся сегменту пищевода
Радикальная эзофагэктомия
Данный подход используется, когда опухоль расположена в нижней трети пищевода или в зоне пищеводно-желудочного перехода, способная распространиться на окружающие структуры. Проводится на 1-3 стадии заболевания.
Это более обширная операция, в ходе которой удаляют пищевод, окружающие его ткани брюшной полости и средостения, прилегающие лимфатические узлы, селезенку, большую часть желудка.
Следующие структуры также могут быть удалены: часть диафрагмы, грудной проток (крупнейший лимфатический сосуд в груди), часть перикарда и сегмент плевры.
Желудок подключают к оставшемуся сегменту пищевода. Если желудок не может быть использован для реконструкции, применяют сегменты толстой или тонкой кишки.
Лапароскопическая эзофагэктомия
В процессе такой малоинвазивной операции при раке пищевода хирург использует лапароскоп, выполняет хирургическое вмешательство через 4-6 небольших разрезов.
Лапароскопическая эзофагэктомия – специализированный метод, который доступен не во всех медицинских центрах Израиля. Как правило, используется в лечении ранней стадии рака пищевода.
Показанием к такой операции является опухоль, расположенная в любом месте по всей длине пищевода. Обычно лапароскопическую эзофагэктомию проводят с помощью комбинации лапароскопического и торакоскопического подходов.
Лапароскопическая операция при раке пищевода обеспечивает более быстрое время восстановления, меньшее количество осложнений, по сравнению с полостным вмешательством.
Опухоли пищеводно-желудочного перехода
При такого рода злокачественных образованиях обычно проводится тотальная гастрэктомия.
Паллиативные операции при раке пищевода
К хирургии также обращаются, чтобы облегчить проявления метастатического опухолевого процесса. Основная задача – улучшить самочувствие и состояние пациента, повысить качество жизни и избавиться от проблем с глотанием.
Шунтирование
Операция при раке пищевода может быть проведена, что изменить направление потока пищи или жидкости вокруг опухоли, что стало причиной свища между трахеей и пищеводом. Этот вариант используется, когда состояние здоровья пациента не дает возможность установить стент. В ходе шунтирования желудок подтягивают вверх и соединяют с пищеводом выше локализации новообразования, минуя его, таким образом.
Эзофагэктомия
Эта операция при раке пищевода проводится, если человек достаточно здоров, чтобы перенести ее. Удаляют часть или весь пищевод. Как правило, хирург соединяет оставшуюся часть пищевода и желудок.
Питательная трубка
Питательная трубка используется, чтобы обеспечить жидкое питание больному с раком пищевода и помочь поддержать вес. Через нее также могут доставлять лекарственные средства.
При наличии метастаз может потребоваться зонд перед хирургическим вмешательством, во время его проведения или в процессе последующего восстановления. Такой зонд может применяться, когда иные методики не устраняют блокировку, спровоцированную опухолью.
В зависимости от типа хирургического вмешательства и реконструкции, питательную трубку помещают в желудок через нос (назогастральный зонд) или посредством операции гастростомии. Зонд может быть установлен в тонкую кишку. Если операция не планируется, используется эндоскоп для размещения зонда в желудок.
После операции при раке пищевода
Пациенту подробно расскажут заранее, чего ожидать после хирургии. Будет предоставлена информация:
- об упражнениях для ног и дыхания, чтобы предотвратить возможные осложнения;
- какие капельницы и устройства будут применяться (дренажи, питательная трубка или парентеральное питание);
- об изменениях в рационе, необходимых после выписки из больницы.
Source: thebestmedic.com