Транспариетальная пункция желчного пузыря с исследованием функции
Для наведения иглы применяют линейные, конвексные и секторные ультразвуковые датчики.
Многообразие возможных чрескожных вмешательств под контролем УЗИ сводится к выполнению двух основных манипуляций: пункции и дренированию. Дренирование ЖП рассмотрено ниже.
Для чрескожной пункции под контролем УЗИ используют различные иглы длиной 15-20 см и диаметром 16-18G, что соответствует 1-1,25 мм. У нетучных больных можно использовать иглы, предназначенные для пункции подключичной вены.
Используемые методики чрескожной пункции ЖП основываются на соблюдении двух правил: 1) пункционный канал должен проходить через ткань печени; 2) пункция стенки ЖП должна производиться в ее внебрюшинной части со стороны ложа ЖП. Соблюдение этих условий необходимо для исключения подтекания желчи из отверстия в стенке ЖП.
Чрескожную пункцию ЖП выполняют с соблюдением всех правил асептики и антисептики под местной анестезией (раствором новокаина или лидокаина с учетом аллергического анамнеза больного). При необходимости проводят премедикацию седативными препаратами.
Манипуляцию с помощью линейного пункционного датчика начинают с выбора точки прокола. Кожные покровы обрабатывают раствором спирта или хлоргексидина. Применение йодсодержащих препаратов нежелательно, так как они отрицательно влияют на активную поверхность датчика. С помощью стерильного датчика выбирают точку на коже, из которой траекторию иглы через минимальную толщину паренхимы печени направляют к наиболее широкой части ЖП. Этот момент очень важен, ибо от правильного выбора траектории иглы зависит успех манипуляции. Место пункции выбирают индивидуально, руководствуясь только вышеуказанными принципами. Чаще всего точка пункции на коже расположена в восьмом-девятом межреберье по передней подмышечной линии. Однако она может располагаться и в подреберье. При пункции ЖП это не столь важно.
В точке пункции на коже проводят местную анестезию мягких тканей. Затем пункционную иглу или стилет-катетер вводят через просвет в направляющий адаптер и под постоянным визуальным контролем проводят через паренхиму печени в максимальный просветЖП. Непременным условием проведения иглы является постоянный одновременный контроль на экране монитора кончика иглы и максимального продольного просвета ЖП на всем протяжении манипуляции. Для правильного выбора места введения иглы в забрюшинную часть ЖП полезно 1 раз повернуть датчик так, чтобы был виден поперечный срез ЖП в виде круга.
После фиксации датчика в таком положении и проведения местной анестезии иглу вставляют в просвет направляющей съемной пункционной приставки и постепенно поступательными движениями продвигают вглубь. Обычно кончик иглы хорошо виден в виде яркого линейного эхосигнала на экране монитора.
При пункции ЖП могут возникнуть следующие сложные ситуации или осложнения.
При желчной гипертензии при пункции ЖП из-за повышенного давления в билиарной системе возможно подтекание желчи из пункционного отверстия. Поэтому прежде чем решиться на пункцию ЖП, надо убедиться, что нет желчной гипертензии, внутри- и внепеченочные желчные протоки не расширены.
— Читать «Кровотечение после пункции желчного пузыря. Гангрена желчного пузыря»
Оглавление темы «Патология желчных путей»:
1. Результаты расширенной холецистэктомии. Эффективность операций при расширенной холецистэктомии
2. Комбинированное лечение рака желчного пузыря. Химиотерапия и лучевая терапия рака желчного пузыря
3. Полипы желчного пузыря. Пункционная санация и декомпрессия желчного пузыря
4. Методика чрескожной пункции желчного пузыря. Техника УЗИ навигации на желчный пузырь
5. Кровотечение после пункции желчного пузыря. Гангрена желчного пузыря
6. Холедохолитиаз. Причины и механизмы развития желчекаменной болезни
7. Диагностика желчекаменной болезни. Стеноз большого сосочка двенадцатиперстной кишки
8. Патологическая анатомия стеноза большого сосочка. Классификация стеноза большого сосочка двенадцатиперстной кишки
9. Диагностика стеноза большого сосочка. Осложнения стеноза большого сосочка двенадцатиперстной кишки
10. Кисты желчных протоков. Причины и распространенность кист желчных протоков
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сдавление желчевыводящих путей злокачественными новообразованиями приводит к развитию механической желтухи. У пациентов повышается уровень билирубина, развивается интоксикация. Онкологи выполняют дренирование желчных протоков при механической желтухе. В Юсуповской больнице работают профессора и врачи высшей категории. Дренирование желчных путей выполняют ведущие онкологи. Все сложные случаи заболевания обсуждают на заседании экспертного совета.
Дренирование желчевыводящих протоков выполняется с целью создания анастомоза между желчными протоками и тонкой кишкой. Оперативное вмешательство позволяет продлить жизнь пациентов, страдающих раком желчного пузыря или печени. Онкологи выполняют дренирование желчного пузыря у пациентов с новообразованиями пузыря и желчных протоков, опухолями в области большого дуоденального сосочка, раком головки поджелудочной железы.
Различают следующие виды дренирования желчных протоков:
- наружное – отток желчи происходит по специально установленному внешнему приёмнику;
- наружно-внутреннее – большая часть желчи попадает в кишку, протекая по ближнему каналу, а меньшая собирается в расположенном снаружи приёмнике;
- внутреннее дренирование – требует эндопротезирования (билиарный дренаж применяют в качестве паллиативного метода лечения неоперабельного рака).
Онкологи Юсуповской больницы индивидуально подходят к выбору метода дренирования желчных протоков при механической желтухе.
Методы дренирования желчных путей у онкологических больных
Онкологи предпочитают выполнять у пациентов с механической желтухой опухолевого происхождения наружновнутреннее или, при наличии технических возможностей, наружное дренирование желчных протоков. Оба метода достаточно эффективны при предоперационной подготовке к радикальному оперативному вмешательству или в качестве окончательного метода лечения. Их преимуществом является:
- постоянный контроль поступления желчи;
- возможность активного удаления из желчных протоков крови, гноя, сгустков;
- промывание протоков асептическими растворами;
- динамическое рентгенологическое наблюдение за нахождением дренажной трубки.
В отличие от наружновнутреннего дренирования, по наружному дренажу желчного пузыря желчь полностью поступает наружу. Недостатком наружного дренирования желчных протоков по сравнению с наружновнутренним является полное поступление желчи по дренажу наружу. Для компенсации жизненно важных веществ, которые содержатся в желчи, пациенты вынуждены пить собственную желчь или медицинский персонал вводит её через назогастральный дренаж. При наружновнутреннем дренаже отдалённый конец трубки находится дальше места сужения и большая часть желчи поступает непосредственно в кишку. Сохраняется возможность контролировать проходимость и промывать дренаж, заменить внутренним транспапиллярным эндопротезом.
Внутреннее эндопротезирование желчных протоков выполняют после ликвидации желтухи. Это завершающий этап лечения неоперабельных пациентов. Для успешного выполнения наружной или наружновнутренней холангиостомии онкологи используют набор специальных инструментов: проволочные проводники, специальные пункционные иглы, бужи и катетеры.
Под местным обезболиванием с помощью иглы Шиба хирург туго заполняет контрастным веществом желчные протоки. Длинной иглой диаметром 1,5-1,7 мм осуществляет пункцию одного из сегментарных протоков. Затем по ней проводит проволочный проводник. Конец проводника проводят дальше сужения, по нему выполняют расширение суженного места бужами и устанавливают дренажную трубку. Её фиксируют к коже и промывают желчные протоки стерильными растворами.
Этот метод дренирования имеет недостатки: существует угроза подтекания желчи и крови в брюшную полость в момент извлечения иглы, при проведении проводника или бужировании канала. Кроме того, с этим осложнением можно столкнуться, если наружный диаметр иглы больше наружного диаметра проводника. Для того чтобы уменьшить число осложнений, связанных с пункцией печени, онкологи используют методику установки холангиостомы с помощью стилет-катетера.
Эндоскопический метод дренирования желчных протоков
При помощи эндоскопа врачи выполняют назобилиарное дренирование желчевыводящих путей. Показания к эндоскопическому дренированию желчных путей являются:
- механическая желтуха, вызванная злокачественными и доброкачественными новообразованиями;
- острый гнойный холангит;
- наружные желчные свищи;
- повреждение стенок внепеченочных протоков, ретродуоденальные прободения;
- острый холецистит.
Противопоказания к эндоскопическому дренированию отсутствуют за исключением тех случаев, когда трубку для дренирования желчных путей невозможно провести через область опухолевого сужения. Эндоскопический набор для дренирования желчных путей через нос включает:
- проволочный проводник;
- дренажи разнообразной формы;
- соединительную трубку для собирания желчи и промывания дренажа;
- носовую трубку, зажим и шпатель.
Операция эндоскопического дренирования желчных путей включает следующие этапы:
- холангиографию для определения уровня и места установки дренажа;
- введение дренажа с металлическим направителем-проводником;
- извлечение проводника и эндоскопа;
- контрольную холангиографию;
- оценку позиции дренажа;
- перевод дренажа изо рта в нос и фиксацию на голове.
После использования эндоскопического метода дренирования желчных протоков осложнения не развиваются. Они могут возникнуть по причине прогрессирования болезни.
Дренаж после удаления желчного пузыря
После холецистэктомии хирурги часто устанавливают дренаж желчного пузыря. Показаниями к холецистэктомии являются:
- желчекаменная болезнь;
- острый холецистит;
- карцинома желчного пузыря.
Операцию выполняют лапаротомным или лапароскопическим методом. Дренажи из брюшной полости после открытой холецистэктомии удаляют на восьмой день, а у ослабленных и онкологических больных – на двенадцатый день. Для того чтобы не воспалилась кожа вокруг дренажа, желчь отводят в специальный сосуд. Кожные покровы в окружности раны смазывают цинковой мазью или пастой Лассара. Меняют дренажи не ранее двенадцатого послеоперационного дня. При этом проводят фистулографию через дренаж для того чтобы убедиться в свободной проходимости желчных протоков. Удаление дренажей после холецистэктомии производят не четырнадцатого дня, а при дренировании желчных протоков – не ранее двадцать первого дня после удаления желчного пузыря.
Запишитесь на приём, позвонив по телефону. Врачи Юсуповской больницы применяют различные методики дренирования желчных протоков при механической желтухе. Медицинский персонал осуществляет уход за дренажом желчного пузыря и желчных путей.
Автор
Юлия Владимировна Кузнецова
Врач-онколог
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты
Заведующий онкологическим отделением, врач-онколог, химиотерапевт, к.м.н.
Хирург-онколог
Врач-онколог
Врач-онколог
Цены на лечение после дренирования желчного пузыря
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник: yusupovs.com
Читайте также
Вид:


Введенное в желчные пути контрастное вещество при антеградном контрастировании повторяет ход движения желчи по протокам. Для введения контрастного вещества в желчные протоки предложены различные методики, позволяющие контрастировать желчные протоки до операции — чрескожные способы, во время операции — операционные способы и после операции — послеоперационные способы, через наружный желчный свищ (фистулохолангиография).
Чрескожные способы
Чрескожные способы изучения состояния желчных путей определяются понятием транспариетальной холангиографии и заключаются в непосредственном введении во внутрипеченочные желчные протоки или желчный пузырь контрастных веществ путем пункции их через кожу с последующим рентгенологическим исследованием.
Для выполнения транспариетальной холангиографии в настоящее время применяются чрескожная гепатохолангиография и чрескожная холецистография.
Чрескожная гепатохолангиография производится путем чрескожной пункции внутрипеченочных желчных протоков с последующим введением в них контрастного вещества и рентгенологическим исследованием. Чрескожная холецистография выполняется после чрескожной пункции желчного пузыря и введения в него контрастного вещества.
Обе методики имеют свои достоинства и недостатки, поэтому их выбор зависит от целей и задач исследования, а также от наличия специальной аппаратуры и необходимых условий для их проведения. Какая бы методика исследования ни была выбрана, она требует подготовки больного к исследованию.
Подготовка больного к исследованию. Поскольку чрескожные способы исследования желчных путей выполняются обычно больным с механической непроходимостью желчных путей, проявляющейся симптомом механической желтухи и сопровождающейся развитием холемического кровотечения, перед их проведением следует назначить препараты витамина К. Для этого за 2 — 4 дня до исследования больным назначают по 5 мл 0,3% раствора викасола внутримышечно или внутривенно. С целью выявления непереносимости больным контрастного вещества необходимо заранее провести пробу на чувствительность к йоду путем внутривенного введения 1 — 2 мл контрастного вещества, которое предполагается применить для транспариетальной холангиографии.
Общая подготовка больного проводится так же, как и при обычном рентгенологическом исследовании брюшной полости. Накануне вечером больному ставят очистительную клизму, а в день исследования запрещают принимать пищу. При наличии в желудке жидкости ее следует эвакуировать с помощью зонда. Непосредственно перед исследованием, за 30 — 40 мин, подкожно вводят 1 мл 2% раствора промедола и 1 мл 0,1% раствора атропина.
Обезболивание. Любая методика транспариетальной холангиографии требует выполнения обезболивания. Большинство хирургов методом выбора считают местную анестезию. Для этого по ходу введения иглы послойно инфильтрируют все ткани брюшной стенки 0,25% раствором новокаина в количестве от 25 до 50 мл. Контрастные вещества. Для рентгенологического исследования желчных путей при прямом контрастировании в настоящее время применяются различные йодсодержащие контрастные вещества, среди которых чаще используются водорастворимые препараты.
При прямом контрастировании желчных путей используются кардиотраст, трийотраст и соответствующие им по составу другие препараты: йодопак, уротраст, диодон, гипак, урографин, верографин. Эти препараты выпускаются в стандартных ампулах по 20 мл, концентрация контрастного вещества в которых составляет 35 — 70%.
Попадая в просвет желчных протоков, водорастворимые контрастные вещества легко смешиваются с желчью и дают четкое рентгенологическое изображение желчных протоков.
Общим недостатком водорастворимых контрастных веществ является раздражающее действие на слизистую оболочку желчных путей, когда концентрация их в растворе оказывается выше 35%. Поэтому для выполнения транспариетальной холангиохолецистографии применяются стандартные контрастные вещества, разведенные раствором поваренной соли до концентрации 25%.
Количество необходимого для проведения исследования контрастного раствора зависит от характера патологии желчных путей и применяемого метода исследования. В среднем на одно исследование используется от 50 до 100 мл контрастного раствора, а в отдельных случаях — 150 и даже 200 мл.
Показания к исследованию. Большинство авторов считает, что к транспариетальной холангиохолецистографии следует прибегать в тех случаях, когда более простые и менее опасные рентгенологические методики не позволяют установить характер патологических изменений в желчных путях. Однако в последнее время благодаря внедрению в клиническую практику особых тонких игл Хиба показания к этому способу исследования желчных путей значительно расширились.
Главным показанием к чрескожным способам исследования желчных путей является необходимость установления причины механической непроходимости желчных путей и уровня расположения механического препятствия.
Противопоказание к исследованию. Нельзя производить исследование при непереносимости больными йодистых препаратов, геморрагическом диатезе, гипопротромбинемии (ниже 60%), резком нарушении свертываемости крови. Не следует также выполнять эти исследования при гнойном процессе в правом легком и правой плевральной полости, остром гнойном холангите, при подозрении на эхинококкоз печени и метастатический процесс в печени. Для предупреждения повреждения эхинококковой кисты или опухоли печени возможно выполнение чрескожного исследования желчных путей под контролем лапароскопа. Инструменты и аппаратура. Выполнение транспариетального исследования желчных путей возможно при наличии специального инструментария, аппаратуры и приспособленного для этого исследования помещения.
В качестве специального инструмента используется игла Хиба, имеющая наружный диаметр 0,7 мм и внутренний — 0,5 мм, длиной до 18 — 20 см. Игла изготавливается из специального металла, благодаря чему она обладает чрезвычайной гибкостью. Исследование возможно также выполнять обычными инъекционными иглами диаметром до 1 мм. Однако это более опасно, так как иногда приводит к активному желчеистечению в брюшную полость из пункционного отверстия в печени после извлечения иглы.
Во время исследования приходится производить местное обезболивание тканей, аспирировать желчь из просвета желчных путей и вводить в них контрастный раствор. Для этого надо иметь набор шприцев емкостью 2, 10 и 20 мл.
Исследование лучше проводить в специально оборудованной комнате, имеющей рентгеновскую аппаратуру и позволяющей соблюдать все правила асептики. Можно выполнять его и в обычной операционной, в которой должен быть передвижной рентгеновский аппарат и специальный операционный стол, позволяющий выполнять рентгеновские снимки.
В последнее время в клинической практике широко применяются рентгеновские аппараты с электронно-оптическим преобразователем, что дает возможность видеть на экране телевизора процесс заполнения желчных протоков контрастным веществом.
Исследование необходимо выполнять при соблюдении строжайшей асептики — использование стерильных инструментов, белья, растворов.
Техника чрескожной гепатохолангиографии. Для пункции внутрипеченочных желчных протоков могут быть использованы передний, боковой или задний доступы. Каждый из них имеет свои преимущества и недостатки.
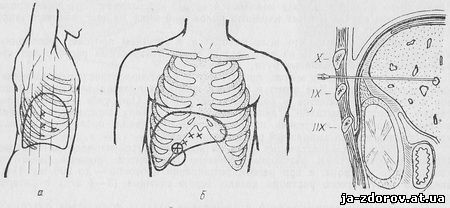
Рис. 10. Место пункции для выполнения чрескожной гепатохолангиографии при:
а — боковом доступе; б — переднем доступе; в — заднем доступе
В клинической практике чаще применяется боковой доступ. Его преимущества заключаются в возможности более легкого попадания в просвет желчного протока и меньшей опасности появления кровотечения и желчеистечения благодаря большой длине пункционного канала, а также в исключении опасности случайного ранения органов желудочно-кишечного тракта.
При боковом доступе пункция печени может быть выполнена по передней подмышечной линии в 9 межреберье или по краю 11 ребра, или по средней подмышечной линии в 8, 9 или 10 межреберье (рис. 10, а). При этом игла направляется к области ворот печени под углом 30° к плоскости позвоночника.
При переднем доступе пункция печени производится соответственно срединно-ключичной линии по краю реберной дуги через прямую мышцу живота (рис. 10, б) или ближе к средней линии, отступя от нее на 3 — 5 см, или непосредственно под мечевидным отростком грудины. Игла направляется в сторону ворот печени или в толщу печеночной паренхимы. Передний доступ чаще применяется в случаях увеличения печени.
Преимущество заднего доступа обусловлено возможностью выполнить пункцию печени экстраперитонеально, так как задняя поверхность печени (ее правой доли) не покрыта брюшиной и прилежит к диафрагме (рис. 10, в), При заднем доступе игла вкалывается по лопаточной линии над верхним краем 11 ребра. Исследование выполняется в положении больного на животе. Несмотря на возможность производить пункцию печени экстраперитонеально, применение заднего доступа широкого распространения не получило.
Техника выполнения чрескожной гепатохолангиографии сводится к следующему. Больной укладывается на рентгенооперационный стол (или на обычный стол с туннелем) в положении на спине с обнаженной грудной клеткой и брюшной стенкой, положив руки за голову. Кожа места предполагаемой пункции обрабатывается раствором антисептика и обкладывается стерильным бельем. Место пункции анестезируется раствором новокаина.
Во время исследования больной не должен глубоко дышать, а в момент самой пункции печени — полностью задержать дыхание. Во время введения иглы легко удается уловить характерное ощущение при прохождении ее через брюшную стенку и ткань печени. Иглу в ткань печени вводят на глубину 10 — 15 см (при боковом доступе). После этого из нее извлекают мандрен и подсоединяют к ней шприц емкостью 2 мл, заполненный наполовину раствором 0,25% новокаина. Иглу осторожно и медленно извлекают из ткани печени слегка потягивая за поршень шприца. Как только игла попадет в просвет желчного протока, в шприце сразу же появится желчь. Когда удается попасть в желчный проток большой ширины, желчь сама без аспирации вытекает из иглы. Если вместо желчи в шприце появляется кровь, это означает, что пунктирован сосуд. В этом случае следует изменить положение иглы до поступления в шприце желчи.
Убедившись в том, что игла находится в желчном протоке, необходимо максимально аспирировать из него желчь, чтобы контрастный раствор мог свободно заполнить все желчные пути.
Закончив аспирацию желчи, приступают к рентгеноконтрастному исследованию желчных путей. Для этого в просвет желчного протока вводят 25% раствор контрастного вещества в количестве 20 — 30 мл. При этом больному предлагают задержать дыхание и делают снимок. По снимку определяют состояние желчных протоков и степень их расширения, а также проверяют правильность стояния иглы и выбранный режим экспозиции.
Для получения качественных снимков желчных путей их надо максимально заполнить контрастным раствором. Обычно приходится вводить 50 — 75 мл контрастного раствора, а при резком расширении протоков — до 200 мл. После введения контрастного раствора делают серию снимков (3 — 4 шт.) с интервалами в 5 мин.
По окончании рентгеновского исследования следует попытаться максимально эвакуировать контрастный раствор из просвета желчных путей с целью уменьшения опасности его подтекания в брюшную полость. После этого при задержке больным дыхания игла извлекается из ткани печени
Техника чрескожной холецистохолангиографии. Имеются различные методики чрескожной пункции желчного пузыря. Общим для них является то, что пунктируется визуализированный желчный пузырь. Визуализация желчного пузыря может быть осуществлена рентгеноскопией непосредственно после использования непрямого контрастирования желчных путей (оральная холецистография) или с помощью лапароскопии. При увеличении размеров желчного пузыря его удается определить с помощью пальпации.
В клинической практике наибольшее распространение получил метод чрескожной пункции желчного пузыря под контролем лапароскопа (В. В. Виноградов, Ф. А. Брагин, 1969) . Лапароскопическая чрескожная холецистохолангиография состоит из двух самостоятельных в техническом отношении методов исследования — лапароскопии и пункционной холецистохолангиографии.
Исследование, как правило, производится в операционной или специально оборудованном рентгеновском кабинете с обязательным соблюдением строгой стерильности.
После обнаружения лапароскопом желчного пузыря в брюшную полость вводят конец пункционной иглы через переднюю брюшную стенку. Обычно используют инъекционные иглы диаметром до 1 мм и длиной 15 см. Место вкола иглы должно соответствовать расположению желчного пузыря. Его легко определить надавливанием пальцем на переднюю брюшную стенку, при этом образуется хорошо видимое через лапароскоп выпячивание брюшины.
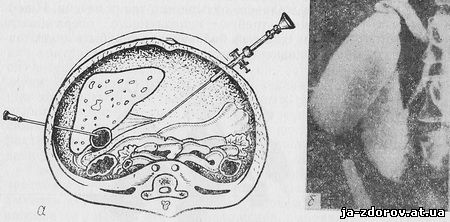
Обнаруженный в брюшной полости с помощью лапароскопа конец пункционной иглы направляется к желчному пузырю и вводится в его просвет через стенку (рис. 11). При этом возможны различные варианты пункции желчного пузыря (рис. 12).

Рис. 11. Чрескожная лапароскопическая холецистохолангиография:
а — схема, б — холецистохолангиограмма 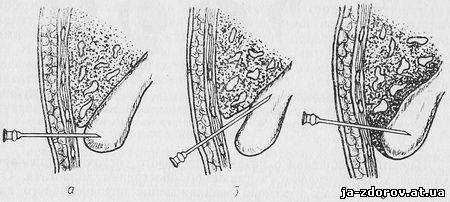
Рис. 12. Варианты чрескожной пункции желчного пузыря:
а — пункция дна желчного пузыря; б — пункция пузыря на границе с тканью печени; в — пункция пузыря через ткань печени
Убедившись в том, что игла попала в просвет желчного пузыря (из иглы начинает поступать пузырная желчь) и произведя аспирацию желчи, в желчный пузырь вводят 50 — 70 мл 25% раствора контрастного вещества. После этого делают не менее двух рентгенограмм: одну в момент окончания введения контрастного вещества в желчный пузырь, а вторую — спустя 3 — 5 мин. Это дает возможность определить проходимость пузырного протока, при которой контрастное вещество обнаруживается в просвете печеночно-желчного протока.Осложнения при исследовании. Одним из самых частых и опасных осложнений является кровотечение из места пункции печени. Кровь по каналу, оставленному пункционной иглой, вытекает в брюшную полость или проникает в желчные протоки (гемобилия). Другое не менее тяжелое осложнение — истечение желчи из места пункции желчного пузыря или ткани печени. И первое и второе осложнения требуют немедленного оперативного вмешательства. Поэтому каждый больной должен быть подготовлен для возможного выполнения экстренной операции.
Имеются сообщения о развитии шокового состояния при чрескожной холангиографии, а также об обострении холангита. Отдельными авторами отмечено возникновение подпеченочного или надпеченочного абсцессов. Известны случаи, когда во время пункции повреждали органы грудной клетки и брюшной полости.
Профилактика указанных осложнений сводится к тщательному отбору больных, их обследованию, специальной подготовке к исследованию и оценке свертывающей системы крови, четкому представлению о положении, размерах, форме печени и желчного пузыря. Большое значение для профилактики осложнений имеет отсасывание содержимого желчных протоков до введения в них контрастного раствора и удаление последнего после проведенного исследования.
Чрескожное контрастирование желчных протоков и желчного пузыря должны выполнять специалисты, владеющие хирургическими навыками. Учитывая возможность развития осложнений, за больным необходимо вести тщательное наблюдение после исследования.
Оценка результатов исследований. После введения контрастного вещества в систему желчных путей производится несколько рентгеновских снимков, которые позволяют дать оценку состояния органов желчевыведения. По мере продвижения контрастного раствора по желчным протокам в сторону двенадцатиперстной кишки рентгенологическая картина на серии снимков значительно меняется. На рис. 13 представлена схема рентгенологического изображения нормальных желчных путей в зависимости от степени их заполнения контрастным веществом.
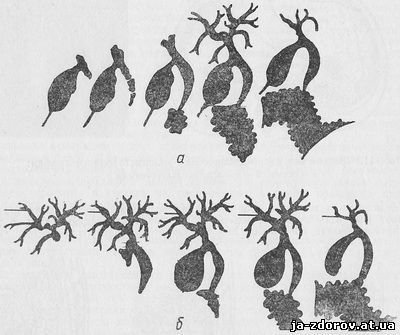
Рис. 13. Схема рентгенографического изображения желчных путей в зависимости от степени их заполнения контрастным раствором (в норме) при:
а — пункции желчного пузыря; б — пункции внутрипеченочных желчных протоков
По данным рентгеновского исследования, сделанного после чрескожной чреспеченочной пункции желчного протока, можно выявить характер патологического процесса в печеночно-желчном протоке и место его расположения, определить уровень блокады в системе внепеченочных желчных путей, установить проходимость пузырного протока и, при попадании контрастного вещества в просвет желчного пузыря, судить о характере изменений в нем.
Рентгеновское исследование после пункции желчного пузыря прежде всего дает представление о тех изменениях, которые имеются в нем, а также определяет степень проходимости пузырного протока. При сохранении проходимости на серии рентгенограмм четко виден поченочно-желчный проток и все изменения, которые имеются в нем. При блокаде дистального отдела желчного протока контрастное вещество поступает в систему внутрипеченочных желчных протоков, выявляя степень их расширения. На рис. 14 представлена рентгенологическая картина различных патологических процессов, локализующихся в желчевыводящих путях, полученная после контрастирования желчных путей.
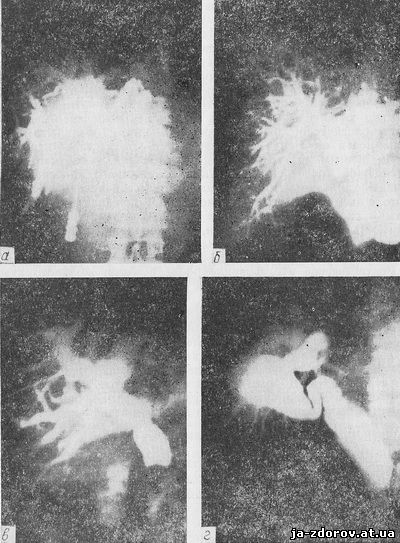
Рис. 14. Рентгенограммы желчных путей после чрескожной пункции внутрипеченочных желчных протоков:
а — опухоль ворот печени; б — опухоль желчного протока; в — камень дистального отдела желчного протока; г — опухоль головки поджелудочной железы


