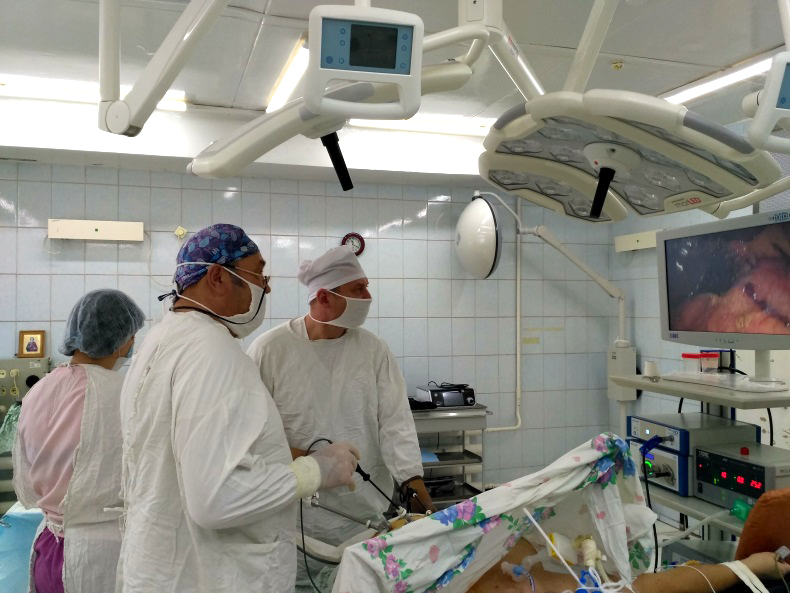
Стоимость лапароскопии желчного пузыря во владимире

- Doctu.ru
- Владимир
- Услуги
- Гастроэнтерологические центры
- Операции на желчном пузыре
- Лапароскопия желчного пузыря
- Лапароскопия желчного пузыря — цены, 299 отзывов
- 4 адреса и телефона клиник Владимира
Адреса и цены 4 клиник
Сортировать
Показать на карте

Лапароскопия желчного пузыряуточняйте по телефону
«Перед тем как попасть в центр лазерной медицины к доктору Пантелееву Н. В. обошла несколько клиник, как по месту жительства, так и в Краснодаре. Лечение предлагали везде аналогичное: противовоспалительные, хондропротекторы и т. п. К сожалению, всё оказывалось…»
Владимир, ул. Добросельская, д. 38А

Лапароскопия желчного пузыряуточняйте по телефону
«Врач от Бога! Делает не возможное. Настоящий доктор-Айболит! Маме в 74 года вставил шейку бедра. !0 лет она двигается! Огромное спасибо! Юрий»
Владимир, мкр. Юрьевец, ул. Институтский городок, д. 18

Лапароскопия желчного пузыряуточняйте по телефону
«От всей души желаю выразить благодарность врачу-нефрологу Марковой Екатерине Владимировне, врачу-гастроэнтерологу Лапочкиной Людмиле Евгеньевне, медсестре Коняшиной Татьяне Ивановне за их чуткое, бережное, внимательное и уважительное отношение к пациентам…»
Владимир, Судогодское шоссе, д. 41

Лапароскопия желчного пузыряуточняйте по телефону
«Находясь в таком преклонном возрасте пишу отзыв первый раз. Возмутил негативный отзыв на моего участкового врача — Родину С. Г.. Трудно поверить в слова про бестактное поведение. Это очень отзывчивый и знающий доктор, который помог мне в трудную минуту,…»
Владимир, ул. Токарева, д. 3
Лапароскопия желчного пузыря — отзывы пациентов
непрофессионализм, не предлагает понятного лечения, отправляет «в Москву в генные лаборатории»
низкий, подлый, мстительный человек, дилетант, не работает бесплатно, а «отправляет»
…вынужден к ней был обратиться (имея уже печальный опыт краткого общения) только за справкой (в лечении и консультациях сия гражданка фактически отказала три года назад после инсульта) на лапароскопическую операцию желчного пузыря, остро показанную ВСЕМИ врачами другого профиля, другого гематолога , увы нет, не предложили, бесцеремонно нахамив срезала по надуманной причине….сообщил руководству больницы, надеюсь наконец примут меры….бесплатно и вообще работать , имхо, ей не интересно, но в городе беда с гематологами и этой…скоро все чины отдадут, опомнитесь!!!!руководители здравоохранения города


абдоминальный хирург, эндоскопический хирург, бариатрический хирург, эндокринный хирург, врач-эндоскопист
Ведет прием в МедЭксперт
Стационар и в Диагностическом центре

рентгенолог, сосудистый хирург
Ведет прием в МедЭксперт
Стационар

челюстно-лицевой хирург
Ведет прием в МедЭксперт
Стационар
Стоимость услуг
Операции
Лапароскопическая герниопластика при паховой грыже (без стоимости сетчатого импланта)
Лапароскопическая холецистэктомия
Лапароскопическая операция при варикоцеле (клипирование левой яичковой вены
Лапароскопическое иссечение кисты почки
Лапароскопическая иссечение кисты урахуса
Ещё
В клинике МЕДЭКСПЕРТ ведут прием врачи-хирурги с многолетним стажем работы. Врач внимательно проанализирует патологию (осмотрит поврежденные ткани), выяснит состояние пациента, уточнит наличие противопоказаний. По результатам консультативного приема может назначаться хирургическая процедура.
Виды хирургических процедур
Хирургическая помощь необходима в экстренных ситуациях, а также когда другие медицинские способы не применимы. Наши специалисты — хирурги общего профиля. Они имеют опыт работы с патологиями органов брюшной полости, щитовидной железы, кожи и подкожной клетчатки, мягких тканей.
Врачи клиники успешно проводят следующие виды хирургических процедур:
- обработка поверхностных травм, ран;
- лечение ожогов;
- наложение фиксирующих повязок (перевязки);
- рассечение тканей (в том числе с целью диагностики или удаления очага патологии);
- наложение и снятие швов;
- вскрытие и удаление патологических образований;
- диагностическое обследование.
В числе востребованных хирургических операций, выполняемых нашими хирургами: удаление папилломы, вросшего ногтя, инородного тела, липомы, фибромы, вскрытие фурункула и карбункула. Мы лечим острые и хронические случаи.
Осмотр и хирургические процедуры происходят в комфортных условиях нашего современного медицинского центра. Операции проводятся высококвалифицированными хирургами, при участии опытного медперсонала.
Показания для хирургического лечения
Хирург принимает пациентов со следующими симптомами:
- сильные боли в суставах, позвоночнике;
- ограниченная подвижность;
- травмы (ушибы, вывихи, переломы, повреждения тканей);
- острые боли в области живота;
- проблемы при мочеиспускании;
- наличие воспалений, в том числе с инфекционными поражениями (отеки, покраснения, гнойники);
- появление новообразований на теле (в том числе грыжи);
- кожные патологии;
- пороки развития.
Наши врачи осуществляют как плановые, так и срочные операции. Перед тем как назначить хирургическое вмешательство, специалист обследует организм пациента (в том числе на наличие противопоказаний). При необходимости, проводится предоперационная подготовка. После хирургической процедуры может назначаться контрольный осмотр у хирурга (врач контролирует процесс восстановления).
Бариатрическая хирургия в стационаре «Медэксперт» (хирургическое лечение ожирения)

Избыточная масса тела является не только косметическим дефектом. Лишний вес приводит к развитию сердечно-сосудистых заболеваний, сахарного диабета, заболеваний суставов нижних конечностей и позвоночника, некоторых видов рака, других заболеваний. Так же ожирение значительно утяжеляет течение этих болезней и является, наряду с алкоголизмом и табакокурением, фактором сокращающим жизнь! Большинство пациентов с избыточной массой тела считают, что излишний вес у них обусловлен гормональным дисбалансом. По мнению ученных гормональное ожирение встречается менее, чем в 5% случаев. Более, чем в 90% случаев причиной ожирения является избыточное потребление калорий- алиментарное ожирение. Оно обусловлено нарушением пищевого поведения, в частности избыточным потреблением калорий и недостаточной (несоответствующей потребляемым калориям) физической активностью. Усвоенные калории не «сгорают» полностью и их излишек «откладывается в жир».
Предрасположенность к избыточному весу может реализоваться только при нерациональном питании и недостаточной физической активности. Калории не образуются из воздуха, они поступают с пищей!
Если у человека с избыточной массой тела не получается похудеть с помощью традиционных консервативных способов (диеты, физическая активность), то мы можем ему помочь нижеперечисленными современными, в т.ч. хирургическими методами, которые стремительно завоёвывают популярность в России, а в мире выполняются уже более 60 лет! Сразу оговоримся, что речь не идет о простом «откачивании жира». Применяемые у нас методы воздействуют на саму причину ожирения, а именно исключают возможность переедания (рестриктивные методы) или снижают усвоение калорий в кишечнике (мальабсорбтивные методы). Все манипуляции и операции выполняет опытный абдоминальный и эндоскопический хирург Евгений Юрьевич Ивасюк, прощедший обучение бариатрическим операциям в г. Москва у одного из ведущих бариатрических хирургов России с мировой известностью Р.Г. Аскерханова.
Итак, если Вы решили кардинально изменить свой вес, Вы можете воспользоваться специальными видами лечения ожирения
БАЛЛОНИРОВАНИЕ ЖЕЛУДКА – это установка в желудок силиконового баллона объемом 500-700 мл. Манипуляция может проводиться под легкой общей внутривенной анестезией. Длительность манипуляции 15-20 мин: выполняется гастроскопия для исключения противопоказаний, далее в желудок через рот вводится свернутый баллон с трубкой, через которую он заполняется жидкостью, трубка извлекается, клапан автоматически закрывается и герметично заполненный баллон остается в желудке. Как правило, после установки баллона в течение 2-3 дней происходит адаптация желудка к новым условиям и пациент перестает ощущать баллон. Баллон в желудке не позволяет пациенту переедать, т.к. при приеме небольшого кол-ва пищи происходит возбуждение барорецепторов и быстро возникает чувство насыщения, при попытке переедания возникают неприятные ощущения, тошнота. Срок нахождения баллона в желудке – не более 6 мес (т.к. под воздействием желудочного сока баллон постепенно разрушается), в течение всего периода нахождения баллона в желудке необходимо принимать омепразол, соблюдать определенную диету (малыми порциями, преимущество пища, содержащая большое кол-во белка, низкокалорийная (1000-1500 ккал/сут), принимать поливитамины. Процесс похудения (снижения веса) начинается сразу после установки баллона, причем темп снижения веса постепенно уменьшается. Наблюдается потеря в среднем 20-30% от избыточной массы тела за 6 месяцев. Внутрижелудочный баллон помогает выработать у пациента правильное пищевое поведение (привычку правильно питаться), удержание достигнутой массы тела после удаления баллона полностью зависит от пациента. Если масса тела после удаления баллона вновь увеличивается, то можно установить новый баллон или выполнить бариатрическую операцию.
ПРОДОЛЬНАЯ РЕЗЕКЦИЯ ЖЕЛУДКА (sleeve-1) — это удаление значительной части желудка в продольном направлении с уменьшением его полости до 70-100 мл (в виде трубки) и сохранением естественного пассажа пищи. Выполняется лапароскопическим способом. Механизм снижения веса состоит в значительном уменьшении количества принимаемой пищи и удалением грелин-продуцирующей зоны желудка (грелин — «гормон голода»). Эффективность операции колеблется в пределах потери 50-80% от избыточной массы тела и зависит от приверженности пациента рекомендациям врача!
ГАСТРОПЛИКАЦИЯ (sleeve-2) – это операция, при которой выполняется уменьшение объема желудка путем создания его дупликатуры по большой кривизне. Операция выполняется лапароскопическим методом под общей анестезией. Принцип снижения массы тела заключается в уменьшении объема желудка. По сравнению с продольной резекцией желудка операция является более безопасной в плане развития несостоятельности швов (вскрытие полых органов не производится) и менее дорогой (не используются дорогие кассеты к сшивающим аппаратам), но менее эффективной (снижение массы тела в среднем составляет 40-60% от избыточной, при систематическом переедании возможно постепенное восстановление объема желудка). Кроме того, отдаленные последствия операции еще недостаточно изучены.
ГАСТРОШУНТИРОВАНИЕ (желудочное шунтирование, gastric bypass) направлено не только на уменьшение объема желудка до 30-50 мл, но и на снижение всасывания жиров и углеводов за счет выключения из пищеварения части тонкой кишки. Выполняется также лапароскопическим способом. Из всех перечисленных является наиболее эффективным (потеря 65-85 % избыточной массы тела). Особенно благоприятно влияет на такие связанные с ожирением заболевания обмена веществ, как сахарный диабет и дислипидэмия (повышение уровня холестерина). В ряде случаев наблюдается полная компенсация диабета без использования лекарственных средств, появляется возможность отказаться от введения инсулина. К недостаткам относятся более высокая вероятность осложнений, необходимость в пожизненном ежедневном приеме поливитаминно-минеральных комплексов, трудности обследования отключенной части желудка и 12-перстной кишки при возникновении такой необходимости.
Также в стационаре «Медэксперт» выполняются операции по коррекции контуров тела после значительного снижения веса (абдоминопластика (удаление «фартука» на животе), коррекция формы бедер). Необходимым условием для этих операций является достижение и удержание целевой массы тела, когда дальнейшее значительное снижение массы тела не ожидается.
Общие противопоказания к бариатрическим вмешательствам:
- Некоторые заболевания пищевода, желудка и 12-перстной кишки;
- Психические расстройства, алкоголизм, наркомания, а также пациенты с низкой дисциплиной (не приверженные к выполнению рекомендаций врача);
- Беременность (в т.ч. планирующаяся в ближайшее время), лактация;
Противопоказаниями к бариатрическим операциям (но не к баллонированию желудка) также являются тяжелые заболевания и состояния, обусловливающие значительный риск анестезии, как и для любых других операций под общей анестезией (декомпенсированная сердечная, дыхательная недостаточность и т.п.).
P { margin-bottom: 0.21cm; }На самые важные вопросы о проблемах с желчным пузырем отвечает д.м.н., гастроэнтеролог, профессор кафедры госпитальной терапии Первого Санкт-Петербургского государственного медицинского университета имени И.П. Павлова, главный врач ПолиКлиники ЭКСПЕРТ (г. Санкт-Петербург) Сабир Мехтиев.
Откуда берутся камни
— Желчнокаменная болезнь (ЖКБ) — это одно из самых распространенных заболеваний человека. По частоте она уступает только болезням сердечно-сосудистой системы и сахарному диабету. В США от камней и проблем в желчном пузыре страдает примерно каждый четвертый человек, в России — каждый пятый. Но, увы, наши люди весьма начитаны об инфарктах, инсультах, атеросклерозе, но относительно камней в желчном пузыре — нередко присутствует полная неразбериха. Отсюда и необоснованные страхи, и «варварские» способы «изгнания» камней.
Главный врач ПолиКлиники ЭКСПЕРТ (г. Санкт-Петербург) Сабир Мехтиев.
Давайте для начала разберемся, как эта болезнь возникает. В ее основе лежат нарушение обмена холестерина и застой желчи. Это те же проявления атеросклероза, только в желчевыводящей системе. Желчь становится более вязкой за счет перенасыщения холестерином. Почему же нарушается обмен холестерина в желчи? Основными причинными факторами являются наследственность и генетические особенности. При прямом наследовании ЖКБ встречается в 4 раза чаще. В Южной Америке, например, есть племя индейцев племени пима, которые имеют дефектный ген разжижения желчи. В результате, 70% представителей этого племени к 30-летнему возрасту страдают ЖКБ.
В группе риска — пышные блондинки средних лет
— Камни в желчном пузыре могут обнаруживаться как у мужчин, так и у женщин. Но в средней возрастной группе у женщин они выявляются чаще. Раньше ЖКБ вообще считалась преимущественно дамским недугом. Еще в 1554г. Фернелиус дал описание желчных камней и наблюдающихся при них симптомах. В XIX веке Дивером был описан портрет человека, наиболее склонного к ЖКБ (потом это назвали пятью правилами Дивера):
1. Женский пол.
2. Возраст старше 40 лет.
3. Цвет волос светлый, рыжий или русый.
4. Телосложение пышное («рубенсовское»).
5. Женщина, имеющая множественные беременности, неоднократно рожавшая.
Кстати, Антон Павлович Чехов первым употребил термин «желчный человек» в литературе, описывая подозрительного, неприветливого, язвительного и придирчивого мизантропа. Но такой портрет характерен скорее для тех, у кого больная печень, то есть правильно было бы их называть «печеночными людьми». А «желчные люди» — это в большинстве своем милые, приятные, коммуникабельные женщины средних лет.
Большая частота ЖКБ у женщин детородного возраста связана с гормональным фактором: почти у каждой второй представительницы прекрасного пола за период беременности развиваются разные стадии болезни. Чаще всего это песок в желчном пузыре. Механизмы развития данных изменений включают застой, изменения гормонального фона, всплеск эстрогенов и давление плода на внутренние органы. У большинства к концу беременности проблема исчезает сама, но примерно у 12,5% женщин камни остаются на всю жизнь.
Осторожней с гормонами и антибиотиками
Также к значимым факторам риска камней в желчном пузыре относятся врожденные особенности его строения (деформации, перетяжки, перекруты тела и шейки желчного пузыря, которые составляют до 50% заключений УЗИ брюшной полости). Этот фактор касается в равной степени и мужчин, и женщин.
Нередко в развитии ЖКБ повинны контрацептивы и другие гормональные препараты, применяемые в гинекологии. Они могут вызывать различные поражения печени в виде лекарственного гепатита и изменять вязкость желчи. Так что совет женщинам с наследственной предрасположенностью к ЖКБ — перед тем, как начинать прием таких препаратов, сделать УЗИ желчного пузыря, оценить риски. У 8 из 10 все будет нормально, а у 2-3 — камни в желчном пузыре.
Некоторые антибиотики, в особенности цефалоспорины 3-го поколения, также способны сильно нарушать внутреннюю структуру желчи. Причем бывает достаточно одного курса при наличии других факторов риска, чтобы в течение года образовались камни в желчном пузыре. Так что никогда не стоит принимать подобные лекарства без назначения врача. И даже при их назначении желательно сообщить доктору, что у вас есть или были проблемы с желчным пузырем, печенью или поджелудочной железой.
Болит правый бок — пора вырезать пузырь?
«Доктор, у меня нашли на УЗИ камни в желчном пузыре, но меня ничего не беспокоит», — говорит пациент.
В ответ: «Пожалуйте на операцию во вторник». Перепуганный пациент, разумеется, верит и ложится на стол.
На самом деле всегда ли стоит удалять камни или для этого существуют строгие показания – это очень важный вопрос. Дело в том, что у камней есть только одно проявление — желчная колика. Чувство тяжести в правом боку, тошнота, вздутие живота не всегда имеют отношения к тому, что «камни шевелятся» или «закупоривают желчный проток». В этом и состоит основная разница между мнением хирургов и терапевтов — правильная оценка симптомов. Общие диспепсические симптомы могут давать деформация и нарушение моторики желчного пузыря и циркулярной мышцы в месте впадения желчного протока в двенадцатиперстную кишку (сфинктера Одди), изменение консистенции желчи, появление песка (хлопьев) в желчном пузыре, но совсем не обязательно камней.
У желчнокаменной болезни есть три основные стадии.
1 стадия. Густая желчь, есть песок, нет камней.
Диагноз обычно ставится по УЗИ. Но УЗИ тоже надо уметь делать правильно: если пациент на УЗИ просто лежит, то может быть ничего видно и не будет. Диагностика станет гораздо более точной, если в процессе исследования пациент будет поворачиваться на бок, сделает несколько наклонов, чтобы «взболтать» содержимое желчного пузыря. Без таких приемов — точность диагностики составляет 30%, с их применением — до 80%.
Для пациента это самая перспективная стадия для консервативного (без операции) лечения. Мы всегда говорим нашим «узистам» — нашли песок, хлопья, густую желчь — сразу рекомендуйте консультацию к специалисту-гастроэнтерологу.
2 стадия. Камни уже появились, но колик не было.
Хирурги в таких случаях, как правило, сразу пишут в карточке «калькулезный холецистит», то есть указывают на наличие воспаления и необходимость операции. Но более чем 90% таких пациентов на деле воспаления не имеют и в неотложной операции не нуждаются. Это стадия болезни называется камненосительство — когда камни есть, а симптомов, связанных с камнями, то есть желчных колик, нет. При этом наличие тяжести, реакции на жирное и жареное может быть, что связано с моторными изменениями мышц желчного пузыря и сфинктера Одди.
Если у пациента не было колик, нет постоянно действующих факторов риска, и благоприятный прогноз, то в принципе камни никак не мешают жить. При этом крупные камни представляют даже меньшую опасность, чем маленькие. Стоит бояться именно мелких камней, так как они легко проскакивают в желчный проток и могут его закупорить. Но само по себе бессимптомное (без колик) наличие камней не является показанием к операции по удалению желчного пузыря. Об этом свидетельствуют современные хирургические рекомендации (Программа Еuricterus).
3 стадия. Есть и камни, и колики.
Что такое колика? Для пациента это боль под ложечкой или в правом подреберье, когда болит долго, более 30 минут и до нескольких часов, боль ничем не снимается, пациент мечется. Колика часто беспокоит ночью, сопровождается рвотой. Наутро могут пожелтеть белки глаз, измениться (потемнеть) цвет мочи. При колике камень вклинивается в шейку желчного пузыря или повреждает его стенку. Колика всегда оставляет повреждающий след на внутренней поверхности желчного пузыря или желчных протоков, что изменяет прогноз пациента, повышая риск повторных приступов.
Но и первая колика тоже не всегда 100%-ное показание для удаления желчного пузыря. Есть исследование, в котором более 200 пациентов с ЖКБ наблюдали в течение 19 лет. В результате было установлено, что первая и вторая колики никогда не приводили к механической желтухе.
Когда камень вклинивается в шейку желчного пузыря, возникает механическая желтуха, при этом нарушается отток желчи, и она поступает не в желчный пузырь, а может всасываться в кровь. Это крайне тяжелое состояние, с высоким риском инфекционных осложнений, сепсиса, кровотечений и летального исхода, при котором из пяти человек двое или трое могут погибнуть.
Как упоминалось первая и вторая колики не приводят к механической желтухе, а вот ее риск после третьей колики превышает 50%. Именно поэтому хирургами были выработаны международные рекомендации, по которым ни первая, ни вторая колика не являются показаниями к неотложной операции.
На практике развитие у пациента второй колики — это показание к тому, чтобы снять острое состояние, нормализовать общее состояние пациента, и уже потом планово прооперировать в ближайшее время. Чем в более остром состоянии проводится операция, тем выше риски тяжелых осложнений.
Второй колики может не быть никогда!
— Однако, бывает, что после того как случилась первая колика, второй может и не быть никогда. Многое зависит от глубины повреждения стенки желчного пузыря, правильной профилактики, коррекции питания и образа жизни. Пациент обязательно должен быть предупрежден — если случится вторая колика, откладывать нельзя, надо готовиться к плановой операции.
Нередко напуганные хирургами пациенты начинают прислушиваться к себе и любые изменения в организме связывают с желчным пузырем и думают, что колика начинается. Любая слабость, тошнота, тяжесть в правом боку пугают и начинается излишнее акцентирование на проблеме и желание срочно избавиться от желчного пузыря. Не надо однако думать, что после операции сразу станет лучше. Хорошо, если после операции не будет становиться хуже.
В целом около 70% пациентов с камнями в желчном пузыре оперировать не надо! Во всем мире это плановая операция. В нашей стране количество неотложных холецистэктомий колоссальное, в сравнении с западной статистикой. Это связано с многими факторами, с незнанием проблемы пациентами и желанием хирурга быстро «помочь» больному. При этом, холецистэктомия является одной из самых частых операций в мире.
Желчный пузырь — очень полезный орган
— Лично я жесткий противник ранних и тем более профилактических холецистэктомий. Желчный пузырь — очень полезный орган. Это поршень в шприце, который нагнетает желчь в желчный проток и кишечник. Пузырная желчь по составу сильно отличается от печеночной. Она минимум в десять раз более концентрированная, а по механизму влияния это принципиально другое химическое вещество, которое по иному влияет на процессы пищеварения, способствует усвоению жиров и жирорастворимых витаминов, активирует ферменты поджелудочной железы, уничтожает вредные бактерии. Удаление желчного пузыря, как резервуара пузырной желчи, приводит к страданию всех этих функций.
Сокращение желчного пузыря напрямую связанно с фазами пищеварения. Вот человек поел, выработался гормон, сокращающий желчный пузырь, пузырь сократился, желчь пошла в кишечник, изменилось рН в тонкой кишке, началось кишечное пищеварение.
Когда желчного пузыря нет, то желчь «стекает» в кишечник непрерывно, независимо от того, ест человек или не ест. Нарушается также обратное всасывание желчи в кишечнике, когда часть желчных кислот теряется и развивается их дефицит. Люди с удаленным желчным пузырем — это пациенты, примерно в 30% случаев страдающие на всю оставшуюся жизнь гастроэнтерологическими проблемами.
Всем, кто перенес удаление желчного пузыря, я бы рекомендовал наблюдаться у специалиста хотя бы раз в год, а лучше раз в полгода. Ведь статистика показывает, что камни могут снова появиться в протоках в 25% случаев в течение 5 лет.
Можно ли «растворить» или «вывести» камни?
— Есть этапы заболевания, которые либо можно обратить назад (хотя бы на одну стадию), либо стабилизировать. Если камень «завелся» в желчном пузыре и живет там больше года, то на него оседают соли кальция и он становится практически нерастворимым. Растворение камней происходит на ранней (до года) стадии. Мы никогда не обещаем нашим пациентам растворить камни (и если кто-то обещает, рекомендую не верить). Если это произойдет на поздней стадии, то это – «маленькое чудо». Чудеса, как известно, иногда случаются, и что реально, так это то, что камни могут стать меньше. Вполне возможно растворить песок и хлопья (сладж). Но растворить большие камни маловероятно. Вывести из желчного пузыря сформированный камень, которому два и более лет практически невозможно, хотя нет правил без исключений.
Ультразвуковая литотрипсия (дробление камней, метод, который успешно используется в лечении почечнокаменной болезни) в отношении камней в желчном пузыре не работает. Было множество попыток его внедрить, но они не увенчались успехом — больше 80% попыток закончились осложнениями или рецидивом болезни и удалением желчного пузыря.
А если операция нужна, решит ли она проблему?
— Естественно, бывают случаи, когда операция необходима. В ней нуждаются пациенты, у которых, помимо камней, обнаруживается острое воспаления или сам желчный пузырь перестает функционировать. Операция по удалению желчного пузыря хорошо отработана, ее делают лапароскопически. Пациент очень быстро (на вторые сутки) восстанавливается.
Но даже если удалить желчный пузырь с камнями, то проблемы, как правило, остаются. Значительно уменьшается риск механической желтухи, а вот исчезновение всех неприятных симптомов по части пищеварения (нарушений стула, тяжести, вздутия) никто не обещает. Нередко, напротив, после операции эти симптомы могут усиливаться. Есть интересные данные профессора Иванченковой: когда через два года после удаления желчного пузыря у каждого третьего пациента симптомы не только сохранялись, но и усугублялись.
Задача — наладить питание и снять симптомы
— Лечение желчного пузыря должно начинаться с формирования правильного питания. Один из важнейших принципов — употреблять достаточно продуктов, богатых пищевыми волокнами, которые напрямую влияют на реологию желчи.
Поэтому на первом этапе лечения заболевания самое важное — диета, обогащенная пищевыми волокнами, их рекомендуется употреблять до 30 г в сутки. Больше всего волокон содержится в злаках, чуть меньше во фруктах. Хлеб грубого помола, твердозерновые макаронные изделия, каши из цельных круп или крупных хлопьев — это основа питания пациента с рисками ЖКБ. Из препаратов первое место занимает применение урсодезоксихолевой кислоты (урдокса, урсофальк). Она помогает выводу «плохих» жиров из желчного пузыря. Ее назначают длительными курсами или в поддерживающих дозах, до 5-10 лет и более.
На второй стадии лечения болезни важно снять симптомы — избавиться от боли и тяжести в животе. Важно знать, что проблемы с желчным пузырем совсем необязательно «сигналят» о себе болями в правом подреберье. В 70% случаев они «заявляют»о себе болями в эпигастральной области. Для снятия боли применяют спазмолитики и обезболивающие.
Со спазмолитиками также не простая ситуация. Бессистемное использование неселективных спазмолитиков типа но-шпы, дротаверина, холинолитиков (то есть которые действуют не прицельно, а на все зоны организма — и на сосуды, и на мышцы, и на почки) — не лучший вариант. Они, снимая спазм, могут приводить к перерастяжению гладкой мускулатуры желчного пузыря, что может еще более ухудшить ситуацию. Лучше использовать селективные спазмолитики типа мебеверина. И опять же урсодезоксихолиевую кислоту, которая способна проникать внутрь гладкомышечных клеток желчного пузыря и восстанавливать их моторику.
КСТАТИ
Неоправданное удаление желчного пузыря повышает риск рака
Прогноз жизни с удаленным желчным пузырем — вещь непростая. Абсолютно точных данных нет. Но есть работы, показывающие, чт?