Стеноз антральный отдел желудка и рак желудка
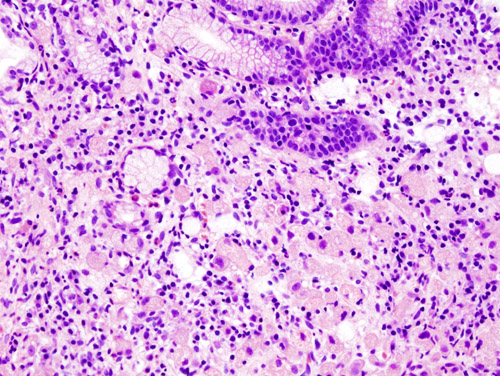
Рак антрального отдела желудка. Желудок — жизненно важный орган человека, который выполняет функцию в виде переваривания пищи. Учитывая всю важность органа, болезни, возникающие в нём, требуют особого внимания. Одним из самых серьёзных и трудно поддающихся лечению заболеваний является рак желудка. Это патология, которая касается миллионов людей во всём мире. Более 500 тысяч человек в год слышат этот жуткий диагноз.
Согласно анатомии желудок поделён на зоны:
- кардиальный (со стороны рёбер, прилегая к ним);
- пилорический (нижняя секция желудка, которую подразделяют на антральный отдел и привратник);
- дно желудка;
- тело (основная, большая часть желудка).
Образоваться раковые клетки могут в абсолютно любом отделе желудка, но наиболее частой его локализацией является именно антральная часть, на которую приходится 70% от всех образований. Для сравнения в кардиальном отделе рак развивается в 10% случаев, а дно желудка болезнь поражает не больше чем в 1% от всех диагностируемых опухолей.

Рак антрального отдела желудка: развитие, симптомы и лечение
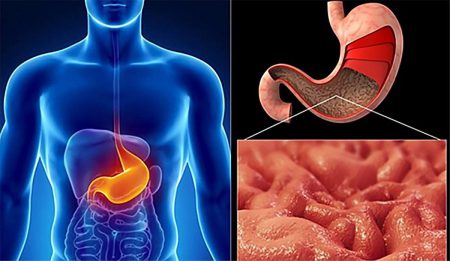
Антральный отдел находится в нижней части органа. Он уже не участвует в процессе переваривания пищи. Его основная задача – превратить полученную массу в перетёртый комок с частицами не более двух миллиметров. Это позволяет полученной массе беспрепятственно пройти через привратниковый сфинктер.
Отдел подвержен разным заболеваниям таким, как:
- эрозия;
- гастрит;
- язва;
- рак.
Развитию рака подвержены люди возрастной категории от 50 лет, особенно мужчины, они сталкиваются с этой патологией в несколько раз чаще. Конечно, развиться онкология желудка, может и в более молодом возрасте, но согласно статистике, происходит это значительно реже.
Классификация рака антрального отдела желудка
Согласно морфологической классификации образования в антральной части органа могут быть трёх видов, в зависимости от тканей, из которых возникла опухоль:
- аденокарцинома — самая распространённая форма, которая возникает у 90% пациентов и состоит из железистых тканей;
- плоскоклеточный рак;
- мелкоклеточный;
- железисто-плоскоклеточный;
- недифференцированный.
Есть 2 типа роста опухолей желудка: экзофитный и эндофитный. Тип роста онкологии в антральном отделе, в основном, экзофитный (инфильтративный), то есть она не имеет чётких границ, а также отличается особой злокачественностью с быстрым метастазированием. Согласно данным профессора патологии рака А.А. Клименкова при экзофитных формах рака после резекции желудка рецидив наступает в несколько раз чаще, чем при эндофитных образованиях.
Интересно! Антральная часть желудка больше других подвержена возникновению рака и составляет 70%.
Причины рака антрального отдела желудка
Одним из факторов, которые влияют на развитие рака в желудке, является питание, в частности – употребление жирной, жареной еды, копченостей, много соли.
Доказана связь опухолей желудка с бактерией хеликобактер пилори. Данный микроорганизм способен вызывать инфильтративный гастрит с пролиферацией клеток, а такая среда является подходящей для ракового перерождения. По статистике у людей, инфицированных хеликобактер пилори, риск развития рака в 3-4 раза выше, чем у здоровых людей.
Другим инфекционным агентом, который возможно вызывает злокачественные трансформации, является вирус Эпстайна-Барра.
Важное место в этиологии карцином желудка занимает курение и употребление спиртных напитков.
Существуют предраковые заболевания, которые практически всегда вызывают рак, если ничего не предпринимать.
К ним относятся:
- полипы и полипоз желудка;
- коллезная язва;
- ригидный антральный гастрит.
Редко онкология возникает при хроническом атрофическом гастрите, плоской аденоме, пернициозной анемии, болезни Менетрие, а также после операции на желудке.
Симптомы рака антрального отдела желудка
По сравнению с новообразованиями в других зонах желудка, при локализации в антральном отделе симптомы наступают достаточно быстро. Располагаясь в нижней части органа, новообразование прогрессирует и распространяется на привратник, что в свою очередь приводит к затруднению выхода переваренной массы.
Задерживаясь и разлагаясь в желудке, она вызывает:
- чувство переполненного желудка;
- отрыжку с неприятным запахом;
- изжогу;
- вздутие;
- тошноту;
- рвоту, которую впоследствии больные вызывают часто сами, не выдерживая неприятных симптомов.
Эвакуаторные расстройства поначалу возникают лишь периодически, во время приема тяжелой пищи или алкоголя. Когда развивается непроходимость выходного отдела, резко появляется боль в животе и рвота. Примечательно, что при соблюдении диеты эти симптомы могут временно стихать.
Для стеноза желудка типичной картиной является относительно удовлетворительное состояние человека сутра, когда желудок пустой, и ухудшение состояния с каждым приемом пищи. Под вечер – тошнота и рвота, которая приносит облегчение.
По причине отсутствия поступления в организм необходимых микроэлементов возникает его интоксикация, больные быстро теряют аппетит или вовсе отказываются от приёма пищи. Это приводит к истощению, обезвоживанию, потере работоспособности, раздражённости и депрессии.
Все эти симптомы вызывают резкую потерю в весе, вплоть до анорексии.
Встречаются случаи, когда онкология не сопровождается непроходимостью, но привратник, инфильтрированный опухолью, теряет свои функциональные способности, вследствие чего пища из желудка быстро проваливается в кишечник. Тогда симптомы рака антрального отдела желудка включают постоянное чувство голода. Больные едят, не могут наесться и при этом не набирают вес. Стул при этом частый, жидкий, с непереваренной едой.
Опухоли экзофитного типа часто подвергается изъявлению (распаду), из-за которого происходят кровотечения из сосудов в просвет желудка.
Кровь, возникающая в результате распадов тканей, постоянно наполняется токсичными элементами что вызывает:
- лихорадку;
- повышение температуры тела;
- рвоту с примесью крови;
- стул дегтярного оттенка со скрытой кровью.
За счёт уменьшения желудка из-за разросшейся опухоли, орган сморщивается и уменьшается в размерах.
При этом пациент ощущает:
- давление;
- распирающее чувство;
- тяжесть после приёма пищи;
- насыщения от малого количества еды.
Дальнейшие симптомы на поздних стадиях болезни уже мало зависят от поражения основного органа. К ним добавляются признаки, которые возникают после метастазирования и возникновения вторичных очагов в других органах.
Метастазы при раке желудка
По мере роста новообразование прорастает стенку желудка насквозь и проникает в окружающие ткани. Такие метастазы называют имплантационными. В зависимости от локализации опухоли, она может прорасти нате или иные соседние органы. В случае с антральным отделом больше остальных подвержена возникновению метастаз двенадцатипёрстная кишка.
Когда клетки рака попадают в лимфатические или кровеносные сосуды наблюдается лимфогенное и гематогенное метастазирование. Так как желудок имеет обширную лимфатическую сеть, то распространение лимфогенным путем происходит очень быстро. Это может случиться уже на первой стадии.
Вначале поражаются лимфоузлы, находящиеся в связочном аппарате желудка. Далее процесс мигрирует на лимфоузлы, располагающиеся по ходу артериальных стволов. В конце метастазы проникают в отдаленные лимфатические узлы и органы. Чаще всего страдает печень, селезенка, кишечник, легкие, поджелудочная. Гематогенные метастазы при раке желудка обычно находят в легких, почках, головном мозге. костях.
Лечат вторичные опухоли хирургическим путем. При инфильтративных формах отдают преимущество удалению всех лимфатических узлов, подверженных появлению в них метастазов. Результат закрепляют химиотерапией, которая помогает уничтожить микрометастазы – клетки рака, находящиеся в организме.
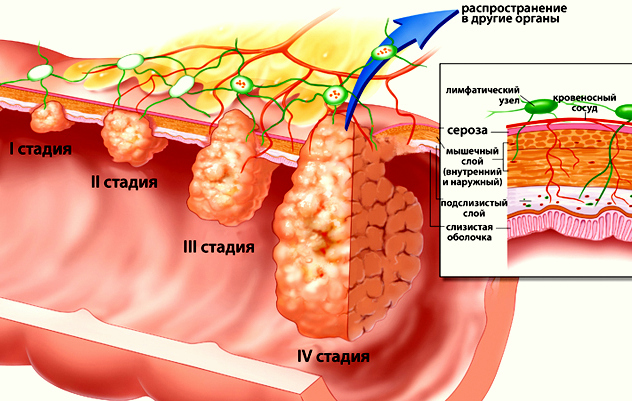
Стадии злокачественного процесса
Рак желудка может иметь следующие стадии развития:
- 1А: Т1, N0, М0.
- 1Б: Т1, N1, М0; Т2, N0, М0.
- 2: Т1, N2, М0; Т2, N1, М0; Т3, N0, М0.
- 3А: Т2, N2, М0; Т3, N1, М0; Т4, N0, М0.
- 3Б: Т3, N2, М0.
- 4: Т4, N1-3, М0; Т 1-3, N3, М0; любая Т, любая N, М1.
Т (размер опухоли):
- Т1 – опухоль инфильтрирует стенку желудка до подслизистого слоя;
- Т2 – присутствует инфильтрация раковых клеток до субсерозного слоя. Возможно вовлечение желудочно-тонкокишечной, желудочно-печеночной связки, большого или маленького сальника, но без прорастания в висцеральный слой;
- Т3 – новообразование, которое распространилось на серозную оболочку или висцеральную брюшину;
- Т4 – прорастание опухоли в соседние к желудку органы.
N (метастазы в регионарных лимфоузлах):
- N0 – метастазов нет.
- N1 – метастазы в 1-6 регионарных лимфатических узлах.
- N2 – повреждены с 7 по 15 регионарные узлы.
- N3 – метастазы в более чем 15 лимфатических узлах.
М (отдаленные метастазы):
- М0 – нет отдаленных метастазов.
- М1 – метастазы в отдаленных органах.
Диагностика рака желудка
Большинство больных поступают к врачу, когда болезнь находится в запущенной стадии. У них наблюдаются выраженные расстройства пищеварения, истощение, потеря веса. Новообразование можно прощупать через брюшную стенку. Также пальпаторно можно обнаружить местные и отдаленные метастазы.
Из лабораторных анализов назначают исследование желудочного сока и периферической крови на онкомаркеры.
Когда хирург подозревает онкологию, он отправляет пациента рентгенографию. Для обследования желудка применяют рентгенографию с контрастированием, когда пациенту приходится выпить специально вещество для визуализации полости органа на снимках. Таким образом выявляют дефект стенок желудка и его наполнения.
Для получения более точных сведений о характере роста, локализации и границах опухоли по органу применяют эндоскопию. Гибкий эндоскоп с камерой вводят через рот в желудок и осматривают его визуально.
Далее проводят уточняющую диагностику, позволяющую оценить распространенность рака по всем органам и структурам. Для этого понадобится пройти:
- УЗИ и КТ брюшной полости и забрюшинного пространства;
- сцинтиграфию скелета;
- лапароскопию;
- ангиографию.
Решающий этап в диагностике рака желудка – это биопсия. Это процедура, во время которой берут кусочек опухоли для дальнейшего микроскопического исследования и подтверждения ее злокачественности, а также гистологического типа. Биоптат первичного новообразования берут при эндоскопическом обследовании, а из вторичных (метастатических) – с помощью пункционной биопсии или лапароскопии.
Лечение рака антрального отдела
Лечение рака антрального отдела желудка – это трудная задача, учитывая, что 90% больных поступают с сильно распространенными опухолями, в тяжелом состоянии. К тому же большинство из них – пожилые люди, с больным сердцем или другими сопутствующими патологиями.
Лучшим методом лечения признано оперативное вмешательство. Лишь оно дает надежду на выздоровление. Для антрального отдела более чем в 60% случаев радикальных операций применяют тотальную гастрэктомию.
Больным удаляют:
- весь желудок;
- регионарные лимфатические узлы;
- клетчатку.
При наличии отдаленных метастазов резекцию пораженных органов.
Если тотальная операция противопоказана, то делают субтотальную резекцию дистальной части желудка. Многие врачи выступают за то, чтобы проводить всем больным тотальную лимфодиссекцию, то есть удаление всего лимфатического аппарата, с целью снижения риска рецидивирования. Такой подход увеличивает выживаемость до 25%!
После резекции части или всего желудка, оставшуюся половину или пищевод соединяют с кишечником при помощи искусственного анастамоза.
Тем нескольким процентам больных, у которых опухоль диагностируют на 1 стадии, могут совершить эндоскопическую резекцию. Данная операция наименее травматичная, но после нее тоже случаются рецидивы.
Пациентам, у которых есть противопоказания к радикальной операции, назначают паллиативные операции, призванные устранить стеноз нижнего отдела желудка. Могут также создать обходной анастомоз из желудка в кишечник.
Так как возможности хирургического лечения рака антрального отдела желудка ограничены, врачи разрабатывают более эффективные методики, дополняя операцию лучевой и химиотерапией, а также различными альтернативными способами.
Часто применяют дооперационную дистанционную лучевую терапию. Ее цель – повредить злокачественные клетки, остановив их рост. Предоперационная лучевая терапия при раке желудка проводится в режиме крупного (разовая доза – 7-7,5 Гр) и укрупненного (разовая очаговая доза составляет 4-5 Гр) фракционирования.
Во время операции при раке желудка могут использовать интраоперационную лучевую терапию. Ложе опухоли облучают однократно в течение 30 минут дозой в 20 Гр.
Послеоперационные облучения проводятся в режимах классического или динамического фракционирования, общая доза составляет 40-50 Гр.
Включение в комплекс лечения химиоетрапевтических препаратов направлено на предотвращение рецидивов и возникновение новых метастазов. Их назначают до и после операции по определенной схеме, которую выбирает врач.
Приведем Вам несколько примеров стандартных схем химиотерапии при раке желудка:
- Схема ECF: Эпирубицин — 50 мг/м2 внутривенно 1 день; Цисплатин — 60 мг/м2 внутривенно 1 день; 5-фторурацил — 200 мг/м2 длительная инфузия на протяжении 21 дня.
- Схема ELF: Этопозид — 20 мг/м2 внутривенно 50 мин 1—3 дня; Лейковорин — 300 мг/м2 внутривенно 10 мин 1—3 дня; 5-фторурацил —500 мг/м2 внутривенно 10 мин 2—3 дня.
Курс, который назначали до операции, повторяют спустя несколько недель после нее, если была подтверждена эффективность выбранных препаратов. Если же позитивных результатов нет, то подбирают другие цитостатики. Комплексное лечение может включать иммунотерапию, цель которой – активировать защитные силы организма для борьбы с онкопроцессом.
Наблюдение после операции и рецидивы
После лечения больные должны находиться под наблюдением у районного онколога. В первый год человеку нужно проходить обследование 1 раз в 3 месяца, далее – 1 раз в 6 месяцев.
Объем наблюдения:
- общий анализ крови;
- УЗИ органов брюшной полости;
- рентген легких;
- фиброгастроскопия;
- осмотр и пальпация.
Такие меры необходимы для профилактики рецидивов, которые случаются часто, особенно после нерадикальных операций. У больного может возникнуть повторная опухоль рядом с ранее удаленной, или метастазы в других органах. В таких случаях проводят новую операцию и/или химио-лучевую терапию. С каждым новым рецидивом прогнозы выживаемости ухудшаются и, в конце концов, прогрессирование болезни приводит к смерти.
Прогноз при раке антрального отдела желудка
Дальнейшая судьба больного с поражённым антральным отделом желудка зависит от стадии, на которой была обнаружена опухоль. Как правило, прогноз в большей части случаев неутешительный. Статистики пятилетней выживаемости пациентов с локализацией образования в антральном отделе нет. Но, согласно общим данным, средний процент выживаемости при раке желудка составляет порядка 20%. Цифра низкая по той причине, что выявляется болезнь чаще на поздних сроках, когда опухоль неоперабельная и практически не поддаётся лечению.
Прогноз для больных составляется индивидуально в каждом конкретном случае.
Специалистами была составлена приблизительная статистика на разных стадиях болезни:
- 1 стадия — 80-90%, но диагностируется рак на этом этапе, как правило, случайно, так как не имеет симптомов.
- 2 стадия — до 60%. К несчастью лишь 6% пациентов на момент постановки диагноза имеют опухоль на этом этапе.
- 3 стадия — порядка 25% (рак 3 стадии выявляют довольно часто).
- 4 стадия — не превышает 5%, является самой сложной и практически не излечимой. У 80% больных онкология выявляется именно на этом этапе.
Статистика представлена приблизительная, выведен средний процент согласно данным с разных источников.
Информативное видео:
Будьте здоровы!
Стеноз желудка — сужение его выходного пилорического отдела является серьезной патологией, которая приводит к нарушению процесса пищеварения. Как следствие, развиваются нарушения клеточного обмена и расстройства всего организма в целом. Поэтому пилоростеноз нуждается в своевременной диагностике, устранении его причины и восстановлении нормальной моторики желудка.
Содержание статьи:
Понятие о стенозе желудка
Анатомия и физиология желудка таковы, что они обеспечивают периодический выход пищевой массы в 12-перстную кишку через его суженный конечный пилорический отдел или привратник. Мышцы его периодически сокращаются, закрывая просвет желудка, и через время расслабляются, давая выход прошедшей обработку пище.
Что такое стеноз привратника желудка? Это уменьшение его просвета, ширина которого в норме составляет не менее 1 см. В итоге пищевая масса (химус) своевременно не удаляется из желудка, задерживается, в результате застоя развиваются процессы ее брожения, гниения. Как следствие, происходят такие патологические процессы:
- размножающиеся бактерии и образующиеся токсические продукты негативно воздействуют на слизистую оболочку, вызывая воспаление;
- чтобы протолкнуть пищу через суженное отверстие желудок усиленно сокращается, развивается вначале гипертрофия его мышц, а затем атония и увеличение объема;
- нарушается пищеварение, организм не получает достаточного количества питательных веществ, нарушается функция всех систем и органов.
Таким образом, стеноз, развивающийся в привратнике, является не только заболеванием желудка, но и отражается на здоровье в целом.
Причины заболевания
По международной классификации болезней МКБ-10 стеноз имеет код в зависимости от его причины:
- врожденный — Q40.0;
- гипертрофический — K31.1;
- рубцовый — K31.2.
Гипертрофический и рубцовый стеноз относятся к приобретенным.
Врожденный пилоростеноз
Сужение просвета желудка встречается у 1 на 300 новорожденных и является результатом различных аномалий развития: гипертрофии мышечного слоя, недоразвития нервных сплетений, когда возникает спазм сужающих мышц.
Имеет значение наследственная предрасположенность. Провоцирующими факторами являются инфекции, перенесенные матерью в период беременности, прием антибиотиков, седативных препаратов.
Приобретенный стеноз привратника
Основными причинами сужения просвета являются:
- язвенная болезнь желудка и 12-перстной кишки;
- опухоли желудка;
- опухоли поджелудочной железы.
При хронической язве пилорического отдела или 12-перстной кишки в результате многократного рубцевания образуется грубая фиброзная ткань, которая не дает полностью раскрываться привратнику, развивается рубцовый стеноз.
Среди опухолей чаще всего причиной желудочной непроходимости является рак, растущий в толще стенки, реже — опухоли, растущие в просвет желудка, крупные полипы. Сдавливать желудок и прорастать в его стенку может также рак головки поджелудочной железы. Эти виды стеноза являются гипертрофическими.
Стадии болезни и общие признаки
Приобретенное сужение развивается постепенно по мере нарастания рубцовых изменений при язве или роста опухоли. Выделяют 3 его стадии, отличающиеся степенью нарушения проходимости и клиническими признаками.
- Компенсированный стеноз, когда имеется незначительное сужение просвета (до 5 мм), проявляется отрыжкой с кислым привкусом, периодической рвотой, чувством тяжести в эпигастрии, общее состояние не нарушено.
- Субкомпенсированный стеноз, просвет сужен более, чем наполовину. У больного постоянное чувство полноты в желудке, постоянная отрыжка и боли в эпигастрии, частая рвота после каждого приема пищи, запоры. Нарушается общее состояние: появляется общая слабость, бледность кожи, снижается вес. При пальпации живота определяется характерный симптом — «шума плеска» за счет переполненного желудка.
- Декомпенсированный стеноз, просвет сужен полностью, пища практически не проходит в кишечник. Характерны постоянная отрыжка и частая рвота со зловонным застойным запахом, длительное отсутствие стула, спастические боли в животе, постоянная изжога из-за заброса желудочного содержимого в пищевод. Общее состояние больного нарушено: развивается истощение, анемия, обезвоживание, падает артериальное давление, нарушается сердечный ритм, появляются мышечные судороги.
Особенности течения у детей
Врожденный пилоростеноз у детей может протекать остро или иметь стадийное развитие, но оно прогрессирует очень быстро. При остром течении характерным симптомом является постоянное срыгивание даже после небольшого объема кормления, частая рвота, нарушение общего состояния малыша – обезвоживание, вялость, могут быть судороги мышц. Такие дети требуют неотложного оперативного вмешательства.
Даже при стадийном течении врожденный пилоростеноз развивается очень быстро. В первые дни характерно частое срыгивание, к концу недели присоединяется рвота, а уже на второй неделе вся симптоматика отчетливо выражена;
- рвота «фонтаном» после кормления;
- творожистый вид и кислый запах рвотных масс;
- белый цвет рвотных масс без примеси желчи;
- уменьшение выделения мочи;
- запоры, кал скудный, имеет зеленый цвет;
- бледность кожи, вялость ребенка, появление судорог.
При осмотре таких детей из-за тонкой и мягкой брюшной стенки визуально определяется асимметрия за счет выпячивания расширенного желудка в эпигастрии. Часто на фоне рвоты возникают аспирационные пневмонии, отиты и другие осложнения – образование язв, желудочное кровотечение.
Диагностические мероприятия
Для диагностики пилоростеноза применяются дополнительные методы исследования:
- рентгенологическое;
- гастроскопическое;
- ультразвуковое;
- функциональное.
Рентген желудка
Исследование проводят взрослым с бариевой взвесью, детям с водорастворимым контрастом. С помощью рентгена определяют размеры и контуры желудка, степень сужения привратника, скорость и характер эвакуации.
Фиброгастродуоденоскопия
Исследование фиброоптическим видеозондом дает информацию о состоянии слизистой желудка, сужении и расширении его просвета, наличии язв, полипов, опухолей, рубцовых изменений.
Ультразвуковое сканирование
Позволяет выявить размеры и состояние стенки желудка – ее толщину в различных участках.
Электрофункциональное исследование
Метод электрогастрографии выявляет нарушение моторной функции желудка – состояние его перистальтики натощак и после приема пищи, отличить стадию компенсации от атонии желудка при декомпенсированном стенозе.
Лечение заболевания
При стенозе любой стадии привратника желудка единственным методом лечения является хирургический – устранение сужения и восстановление пассажа желудочного содержимого в кишечник. Выбор метода операции зависит от вида и степени сужения, характера желудочной секреции, возраста пациента. Все вмешательства делятся на 3 группы:
- резекция желудка;
- дренирующая операция — наложение желудочно-кишечного анастомоза;
- пластика пилорического отдела.
Резекцию выполняют, в основном, при язвенной болезни с повышенной секрецией, удаляют среднюю и нижнюю треть вместе с пилорическим отделом, оставшуюся верхнюю треть органа соединяют с петлей тонкой кишки. Также выполняют экономные резекции только пилорического отдела, сочетая их с ваготомией – пересечением ветвей блуждающих нервов, стимулирующих секрецию желез.
Обходной желудочно-кишечный анастомоз чаще накладывается как паллиативная (временно облегчающая состояние) операция при неоперабельном раке или больным пожилого возраста, с недостаточностью сердца, дыхания, почек. Ее также сочетают с ваготомией.
Пластические операции чаще выполняются у детей, их варианты различны, в зависимости от характера аномалии. Типичной является пластика, когда пилорический отдел рассекают вдоль, затем продольную рану переводят в поперечное положение и ушивают, таким образом расширяется просвет.
Современные малоинвазивные технологии позволяют выполнять операции без больших разрезов – через аппарат лапароскоп и специальные инструменты, введенные через небольшие надрезы кожи.
Полезное видео
Что это за болезнь и как она проявляется можно узнать из этого видео.
Диета при стенозе
Большое значение при стенозе имеет характер питания, оно должно соответствовать таким требованиям:
- пищу принимать не менее 6 раз в сутки небольшими порциями;
- консистенция пищи должна быть жидкой или кашицеобразной;
- ограничить соль, исключить острые приправы;
- блюда должны быть свежеприготовленными – только отварными, на пару или запеченными в духовке;
- исключить сырые овощи и фрукты, только в тушеном или запеченном виде;
- исключить алкоголь, газированные напитки, кислые соки, кофе, черный чай;
- пища должна быть не холодной и не горячей, в пределах 30-40°С.
В принципе, диетические рекомендации при стенозе мало чем отличаются от питания при язвенной болезни.
Прогноз и профилактика
Пилоростеноз – прогрессирующее заболевание, поэтому прогноз неблагоприятный как для здоровья, так и для жизни, особенно у детей. Его обязательно нужно лечить с момента появления первых признаков.
Профилактика стеноза в большой степени реальна при язвенной болезни. Для этого нужно постоянно придерживаться диеты, регулярно посещать врача, проходить обследование и противорецидивное лечение, не дожидаясь обострений. Чем чаще обостряется и рубцуется язва, тем больше вероятности формирования рубцового сужения привратника.
Source: GastrituNet.online