Способствующий фактор рака желудка
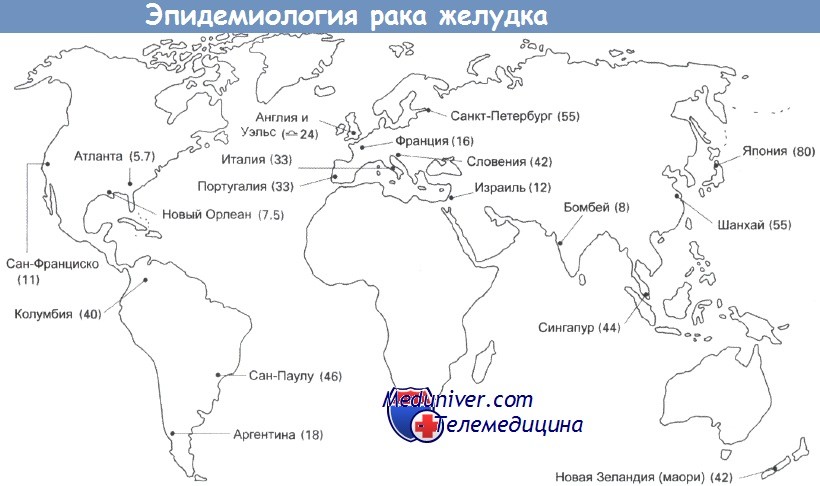
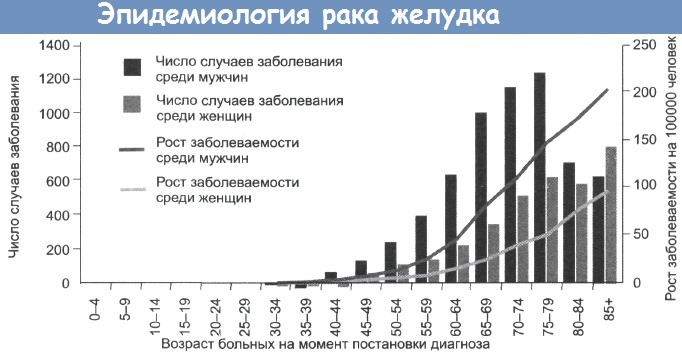
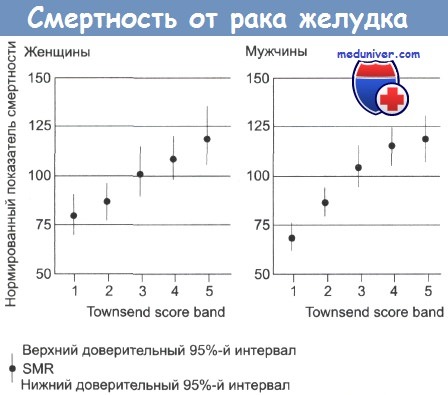
Рак желудка — частота, причины, механизмы развитияРак желудка был основной причиной смерти от рака в Великобритании пятьдесят лет назад. Частота его встречаемости резко снизилась, но этот тип рака продолжает занимать важное место среди причин смерти в мире. Рак желудка стоит на втором месте по распространенности после рака легкого, по оценкам, ежегодно выявляется 790 000 его новых случаев. Уровень заболеваемости высок (30-80 на 100 000) на Дальнем Востоке, в России и Восточной Европе. Суммарная частота случаев в Великобритании составляет 29 на 100 000 (у мужчин) и 19 на 100 000 (у женщин). Частота случаев рака желудка резко увеличивается с возрастом, до 200 на 100 000 среди мужчин старше 80 лет. В Великобритании и США за последние 20 лет отмечено постепенное снижение уровня смертности. Частота случаев в других странах значительно выше, к примеру 80 случаев на 100 000 в Японии и Корее и 70 на 100 000 в Чили. Предполагают влияние окружающей среды на уровень заболеваемости, так как частота случаев у мигрантов из Японии в США снижается, но остается выше, чем у коренного населения. Вероятность развития рака желудка также связана с социально-экономическим положением: этот рак встречается в два раза чаще в 4 и 5 классах, по сравнению с 1 и 2 классами.
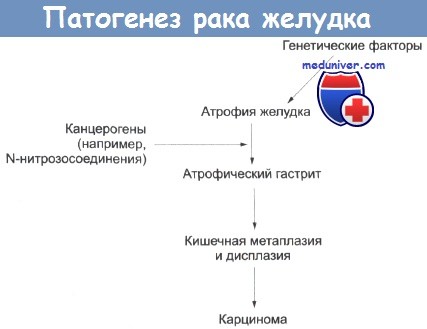
Причины карциномы желудка не известны, однако вовлечены генетические, экологические факторы, особенности питания, инфекции и предраковые факторы. Карцинома желудка встречается в три-шесть раз чаще у больных со злокачественной анемией, являющейся наследственным нарушением. Этот рак несколько чаще отмечается у людей с группой крови А, чем в общей популяции, и, возможно, у больных, перенесших Polya-резекцию желудка. У больных с наследственной гипогаммаглобулинемией риск развития рака желудка значительно увеличен. Частота встречаемости карциномы желудка повышена у больных с хроническим атрофическим гастритом. Риск заболеть раком желудка у больных со злокачественной анемией и атрофическим гастритом выше приблизительно в три раза. Атрофия желудка может повлечь за собой кишечную метаплазию, есть предположение, что способствовать такому изменению могут диетические канцерогены. С высоким риском рака желудка связаны следующие особенности питания: повышенное потребление соли, нитратов, крахмала и углеводов; недостаточное употребление сырых овощей, салатов, свежих фруктов и белка животного происхождения.
На рисунке представлена гипотеза последовательных причинных связей для развития рака желудка и сведения об известных этиологических признаках. Можно предположить, что при атрофическом гастрите рН в желудке повышается, после этого возможна его бактериальная колонизация, которая не могла бы произойти при низких значениях рН. Атрофический гастрит, видимо, связан с недостаточным питанием в тех странах, где риск рака желудка высокий. Бактериальная колонизация желудка встречается значительно чаще у людей моложе 50 лет в таких регионах. Злокачественная анемия также сопровождается атрофическим гастритом, а после частичной Polya-резекции желудка в нем может возникнуть понижение кислотности, — в обеих ситуациях риск рака желудка может быть увеличен. В результате бактериальной колонизации желудка может происходить восстановление пищевых нитратов (присутствующих в воде, овощах и мясных консервах) до нитритов, реагирующих с аминокислотами с образованием N-нитрозосоединений. Они являются канцерогенами у животных (вызывают интестинальную метаплазию слизистой оболочки желудка крыс) и могут иметь такой же эффект у человека.
Продолжает вызывать большой научный интерес существование связи между раком желудка и инфекцией Helicobacter pylori. Эта инфекция — важный фактор риска карциномы желудка, она была официально признана как точный этиологический фактор Международной организацией по исследованию рака (International Agency for Research on Cancer). Использование такой связи, если это будет подтверждено, в профилактических целях имеет потенциально большую важность, так как данной инфекцией поражено 30-50% взрослого населения в Европе и более 80% в развивающихся странах. Эти цифры не объясняют того факта, что во всем мире заболеваемость раком желудка выше среди мужчин. На основании последних данных можно предполагать, что при успешном подавлении хронической инфекции Н. pylori снижается риск рака желудка. Связь между раком желудка и пептической язвой, а также между полипами желудка и злокачественностью остается не ясной. Полипы желудка встречаются сравнительно часто, в 10% случаев имеются признаки карциномы in situ. Такое изменение имеет сомнительное прогностическое значение и нарушение, которое с высокой вероятностью кажется предраковым, — это ворсинчатая аденома. Факторы риска, способствующие возникновению рака желудка1. Питание как фактор риска рака желудка: 2. Социально-экономические факторы риска рака желудка: 3. Географические факторы: 4. Генетические факторы риска рака желудка: 5. Медицинские факторы риска рака желудка:
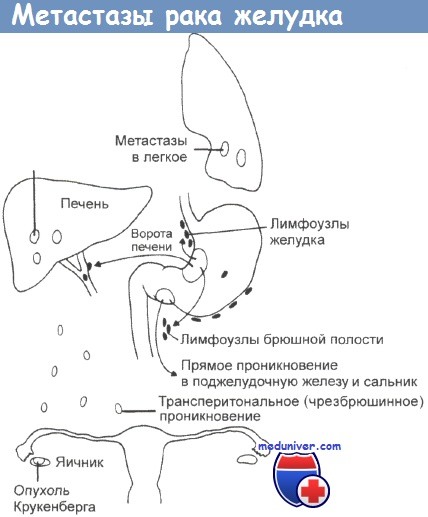
Патогенез рака желудкаБолее 95% карцином желудка относятся к аденокарциномам. Оставшуюся долю составляют карциноидные опухоли, плоскоклеточная карцинома, аденоканкроид и лейомиосаркома. Начальный рак желудка определяют как опухоль, расположенную в слизистой и подслизистой оболочках, независимо от метастазирования в регионарные лимфатические узлы. Гистологическое разграничение такого рака от «предраковых» поражений может быть затруднительно, даже при биопсии желудка. Симптомы заболевания минимальны, диагноз часто ставится при скрининговой эндоскопии и при эндоскопии по несвязанным симптомам. Повреждения обычно являются аденокарциномами с признаками, похожими на рак продвинутой стадии. Самый распространенный тип рака желудка — это язвенно-инфильтративная форма, размер которой может варьировать от 1 см до опухоли, занимающей почти весь желудок. Часто опухоль проникает сквозь стенку желудка, захватывает поджелудочную железу и сальник, дает метастазы в регионарные лимфатические узлы, печень и полость брюшины. Некоторые опухоли обладают полиповидным ростом, выступая в просвет желудка, уже позднее захватывая его стенку и прилегающие ткани. Другие опухоли могут распространяться поверхностно по слизистой оболочке, обходя регионарные лимфатические узлы до поздних этапов болезни, такие опухоли имеют лучший прогноз. В других случаях присутствует диффузный склероз всей стенки желудка (linitis plastica — линит, диффузный рак желудка). Желудок при этом маленький, сокращенный и не расширяется. Такие опухоли имеют особенно плохой прогноз. Опухоли чаще возникают в антруме или нижней трети желудка, наиболее часто на малой кривизне. Некоторые из таких опухолей многоцентровые. Их локализация, видимо, меняется со временем, с увеличением проксимальных опухолей и снижением их в антруме, как на Западе, так и в Японии. На микроскопическом уровне наиболее полезное разделение проведено между карциномами, клетки которых похожи на клетки кишечника, при этом опухоль окружена интестинальной метаплазией (кишечный тип), и теми, которые имеют тенденцию к инфильтрированию стенки желудка и окружены нормальной слизистой (диффузный тип). Опухоли кишечного типа связывают с лучшими показателями выживаемости, они больше встречаются у больных пожилого возраста, наиболее вероятно, что им предшествовал атрофический гастрит. В популяциях с высоким риском заболевания раком желудка (таких, как в Японии) большинство опухолей относятся к этому типу. Карциномы диффузного типа чаще возникают у женщин, связаны с группой крови А, показатели суммарной выживаемости при них хуже. Опухоли из париетальных клеток являются редкими. В Японии в результате скрининговых программ большое число опухолей диагностировано на ранних стадиях. Термин начальный рак желудка введен для опухолей, расположенных только в слизистой или подслизистой оболочках. Такие опухоли могут относиться к кишечному или диффузному типу с разной степенью дифференцировки. На этой стадии прогноз великолепный, более 90% больных живут более 5 лет. Лимфатическое распространение опухоли идет через поверхностную лимфатическую сеть в узлы левой желудочной цепи, в селезеночную и печеночную цепи вдоль основных сосудов, питающих желудок. Далее распространение продолжается в узлы чревного ствола, в селезеночную цепь и печеночную цепь вокруг ворот печени. Иногда отмечается увеличение узлов в левой надключичной области глубоко к грудинному месту прикрепления (узел Вирхова). Рак желудка также локально распространяется сквозь стенку желудка в сальник, печень и поджелудочную железу. Фрагменты опухоли могут обрываться и рассеиваться широко по перитонеальному пространству, вызывая злокачественные асциты и опухоли Крукенберга на поверхности яичников. Метастазы, переносимые с кровью, особенно часты в печени, но также встречаются метастазы в легких. Нечасто происходят метастазы в кости, метастазы в центральную нервную систему являются редкими.
— Также рекомендуем «Клиника и диагностика рака желудка» Оглавление темы «Опухоли желудочно-кишечного тракта»:
|
3 июля 201923180 тыс.
Лечением заболевания Рак желудка занимается онколог
Рак желудка — злокачественное образование слизистой оболочки желудка, находящееся на 6
месте в структуре заболеваемости онкологическими заболеваниями в России (в 2017 г. в РФ раком желудка заболело 37291 человек).
Рак желудка обычно развивается в клетках, которые вырабатывают слизистый секрет, эти клетки расположены в слизистой оболочке желудка. Этот тип рака называется аденокарцинома.
За последние несколько десятилетий заболеваемость раком желудка снижается во всем мире. В то же время, рак в области, где верхняя часть желудка (кардия) встречается с нижним отделом пищевода, становится гораздо более распространенным заболеванием.
Эта область желудка называется гастроэзофагеальным переходом. А рак в этой зоне – гастроэзофагеальным раком.
Какие симптомы у рака желудка?
Признаки и симптомы гастроэзофагеального рака и рака желудка:
- Чувство вздутия после еды
- Чувство сытости после приема небольшого количества пищи
- Сильная, постоянная изжога
- Выраженные, частые желудочные расстройства
- Необъяснимая, стойкая тошнота
- Боль в животе
- Частая рвота, обычно связанная с приемом пищи
- Непреднамеренная потеря веса
- Усталость
Когда стоит обратиться к врачу?
Если у вас есть признаки и симптомы, которые вас беспокоят, запишитесь на прием к врачу. В клинике Рассвет работает мультидисциплинарная команда
высококвалифицированных специалистов — гастроэнтерологов, терапевтов, диетологов, к которым вы можете обратиться за помощью.
Врач сначала изучит более распространенные причины этих признаков и симптомов, а при выявлении опухолевого процесса направит на консультацию к врачу-онкологу клиники Рассвет.
Причины рака желудка
Рак возникает тогда, когда количество приобретенных мутаций в ДНК определенной популяции клеток, вызванных различными причинами, позволяет им бесконтрольно делиться и «прятаться» от иммунной системы.
Накапливающиеся раковые клетки образуют опухоль, которая способна проникать в близлежащие структуры. Раковые клетки могут отделяться от опухоли и распространяться по всему телу. Это называется метастазирование.
Несмотря на то, что основная причина развития рака желудка до сих пор не ясна, есть четкие представления о факторах риска и предрасполагающих факторах.
В последние годы набирает обороты доказательная база связи рака желудка с инфицированностью бактерией Helicobacter pillory, которая часто вызывает хронический гастрит и язвенную болезнь желудка.
Существует доказанная связь между диетой с высоким содержанием соленой и копченой пищи и раком, расположенным в основной части (теле) желудка. По мере расширения использования холодильной техники для сохранения пищевых продуктов во всем мире снизились показатели заболеваемости раком желудка.
Факторы риска
Основными факторами риска развития кардиоэзофагиального рака являются ГЭРБ и ожирение в анамнезе.
Факторы, повышающие риск заболевания раком тела желудка, включают:
- Диета с высоким содержанием соленой и копченой пищи
- Диета с низким содержанием фруктов и овощей
- Случаи рака желудка в семье
- Инфекция Helicobacter pylori
- Длительно существующее воспаление желудка
- Пернициозная (В12) анемия
- Курение
- Полипы желудка
Рекомендации врачей клиники Рассвет по профилактике рака желудка
До конца остается невыясненным, какой именно ключевой фактор вызывает гастроэзофагеальный рак или рак тела желудка, поэтому его невозможно предотвратить. Но Вы можете предпринять меры для снижения риска развития этого грозного заболевания.
Для этого необходимо внести небольшие изменения в вашу повседневную жизнь:
- Контролируйте свой вес. При наличии признаков ожирения проконсультируйтесь с диетологом по вопросам изменения пищевого поведения.
- Постарайтесь быть физически активными большую часть дней в неделе. Регулярные физические упражнения связаны со снижением риска заболевания раком желудка.
- Ешьте больше фруктов и овощей. Старайтесь ежедневно добавлять в рацион больше фруктов и овощей. Важно не только количество, но и разнообразие, доказано, что употребление в течение дня 5 и более видов овощей и/или фруктов значительно снижает риск рака желудка.
- Уменьшите потребление соленой и копченой пищи.
- Откажитесь от курения. Если куришь — бросай. Если не куришь — не начинай. Курение повышает риск заболевания не только
раком желудка, но и многих других видов рака. Бросить курить самостоятельно может быть очень сложно, вы можете обратиться к врачам
клиники Рассвет, вам предоставят практические советы и информацию о существующих медикаментах, позволяющих облегчить отказ от курения.
Диагностика рака желудка
Исследования и процедуры, используемые для диагностики гастроэзофагеального рака и рака тела желудка, включают следующее:
ЭГДС – это эзофагогастродуоденоскопия, исследование, при котором с помощью маленькой видеокамеры производится осмотр слизистых оболочек пищевода, желудка, двенадцатиперстной кишки.
Во время этого исследования с помощью специальной видеокамеры врач осматривает слизистые оболочки и ищет признаки опухолевого процесса. При обнаружении подозрительных участков проводится забор кусочка ткани для анализа, это биопсия.
Биопсия ткани крайне важна, так как ткань подвергается современной патоморфологической диагностике, с проведением гистологического, а в ряде случаев иммуногистохимического и молекулярно–генетического исследования — это позволяет поставить правильный диагноз и назначить лечение.
Эндоскопическая ультрасонография – это ультразвуковое исследование, которое выполняется специальным датчиком, встроенным в эндоскоп, то есть исследование делается непосредственно стенки желудка. Это
необходимо для оценки истинной глубины прорастания, чего не видно другими методами, для выделения пациентов, которым может быть выполнена эндоскопическая резекция
слизистой с диссекцией подслизистого слоя – современный миниинвазивный вид лечения раннего (только!) рака желудка.
Лучевая диагностика. Для выявления рака желудка используются такие методы, как компьютерная томография (КТ) и специальный вид рентгеновского исследования – ренгеноскопия
с контрастированием, когда пациент проглатывает специальное ренгенконтрастное вещество, которое позволяет выявить опухолевые изменения. Это исследование позволяет оценить проходимость пищевода и
желудка, что особенно актуально при явлениях стеноза – затруднения прохождения пищи и воды через суженный из-за опухолевого роста просвет желудка.
Дополнительные исследования, необходимые для определения распространенности опухолевого процесса. Они могут включать КТ и МРТ других отделов организма для исключения отдаленного метастазирования. Определение стадии развития рака необходимо врачу для выбора наиболее подходящего для вас лечения.
Радионуклидное исследование, которое может быть выполнено при появившихся болях в костях – остеосцинтиграфия, позволяющая оценить поражение костей скелета.
Для определения стадии рака используются следующие методики и процедуры:
- Лучевая диагностика, которая включает методики, компьютерную томографию, магнитно-резонансную томографию, позитронно-эмиссионную томографию (ПЭТ).
- Для оценки общего состояния пациента обязательно применяются различные клинические анализы крови.
- Диагностическая операция. Если другими методиками невозможно достоверно установить распространенности опухолевого процесса, врач может порекомендовать операцию для поиска признаков того,
что рак распространился за пределы пищевода или желудка, в грудной или брюшной полости. Такая операция обычно проводится лапароскопически. Это означает,
что хирург делает несколько небольших разрезов, через которые в живот вводится специальная камера, которая передает изображения на монитор в
операционной.
В зависимости от ситуации могут использоваться и другие методы.
Стадии рака желудка
Выделяют следующие стадии аденокарциномы желудка или пищевода:
- I стадия. На этом этапе опухоль ограничивается слизистой оболочкой, которая покрывает внутреннюю часть пищевода или желудка.
- II стадия. Рак на этом этапе распространился глубже, прорастая в более глубокий мышечный слой пищевода или стенки желудка. Рак может распространиться и на лежащие рядом с желудком лимфатические узлы, это регионарные метастазы.
- III стадия. На данном этапе рак может распространиться через все слои пищевода или желудка и распространиться на соседние структуры. Или это может быть опухоль меньшего размера, которая более широко распространилась на лимфатические узлы.
- IV стадия. Она указывает на то, что рак распространился на отдаленные участки тела и имеются отдаленные метастазы.
Коротко о лечении
В клинике Рассвет для лечения злокачественных опухолей желудка применяется тактика мультидисциплинарного подхода с обсуждением сложных случаев на консилиуме с привлечением хирурга, химиотерапевта и радиотерапевта.
У нас есть все необходимое для проведения химиотерапии по российским и западным протоколам, проведения сопроводительной терапии и при необходимости маршрутизации пациента на другие методы лечения.
Подробнее
Лечение рака желудка
Лечением заболевания Рак желудка занимается онколог