Серома желчного пузыря что это такое
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Последствия после удаления желчного пузыря
После холецистэктомии и дилатации, которая позволяет полностью удалить желчный пузырь, пациенту потребуется 1—2 месяца на восстановление, если не возникли осложнения. После удаления желчного пузыря следует вести определенный образ жизни, сменить поведение, выполняя требования врача. Обычно назначаются специальная диетотерапия и лечебная гимнастика. Часто после операции развивается ПХЭС-синдром, появляются боли, изжога и понос, обостряются все хронические заболевания (гастрит, язва, колит, панкреатит, энтерит, остеохондроз т. п.). Чтобы наладить пищеварительную функцию и ускорить адаптацию деятельности ЖКТ в этих условиях, без желчного пузыря, назначается определенный список медикаментов, даются общие рекомендации.
После успешно проведенной операции пациенту первые часы положены реанимация и сестринский уход с отслеживанием его состояния и контроля последствий общего наркоза. Почему больного держат в ренимационной палате несколько дней? Это необходимо при наличии нежелательных последствий после удаления желчного пузыря.
В течение 4 часов, проводимых в реанимации, запрещено вставать и пить. После начинают давать по несколько глотков воды каждые 20 минут, но не превышая нормы 500 мл в сутки.
В конце дня разрешается стать на ноги, если хирургическая процедура была проведена утром лапароскопическим способом, то есть небольшим проколом в животе. Но подыматься с кровати следует осторожно, так как могут возникнуть слабость, тошнота и головокружение. Обязательно проводится фистулография для выявления свищей.
На второй день в больнице после удаления желчного пузыря разрешается вводить диетическую пищу в виде супов, слизевой овсянки, кефира с привычным количеством питьевой жидкости. Постепенно стол будет расширяться, но с исключением жирной, вредной и калорийной пищи, кофе, газировки, алкоголя.
Если нет осложнений после лапароскопической техники, пациента выписывают на 3-и сутки. Оставить дольше могут, если рана сочится с появлением водянистой или темно-багровой кровавой жидкости из разреза, либо появляется одна болезненная шишка (уплотнение в зоне отверстия от дренажа). Если имеется только покраснение кожи вокруг раны, пациента выписывают.
Но человек должен знать все последствия удаления желчного пузыря. Они связаны со сбоем в регуляции выделения желчных кислот, изменением биохимических процессов в ЖКТ, что приводит к таким последствиям, как:
За холецистэктомией желчного пузыря следует постхолецистэктомический синдром.
- моторное нарушение мышечной ткани 12-перстного отростка кишечника;
- разжижение желчи;
- расширение главного желчного канала;
- снижение защитной функции против патогенов;
- дисбаланс микрофлоры;
- серома, когда происходит скопление жидкости в ложе желчного пузыря с медленным ее рассасыванием.
- развитие метеоризма, диареи;
- регулярная отрыжка и горечь во рту;
- появление болезненности;
- двигательная дисфункция пищевых масс;
- сбой вторичного всасывания желчи;
- нарушения в общей пищеварительной функции.
Такое состояние называется постхолецистэктомический синдром, который сильнее выражен, если операция была полостная. Возникает он из-за того, что состав желчной жидкости не меняется, так как устраняется только причина недуга (например, удаление органа с желчными камнями у больных с сахарным диабетом). Токсичная жидкость продолжает отрицательно сказываться на слизистой органов ЖКТ, хотя накапливается в просвете холедоха. Но если холедох не справляется, появляются неприятные симптомы серомы, такие как боль, понос, изжога.
Болезненность в животе после холецистэктомии — распространенное последствие. Ее возникновение не всегда связано с осложнениями или другими проблемами. Болезненность появляется из-за особенностей проведенной хирургической процедуры.
- Локализация — в месте правого подреберья, там, где был расположен удаленный орган и имеется рубец, с возможной отдачей в подключичную зону.
- Интенсивность — различная, в зависимости от порога чувствительности пациента.
- Сколько длится? Часами и по несколько дней после операции, в зависимости от того, какую хирургическую технику стал применять врач, и от способности тканей организма к регенерации рубца.
- Причины:
- особенность надреза (полостной, лапараскопический);
- последствия введения углекислого газа в брюшину для раздвигания органов во время операции с целью улучшения обзорности.
Болевые ощущения после лапароскопического прокола:
- Локализация — в области эпигастрия (в желудке).
- Характер — ноющие, тупые, возникают постоянно и усиливаются при кашле, глубоком дыхании.
- Провоцирующие факторы — полная перестройка организма и его адаптация к работе без желчного пузыря.
- Сколько длиться? 1 месяц. Бандаж позволит уменьшить мышечный дискомфорт.
Если больного тошнит, отмечается появление сильной болезненности в зоне пупка, сопровождающейся рвотой, жаром, ознобом с холодным потом — это тревожный сигнал, который требует срочного обращения к врачу. Мог развиться желчный перитонит или желтуха. Такие постоянные симптомы, их место локализации, темная моча, указывают на развитие тяжелых осложнений, поэтому следует сдать анализы и проконсультироваться у врача.
Болеть в правом боку у пациентов женского пола без желчного пузыря может из-за месячных. Обычно болезненность приступообразна и возникает перед тем, как пойдут месячные. Длительный болевой синдром с высокой интенсивностью говорит о патологии, если месячные не начались в срок.
Болевые спазмы при удаленном пузыре:
- Локализация — вверху живота, правом боку с отдачей в спину, левое и правое подреберье. Реже болит пупок. Усиливается с кашлем, резкими движениями.
- Характер — колики, постоянно появляющиеся ночью, после еды. При этом тошнит, могут возникнуть рвота, сердечный кашель.
- Сколько длится один спазм? До 20 минут. Общая продолжительность — от 90 дней до устранения первопричины.
После холецистэктомии желчного пузыря человек подвержен испытывать боль, возникающую из-за перестройки организма.
Жгучий болезненный синдром в эпигастрии и за грудиной вызывают забросы кишечного содержимого в желудок или желчеистечение. Если заброс повторяется часто, развивается рефлюксный эзофагит, пациента подташнивает и рвет. Спровоцировать заброс способно употребление вредного продукта или жидкости.
Почему возникает патологический болевой синдром? Провоцирующие факторы следующие:
- обострение хронических или появление острых заболеваний (панкреатит, колиты, язвы, гепатит, гастрит, дуоденит, остеохондроз);
- перитонит;
- поражение желчевыводящих путей.
Из-за чего поднялась температура, и возникли другие признаки? Прояснить ситуацию смогут анализ и фистулография.
Любое хирургическое вмешательство в области брюшной полости сопровождается сбоем в пищеварительной системе и сложностями с кишечником, особенно, если это связано с удалением желчного пузыря — одного из органов ЖКТ, после чего развивается желчная гиперсекреция.
Большинство больных сразу после хирургического вмешательства могут жаловаться на повышенное газообразование, метеоризм, вздутие живота, диарею. У 20 пациентов из 100 развивается кишечное расстройство с кровяным поносом, поднимается температура. В основной массе дискомфорт устраняется к выписке с нормализацией от диетотерапии и принимаемых лекарств. Но иногда понос после удаления желчного пузыря длится годами. В этом случае холецистэктомия и дилатация осложняются такой болезнью, как хологенная диарея.
Характер хологенного кишечного расстройства:
- жидкий стул;
- массы светло-желтого или зеленоватого оттенка из-за попадания желчи;
- сопутствующие тупые болезненные ощущения справа в животе и подвздошной области;
- хроническое течение без ощутимого прогресса.
Постоянный хологенный понос и неоформленный стул могут привести к обезвоживанию, вызывать желтуху. Пациента при этом может рвать. Чтобы прошел дискомфорт, требуется медикаментозное лечение ферментами с обильным питьем и строгим противодиарейным меню.
Куда обычно девается желчь? При нормальных условиях после выработки в печени она хранится в пузыре, где меняет свой состав, затем выделяется в протоки и дуоденальный отросток с поступлением пищи в ЖКТ. Такое направление желчеистечения необходимо для обеспечения правильного расщепления белков и жиров для их всасывания в 12-перстной кишке.
Изжога после удаления желчного пузыря требует лечения, так как постепенно повышается желчная литогенность. В составе жидкости начинает формироваться много холестерина, уменьшается количество полезных желчных кислот (важны в пищеварении) и лецитина (чтобы клетки печени начали восстанавливаться). Из-за раздражения желчью может возникнуть цирроз, язва в ЖКТ. Нужна коррекция состава, чтобы в оставшихся каналах не образовались камни и не развился холедохолитиаз.
Медикаментозная терапия требуется, так как:
- важна помощь при восстановлении ЖКТ;
- устраняется дискомфорт в виде болезненности, изжоги, поноса;
- необходимо избавиться от ПХЭС;
- требуется не допустить развития осложнений и обострения имеющихся хронических патологий.
Так как основная масса больных с иссеченным пузырем — женщины детородного возраста, лечить их нужно особенно тщательно, с регулярным контролем самочувствия, чтобы они смогли потом нормально перенести беременность и роды.
Основная задача медтерапии — адаптация ЖКТ без желчного. Медикаменты назначает только врач-гастроэнтеролог.
В послеоперационный период назначаются:
- желчегонные препараты («Хофитол»);
- ферменты («Креон», «Фестал»)— с их помощью обеспечивается нормальная работа пищеварительной функции ЖКТ;
- пробиотики, с которыми кишечная микрофлора быстрее восстановится.
- витамины.
При появлении определенной симптоматики, указывающей на конкретные изменения, назначаются:
Приём препаратов, после удаления желчного пузыря, направлен на корректировку работы ЖКТ в новых условиях.
- «Лиобил», «Аллохол», «Холензим» — при билиарной недостаточности;
- «Дюспаталин» — при спазмировании.
- «Осалмид», «Цикловалон», содержащие желчные компоненты для коррекции их состава и стимуляции желчепроизводства.
- «Эссенциал» — стимулирует печень и ее функцию.
- «Одестон», чтобы восстановить организм.
- Антибиотики — при обнаружении воспаления и 3 дня после, того как удалили пузырь, для предупреждения бактериального заражения раны и внутренностей. Вводятся через дренаж (удаление дренажа в этом случае осуществляется не ранее 12-го дня).
- Анальгетики или спазмолитики («Дротаверин», «Но-шпа», «Дюспаталин» «Бускопан»), чтобы купировать болевой синдром.
Чтобы предотвратить осложнения после удаления желчного пузыря, и чтобы прошло остаточное симптоматическое проявление ПХЭС, рекомендуется продолжить медтерапию в домашних условиях. Для этого назначаются препараты, содержащие урсодеоксихолевую кислоту. Они позволяют уменьшить риск развития холедохолитиаза (формирование желчного песка и камней в каналах). Чаще нужен «Урсофальк» курсом полгода, год или два. Используется лечебная схема с щелочной минеральной водой без газа, которую нужно пропить месячным курсом, сделать перерыв и снова пролечится.
Основные принципы диеты указывают, каким образом питаться:
- Дробный, частый прием пищи — 6—7 раз в сутки.
- Малые порции.
- Равные промежутки времени между приемами пищи.
- Обильное питье. Вода употребляется в промежутке между трапезами, и стакан утром, натощак, не подымаясь с постели.
- Легкие пешие прогулки после еды. Это способствует ускорению желчеотведения с предотвращением застойных явлений. Лежать после трапезы запрещено.
Человек без желчного пузыря должен употреблять максимально измельчённую пищу без прожарки.
- теплые блюда (22—36°С);
- негустая, полужидкая консистенция;
- нейтральные, не раздражающие блюда по вкусу;
- диетический стол;
- термообработка — варка на пару или воде, запекание.
Рекомендованные продукты, чтобы нормально жить:
- вчерашний хлеб из пшеничной муки, галетное печенье;
- хорошо разваренные крупы (гречка, овсянка);
- нежирные сорта мяса, рыбы, птицы;
- супы на овощных отварах;
- белковый омлет (желток запрещен);
- молочные и кисломолочные продукты (цельное молоко запрещено), нежирная сметана;
- небольшие количества жиров животного и растительного происхождения;
- все виды овощей — свежих, отварных, запеченных (особенно, тыква, морковь);
- сладкие ягоды и фрукты;
- мед, патока, натуральный мармелад с агар-агаром, варенье, джем;
- отвар шиповника, травы;
- сладкие соки, компот на сухофруктах.
Основы реабилитации и сестринского ухода, позволяющие нормально жить:
После удаления желчного пузыря человеку противопоказаны сильные физнагрузки и необходимо соблюдать лечебный рацион.
- коррекция поведения, привычек, питания;
- прием медикаментов;
- курс озоновой физиотерапии;
- специальная гимнастика.
Длительность периода варьируется от 6-ти месяцев до года. Первые 7 дней после того, как был удален пузырь, пациенты лежат под наблюдение врачей в больнице, придерживаясь строгого диетического меню и питья. После выписки рацион постепенно расширяется и разрешается пить воду в количестве до 1,5 литров в течение суток. Диету и режим следует выдерживать не только все время реабилитации, но и всю жизнь, так как от этого зависит самочувствие человека.
Полгода после холецистэктомии не допускаются сильные физнагрузки, нельзя поднимать тяжесть, особенно при избыточной массе тела, которую вызывал сахарный диабет. Это снизит риск появления грыжи, спаек. Чтобы поддержать ослабленные мышцы живота, не допустить, чтобы лопнул шов, разрешается послеоперационная повязка. Носить бандаж следует днем, а на ночь — снимать. Существует специальный комплекс упражнений, которые разрешены и необходимы для ежедневного выполнения в реабилитационный период. Перед выполнением зарядки следует снимать бандаж.
Через 30—60 дней (при условии правильного заживания швов) разрешается легкая физнагрузка. Начинать курс ЛФК следует с ежедневных прогулок в течение 40 минут, которые способствуют обогащению мышечной ткани, внутренних органов кислородом, улучшению желчетока. Такая мера — хорошая профилактика образования камней (холедохолитиаза) в оставшихся желчевыводящих путях с грыжей, спайками, шишками грубо зарубцованной ткани.
Следует делать утреннюю гимнастику с конкретным перечнем упражнений, которые подберет лечащий врач. Разрешено заниматься йогой, плаваньем, легким хождением на лыжах. Ограничения касаются тяжелого спорта: нельзя поднимать, носить тяжести, резко двигаться, чтобы не образовалась грыжа, спайки, шишки, не лопнули швы.
Через 60 дней после операции разрешено делать упражнения, исключающие нагрузку на брюшной пресс. Через 6 месяцев комплекс пополняется легкими элементами на брюшной пресс.
Перед зарядкой важна разминка в виде 15-минутного хождения в спокойном темпе. Упражнения, следует выполнять таким образом:
- Стать прямо и развести ноги на ширину плеч:
- повороты корпуса вправо/влево с разведением рук;
- отвод локтей назад с позиции рук на поясе.
- Лечь на спину с выпрямленными ногами:
- попеременно медленно сгибать ногу в колене и выпрямлять, без пятки отрыва от пола;
- приближать согнутую ногу к животу;
- отводить поочередно прямые ноги в стороны.
- Лечь на бок, надувая/втягивая живот на вдохе/выдохе соответственно.
Рекомендуемый стол для питания пациента после реабилитации — щадящая диета №5. Пища употребляется дробно, в протертом, измельченном виде. Меню пополняется полноценными паровыми омлетами, крупами (рис, перловка, пшено), твердыми сортами сыра, вчерашней сдобой, отварами с лечебными травами (если отсутствует аллергия).
- жирные сорта рыбы, мяса;
- горох, белокочанную и краснокочанную капусту, бобы;
- свежую сдобу;
- шоколад, мороженое, торты;
- специи, перец;
- алкоголь в любом виде.
Пациентам без желчного пузыря инвалидность не дается. Инвалидность положена, если имеются осложнения, приведшие к потере качества трудоспособности.
Женщин, планирующих беременность, наблюдают в женской консультации. Для профилактики им следует пропить желчегонные препараты «Фламин», «Холагогум», «Хофитол», ферментные средства («Фестал»), провести «слепые» тюбажи с сорбитом или ксилитом. После этого беременеть разрешено. Если отсутствуют улучшения, беременеть не рекомендуют.
Больным не запрещается проводить МРТ, несмотря на то, что имеются металлические скобы. МРТ не может повлиять на их сдвиг.
Исход зависит от общего самочувствия больного, соблюдения правил поведения, установленных врачом, строгости приема медикаментов.
ВНИМАНИЕ! Информация на сайте представлена исключительно для ознакомления! Ни один сайт не сможет заочно решить Вашу проблему. Рекомендуем обратиться к врачу за дальнейшей консультацией и лечением.
Источники:
Последствия после удаления желчного пузыря
С удалением желчного пузыря, последствиями этого доводится сталкиваться многим. Лишь на восстановление уйдет 1-2 месяца. После же потребуется сменить повседневные привычки, выполнять предписания.
https://pishchevarenie.ru/zhelch/dop-info/posledstviya-udaleniya-zhelchnogo-puzyrya.html
(Visited 16 times, 1 visits today)
Source: medtechdom.ru

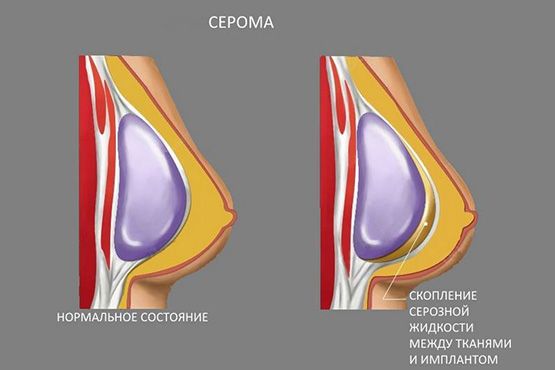
Серома – это одна из разновидностей послеоперационных осложнений, которая проявляется в виде скопления серозной жидкости в зоне проведенной хирургической манипуляции. В хирургии данное явление считается серьезной проблемой, которая требует немедленного лечения. В противном случае, у пациента есть риск развития опасных осложнений. Поэтому при первых же симптомах требуется обратиться к своему хирургу в клинику, который проводил операцию или к врачу, который вас курирует на послеоперационном периоде. Послеоперационная серома и причины ее развития. Особенности проявлений, профилактика и основные методы лечения данного вида осложнения. Все это мы рассмотрим сегодня в нашей статье.
Причины возникновения
Серома послеоперационного рубца способна развиться по следующим причинам:
- Крупный объем проводимой операции, из-за чего у человека механически повреждается большое количество лимфатических соединений. Данные сосуды в свою очередь, не могут быстро восстановиться, в отличие от кровеносных сосудов. Это становиться причиной скопления серозной (лимфатической) жидкости под кожей пациента. Также важно отметить, что именно примесь крови в сероме придает ей характерный красноватый оттенок.
- Чрезмерное травмирование тканей во время проведения операции. При этом, обычно данная проблема является прямым следствием ошибки хирурга, который вместо деликатного одного разреза, выполнял несколько грубых движений острыми хирургическими инструментами. В таком состоянии у пациента наблюдается большое количество повреждений тканей, что в разы увеличивает риск развития серомы.
- Передавливание тканей во время проведения хирургического вмешательства способствует ухудшению кровообращения и оттока лимфы. Это приводит к тому, что после операции нарушенный отток лимфы с тройной силой проникает в ткани, тем самым, вызывая запущенную форму серомы.
- Чрезмерное применение техники коагуляции (ожога) тканей. Как и любой ожог, коагуляция сопровождается некрозом и появлением воспалительных жидкостей, которые за довольно короткий период способны прокинуть в подкожный слой и дать толчок к появлению серомы.
Важно! Иногда послеоперационная серома является прямым следствием неправильного реабилитационного периода. К примеру, ее появлению может поспособствовать отсутствие введения нужных анальгетиков и препаратов от отека, из-за чего скоплению воспалительной подкожной жидкости не будет ничего препятствовать.
Серома после операции на молочной железе
Не редко серома развивается после практики пластических операций на молочных железах. Лидерами этого осложнения считаются такие виды вмешательств как маммопластика и мастэектомия.
Процент образования серомы после операции на груди довольно высок. Обосновано это тем, что именно в данной части тела находиться наибольшее количество лимфатических соединений, которые при повреждении часто приводят к скоплению серозной жидкости и развитию острого воспалительного процесса.
Факторы, которые способствуют появлению серомы после операции на молочной железе:
- Индивидуальная реакция организма на установленный имплантат. Несмотря на то, что большинство современных эндопротезов для груди изготавливаются из биологических материалов, есть определенный процент женщин, организм которых все равно не принимает чужеродный имплантат. Это приводит к острому воспалительному процессу и скоплению экссудата.
- Обильное повреждение лимфатических сосудов во время хирургического вмешательства. При этом, процесс восстановления иногда довольно медленный, что еще больше повышает вероятность выделения лимфы и ее скопления в полости мягких тканей.
- Появление крупной гематомы способно запустить цепную реакцию, в ходе которой у человека возникнет скопление сукровицы. При отсутствии лечения данный процесс способен вызвать серому.
- Отсутствие установленного дренажа после проведения операции. Это грубая ошибка, которая приводит к тому, что выделяемой лимфе просто некуда удалятся, из-за чего она в течение нескольких суток может внедряться в межтканевое пространство груди, тем самым, вызывая запущенную форму осложнения.
- Негативная реакция организма на используемые шовные материалы, которые приводят к скоплению жидкости. Особенно часто данное явление наблюдается при крупной операции и применении большого количества рассасывающих нитей.
Симптомы
Серома после операции обычно возникает уже на третий день. Она имеет следующие симптомы и признаки:
- Неприятные ощущения в зоне раны и давящие боли.
- Ощущение распирания в прооперированной области.
- Повышение температуры тела как реакция организма на острый воспалительный процесс.
- Появление характерного выпирания и отека тканей.
- Покраснение кожи в месте скопления серомы. Также иногда эпидермис может приобрести синеватый или фиолетовый оттенок в местах проникновения серомы с кровью.
Серома в молочной железе имеет следующие характерные признаки:
- Изменение общей формы молочной железы (одна грудь может быть больше другой или иметь асимметрическую форму).
- Сильный отек тканей.
- Болезненность.
- Появление серозной жидкости при нажатии на послеоперационный рубец.
- Покраснение кожи в зоне шва.
Самостоятельно выявить данное осложнение иногда бывает довольно сложно. При этом, лучше доверить диагностику опытному хирургу.
Лечение
Традиционное лечение серомы предусматривает следующее:
- Установление дренажей – это первая мера при выявлении такого осложнения. При этом, с помощью специальной внедренной в ткани трубки, можно быстро устранить скопившуюся жидкость из мягких тканей. При запущенном состоянии пациенту может потребоваться установление нескольких дренажей в разных зонах (по длине рубца, с разных сторон от шва).
- Вакуумная аспирация — это второй по популярности способ лечения серомы. К сожалению, данный метод будет эффективным только в случае раннего скопления жидкости. Выполняется вакуумная аспирация путем присоединения трубки к специальному аппарату и зоне, где скопилась жидкость. С помощью вакуумного давления, аппарат выкачивает жидкость из тканей. Недостатком данного способа является то, что он требует повторного рассечения послеоперационного рубца, что еще больше продляет процесс заживления.
Лечение народными средствами предусматривает следующее:
- Если серома не запущена, то можно пить лечебные жидкости, обладающие противовоспалительным эффектом Хорошо с этой целью справляется крутой отвар ромашки и чабреца.
- При развитии осложнения на нижних конечностях, ногу следует положить на несколько подушек таким образом, чтобы кровообращение в нее поступало вверх. Это поможет быстро устранить отек.
- Применение тугого компрессионного белья или широкого эластичного бинта поможет рассосаться сероме без хирургического вмешательства.
Профилактика образования серомы
Для того, чтобы снизить вероятность образования данного постоперационного осложнения, важно придерживаться следующих рекомендаций:
- Не соглашаться на проведение хирургического вмешательства тогда, когда толщина подкожного жирового слоя в зоне предполагаемого оперирования составляет более 5 см. При этом, сначала человеку нужно устранить лишние жировые отложения и только потом планировать операцию.
- После хирургических манипуляций (особенно объемных вмешательств) пациенту минимум в течение двух недель нужно отказаться от любых физических нагрузок, которые в разы увеличивают риск серомы.
- Ежедневно нужно делать перевязки с использованием антисептических средств.
- Рану важно содержать в стерильности. Также за ее состоянием должен регулярно следить наблюдающий врач.
- Разрешается устанавливать на послеоперационный шов небольшие мешочки с грузом. Они не дадут скапливаться жидкости.
- В течение двух месяцев после операции пациенту рекомендуется использовать утягивающий бандаж, компрессионное белье или эластичный бинт. Их выбор зависит от конкретной зоны, которая подверглась хирургическому вмешательству.
- Соблюдать сбалансированное питание, чтобы укреплять иммунитет. Так организм сможет быстрее восстановиться и будет меньше подвержен осложнениям.
- Отказаться от употребления сладостей и спиртных напитков, которые провоцируют воспалительные процессы в организме.
Автор: Светлана Сергиенко
Подписывайтесь на нас, чтобы быть в курсе самых важных и свежих новостей:


