Сахар при желчном пузыре
 Приветствую, дорогие читатели и гости блога! Из своего опыта я поняла, что многих волнует вопрос не только влияния низкоуглеводного питания на печень, но и на желчный пузырь, а также можно ли на нее переходить при его отсутствии.
Приветствую, дорогие читатели и гости блога! Из своего опыта я поняла, что многих волнует вопрос не только влияния низкоуглеводного питания на печень, но и на желчный пузырь, а также можно ли на нее переходить при его отсутствии.
Те, кто к нам присоединился недавно, то вот здесь я писала, как НУ питание влияет на печень. Сегодня статья будет полностью посвящена желчному пузырю и желчным протокам, можно ли переходить на новое питание при имеющихся камнях или при удаленном желчном, и что ждать тем, у кого нет с этим проблем.
Для чего нужен желчный пузырь
Чтобы окончательно разобраться в данном вопросе, вы должны знать для чего нам этот орган и какие функции он выполняет, а также почему образуются камни и воспаление в пузыре.
Строение и функция желчного пузыря
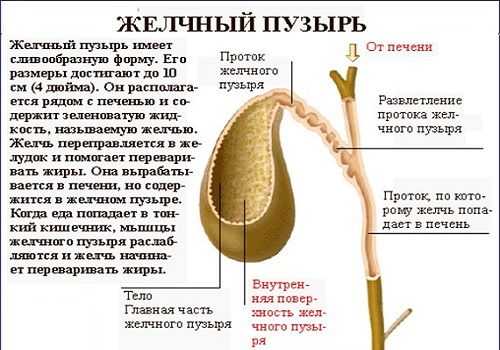
Желчный пузырь, это хранилище для желчи. Желчь образуется в печени постоянно, чтобы не вытекать сразу в кишечник и не раздражать слизистую она собирается в этот резервуар по желчным протокам, из которого порционно подается во время еды через холедох в двенадцатиперстную кишку.
У желчного пузыря имеется два сфинктера, которые не дают изливаться жидкости раньше времени – это сфинктер Люткенса и Одди. Их работа регулируется вегетативной нервной системой.
Желчь очень важна для нормального процесса пищеварения. Желчные кислоты в ее составе нужны для эмульгации жиров – дроблении крупных капель жира в более мелкие для лучшего усваивания жирных кислот и других липидов.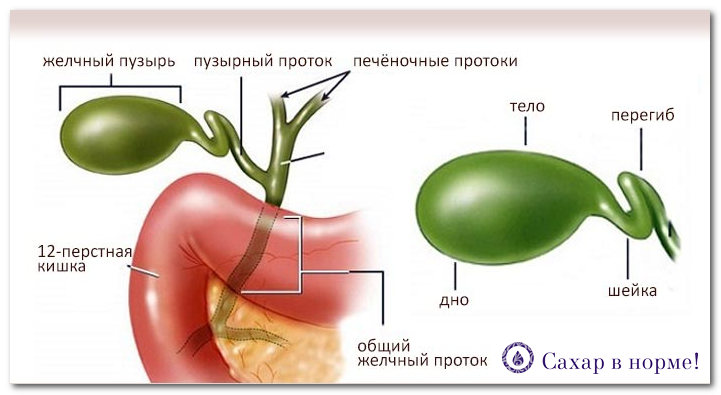
Секреция желчи контролируется нервно-гуморальной системой. Её отделение происходит в ответ на прием пищи, содержащей жиры, кроме этого некоторые вещества нелипидного происхождения тоже могут стимулировать отхождение желчи, например, сорбит или ксилит, а также чеснок и другие травы.
Важно, чтобы приемы пищи были регулярными, а иначе это приведет к дискинезии желчевыводящих путей, т. е. разбалансировке в сокращении и расслаблении сфинктеров желчного пузыря. Также на это влияет психологические аспекты. Ученые уверены, что такой диагноз является психосоматическим.
Конечно, это не единственная функция желчи, но остальные не относятся к низкоуглеводному питанию, поэтому я их не затрону в статье.
Как образуются камни и воспаление в желчном пузыре
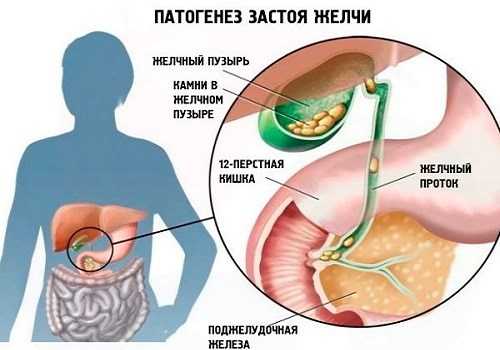
Если потребление пищи не регулярное и/или в ней мало жирного компонента, то нормального оттока желчи не происходит в виду того, что нет раздражителя и стимула. Когда это длится годами, то происходит застой желчи, в результате чего выпадает осадок, который со временем сгущается, на него оседают кристаллы кальция, холестерина, пигментов и других компонентов желчи.
Можно сказать, что в желчном пузыре образуется некое болото, которое начинает цвести. Ко всему может присоединиться инфекция и вызвать воспаление стенки. Чаще всего инфекция носит хронический характер. И так за несколько десятков лет формируется хронический калькулезный холецистит.
Как влияет низкоуглеводное питание на здоровый желчный
Если у вас никогда не было проблем с желчным пузырем, но при этом вы избегали жирной пищи, якобы соблюдая правильное питание, то с переходом на новый тип питания у вас могут временно возникнуть определенные проблемы.
Если вы никогда не делали УЗИ печени и желчного пузыря, то вы могли не знать, что у вас имеется густая желчь, которая может быть виде сгустка или сладжа. Это еще не камень, но уже близко к этому.
Если такое имеется, то при увеличении в рационе жиров начнется активная стимуляция сокращения желчного пузыря и оттока желчи. Так вот, эта густая жидкость может выходить с трудом, вызывая боль в правом подреберье, которая будет сопровождаться учащением стула или даже поносом. Это происходит, потому что сгусток преодолевает узкий сфинктер и холедох, и изливающая желчь начинает раздражать слизистую кишечника стимулируя перистальтику. Также может возникнуть горечь во рту, тошнота и снижение аппетита.
Но могу вас успокоить, что это не на долго. Через несколько дней, максимум неделю,все симптомы пройдут, при условии, что вы продолжите питание. Я рекомендую при таких болях пить спазмолитики (но-шпа, папаверин), чтобы расслабить сфинктеры и холедох. У меня лично была такая ситуация, которая разрешилась на 3-4 день, пила но-шпу для облегчения боли.
Если боли очень сильные и не купируются препаратами, то лучше обратиться к очному врачу и пройти обследование. Возможно вы взяли слишком быстрый старт. Также удостоверьтесь, что у вас нормальная кислотность желудка, а не пониженная. Для этого нужно делать РН-метрию желудочного сока.
После того, как желчный пузырь в буквальном смысле промоется новой порцией жидкой желчи, самочувствие значительно улучшится. И в дальнейшем при нормальном потреблении жиров повторные сладжи не будут образовываться. Можно сказать, что данный тип диеты способствует профилактике проблем с желчным.
Что делать, если уже есть камни и воспаление
Наличие камней и воспаления не является строгим противопоказанием для перехода на низкоуглеводное питание. Однако, если вы находитесь в периоде обострения холецистита, то лучше сначала поправить здоровье, а уже потом потихоньку переходить.
Многое зависит от размера камней. Хуже, если у вас мелкие камешки, более благоприятнее, если камень один и он большой. Дело в том, что при переходе на такой тип питания поток желчи неминуемо будет двигать эти камни и при мелких камнях может произойти смещение.
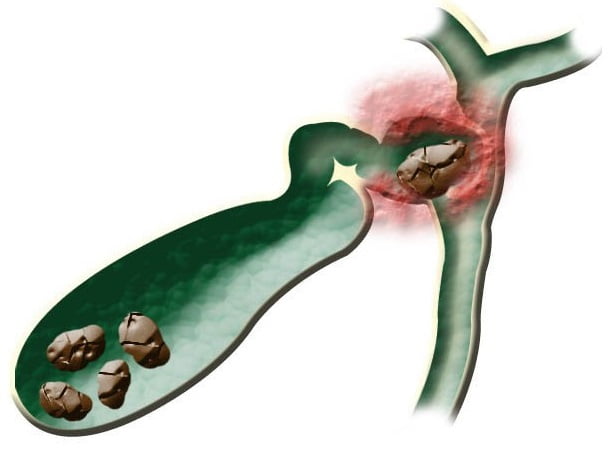
Хорошо, если камешек благополучно проскользнет через холедох в кишечник, но бывает так, что он застревает, вызывая обтурационную желтуху, которая требует оперативного вмешательства. С большим камнем такое не произойдет, он не сможет попасть в желчный проток и закрыть его.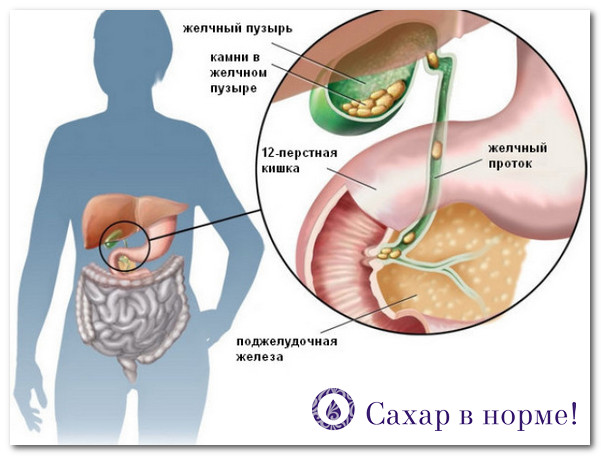
Смещение камней во многом зависит от количества жира в рационе и скорости потока желчи. Поэтому в этом случае я всегда рекомендую начинать постепенно и прислушиваться к своему организму. Не во всех случаях происходит закупорка, чаще всего ничего не происходит или же мелкие камни и песок могут с небольшой болью покидать желчный пузырь. В этом случае я рекомендую прием спазмолитиков, чтобы не препятствовать этому. А параллельно с диетой я назначаю Урсофальк или Урсосан.
Такое питание препятствует образованию новых камней, а также избавлению от мелких камешек и песка. Да, определенная доля риска есть, но если вы не решитесь, то проблема будет только нарастать. В любом случае решать вам.
Когда у человека нет камней, но имеется хронический холецистит, данная диета тоже может подойти. Если у вас нет обострения, то вы можете потихоньку переходить, наблюдая за своими ощущениями. Низкоуглеводная диета с высоким или нормальным потреблением жира не способствует воспалению, а даже наоборот, профилактирует его возникновение.
Удаленный желчный пузырь и НУ питание
Есть такие пациенты, у которых уже удален желчный пузырь, но которые не прочь попробовать новый рацион. Как быть в этом случае? Я скажу, что абсолютных противопоказаний к этому тоже нет. Единственное, что нужно этим людям, так это более частое дробное питание и возможно меньше жирового компонента, чем тем, у кого желчный пузырь на месте.
Поскольку желчи собираться уже некуда, то она свободно изливается в просвет кишечника. Поэтому во избежании раздражении слизистой потребуется частое питание 5-6 раз в сутки. А чтобы желчи не было слишком много, то таким пациентам я советую поупражняться в подборе количества жиров в рационе. В таком случае увеличивается доля углеводов, но за счет овощей и некоторых фруктов или ягод.
Какого-то единого рецепта на этот счет не существует, поскольку все мы очень разные и только вы сами знаете себя лучше всех. На этом у меня все. Если есть вопросы по теме, то с радостью отвечу.
Жмите кнопки социальных сетей, чтобы разослать информацию друзьям и близким. До новых встреч!
С теплотой и заботой, эндокринолог Лебедева Диляра Ильгизовна
С теплотой и заботой, эндокринолог Лебедева Диляра Ильгизовна 

Развитие холецистита у больных сахарным диабетом связано с ослаблением двигательной функции желчного пузыря, изменением состава желчи. Вначале симптоматика сходна с другими заболеваниями ЖКТ и может выдавать себя лишь горечью во рту. Своевременная диагностика и помощь больному помогут избежать многих проблем. О причинах развития холецистита, его симптомах у диабетиков, опасности патологии, а также ее лечении читайте далее у нас в статье.
Причины развития холецистита при сахарном диабете
Заболевания желчного пузыря встречаются в 1,5 раза чаще у пациентов с сахарным диабетом, чем у людей с нормальным обменом углеводов. Это объясняется несколькими общими фоновыми состояниями:
- ожирение;
- переедание, склонность к жирной пище;
- распространенный атеросклероз;
- злоупотребление алкоголем;
- гиподинамия.
Особенно часто одновременное обнаружение холецистита и диабета встречается при 2 типе болезни. У пациентов из-за нарушения реакции тканей на инсулин повышается содержание глюкозы в крови. Это оказывает разрушающее влияние на стенки сосудов и нервных волокон. Развивается висцеральная форма нейропатии.
В отношении желчного пузыря это означает, что его стенка теряет способность к эффективным сокращениям. Застой желчи нарушает ее текучесть, способствует формированию камней. Присоединившаяся инфекция вызывает воспалительный процесс – холецистит.
Вторая группа причин связана с обменом холестерина. В крови возрастает уровень липопротеинов низкой плотности и снижается содержание комплексов с высокой. Последние имеют защитную роль, препятствуют формированию холестериновых бляшек и камней.
Именно липопротеины высокой плотности переносят жиры из артерий, желчного пузыря в печень. Там из холестерина образуются жирные кислоты, легко выводящиеся из организма. Из-за нарушений жирового обмена желчь приобретает литогенные (камнеобразующие) свойства.
К дополнительным факторам относятся:
- нарушение кровообращения в стенке желчного пузыря;
- снижение двигательной активности желчных протоков;
- отложение жиров в печени;
- сниженная реакция желчевыводящих путей на холецистокинин (гормон образуется в кишечнике при поступлении пищи, стимулирует выброс желчи).
Рекомендуем прочитать статью об УЗИ поджелудочной железы ребенку. Из нее вы узнаете о показаниях к проведению УЗИ поджелудочной железы ребенку, подготовке и проведении исследования, а также о нормах в показателях, отклонениях и их причинах.
А здесь подробнее об аденоме паращитовидной железы.
Симптомы заболевания
Течение холецистита на фоне диабета имеет особенности:
- слабо выражен болевой синдром, чаще ощущается тяжесть в подреберье справа после обильного приема пищи, острых, чрезмерно жирных блюд, алкоголя;
- бывают малосимптомные формы – горький привкус во рту, подташнивание, кишечный дискомфорт;
- длительный холецистит приводит к снижению аппетита, нарушению сна, депрессивным состояниям, повышенной утомляемости, потливости, нервозности.
У диабетиков имеется склонность к вялым сокращениям желчных путей, а не к их спазму. Поэтому боль может отсутствовать полностью. Больные поздно обращаются к гастроэнтерологу, так как неприятные ощущения не доставляют особого беспокойства. Имеющийся неприятный привкус, сухость и горечь во рту связывают с применением медикаментов. Часть симптоматики характерна для проявлений диабета.
При возникновении застойных явлений уменьшается поступление желчи в просвет кишечника. В таких случаях возможно появление желтоватого окрашивания кожи и склер глаз, зуд. Моча и кал светлеют, печень увеличивается.
Наличие холецистита нарушает работу печени, вызывает ухудшение течения сахарного диабета. Труднее становится поддерживать нормальные значения глюкозы в крови, чаще возникают перепады уровня сахара.
В чем опасность острого калькулезного холецистита
При внезапной остановке оттока желчи из-за перекрывания протока камнем развивается острое воспаление. Оно характеризуется приступом боли, рвотой, лихорадкой. Провокатором обострения бывает стресс, обильная еда, алкогольные напитки, жирные блюда.
У пациентов с диабетом острый калькулезный (вызванный камнем) холецистит имеет чаще всего осложненное течение. Стенка желчного пузыря может нагнаиваться, разрушаться, через образованный дефект желчь поступает в брюшную полость. Последствиями болезни бывают:
- перитонит (воспаление брюшины);
- абсцесс (гнойник) под печенью;
- острый панкреатит, панкреонекроз (воспаление с последующим разрушением тканей);
- механическая желтуха (перекрыт отток желчи);
- свищ, соединяющий протоки с кишечником.
Тяжелым состоянием, характерным для сахарного диабета, является газовая гангрена (омертвение) желчного пузыря. Она вызвана микробами, которые в среде, богатой сахаром, образуют пузырьки газа. Ей может предшествовать эмпиема – пузырь полностью заполняется гноем. Все эти осложнения требуют немедленной операции.
Диагностика нарушений работы желчного пузыря
Учитывая большое количество бессимптомных форм холецистита, необходимо диабетикам проходить УЗИ органов брюшной полости минимум раз в год. Особую важность этот метод приобретает при сочетании диабета и ожирения. К типичным изменениям желчевыводящей системы (холецистопатия) относятся:
- растянутый желчный пузырь с вялыми сокращениями;
- наличие камней, сгустков желчи;
- увеличенная печень с признаками жировой дистрофии (работающие клетки замещаются жировыми).
УЗИ органов брюшной полости
Для исследования тонуса и двигательной функции, ритмичности работы желчного пузыря проводится зондирование. Оно также помогает разгрузке органа, облегчает состояние пациента.
В биохимическом анализе крови повышены трансаминазы, холестерин и уровень триглицеридов, комплексов низкой и очень низкой плотности, липопротеины высокой плотности ниже нормы.
Лечение холецистита при диабете
При наличии камней, а особенно осложненного течения калькулезного холецистита, помочь может только операция. Ее проведение при сахарном диабете связано с рисками тяжелых гнойных осложнений. Поэтому чаще всего рекомендуется при возможности проводить удаление желчного пузыря с помощью эндоскопа.
Если камни отсутствуют, то применяют антибиотики, ферменты (Креон, Панзинорм), вводят внутривенно Реамберин. Если нет осложнений, то в комплекс лечения включают травы с легким желчегонным эффектом (календула, ромашка, мята, тысячелистник).
После того, как воспалительный процесс затих, назначают раз в неделю тюбажи. Для их проведения больной принимает раствор с горькой солью, ксилитом. После этого ему нужно на 1-1,5 часа лежать на теплой грелке, подложенной под правый бок.
Для профилактики застоя желчи рекомендуется санаторно-курортное лечение:
- прием минеральной воды;
- электрофорез;
- ультразвук;
- воздействие синусоидально-модулированными токами;
- настои из желчегонных трав (бессмертник, пижма, крапива, шиповник);
- лечебная физкультура;
- терренкур (прогулки на свежем воздухе);
- массаж;
- жемчужные ванны;
- рефлексотерапия.
Минеральная вода при холецистите
Питание для облегчения состояния
Одной из причин обострения холецистита являются большие перерывы в приемах пищи и переедание. Поэтому с лечебной целью рекомендуется питание не менее 6 раз в день дробными порциями. В диете соблюдают все ограничения, как и при сахарном диабете (сладости, мучное, жирное мясо). Более строгий запрет вводится в отношении жареных и острых блюд, пряной пищи, алкоголя.
Исключаются из рациона на период обострения:
- газированные напитки вне зависимости от содержания сахара;
- желток яиц;
- свежие овощи, фрукты;
- орехи;
- бобовые;
- перловая, пшенная, ячневая каша;
- навары.
Блюда должны готовиться только отварными. Разрешены овощные супы, каши, нежирное мясо и рыба. Творог едят протертым или в виде суфле с жирностью не более 2 процентов. Возможно употребление кисломолочных напитков, некрепкого чая, цикория. После затихания воспаления в рационе должны присутствовать салаты, заправленные растительным маслом, винегрет, тушеные овощи, фруктовые и ягодные соки.
Рекомендуем прочитать статью о сахарном диабете у женщин. Из нее вы узнаете о первых признаки сахарного диабета, симптомах патологии, нормах сахара в крови у женщин и отклонениях, а также о лечении сахарного диабета, его профилактике.
А здесь подробнее о заболевании остеопороз.
Развитие холецистита у диабетиков связано с ослаблением двигательной функции желчного пузыря, изменением состава желчи. Симптоматика чаще бывает стертой, возникает кишечный дискомфорт, горечь во рту. При образовании камней они могут перекрыть отток содержимого пузыря, что вызывает гнойно-воспалительные осложнения.
Для диагностики болезни рекомендуется не реже раза в год проходить УЗИ. Для лечения назначают антибиотики, ферменты, введение растворов, фитотерапию. Показаны физиопроцедуры после обострения. Для улучшения оттока желчи необходимо лечебное питание.
Полезное видео
Смотрите на видео о холецистите и других заболеваниях желчного пузыря:
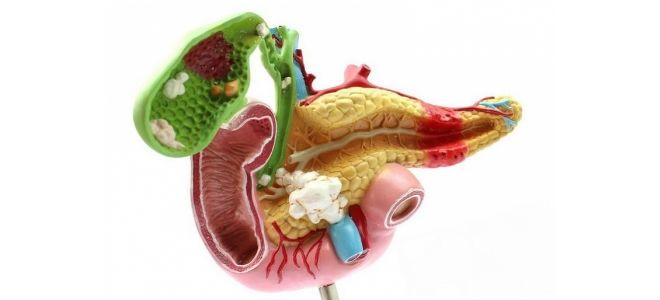 Поджелудочная и желчный пузырь — органы, тесно взаимосвязанные анатомически и функционально. Они расположены в непосредственной близости друг от друга и имеют общий проток, открывающийся через сфинктер Одди в просвет двенадцатиперстной кишки (ДПК). Без их синхронной работы процесс пищеварения нарушается. Это приводит к сбоям в переваривании пищи и воспалительным процессам в обоих органах. Влияние желчного пузыря при образовании в нем конкрементов или развитии воспалительного процесса на поджелудочную велико: нарушается отток желчи, может прекратиться отхождение панкреатического сока. Возможно попадание желчи в проток железы с выраженным воспалением в ней.
Поджелудочная и желчный пузырь — органы, тесно взаимосвязанные анатомически и функционально. Они расположены в непосредственной близости друг от друга и имеют общий проток, открывающийся через сфинктер Одди в просвет двенадцатиперстной кишки (ДПК). Без их синхронной работы процесс пищеварения нарушается. Это приводит к сбоям в переваривании пищи и воспалительным процессам в обоих органах. Влияние желчного пузыря при образовании в нем конкрементов или развитии воспалительного процесса на поджелудочную велико: нарушается отток желчи, может прекратиться отхождение панкреатического сока. Возможно попадание желчи в проток железы с выраженным воспалением в ней.
Где находится поджелудочная железа и желчный пузырь?
Поджелудочная железа (ПЖ) находится забрюшинно, поэтому пропальпировать при осмотре ее не удается. В проекции на переднюю стенку живота она отображается над пупком на 5−10 см, тело смещено влево от срединной линии, хвост уходит в левое подреберье. Железа располагается почти горизонтально, головка внизу охватывается петлей двенадцатиперстной кишки в виде подковы, сверху непосредственно граничит с желудком (отделена от него брюшиной), хвост направлен влево, изогнут вверх и соприкасается с селезенкой и углом поперечно-ободочной кишки.
Справа граничит с печенью, снизу — с тонкой и частью поперечно-ободочной толстой кишки, сзади — с левым надпочечником и частью левой почки. ПЖ тесно прилежит к задней брюшной стенке на уровне последних грудных и первых поясничных позвонков.
Только в положении на спине поджелудочная железа оказывается под желудком.
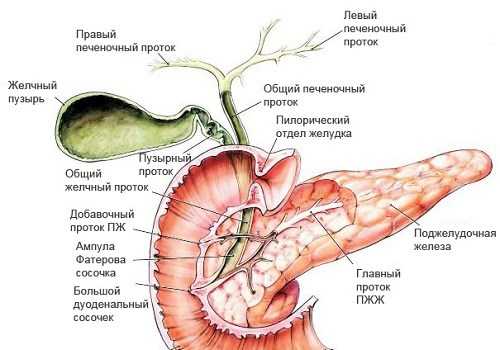
Желчный пузырь (ЖП) располагается в правом подреберье брюшной полости под печенью, в специальном углублении. Он связан с печенью тонкой соединительной тканью. Находится чуть правее ДПК. Имеет форму груши: его широкая часть (дно) выходит из-под печени, а узкая (шейка) плавно переходит в пузырный проток длиной 3−4 см, соединяющийся с печеночным, образуя холедох. Далее соединяется с вирсунговым протоком ПЖ, а в некоторых случаях самостоятельно открывается в просвет ДПК. ЖП имеет также выход в ободочную кишку.
Функции поджелудочной железы и желчного пузыря в организме
Функции, которые выполняют ПЖ и ЖП, направлены на максимальное переваривание поступающей пищи. Роль этих органов в процессе пищеварения различна, но их общая деятельность предполагает расщепление компонентов пищи и обеспечение организма необходимыми веществами и энергией.
Поджелудочная железа в силу своего строения предназначена для синтеза панкреатического сока, в состав которого входит 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры,
- протеаза — белки,
- амилаза — углеводы.
Эти энзимы продуцируются в неактивном виде. Их структура изменяется под воздействием энзима двенадцатиперстной кишки — энтерокиназы. Она выделяется при попадании пищевого комка из желудка и становится активной, в свою очередь, в присутствии желчи, превращая трипсиноген (протеаза) в трипсин. При его участии активируются и другие ферменты ПЖ, которые поступают в просвет кишки при попадании туда пищи.
Желчь является катализатором для ферментов ПЖ и ДПК. Качественный состав и количество выделяемых энзимов зависят от употребляемой пищи.
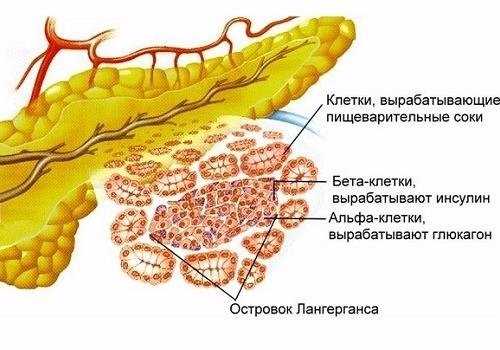
В сутки ПЖ вырабатывает 1,5−2 л поджелудочного сока. По мелким протокам ацинусов (островков, состоящих из железистых клеток, имеющих свои протоки и сосуды) секрет поступает в более крупные выводные каналы, по которым вливается в главный — вирсунгов — проток. Через него вливается в тонкую кишку небольшими порциями. Необходимое количество панкреатического секрета регулируется сфинктером Одди.
Основные функции ЖП:
- накопление желчи, вырабатываемой печенью,
- осуществление и контроль ее поступления в ДПК.
Желчь вырабатывается печенью постоянно. А также непрерывно она поступает в печеночный проток и ЖП. В пузыре может скапливаться до 50 мл желчи (это его объем), которая при необходимости, благодаря сокращению мышечных стенок, поступает через выводящий и общий желчный канал в ДПК. Функциональной особенностью желчного пузыря является способность концентрировать желчь таким образом, чтобы в его пространстве в 50 мл ее накапливалось в высококонцентрированном виде соответствующей объему в 1 л и более.
Желчь и желчные пигменты участвуют в расщеплении и усвоении липидов. Выход содержимого ЖП связан с процессом пищеварения и контролируется вегетативной нервной системой: орган получает сигнал о поступлении в ДПК пищевого комка (химуса) и сокращается, выбрасывая секрет в проток. Это происходит в ответ на жирную пищу. В противном случае при непрерывном поступлении в кишечник (при отсутствии пищи и кишечного содержимого), слизистая органа повреждалась бы под агрессивным воздействием кислот.
ЖП не является незаменимым органом: после его резекции функции накопления желчи выполняет ДПК.
Как связан желчный пузырь с поджелудочной железой?
Желчный пузырь связан с ПЖ анатомически и функционально.
Анатомически протоки ПЖ (вирсунгов и добавочный — санториниев, который располагается в головке ПЖ и может соединяться с главным либо быть самостоятельным) и холедох (проток желчного пузыря) впадают в просвет ДПК. Существует несколько вариантов их конечного расположения:
- 1 тип — 55%: вирсунгов и общий желчный объединяются в общую ампулу,
- 2 тип — 33%: протоки сливаются в один вблизи ДПК без образования ампулы,
- 3 тип — 4%: каналы не объединяются,
- 4 тип — 8%: сливаются на большом расстоянии от фатерова соска.
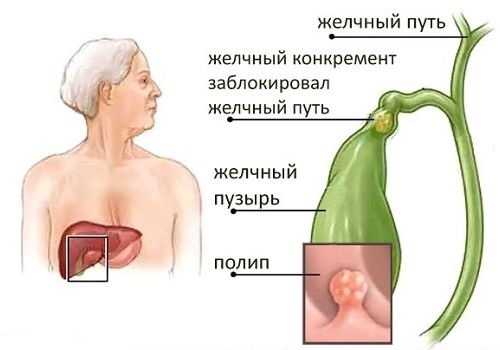
Особенно связь между органами выражена при первом типе строения протоков, когда они соединяются в один общий с образованием ампулы, куда поступают и поджелудочный сок, и желчь одновременно. Такое строение чаще приводит к патологии, поскольку общий проток может обтурироваться камнем, опухолью, перекрываться полипом, прекращая выход содержимого в кишечник.
Существует и тесная функциональная связь этих органов. Переваривание пищи происходит при непосредственном участии поджелудочного сока, содержащего ферменты. Именно они расщепляют углеводы, жиры и белки на более простые составляющие, которые всасываются в кровь и участвуют в дальнейших процессах жизнедеятельности человека. Стимулируют выделение панкреатического секрета желчные кислоты, входящие в состав желчи. В свою очередь, выход желчи в просвет кишечника регулируется гуморальным и нервным путем.
Энзимы поступают в канал ДПК в неактивном виде. Для их полноценной деятельности необходима энтерокиназа — фермент, вырабатываемый клетками стенки тонкой кишки. Активной она становится под воздействием желчных кислот, выбрасываемых ЖП в ответ на сигналы вегетативной нервной системы при поступлении химуса (пищевого комка) в просвет ДПК. Процесс переваривания пищи не может происходить без секрета ПЖ или желчи. Любое нарушение в их синтезе или поступлении в ДПК приводит к заболеваниям органов пищеварения и тяжелым осложнениям. Патология в одном из этих органов может влиять на развитие изменений в другом.
Заболевания желчного пузыря
К болезням ЖП относятся следующие патологии:
- воспалительный процесс – холецистит,
- образование конкрементов в просвете пузыря — желчнокаменная болезнь,
- нарушение моторики протоков — дискинезия,
- полипы,
- злокачественные новообразования,
- паразитарные болезни (лямблиоз, описторхоз, фасцилез).

Любой патологический процесс в ЖП сопровождается воспалением — холециститом.
Конкременты, которые образуются в просвете ЖП, состоят из холестерина и солей кальция, связанных между собой билирубином. Камень, полип или опухоль могут заблокировать пузырный проток, что приведет не только к развитию желчной колики, но и может вызвать острый панкреатит.
Патологии поджелудочной железы
Поджелудочная железа чаще всего подвержена воспалительным процессам, которые, в свою очередь, при гибели клеток органа могут вызвать нарушение выработки гормонов (в том числе — инсулина) и развитие сахарного диабета.
Помимо этого, диагностируются:
- кисты,
- полипы,
- абсцессы,
- злокачественные новообразования или поражение метастазами из соседних органов.
У каждого заболевания существуют определенные причины и провоцирующие факторы риска. Во многих случаях к патологии ПЖ приводят изменения в желчном пузыре. Иногда выраженное воспаление с тотальной гибелью клеток паренхимы ПЖ (панкреонекроз) вызывает отек железы, который может сдавливать общий с ЖП проток. К воспалению в стенках желчного пузыря в связи со сдавлением или деформацией общего протока, застоем желчи или нарушением кровообращения в тканях ПЖ могут привести:
- опухоль,
- киста,
- кальцификат.
Как диагностировать и различить патологии?
Патологии ПЖ и желчного пузыря по своим клиническим симптомам имеют много общего. При панкреатите, как и при воспалении в ЖП, может болеть в правом подреберье. Боли становятся интенсивными после нарушения диеты и употребления жирной, острой, жареной пищи, алкоголя, даже в небольших количествах.
Физические нагрузки и стрессы тоже могут вызвать дискомфорт и боли в подреберьях с иррадиацией в руку, плечо, поясницу, при панкреатите они становятся опоясывающими.

Появляются диспепсические проявления:
- тошнота,
- рвота,
- изжога,
- отрыжки,
- метеоризм.
Возникает симптоматика астенического синдрома:
- резкая слабость,
- утомляемость,
- плохой сон,
- отсутствие аппетита.
Дифференцировать обострение хронического воспалительного процесса в железе и ЖП иногда сложно из-за схожести клинической картины, которую можно при определенном анамнезе связывать с каждым из органов пищеварения. Особенностями при панкреатите являются:
- панкреатический понос — жирный сероватого цвета частый стул со зловонным запахом и остатками непереваренной пищи (одно из первых проявлений болезни),
- многократная рвота, не приносящая облегчения,
- боли различной локализации.
Патология ЖП, помимо перечисленных признаков, проявляется билиарной гипертензией, вызванной застоем желчи. Проявляется:
- желтушностью кожных покровов и слизистых,
- зудом кожи,
- увеличением селезенки, а в дальнейшем синдромом гиперспленизма (анемия, лейкопения, тромбоцитопения),
- асцитом в тяжелых случаях без лечения.

Клинических проявлений для уточнения пораженного органа недостаточно. Пациента нужно обследовать детально, проверить функции желчного пузыря и ПЖ. Для исключения объемных процессов требуется проверка состояния органа с помощью функциональных исследований:
- УЗИ,
- МРТ,
- КТ,
- спленопортография – рентгенография сосудов портальной системы с контрастом,
- допплерография сосудов печени.
Эти методы позволяют определить состояние паренхимы и границ ПЖ, стенок, наличие конкрементов, полипов, других образований в ЖП.
Лабораторные исследования включают целый ряд показателей, которые необходимо проверять для уточнения диагноза:
- общеклинический анализ крови,
- кровь на сахар,
- диастаза мочи и крови,
- билирубин (общий, прямой, непрямой),
- общий белок и его фракции,
- холестерин, щелочная фосфатаза,
- коагулограмма.
Врач индивидуально назначает конкретные обследования с учетом жалоб, анамнеза, объективного статуса и тяжести состояния, в котором обратился пациент. На основании полученных данных назначаются лекарственные средства или решается вопрос о других методах лечения.
Какое влияние оказывают органы друг на друга?
Поскольку органы пищеварительной системы тесно связаны между собой, патология любого из них не может протекать изолированно. Особенно это касается желчнокаменной болезни — холелитиаза, которая по своей распространенности в последние годы не уступает болезням сердца. При обтурации общего протока камнем происходит скопление большого количества панкреатического секрета и желчи не только в общих протоках, но и в мелких каналах ПЖ. Давление в них резко повышается, поскольку печень и ПЖ продолжают функционировать и производить поджелудочный сок и желчь. Мелкие и хрупкие протоки ПЖ разрываются, их содержимое поступает в паренхиму органа. Одновременно повреждаются клетки ткани и близлежащие сосуды. При травме (разрыве протоков) ферменты активируются, в паренхиме начинается процесс самопереваривания железы — развивается панкреатит, который может осложниться массивным панкреонекрозом. Одновременно воспаляются стенки ЖП, приводя к холециститу, застою желчи, гиперспленизму, асциту.
Поэтому при первых симптомах, даже невыраженных и, как кажется, незначительных нельзя заниматься самолечением и применять народные методы. Необходимо немедленно обращаться к специалисту.
Как будут работать органы в случае резекции одного из них?
Желчный пузырь – вспомогательный орган, поэтому при патологических образованиях или выраженном воспалительном процессе (флегмонозном или гангренозном холецистите), который сопровождается панкреатитом, показана холецистэктомия. В противном случае это вызовет развитие панкреонекроза – жизнеугрожающего состояния с неблагоприятным прогнозом. Чем раньше проведена операция, тем меньше риск развития панкреатита. Функции ЖП принимает двенадцатиперстная кишка: вырабатываемая печенью желчь, поступает в ее просвет. Это происходит постоянно, по мере выработки желчи, а не в момент приема пищи. Поэтому поражается слизистая ДПК, происходит расстройство микрофлоры в толстом кишечнике, что приводит к нарушениям стула (запору или поносу), может развиться панкреатит.
При удалении ПЖ или ее пораженной части назначается заместительная терапия: пациент принимает сахароснижающие препараты при имеющемся сахарном диабете или ферменты. Дозировка определяется эндокринологом или гастроэнтерологом индивидуально в каждом случае. Прием этих лекарств необходим на протяжении длительного времени (месяцы, годы, иногда — всю жизнь). Помимо медикаментозной терапии, человек должен соблюдать жесткую диету: стол № 9 — при сахарном диабете, стол № 5 — при панкреатите.
Во избежание тяжелых последствий и пожизненного приема препаратов со строгой диетой нужно беречь здоровье, отказаться от вредных привычек и вовремя обращаться к врачу.
Тест: на определение риска сахарного диабета 2 типа