С перемещением камня из желчного пузыря в холедох не развивается

Холедохолитиаз, как самостоятельное заболевание или частое осложнение ЖКБ, характеризуется наличием камней в общем желчном протоке. Причиной их появления в холедохе становится широко распространенная желчнокаменная болезнь и состояние после ее хирургического лечения – холецистэктомии. Патология протекает бессимптомно, отзываясь болью под правым ребром и желтухой при перемещении камней. Лечение заключается в очищении желчевыводящих путей от конкрементов при помощи операции. Консервативная терапия имеет исключительно поддерживающий характер.
Причины появления камней
Желчный пузырь и протоки образуют единую систему, по которой могут легко перемещаться конкременты. Миграция камней из больного органа является основной причиной развития холедохолитиаза. Природу происхождения образований выдает их окрас желтого цвета и острые грани. В редких случаях конкременты перемещаются через внутренний свищ между пузырем и желчным протоком.
Первичные конкременты, изначально сформированные в холедохе, коричневого цвета. Они имеют пигментный состав и появляются после удаления желчного пузыря. Способствует резидуальному (постоперационному) камнеобразованию сужение протока с последующим инфицированием желчи. Другими причинами развития холедохолитиаза является:
- киста холедоха – расширение желчного протока, в котором скапливается и застаивается желчь;
- холангит – воспаление внутренней оболочки желчевыводящих путей;
- дискинезия желчевыводящих путей по гипокинетическому типу;
- болезнь Кароли провоцирует появление камней во внутрипеченочных протоках;
- глистные и паразитарные инвазии.
Как известно, образование камней – длительный процесс. Поэтому если камни обнаружили в течение 3 лет после холецистэктомии, это конкременты, которые были пропущены в ходе операции по удалению желчного пузыря. Рецидивные экземпляры появляются спустя годы после хирургического вмешательства.
Причиной нарушения функциональности билиарного тракта и камнеобразования может стать холедохоэктазия. Это патологическое расширение стенок желчного протока, их растяжение. Деформация холедоха появляется после операции или в ходе длительного течения желчекаменной болезни.
Провоцирующие факторы
Резидуальный холедохолитиаз, когда появление камней расценивается, как рецидив желчнокаменной болезни, может спровоцировать «поведение» больного. Считая, что болезнь уже позади, человек отказывается от диеты и принципов дробного питания. Но отсутствие желчного пузыря меняет работу билиарного тракта, и протоки со сфинктерами не справляются с нагрузкой.
В результате неправильное питание приводит к застойным явлениям и воспалению. Желчь задерживается в холедохе и становится отличной средой для размножения патогенной микрофлоры. Желчный секрет уже имеет измененный состав, поэтому постепенно образуются новые конкременты.
Способствует развитию холедохолитиаза и малоподвижный образ жизни. По сути, во время выполнения физических упражнений в действие приходят не только мышечные волокна скелетной мускулатуры, но и стенки билиарного тракта, кишечника. Усиливается их моторика, что улучшает выведение желчи и перистальтику.
Основные симптомы
В отличие от желчного пузыря, в холедохе камни не стоят на месте. Если образования маленьких размеров, они не вызывают клинических проявлений. Конкременты выходят с током желчи в 12-перстную кишку, не вызывая боли и раздражения слизистой пищеварительного тракта.
В случае появления конкрементов средних размеров, которые способны частично или полностью перекрыть проток, холедохолитиаз переходит в стадию обострения с характерными для этого состояния симптомами:
- тупой болью, распространяющейся на область желудка и правого подреберья;
- тошнотой, рвотой без желчи, которая не приносит облегчения;
- повышением температуры тела с ознобом.
Болевой приступ при холедохолитиазе может сохраняться в течение суток, после чего исчезать и сменяться признаками желтухи:
- желтизной кожи и склер;
- кожным зудом;
- изменением цвета мочи на темный;
- осветлением кала;
- язык обложен коричневым налетом.
Живот не напряжен, но при пальпации болезненный. Желтуха носит непостоянный характер, ее выраженность то нарастает, то становится менее заметной. Этот симптом при холедохолитиазе имеет различное течение и классифицируется на несколько клинических форм:
| Разновидность | Проявления |
| Желтушно-болевая | Классический вид с характерной болью, тошнотой, рвотой, желтухой и гипертермией (лихорадочным состоянием). |
| Желтушно-панкреатическая | Данный вид развивается при вклинивании конкремента в просвете сфинктера Одди чаще всего при его сужении после операции при появлении спайки или рубца в области круговой замыкательной мышцы. Клиника, сопутствующая желтухе, напоминает острый панкреатит – боль опоясывающего характера, сильная рвота с примесью желчи, тошнота. |
| Желтушно-холециститная | Если холедохолитиаз появился при желчном пузыре, перекрытие камнем протока может сочетаться с острым холециститом. |
| Желтушно-септическая | Тяжелое состояние, развивающееся при гнойном холангите, абсцессе печени или эмпиема желчного пузыря. При данной форме заболевание протекает на фоне сильной интоксикации организма. |
| Желтушно-безболевая | Постепенное усиление клинических проявлений желтухи без болевых ощущений. |
Безболезненную форму механической желтухи важно дифференцировать с опухолевыми процессами, клиника которых очень схожа с холедохолитиазом.
Возможные осложнения
Холедохолитиаз представляет большую опасность для здоровья человека. Оставлять без внимания болезнь нельзя. Затяжное течение патологии может стать причиной тяжелых осложнений:
- холангит – камни повреждают клетки, вызывая синтез активных ферментов воспаления;
- вторичный билиарный цирроз – поражение клеток печени;
- сильные боли в спине;
- билиарный панкреатит;
- парез кишечника.
Тотальная закупорка желчного протока сопровождается сильной интоксикацией. Камень нарушает отток желчи, она скапливается и растягивает холедох, что чревато разрывом стенки и развитием желчного перитонита.
Обследование при холедохолитиазе
Диагностика холедохолитиаза сопряжена с некоторыми сложностями. Если камни находятся в неподвижном состоянии, холедохолитиаз протекает бессимптомно, а в показателях биохимии крови значительных изменений не наблюдается. Лабораторные анализы имеют информативную ценность в момент обострения, вызванного миграцией камней.
Для постановки диагноза требуется ряд аппаратных исследованиях:
- УЗИ пузыря, печени и желчных протоков;
- камни с локализацией в холедохе не всегда видны на мониторе ультразвукового сканера, тогда пациенту рекомендуют пройти магнитно-резонансную томографию;
- ретроградная холангиопанкреатография – исследование имеет не только диагностическую, но и лечебную направленность, при помощи видеоэндоскопического оборудования врач имеет возможность не только получить точную картину изменений в билиарной системе, но и при необходимости удалить конкременты из желчных протоков;
- чрескожная чреспеченочная холангиография – обследование желчных протоков рентгеновскими лучами с применением контрастного вещества.
После анализа результатов всех исследований, устанавливается окончательный диагноз и подбирается тактика ведения больного.
Лечение заболевания
Основной целью терапевтических мероприятий при холедохолитиазе является очищение холедоха от конкрементов. Камни убирают в процессе эндоскопического обследования, в тяжелых случаях проводят лапароскопическую холедохолитотомию. Так называют оперативное вмешательство, в ходе которого вскрывают стенку холедоха, что устранить конкременты.
Но хирургические методики применяют не всегда. Небольшие камни выходят самостоятельно, а образования более 1,8 мм, сначала подвергают дроблению при помощи ударно-волновой терапии. Если курс проведен успешно, конкременты перемещаются в кишечник и выходят естественным путем.
Медикаментозная терапия
Для остановки прогресса холедохолитиаза, улучшения самочувствия, устранения симптомов, негативно влияющих на качество жизни больного, врач назначает прием лекарственных средств:
- при болезненности в животе – спазмолитические препараты;
- если присутствует воспаление и инфекция – антибактериальные средства;
- температуру снижают жаропонижающими препаратами;
- при диспепсических расстройствах – медикаменты из прокинетической группы;
- в случае появления дискомфорта и тяжести под правым ребром после еды – ферменты;
- если нарушен стул, назначают адсорбенты и пробиотики для восстановления микрофлоры кишечника.
Большое значение имеет диета. В случае лечения холедохолитиаза она является частью лечения. Дробное питание и употребление легкой пищи обеспечивает оптимальную нагрузку с целью профилактики обострения.
Народные методы
Рецепты с лекарственными растениями не принесут выздоровления. Народную медицину можно использовать только в качестве дополнения к основному лечению. Травы для приготовления целебного средства нужно подбирать осторожно. Несмотря на природное происхождение, натуральные компоненты могут вызвать аллергию, спровоцировать усиленное желчеотделение или обострить течение хронических заболеваний. Поэтому перед их применением следует посоветоваться с лечащим врачом.
Применение ромашки
Цветки лекарственного растения широко применяются в медицинской практике, благодаря противовоспалительному, обезболивающему и дезинфицирующему действию. При холедохолитиазе сухую ромашку пьют в виде отвара или заваривают, как чай. Для этого чайную ложку растения россыпью или пакетик с лечебным сырьем заливают стаканом кипятка и дают настояться 10 минут. Сахар в напиток не кладут, для вкуса можно добавить немного меда.
Лечебный напиток очень полезен для желчевыводящей системы и всего желудочно-кишечного тракта, но в больших количествах пить его не рекомендуется. Употребляя по 100 мл 2 раза в день, ромашковый чай поможет бороться с воспалением и станет хорошей профилактикой для предотвращения появления патологической реакции.
Применение расторопши
Это растение, в составе которого есть флавоноиды, признано отличным гепатопротекторным средством. Расторопша восстанавливает клетки печени, улучшает и стимулирует выведение желчи, поэтому применять его следует только после консультации врача. В качестве лекарственного сырья используют зрелые плоды растения. Из расторопши делают масло, сироп, экстракт, на ее основе производят фиточаи. Шрот, полученный при изготовлении масла, перемалывают в порошок и принимают его по 4 чайных ложки в день.
Применение овса
Злак используют для улучшения пищеварения и работы кишечника, а нормализация моторики улучшает функционирование билиарного тракта. В результате желчь выводится регулярно, а противовоспалительные компоненты лечебных средств на основе овса снижают риск развития воспаления. Для приготовления отвара понадобится 1,5 л воды и 200 г неочищенного овса. В кипящую воду опускают злак и томят на медленном огне 30 минут. После остывания целебный отвар процеживают и пьют по 100 мл ежедневно в течение 2 недель.
Прогноз и профилактика
Появление камней в желчевыводящих протоках или желчном пузыре всегда связано с обменными нарушениями. Полностью вылечить холедохолитиаз нельзя, остается только не допускать ухудшения состояния и бороться с рецидивами. При своевременном лечении можно избежать осложнений, в случае запущенности холедохолитиаза, возможно значительное ухудшение состояния из-за опасных последствий.
Рекомендаций, которые бы обеспечили стопроцентную профилактику заболевания, не существует. Если присутствуют изменения в составе желчи, камни будут появляться снова. Но минимизировать риски возможно, если придерживаться принципов правильного питания и вести активный образ жизни. По статистике, холедохолитиаз диагностируют у 25 % больных, перенесших холецистэктомию, поэтому врачебные назначения важно соблюдать безукоризненно.
Тема: Заболевания
желчевыводящих путей
1.Факторы
риска камнеобразования в желчном пузыре
(один ответ лишний):
уменьшение
концентрации
фосфолипидов в желчи
2.Хронический
калькулезный холецистит – показание
для:
плановой
операции
3.Осложнение
ЖКБ, требующее экстренного оперативного
вмешательства:
разлитой
желчный перитонит
4.При
остром и хроническом холецистите
противопоказано применение:
морфина
гидрохлорида
5.При
перемещении камня из желчного пузыря
в холедох возможно развитие (один ответ
лишний):
эмпиемы
желчного пузыря
6.При
остром калькулезном холецистите не
показана:
плановая
холецистэктомия
7.Интраоперационная
холангиография не показана:
при
одиночном крупном камне в пузыре и
наличии узкого холедоха
8.Распрстраненные
осложнения желчнокаменной болезни
(один ответ лишний):
рак
печени
9.Наиболее
частой причиной развития механической
желтухи является:
холедохолитиаз
10.Оптимальный
вид лечения холедохолитиаза у больных
с постхолецистэктомическим синдромом:
эндоскопическая
папиллосфинктеротомия
11.К
клиническим признакам острого холецистита
относятся (один ответ лишний):
положительный
симптом Воскресенского
12.Причиной
механической желтухи не является:
гемангиома
печени
13.Острый
холецистит обычно начинается с:
болей
в правом подреберье
14.Основной
метод исследования больных неосложненным
холециститом:
УЗИ
желчного пузыря
15.К
интраоперационным методам исследования
внепеченочных желчных путей относится
все, кроме:
внутривенной
холангиографии
16.Симптом
Курвуазье характерен для:
рака
головки поджелудочной железы
17.Желчекаменная
болезнь не осложняется:
внутрибрюшным
кровотечением
18.В
случае желчнокаменной болезни экстренная
операция показана:
при
перфоративном холецистите
19.При
протяженном стенозе устья холедоха
выполняют:
открытую
гепатикоеюностомию
20.Симптом,
отсутствующий при водянке желчного
пузыря:
желтуха
21.Типичным
для острого холецистита является
симптом:
Ортнера
22.Показанием
для эндоскопической ретроградной
холангиопанкреатографии не является:
паренхиматозная
желтуха
23.Приступ
печеночной колики возникает:
после
употребления жирной пищи
24.Ширина
холедоха в норме равна:
0,5-1,0
см
25.Оптимальный
метод лечения холедохолитиаза,
осложненного механической желтухой:
экстренное
эндоскопическое вмешательство
26.Камнеобразованию
в желчном пузыре способствует все,
кроме:
нарушения
функции вилочковой железы
27.Для
колики, вызванной холедохолитиазом, не
характерно:
симптом
Щеткина-Блюмберга в правом подреберье
28.Частым
признаком холедохолитиаза является:
желтуха,
холангит
29.Причиной
развития механической желтухи не может
быть:
конкремент
в области шейки желчного пузыря
30.Оптимальная
тактика при вколоченном камне большого
дуоденального сосочка:
эндоскопическая
папиллосфинктеротомия
31.При
остром гангренозном холецистите с общим
перитонитом показана:
экстренная
холецистэктомия открытым способом
32.Больной
с желтухой на фоне холедохолитиаза в
первую очередь нуждается:
в
ЭРПХГ с папиллосфинктеротомией и
литоэкстракцией
33.Характерным
лабораторным признаком острого
неосложненного холецистита является:
лейкоцитоз
34.Больному
с флегмонозным холециститом показано:
операция
при отсутствии эффекта от консервативной
терапии в течение 2-3 суток
35.Для
выявления холедохолитиаза не используется:
ФГДС
36.Для
клиники острого холангита не характерно:
жидкий
стул
37.При
желчнокаменной болезни плановая
холецистэктомия показана (один ответ
лишний):
у
больных флегмонозным холециститом
38.Механическая
желтуха у больных с острым панкреатитом
обусловлена:
сдавлением
холедоха тканью поджелудочной железы
39.Оптимальный
метод лечения хронического калькулезного
холецистита:
лапароскопическая
холецистэктомия
40.Нормальные
показатели билирубина крови:
8,55-20,52
мкмоль/л
41.Для
уточнения характера желтухи и причины
ее не используется:
УЗИ
желудка
42.К
осложнениям острого калькулезного
холецистита не относят:
цирроз
43.Перемежающаяся
желтуха вызывается:
вентильным
камнем холедоха
44.Больным
с неосложненным хроническим калькулезным
холециститом чаще всего выполняют:
лапароскопическую
холецистэктомию
45.Для
клиники острого обтурационного холангита
не характерно:
уменьшение
печени
46.Больным
с полипом желчного пузыря чаще всего
выполняют:
лапароскопическую
холецистэктомию
47.Показанием
к операции при полипе желчного пузыря
является:
вероятность
развития панкреатита
48.Для
клиники острого холангита характерно
(один ответ лишний):
жидкий
стул
49.Симптом
осложненного холедохолитиаза (один
ответ лишний):
симптом
Курвуазье
50.Больному
с перфоративным холециститом чаще
выполняется:
экстренная
открытая операция
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Холедохолитиаз – наличие в желчных протоках конкрементов, вызывающих нарушение желчеоттока. Симптомы холедохолитиаза определяются степенью перекрытия протока камнем и включают боль, желтуху, иногда повышение температуры тела. На начальных стадиях заболевание может проходить бессимптомно. Для постановки точного диагноза проводят УЗИ печени и желчного пузыря, холедохоскопию, эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию, МР-холангиопанкреатографию, оценивают биохимические пробы печени. Удаляют камни хирургическим путем либо эндоскопическим методом.
Общие сведения
Холедохолитиаз – это одна из форм желчнокаменной болезни, при которой камни образуются в холедохе или попадают туда из желчного пузыря. Конкременты в желчном пузыре – явление очень распространенное. Они встречаются приблизительно у трети женщин и у четверти мужчин на территории Европы и Северной Америки. Среди пациентов с желчнокаменной болезнью около 5-15% страдают холедохолитиазом. После удаления желчного пузыря риск холедохолитиаза увеличивается, но протекает он в таких случаях в основном бессимптомно. Важность этой проблемы также связана с частыми осложнениями, которые требуют неотложной помощи и создают риск для жизни пациента. Диагностику и лечение холедохолитиаза проводят в отделениях гастроэнтерологии и абдоминальной хирургии.
Холедохолитиаз
Причины холедохолитиаза
Основная причина холедохолитиаза – миграция камней небольшого размера из желчного пузыря в протоки. По статистике, данное явление провоцирует приблизительно 85% всех случаев заболевания. Перемещение конкрементов осуществляется за счет увеличения давления в желчном пузыре, усиления сократительной функции его стенок. Большое значение имеет размер камня: чем меньше конкремент, тем больше шансов, что он мигрирует в протоки.
Непосредственно в холедохе камни образуются приблизительно у 10-15% пациентов. Формируются они из-за воспаления протоков, их механических повреждений во время операции либо при инвазивном эндоскопическом обследовании. Также причиной может стать первичный склерозирующий холангит, кисты в желчных протоках, стриктуры, образовавшиеся после воспалительных заболеваний и манипуляций, глистные инвазии (гельминтозы).
В основе патогенеза холедохолитиаза лежит повышение давления в желчных протоках. В результате камень перемещается из одного отдела в другой, вызывая раздражение стенок, отек и дальнейшее перекрытие просвета холедоха. Если камень небольшой, а в холедохе и в области фатерова сосочка нет стриктур, он может самостоятельно выйти в просвет двенадцатиперстной кишки. В противном случае произойдет полная либо частичная закупорка желчного протока. В результате нарушается эвакуация желчи, холедох выше места закупорки расширяется, возникает воспаление, формируется благоприятная среда для роста бактерий.
Симптомы холедохолитиаза
Около 15% всех случаев холедохолитиаза протекают бессимптомно. Такое течение наблюдается у пациентов с удаленным желчным пузырем и в тех случаях, когда камни небольшого размера быстро эвакуируются из холедоха в двенадцатиперстную кишку, не вызывая закупорки, с которой связаны основные проявления заболевания.
Одним из первых симптомов холедохолитиаза является боль. Она носит глубокий висцеральный характер, частично напоминает боль при остром холецистите; может быть тупой, ноющей или достаточно резкой, с небольшими изменениями интенсивности. Боль локализуется в эпигастрии или в правом подреберье, часто отдает в спину. Когда камень опускается в область фатерова сосочка, болевой синдром может приобрести опоясывающий характер, как при остром панкреатите. Если в этом отделе камень не блокируется, он выходит в просвет двенадцатиперстной кишки, и все симптомы самостоятельно исчезают до следующего приступа.
Второй симптом холедохолитиаза – желтуха. Развивается она приблизительно через 12 часов после появления боли, иногда процесс может затянуться на сутки. При этом болевой синдром уменьшается или исчезает полностью. Особенность желтухи при холедохолитиазе – ее перемежающийся характер. Интенсивность желтизны кожи и слизистых то усиливается, то ослабевает. Это позволяет дифференцировать заболевание с раком головки поджелудочной железы, острыми вирусными гепатитами, лептоспирозом, которые тоже могут иногда протекать с выраженным болевым синдромом. При затяжном течении холедохолитиаза со значительной закупоркой протока у пациентов обесцвечивается кал, вплоть до ахолии, темнеет моча.
Осложняется холедохолитиаз холангитом, панкреатитом, при длительном течении – вторичным билиарным циррозом. При присоединении холангита (воспаления желчных путей), кроме основных симптомов, у больного наблюдается повышение температуры, признаки интоксикации (тошнота, рвота, сильная общая слабость). Иногда пациенты жалуются на интенсивную боль в спине. Панкреатит проявляется сильными болями с левой стороны либо болями опоясывающего характера, непрерывной рвотой, снижением перистальтики или полным парезом кишечника. В крови повышается уровень ферментов поджелудочной железы. Цирроз печени развивается долго, после частых рецидивов холедохолитиаза, осложнявшихся холангитом.
Диагностика холедохолитиаза
Для уточнения диагноза холедохолитиаза проводят ряд исследований. Начинают с УЗИ печени и желчного пузыря, биохимических проб печени. В анализе крови часто определяют повышенный уровень билирубина, щелочной фосфатазы. АЛТ, АСТ в большинстве случаев остаются в пределах нормы. Изменения в биохимическом составе крови могут быть незначительными, быстро приходят в норму, когда камень эвакуируется из просвета холедоха. При бессимптомном течении делают скрининговые исследования биохимии крови, при которых можно обнаружить периодические умеренные подъемы уровня билирубина и щелочной фосфатазы.

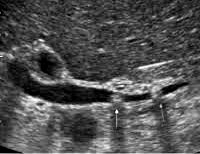
МРТ Т1 и МР-холангиография. Два конкремента в общем желчном протоке на фоне его расширения
Лабораторные данные далеко не всегда могут помочь в постановке диагноза или определить степень обтурации протоков. Поэтому для уточнения наличия холедохолитиаза целесообразно проводить другие исследования. УЗИ печени и желчного пузыря позволяет обнаружить расширение протоков, признаки застоя желчи, конкременты в просвете холедоха или желчного пузыря. Если это исследование не дало полной картины, дополнительно проводят ЭРХПГ. Преимущество данной методики в том, что можно одновременно осуществить операцию по удалению камня из протока.
Одним из методов уточнения диагноза холедохолитиаза является чрескожная чреспеченочная холангиография. В сложных случаях проводят МР-холедохопанкреатографию. Компьютерная томография (КТ) желчевыводящих путей используется редко, так как она недостаточно информативна в данном случае.

КТ органов брюшной полости. Плотный конкремент (красная стрелка) в расширенном общем желчном протоке (синяя стрелка)
Лечение холедохолитиаза
Наиболее часто при холедохолитиазе проводится экстракция конкрементов желчных протоков при РХПГ. Во время эндоскопии через сфинктер Одди вводят специальный баллонный катетер, который расширяет проток и дает возможность легко удалить камень. Если камень большой, проводят холедохотомию или сфинктеротомию. Методика ЭРХПГ позволяет удалить камень в 85% случаев. Конкременты размером больше 18 мм предварительно подвергают дроблению. Делают это с помощью механического литотриптора, методом лазерной либо магнитно-волновой литотрипсии. После дробления эффективность экстракции конкрементов желчных протоков при РХПГ повышается до 90%.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургическому вмешательству. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят холедохотомию или полное удаление желчного пузыря (холецистэктомию). Удалять желчный пузырь рекомендуют во всех случаях повторного возникновения холедохолитиаза. Консервативное лечение холедохолитиаза проводится редко, только в тех случаях, если оперативное вмешательство невозможно.
Прогноз при холедохолитиазе
В связи с тем, что холедохолитиаз часто дает осложнения, прогноз при этом заболевании довольно серьезный. Без своевременного лечения редко удается избежать обструкции, механической желтухи, холангита, в запущенных случаях — панкреатита и цирроза. Послеоперационные осложнения (особенно после классического открытого вмешательства) составляют около 15%, поэтому сейчас для лечения холедохолитиаза стараются чаще применять эндоскопическую и лапароскопическую методики.
После удаления камня рецидивы на протяжении пяти лет развиваются приблизительно у четверти всех пациентов. При повторном приступе холедохолитиаза рекомендуют удалять желчный пузырь. Для профилактики назначают урсодезоксихолевую кислоту. Принимать ее нужно не меньше, чем шесть месяцев в году, иначе эффективность лечения окажется сомнительной.


