Рентгенологическое исследование печени желчного пузыря поджелудочной железы

1.1. Рентгенологические
методы.
Обзорный снимок
печени и поджелудочной железы.обычно
сводится к производству и изучению
обзорных снимков, что дает очень скудные
сведения. Можно увидеть инородные тела,
обладающие более высокой рентгеновской
контрастностью (металлические), воздух
в полости абсцесса и др. При газе в
брюшной полости зачастую видна
поддиафрагмальная поверхность органа.
С появлением контрастных веществ,
поглощаемых печенью и выводимых с
желчью, появилась возможность изучения
состояния желчных путей. Применяется
при поиске минеральных камней жёлчного
пузыря и поджелудочной железы. Если для
жёлчного пузыря он почти потерял свое
значение, так как камни жёлчного пузыря
легко выявляются при УЗИ-сканировании,
то для камней поджелудочной железы он
сохранил свою значимость, так как
обызвествления в поджелудочной железы
при УЗИ-сканировании выявляются не
всегда.
Холецистография.
Контрастное вещество (билитраст,
йопогност и т.п.) принимают внутрь за
13–14 часов до исследования. Дозировка
обычно 1 таблетка на 10 кг веса больного.
Всасываясь из кишечника, контрастное
вещество концентрируется с желчью в
желчном пузыре, который становится
видимым на снимке. Лучше выполнять
прицельные снимки за экраном, т.к. при
этом можно выбрать оптимальную проекцию.
На фоне контрастного вещества становятся
видными дефекты наполнения (камни,
полипы, опухоли пузыря), деформации
пузыря. При непроходимости пузырного
протока пузырь не контрастируется. При
наличии препятствий нормальному оттоку
желчи (желчно-каменная болезнь, рак
желчного пузыря, рак головки поджелудочной
железы и фатерова соска, метастазы в
лимфатические узлы ворот печени, атрезин
желчевыводящих путей) нарушается
эвакуаторная функция желчного пузыря.
После выполнения снимков больному дают
желчегонный завтрак (обычно 2 яичных
желтка или раствор сульфата натрия),
через 45 минут повторяют снимки. Пузырь
за это время должен сократиться до
половины или даже до трети первоначальной
величины. При атониях, вызванных
хроническим холециститом или другими
причинами, пузырь не сокращается. При
хронических холециститах с выраженным
фиброзом стенки и образованием спаек,
стенка пузыря деформируется, утолщается,
нередко спаяна с нижней поверхностью
печени. Слизистая оболочка при этом
атрофируется.
Холеграфия.
Контрастное вещество (билигност и т.п.)
вводится внутривенно. Уже через 5–7
минут в норме отмечается контрастиро-вание
печеночных протоков, через 30–45 минут
– желчного пузыря. Исходя из этого,
рекомендуется производить снимки через
7, 15, 40, 90 минут после введения. Это дает
возможность определить состояние как
пузыря, так и желчевыводящих протоков.
Во многих хирургических клиниках принято
проводить холеграфию во время операции
по поводу желчнокаменной болезни.
Контрастное вещество вводят пункционно
непосредственно в пузырь или общий
желчный проток. Снимки, выполненные при
этом, дают возможность установить
местонахождение препятствия оттоку
желчи (камень, маленькая опухоль).
Чрескожно-чреспеченочнаяхолангиография
(ЧЧХ). Проводится в тех случаях, когда
при УЗИ-и КТ-исследованиях не удается
установить причину механической желтухи.
С помощью длинной тонкой иглы пунктируется
печень по срединно-подмышечной линии
в 7-8 межреберье, и вводится 20 мл любого
водного контрастного препарата. Затем
выполняются обзорные снимки печени в
прямой и косой проекциях.
РХПГ (ретроградная
холангиопанкреатикография). Показание
те же, что и для ЧЧХ, плюс необходимость
визуализации вирсунгиева протока.
Выполняется с помощью дуоденофиброскопа,
через который в фатеров сосок вводится
зонд и водный контрастный препарат. В
настоящее время обычно используется
как первый этап интервенционных
вмешательств в терминальном отделе
холедоха.
Интраоперационнаяхолангиография.
Выполняется во-время или после
холелецистэктомии, если в ходе операции
у хирурга возникает сомнение в проходимости
желчных путей. Жидкий контраст вводится
в холедох через устье пузырного протока,
после чего выполняется снимок с помощью
передвижного рентгеновского аппарата.
При сохранении проходимости общего
желчного протока контраст свободно
проникает в двенадцатиперстную кишку.
Фистульная
холангиография. Выполняется, обычно,
после операций на желчных протоках, при
появлении у больного признаков обструкции
желчных ходов. Через дренажную трубку
вводится какой-либо жидкий контрастный
препарат и выполняются два снимка в
прямой и косой проекциях.
1.2. Компьютерная
томография.Нативная КТ в настоящее
время является одним из ведущих методов
лучевой визуализации печени и поджелудочной
железы вместе с УЗИ. КТ, прежде всего,
информативны при объёмных образованиях
– первичные опухоли печени, метастазы,
простые и паразитарные кисты, абсцессы,
панкреатиты. Эффективна КТ и при жировой
и гепатоцеребральной дистрофии, циррозах,
гемохроматозе. КТ-ангиография с болюсным
введением контраста даёт возможность
выделить артериальную, портальную и
венозные фазы кровотока, что чрезвычайно
важно при дифференциации опухолевых
поражений печени и поджелудочной железы,
травмах, сосудистых мальформациях.
Кроме того, эта методика позволяет
оценить величину перфузии паренхимы
печени.
1.3. Магнитно-резонансная
томография.
МР-холангиография,
выполняемая с помощью ананасового сока,
эффективно визуализирует жёлчные пути,
позволяя выявлять принину обструкции
(камни, органические стенозы) при
отрицательных данных УЗИ и невозможности
проведения ЧЧХ и РПХГ.
1.4. Методы УЗИ.
Радионуклидные
методы.
Гепатосцинтиграфия.
Гепатобилисцинтиrpафия.
Синдром портальной
гипертензии характеризуется наличием
асцита и спленомегалией, дилатацией
воротной вены и её ветвей, наличием
венозных коллатералей по ходу
печеночно-дуоденальной связки и в стенке
желчного пузыря в виде грозди винограда.
В ряде случаев происходит реканализация
пупочной вены, визуализирующейся в
виде протяженной сосудистой структуры,
диаметром до 1,5 см. Портальная гипертензия
может и признаком диффузно-очагового
или очагового поражения печени (см.
ниже). Характерным признаком, указывающим
на портальную гипертензию является
резкое равномерное утолщение и отчетливая
слоистость стенки желчного пузыря при
одновременном сужении его просвета
(отчего он может слегка напоминать
матку (!).
Синдром наличия
свободного газа в брюшной полости
проявляется в появлении резко
гиперэхогенной полосы, ограниченной
внутренним контуром передней брюшной
стенки, с выраженными реверберациями,
глубже которой визуализация каких-либо
структур невозможна.
Синдром диффузного
поражения печени («большая белая
печень»). Эхографически характеризуется
увеличением всех размеров печени с
ровным закруглением. Увеличивается
зернистость структуры, вплоть до
диффузно-неоднородной, эхогенность
органа равномерно возрастает, а
звукопроведение ухудшается. В большинстве
случаев несколько обедняется сосудистый
рисунок за счет сдавления печеночных
вен, однако в целом венозный и лимфатический
отток не страдает, признаков отека
стенки желчного пузыря нет. Признаки
портальной гипертензии отсутствуют.
Характерен для жировой дистрофии печени,
однако встречается при всех состояниях,
связанных с развитием воспалительных
и дистрофических изменений печени.
Синдром
диффузно-очагового поражения печени.
Эхографически характеризуется изменением
размеров и, в ряде случаев, деформацией
органа. Контур чаще ровный, однако
возможна некоторая его «волнистость».
В целом эхогенность повышена, но
структура неоднородная за счет наличия
зон различнойэхогенности и увеличения
эхогенностиперипортальныхзоню.
Сосудистый рисунок перестроен, при
появлении портальной гипертензии
удается проследить мелкие ветви
портальных вен. Звукопроведение
ухудшается. Характерен для хронических
гепатитов и циррозов (в последнем случае
сочетается с синдромами портальной
гипертензии и холестаза).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Исследование печени (желчного пузыря и желчных ходов), поджелудочной железы
Холеграфия и холецистография
Суть метода: холеграфи?я – рентгенологическое исследование желчных путей путем внутривенного введения гепатотропных рентгеноконтрастных препаратов, выделяемых печенью с желчью. Холецистография – методика рентгеноконтрастного исследования состояния желчного пузыря, выполняется для определения положения, величины, формы, контуров, структуры и функционального состояния желчного пузыря. Холецистография информативна для выявления деформаций, конкрементов, воспаления, холестероловых полипов, опухолей желчного пузыря и пр.
Показания к исследованию:
• дискинезия желчевыводящих путей;
• желчнокаменная болезнь;
• калькулезный холецистит;
• рак желчного пузыря;
• холецистит хронический;
• хронический бескаменный холецистит.
Проведение исследования: холеграфию выполняют натощак. Предварительно пациенту рекомендуют выпить 2–3 стакана теплой воды или чая, что уменьшает реакцию на процедуру, вводят внутривенно 1–2 мл рентгеноконтрастного вещества (аллергическая проба), при отсутствии через 4–5 мин реакции очень медленно вливают остальное его количество. Обычно используют подогретый до температуры тела 50 % раствор билигноста (20 мл), либо аналогичные ему средства. Детям препараты вводят в дозе 0,1–0,3 г на 1 кг массы тела. Рентгенограммы производят через 15–20, 30–40 и 50–60 мин после инъекции при горизонтальном положении пациента. Для изучения функции желчного пузыря выполняют прицельные снимки в вертикальном положении обследуемого. Если на снимках через 20 мин после введения рентгеноконтрастного вещества изображение желчных протоков отсутствует, под кожу вводят 0,5 мл 1% раствора пилокарпина гидрохлорида, чтобы вызвать сокращение сфинктера общего желчного протока. Перед холецистографией производят обзорный рентгеновский снимок правой половины брюшной полости. После просвечивания производят несколько снимков желчного пузыря в разных проекциях при вертикальном и горизонтальном положениях исследуемого. Затем больному дают так называемый «желчегонный завтрак» (2 сырых яичных желтка или 20 граммов сорбита в 100–150 мл воды), после чего через 30–45 минут (лучше серийно, через каждые 15 минут) делают повторные снимки и определяют сократительную способность желчного пузыря.
Противопоказания, последствия и осложнения: холеграфия и холецистография противопоказаны при серьезном нарушении функции печени, почек, сердечно-сосудистой системы и повышенной чувствительности к йодистым соединениям. Побочные явления при использовании билитраста отмечаются нечасто и имеют весьма умеренный характер. Они могут выражаться в виде ощущения жара в голове, металлического вкуса во рту, головокружения, тошноты, иногда небольших болей в животе.
Подготовка к исследованию: за 12–15 часов до холецистографии больной принимает билитраст (органическое соединение йода) или другое контрастное вещество (холевид, йопагност, телепак, билимин и др.) в дозе 1 г на 20 кг массы тела, запивая его водой, фруктовым соком или сладким чаем. Контрастные вещества (органические соединения йода) могут приниматься пациентом не только перорально, но и вводиться внутривенно, реже – через зонд в 12-перстную кишку. Накануне вечером и за 2 часа до исследования больному с помощью клизмы очищают кишечник.
Расшифровка результатов исследования должна проводиться квалифицированным рентгенологом, окончательное заключение на основании всех данных о состоянии пациента выносится врачом-клиницистом, направлявшим больного на исследование, – гастроэнтерологом, хирургом, онкологом, гепатологом.
Ретроградная холангиопанкреатография
Суть метода: ретроградная холангиопанкреатография – метод исследования панкреатического и желчных протоков и протоков поджелудочной железы путем их эндоскопического заполнения контрастом и последующего рентгеновского изучения. Ретроградная холангиопанкреатография показана при подозрении на наличие камней в желчных протоках и протоках поджелудочной железы, для выяснения причин механической желтухи и дооперационного изучения строения протоков.
Показания к исследованию:
ВНИМАНИЕ! Показания к ретроградной холангиопанкреатографии должны быть строго аргументированы, так как это инвазивная процедура!
• алкогольная болезнь печени;
• желчнокаменная болезнь;
• калькулезный холецистит;
• панкреатит хронический;
• постхолецистэктомический синдром;
• рак внепеченочных желчных путей;
• рак желчного пузыря;
• стриктуры желчных протоков;
• холангит;
• холецистит хронический;
• цирроз печени.
Проведение исследования: для проведения исследования эндоскоп через просвет двенадцатиперстной кишки подводится к большому дуоденальному (фатерову) сосочку, через который выполняется канюлизация – заполнение рентгеноконтрастным веществом желчных и панкреатического протоков. Контрастированные протоки затем хорошо видны на рентгеновских снимках.
После проведения процедуры пациент подлежит госпитализации и врачебному наблюдению сроком не менее 24 часов.
Противопоказания:
• диагностированный острый панкреатит;
• кисты поджелудочной железы, осложненные кровотечением;
• рак поджелудочной железы;
• диагностированный острый холецистит;
• вирусный гепатит в острой фазе;
• стеноз большого дуоденального сосочка;
• тяжелая сопутствующая патология.
Подготовка к исследованию: вечером перед исследованием следует придерживаться легкой диеты. Утром прием любых пищевых продуктов запрещается, так как процедура происходит строго натощак. Накануне дают слабительные средства и назначают очистительные клизмы. В связи с чувством тревоги, возникающим перед исследованием, пациенту назначают успокаивающие, снотворные препараты, выбирая индивидуально дозы, сроки и пути их введения. Перед началом и во время проведения исследования, в зависимости от его длительности и тяжести, вводят препараты, расслабляющие гладкую мускулатуру и успокаивающие.
Расшифровка результатов исследования должна проводиться квалифицированным рентгенологом, окончательное заключение на основании всех данных о состоянии пациента выносится врачом-клиницистом, направлявшим больного на исследование, – гастроэнтерологом, хирургом, онкологом, гепатологом.
Чрескожная чреспеченочная холангиография
Суть метода: чрескожная чреспеченочная холангиография – инвазивное рентгеноконтрастное исследование желчных протоков после их прямого заполнения йодсодержащим контрастным веществом, получила распространение после появления сверхтонких игл, обеспечивающих относительную безопасность пунктирования внутрипеченочных протоков, благодаря которому осуществляется искусственное контрастирование желчных путей. Чрескожная чреспеченочная холангиография показана для выявления причин болевого синдрома после холецистэктомии, определения уровня, выраженности и характера обтурации желчных путей при желтухе (конкремент, опухоль, стриктура).
Показания к исследованию:
ВНИМАНИЕ! Показания к чрескожной чреспеченочной холангиографии должны быть строго аргументированы, так как это инвазивная процедура!
• вторичный билиарный цирроз печени;
• желчнокаменная болезнь;
• калькулезный холецистит;
• первичный билиарный цирроз печени;
• постхолецистэктомический синдром;
• рак внепеченочных желчных путей;
• рак желчного пузыря;
• стриктуры желчных протоков;
• холангит;
• холецистит хронический.
Проведение исследования: чрескожная пункция брюшной стенки выполняется под местной анестезией и рентгенологическим контролем. Пункционную иглу направляют к воротам печени и устанавливают в просвете внутрипеченочного желчного протока. После введения контраста выполняют рентгенограммы.
Противопоказания:
• гнойный холангит;
• геморрагический диатез;
• выраженные нарушения свертывающей системы крови.
Подготовка к исследованию: вечером перед исследованием следует придерживаться легкой диеты. Утром прием любых пищевых продуктов запрещается, так как процедура происходит строго натощак. Накануне дают слабительные средства и назначают очистительные клизмы.
В связи с чувством тревоги, возникающим перед исследованием, пациенту назначают успокаивающие, снотворные препараты, выбирая индивидуально дозы, сроки и пути их введения.
Перед началом и во время проведения исследования, в зависимости от его длительности и тяжести, вводят препараты, расслабляющие гладкую мускулатуру и успокаивающие.
Расшифровка результатов исследования должна проводиться квалифицированным рентгенологом, окончательное заключение на основании всех данных о состоянии пациента выносится врачом-клиницистом, направлявшим больного на исследование, – гастроэнтерологом, хирургом, онкологом, гепатологом.
Данный текст является ознакомительным фрагментом.
Следующая глава >
Похожие главы из других книг
Внутренние органы человека, в том числе желчный пузырь и протоки, поджелудочная железа нуждаются в рентгенологических исследованиях. Ангиография печени, портография, спленопортография и другие являются наиболее точными методами исследований. Показаниями являются патологии, воспаления, новообразования в органах. Метод диагностики определяет врач. Расшифровка результатов помогает определить заболевание.
Показания
Рентген печени и желчевыводящей системы помогает увидеть структуру и размеры исследуемых органов. Существует множество компьютерных методов диагностики, такие как МРТ, УЗИ, КТ, но рентгенологические исследования с применением контраста являются наиболее информативными. Способ обследования выбирает врач. Показанием является диагностика таких заболеваний:
- цирроз;
- злокачественные и доброкачественные опухоли;
- дисфункция печени и желчного пузыря;
- нарушение работы желчевыводящих путей.
Вернуться к оглавлению
Виды диагностики
Спленопортография
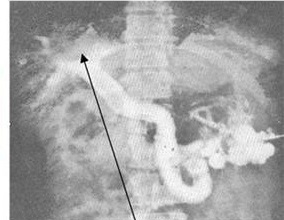 Контрастное вещество поможет установить проходимость селезеночной и воротной вен.
Контрастное вещество поможет установить проходимость селезеночной и воротной вен.
Показания к исследованию — спленомегалия, гепатомегалия, внутренние кровотечения. Суть метода заключается во введении контрастного средства в селезенку. Затем проводится рентгенография. На снимке просматривается воротная вена и очертание органа, что позволяет определить наличие новообразований, воспалительных процессов или нарушения кровообращения в печени или селезенке. Расширение вен говорит о портальной гипертензии, а нечеткий контур органов свидетельствует о его деформации.
Вернуться к оглавлению
Ангиография
Диагностика проводится путем введения специальной иглой контрастного вещества в брюшную аорту. После этого делается рентгеновский снимок. Исследование проводится по таким показаниям:
- доброкачественные и злокачественные опухоли;
- патологические процессы в сосудах печени;
- образование атеросклеротических бляшек;
- цирроз;
- повреждение печени;
- паразитарные болезни органа.
 Исследование не проводят если плохая свертываемость крови.
Исследование не проводят если плохая свертываемость крови.
Поскольку ангиография сосудов печени подразумевает хирургическое вмешательство, к проведению этого метода диагностики существуют противопоказания:
- тяжелое состояние больного;
- инфаркт миокарда;
- наличие инфекционного заболевания;
- нарушение коагуляции крови;
- патологии почек;
- сложное психоэмоциональное состояние;
- непереносимость йодосодержащих препаратов.
Вернуться к оглавлению
Прямая портография
Этот метод исследования назначают больным с портальной гипертензией после хирургического вмешательства. Этот вид рентгенографии помогает выявить причины и степень патологии портального кровообращения. Метод позволяет определить:
- состояние внутреннего и внешнего русла печени;
- нарушения, невыявленные во время исследования с контрастным веществом;
- степень поражения органа;
- дальнейшую тактику оперативного вмешательства.
Вернуться к оглавлению
Холецистохолангиография
 Перед диагностикой рекомендовано провести процедуры по очищению кишечника.
Перед диагностикой рекомендовано провести процедуры по очищению кишечника.
Этот метод диагностики назначают людям с жалобами на боль в правом подреберье и металлическим привкусом во рту. С его помощью можно выявить характеристики печени, желчного пузыря и протоков, форму и размеры органов, наличие новообразований, патологии. Исследование проводят с использованием контрастного вещества в виде таблеток или инъекции. Перед процедурой необходимо исключить все молочные и кондитерские изделия, пищу, способствующую появлению газов. Перед холецистохолангиографией рекомендуется очистить кишечник (клизма, слабительные препараты).
Когда проводят исследование работы желчного пузыря, пациент берет с собой завтрак. После употребления пищи проводится еще одна серия снимков.
Рентген оказывает на организм воздействие лучом. Поэтому процедура имеет ряд противопоказаний:
- беременность;
- детский возраст;
- непереносимость контрастного вещества;
- воспалительные процессы в почках;
- болезни сердечно-сосудистой системы;
- воспаление печени и желчного пузыря.
Вернуться к оглавлению
Панкреатохолангиография
 Обследование поможет диагностировать наличие новообразований на ранних стадиях.
Обследование поможет диагностировать наличие новообразований на ранних стадиях.
Вид рентгенологического обследования, представляющий собой исследование желчевыводящих путей и поджелудочной железы. Применяется для выявления таких заболеваний: панкреатит, холестаз, опухоли, воспалительные процессы, образование камней. Противопоказания: патологии сердца и сосудов, болезни почек, наличие инфекции в организме, аллергия на йод, общее недомогание больного. Панкреатохолангиография помогает выявить:
- проходимость протоков желчного пузыря;
- увидеть место их нахождения;
- патологии;
- воспалительный процесс;
- новообразования.
Вернуться к оглавлению
Гепатовенография
Является методом диагностики болезни Бадда-Киари. При циррозе печени перед проведением операции наложения шунта необходимо увидеть состояние оттока от органа. Для этого применяют гепатовенографию. Исследование бывает 2 видов:
- Свободная. Определяет давление в вене. Катетер не контактирует с кровеносным сосудом.
- Заклиненная. Применяется для диагностирования портального давления. При таком методе, катетер вводят в малую вену.
Вернуться к оглавлению
Что делать при плохих результатах?
Назначает рентгенологическое исследование печени врач. Правильная расшифровка результатов важна для постановки диагноза. Это позволяет определить дальнейшую тактику ведения больного. При негативных результатах доктор принимает решение о применении оперативного вмешательства или консервативных методов лечения.



