Реферат анатомия желчного пузыря
Èçó÷åíèå àíàòîìèè è ãèñòîëîãèè æåë÷íîãî ïóçûðÿ. Îïèñàíèå ëàáîðàòîðíûõ, ðåíòãåíîëîãè÷åñêèõ è èíñòðóìåíòàëüíûõ ìåòîäîâ åãî èññëåäîâàíèÿ. Ðàññìîòðåíèå ïàòîëîãèé, ïîâðåæäåíèé, âîçìîæíûõ çàáîëåâàíèé æåë÷íîãî ïóçûðÿ. Õàðàêòåðèñòèêà îïåðàòèâíûõ âìåøàòåëüñòâ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ƨË×ÍÛÉ ÏÓÇÛÐÜ
Ƹë÷íûé ïóçûðü (vesica fellea) — ïîëûé îðãàí, â êîòîðîì íàêàïëèâàåòñÿ è êîíöåíòðèðóåòñÿ æåë÷ü, ïåðèîäè÷åñêè ïîñòóïàþùàÿ â äâåíàäöàòèïåðñòíóþ êèøêó ÷åðåç ïóçûðíûé è îáùèé æåë÷íûé ïðîòîêè.
ÀÍÀÒÎÌÈß È ÃÈÑÒÎËÎÃÈß
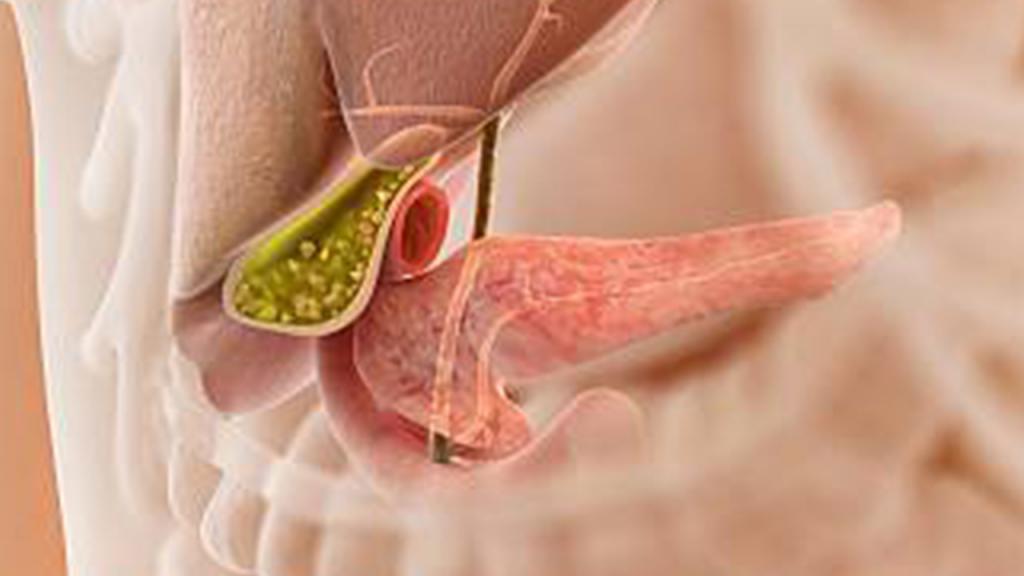
Æåë÷íûé ïóçûðü èìååò ãðóøåâèäíóþ èëè êîíè÷åñêóþ ôîðìó, íàõîäèòñÿ íà íèæíåé ïîâåðõíîñòè ïå÷åíè, ìåæäó ïðàâîé è êâàäðàòíîé åå äîëÿìè. Äëèíà æ¸ë÷íîãî ïóçûðÿ êîëåáëåòñÿ îò 5 äî 14 ñì, øèðèíà — îò 2 äî 4 ñì, åìêîñòü — îò 30 äî 70 ìë; ïðè ïàòîëîãè÷åñêèõ ñîñòîÿíèÿõ ôîðìà, âåëè÷èíà è åìêîñòü æ¸ë÷íîãî ïóçûðÿ ìîãóò çíà÷èòåëüíî èçìåíÿòüñÿ.  æ¸ë÷íîì ïóçûðå ðàçëè÷àþò äíî, òåëî è øåéêó, êîòîðàÿ ïåðåõîäèò â ïóçûðíûé ïðîòîê. Ñòåíêà æ¸ë÷íîãî ïóçûðÿ ñîñòîèò èç ñëèçèñòîé, ìûøå÷íîé è ñîåäèíèòåëüíîòêàííîé îáîëî÷åê; íèæíÿÿ ïîâåðõíîñòü æ¸ë÷íîãî ïóçûðÿ ïîêðûòà ñåðîçíîé îáîëî÷êîé. Ñëèçèñòàÿ îáîëî÷êà æ¸ë÷íîãî ïóçûðÿ èìååò ìíîãî÷èñëåííûå ñêëàäêè. Îäíà èç íèõ, èäóùàÿ â îáëàñòè øåéêè, íàçûâàåòñÿ êëàïàíîì Ãåéñòåðà è âìåñòå ñ ïó÷êàìè ãëàäêîìûøå÷íûõ âîëîêîí îáðàçóåò òàê íàçûâàåìûé ñôèíêòåð Ëþòêåíñà. Ìåæäó ïó÷êàìè ìûøå÷íûõ âîëîêîí è â ñîåäèíèòåëüíîòêàííîé îáîëî÷êå ðàñïîëîæåíû òðóá÷àòûå êàíàëû, íå ñîîáùàþùèåñÿ ñ ïîëîñòüþ ïóçûðÿ, — õîäû Ëóøêè.
Ðàñïîëîæåíèå æ¸ë÷íîãî ïóçûðÿ çàâèñèò îò âîçðàñòà è òåëîñëîæåíèÿ. Îáû÷íî îí ïðîåöèðóåòñÿ íà ïåðåäíþþ áðþøíóþ ñòåíêó â ìåñòå ïåðåñå÷åíèÿ ïðàâîé ïàðàñòåðíàëüíîé ëèíèè ñ ëèíèåé, ñîåäèíÿþùåé êîíöû äåñÿòûõ ðåáåð, à ïî îòíîøåíèþ ê ïîçâîíî÷íèêó — íà óðîâíå LI—LII.
Èííåðâàöèÿ æ¸ë÷íîãî ïóçûðÿ îñóùåñòâëÿåòñÿ èç ïå÷åíî÷íîãî íåðâíîãî ñïëåòåíèÿ (plexus hepaticus), îáðàçîâàííîãî âåòâÿìè ÷ðåâíîãî ñïëåòåíèÿ, ïåðåäíåãî ñòâîëà áëóæäàþùåãî íåðâà, äèàôðàãìàëüíûõ íåðâîâ è æåëóäî÷íîãî íåðâíîãî ñïëåòåíèÿ.
Êðîâîñíàáæàåòñÿ æ¸ë÷íîãî ïóçûðÿ èç æåë÷íî-ïóçûðíîé àðòåðèè (a. cystica), îáû÷íî îòõîäÿùåé îò ïðàâîé âåòâè ñîáñòâåííîé ïå÷åíî÷íîé àðòåðèè. Âåíû æ¸ë÷íîãî ïóçûðÿ (v. v. cysticae), êàê ïðàâèëî, ìíîæåñòâåííûå (3—4), ôîðìèðóþòñÿ èç èíòðàìóðàëüíûõ âåíîçíûõ ñïëåòåíèé æ¸ë÷íîãî ïóçûðÿ; îíè âïàäàþò âî âíóòðèïå÷åíî÷íûå âåòâè âîðîòíîé âåíû. Îòòîê ëèìôû èç æ¸ë÷íîãî ïóçûðÿ ñîâåðøàåòñÿ â ïå÷åíî÷íûå ëèìôàòè÷åñêèå óçëû (nodi lymphatici hepatici), ðàñïîëîæåííûå ó øåéêè æ¸ë÷íîãî ïóçûðÿ, â âîðîòàõ ïå÷åíè, âäîëü îáùåãî æåë÷íîãî ïðîòîêà.
 ðåçóëüòàòå ñîêðàùåíèÿ æ¸ë÷íîãî ïóçûðÿ ïîñëå ïðèåìà ïèùè äàâëåíèå â íåì ïîâûøàåòñÿ äî 200—300 ìì âîäÿíîãî ñòîëáà è êîíöåíòðèðîâàííàÿ æåë÷ü ïîñòóïàåò â îáùèé æåë÷íûé ïðîòîê. Íàèáîëåå èíòåíñèâíîå ïîñòóïëåíèå æåë÷è ïðîèñõîäèò ïîñëå ïðèåìà ÿè÷íûõ æåëòêîâ, ðàñòèòåëüíûõ è æèâîòíûõ æèðîâ. Âñëåä çà ñîêðàùåíèåì íàñòóïàåò ðàññëàáëåíèå æ¸ë÷íîãî ïóçûðÿ, è îí çàïîëíÿåòñÿ ïå÷åíî÷íîé æåë÷üþ (íàèáîëåå èíòåíñèâíî â íî÷íûå ÷àñû).
Ðåãóëÿöèÿ ôóíêöèè æ¸ë÷íîãî ïóçûðÿ îñóùåñòâëÿåòñÿ íåéðîãóìîðàëüíûì ïóòåì. Õîëåöèñòîêèíèí, âûäåëÿåìûé ñëèçèñòîé îáîëî÷êîé äâåíàäöàòèïåðñòíîé è òîùåé êèøîê, âûçûâàåò ñèëüíîå òîíè÷åñêîå ñîêðàùåíèå æ¸ë÷íîãî ïóçûðÿ è îäíîâðåìåííî ðàññëàáëåíèå ñôèíêòåðà Îääè, ÷òî ñïîñîáñòâóåò ïîñòóïëåíèþ æåë÷è â êèøå÷íèê.
ÌÅÒÎÄÛ ÈÑÑËÅÄÎÂÀÍÈß
 äèàãíîñòèêå çàáîëåâàíèé æ¸ë÷íîãî ïóçûðÿ ïîìèìî èçó÷åíèÿ àíàìíåçà, õàðàêòåðà, ëîêàëèçàöèè è èððàäèàöèè áîëåé áîëüøîå çíà÷åíèå èìåþò ëàáîðàòîðíûå, ðåíòãåíîëîãè÷åñêèå è èíñòðóìåíòàëüíûå èññëåäîâàíèÿ.
Äóîäåíàëüíîå çîíäèðîâàíèå ïîçâîëÿåò îöåíèòü òîíóñ è ìîòîðíî-ýâàêóàòîðíóþ ôóíêöèþ æ¸ë÷íîãî ïóçûðÿ, óñòàíîâèòü õàðàêòåð èìåþùåéñÿ â ïóçûðå ìèêðîôëîðû, íàëè÷èå ïàðàçèòîâ îïóõîëåâûõ êëåòîê, õèìè÷åñêèé ñîñòàâ è ôèçè÷åñêèå ñâîéñòâà æåë÷è.
 çàâèñèìîñòè îò êëèíè÷åñêîé êàðòèíû è ïðåäïîëàãàåìîãî äèàãíîçà èñïîëüçóþò ñîîòâåòñòâóþùèå ðåíòãåíîëîãè÷åñêèå ìåòîäû — îáçîðíóþ ðåíòãåíîãðàôèþ, èññëåäîâàíèÿ ñ ïðèìåíåíèåì ðåíòãåíîêîíòðàñòíûõ âåùåñòâ (õîëåöèñòîãðàôèþ, õîëåãðàôèþ), õîëàíãèîãðàôèþ, öåëèàêî- è ãåïàòîãðàôèþ), à òàêæå êîíòðàñòíîå èññëåäîâàíèå æåëóäî÷íî-êèøå÷íîãî òðàêòà. Ñ ïîìîùüþ ðåíòãåíîêîíòðàñòíûõ ìåòîäîâ ìîæíî âûÿâèòü ðàçëè÷íûå âàðèàíòû è ïîðîêè ðàçâèòèÿ æ¸ë÷íîãî ïóçûðÿ, à òàêæå íåîáû÷íîå ïîëîæåíèå åãî, íàëè÷èå ïåðåãèáîâ è ïåðåòÿæåê. Õîëåöèñòîãðàôèÿ ïîçâîëÿåò îïðåäåëèòü âåëè÷èíó æåë÷íûõ êàìíåé, èõ ôîðìó, êîëè÷åñòâî, ðàñïîëîæåíèå; åñëè êàìíè ñîäåðæàò ñîëè êàëüöèÿ, îíè ìîãóò áûòü îáíàðóæåíû è ïðè îáçîðíîì ðåíòãåíîëîãè÷åñêîì èññëåäîâàíèè. Ïðè õîëåöèñòèòå óñòàíàâëèâàþò óâåëè÷åíèå èëè óìåíüøåíèå ðàçìåðîâ æ¸ë÷íîãî ïóçûðÿ, åãî äåôîðìàöèþ, à òàêæå áëîêàäó ïóçûðÿ (îòêëþ÷åííûé æ¸ë÷íîãî ïóçûðÿ). Ïîñëåäíÿÿ ìîæåò áûòü îáóñëîâëåíà îáòóðàöèåé ïóçûðíîãî ïðîòîêà êàìíåì, ðóáöàìè è äð. Ïðè áåñêàìåííîì õîëåöèñòèòå è äèñêèíåçèè æ¸ë÷íîãî ïóçûðÿ ñ ïîìîùüþ ñåðèéíîé õîëåöèñòîãðàôèè âûÿâëÿþò íàðóøåíèå äâèãàòåëüíîé è êîíöåíòðàöèîííîé ôóíêöèè æ¸ë÷íîãî ïóçûðÿ. Âíóòðåííèé æåë÷íûé ñâèù îáíàðóæèâàþò ïî ðÿäó ðåíòãåíîëîãè÷åñêèõ ïðèçíàêîâ: íàëè÷èå ãàçà â æ¸ë÷íûé ïóçûðü è æåë÷íûõ ïðîòîêàõ, ïîñòóïëåíèå ðåíòãåíîêîíòðàñòíîãî âåùåñòâà èç æåëóäî÷íî-êèøå÷íîãî òðàêòà â æ¸ë÷íûé ïóçûðü èëè æåë÷íûå ïðîòîêè è äð. Ñ ïîìîùüþ ôèñòóëîãðàôèè â ñëó÷àÿõ íàðóæíîãî æåë÷íîãî ñâèùà ìîæíî îïðåäåëèòü åãî èñòî÷íèê, íàïðàâëåíèå, îöåíèòü ñîñòîÿíèå æåë÷íûõ ïðîòîêîâ. Ïðè õîëåñòåðîçå íà ôîíå òåíè æ¸ë÷íîãî ïóçûðÿ âûÿâëÿþò íåáîëüøèå íåïåðåìåùàþùèåñÿ äåôåêòû íàïîëíåíèÿ, ðàñïîëàãàþùèåñÿ ïðèñòåíî÷íî. Ðàê æåë÷íîãî ïóçûðÿ äèàãíîñòèðóþò ïî äåôåêòó íàïîëíåíèÿ ïðè õîëåöèñòîãðàôèè; â áîëåå ïîçäíåé ñòàäèè ïðè öåëèàêî- èëè ãåïàòîãðàôèè îáíàðóæèâàþò äîïîëíèòåëüíûå, òàê íàçûâàåìûå îïóõîëåâûå ñîñóäû èñõîäÿùèå èç ïóçûðíîé àðòåðèè, åå ðàñøèðåíèå, àìïóòàöèþ îäíîé èç àðòåðèàëüíûõ âåòâåé.
Ðàäèîèçîòîïíîå èññëåäîâàíèå (ðàäèîõîëåöèñòîãðàôèþ) îñóùåñòâëÿþò ñ ïîìîùüþ ñêàíèðîâàíèÿ è äèíàìè÷åñêîé ñöèíòèãðàôèè. Ïîñëå âíóòðèâåííîãî ââåäåíèÿ ðàäèîôàðìàöåâòè÷åñêîãî ïðåïàðàòà îí âûäåëÿåòñÿ ñ æåë÷üþ, íàêàïëèâàÿñü â æ¸ë÷íîì ïóçûðå. Ðåãèñòðàöèÿ èçëó÷åíèÿ ðàäèîíóêëèäà ïîçâîëÿåò ñóäèòü î òîïîãðàôèè, ôîðìå è âåëè÷èíå æ¸ë÷íîãî ïóçûðÿ. Ïðè íåïðîõîäèìîñòè ïóçûðíîãî ïðîòîêà ðàäèîôàðìàöåâòè÷åñêèé ïðåïàðàò â æ¸ë÷íîì ïóçûðå íå ïîñòóïàåò — îòêëþ÷åííûé æ¸ë÷íîãî ïóçûðÿ. Äèíàìè÷åñêàÿ ñöèíòèãðàôèÿ äàåò âîçìîæíîñòü ïðîñëåäèòü ïðîöåññ ïîñòóïëåíèÿ è âûâåäåíèÿ æåë÷è èç æ¸ë÷íîãî ïóçûðÿ, ÷òî èìååò çíà÷åíèå â äèàãíîñòèêå äèñêèíåçèè æ¸ë÷íîãî ïóçûðÿ.
Óëüòðàçâóêîâîå èññëåäîâàíèå (ýõîãðàôèÿ) ÿâëÿåòñÿ èíôîðìàòèâíûì ìåòîäîì äèàãíîñòèêè çàáîëåâàíèé æåë÷íîãî ïóçûðÿ, îñîáåííî â òåõ ñëó÷àÿõ, êîãäà äðóãèå ìåòîäû íå ýôôåêòèâíû èëè ïðîòèâîïîêàçàíû (îòêëþ÷åííûé æ¸ë÷íîãî ïóçûðÿ, ìåõàíè÷åñêàÿ æåëòóõà, ïîâûøåííàÿ ÷óâñòâèòåëüíîñòü ê ïðåïàðàòàì éîäà). Ýõîãðàôèÿ íàèáîëåå ðåçóëüòàòèâíà ïðè æåë÷íîêàìåííîé áîëåçíè. Ñ åå ïîìîùüþ ìîæíî âûÿâèòü óâåëè÷åíèå ðàçìåðîâ æåë÷íîãî ïóçûðÿ ïðè ìåõàíè÷åñêîé æåëòóõå, îáóñëîâëåííîé îáòóðàöèåé îáùåãî æåë÷íîãî ïðîòîêà êàìíåì èëè îïóõîëüþ ïàíêðåàòîäóîäåíàëüíîé çîíû, óìåíüøåíèå ïîëîñòè æ¸ë÷íîãî ïóçûðÿ ïðè ïàðåíõèìàòîçíîé æåëòóõå, èçìåíåíèå åãî ôîðìû ïðè âîñïàëèòåëüíîì ïðîöåññå.
Ëàïàðîñêîïèÿ ïîçâîëÿåò âèçóàëüíî îöåíèòü ñîñòîÿíèå ñòåíêè æ¸ë÷íîãî ïóçûðÿ, óñòàíîâèòü ïðèçíàêè îñòðîãî è õðîíè÷åñêîãî âîñïàëåíèÿ (ãèïåðåìèÿ, óòðàòà áëåñêà, ðàñøèðåíèå ñîñóäîâ, ñïàå÷íûé ïðîöåññ âîêðóã æ¸ë÷íîãî ïóçûðÿ), à òàêæå èçìåíåíèå ïàðåíõèìû ïå÷åíè âáëèçè ïóçûðÿ (áåëåñîâàòûé öâåò, íàëè÷èå âòÿæåíèé, ó÷àñòêè ôèáðîçà). Íàïðÿæåíèå è óâåëè÷åíèå æ¸ë÷íîãî ïóçûðÿ ñâèäåòåëüñòâóþò î áëîêàäå ïóçûðíîãî ïðîòîêà; çíà÷èòåëüíîå óâåëè÷åíèå ðàçìåðîâ ïóçûðÿ ïðè íàëè÷èè ìåõàíè÷åñêîé æåëòóõè (ñèìïòîì Êóðâóàçüå) õàðàêòåðíî äëÿ ðàêà ãîëîâêè ïîäæåëóäî÷íîé æåëåçû. Ïîä êîíòðîëåì ëàïàðîñêîïèè ìîæíî ïðîâîäèòü ÷ðåñïå÷åíî÷íóþ èëè ÷ðåñïóçûðíóþ õîëàíãèîãðàôèþ, ïðèöåëüíóþ áèîïñèþ æ¸ë÷íîãî ïóçûðÿ è åãî äðåíèðîâàíèå.
ÏÀÒÎËÎÃÈß
Äëÿ ïàòîëîãè÷åñêèõ ñîñòîÿíèé è çàáîëåâàíèé æ¸ë÷íîãî ïóçûðÿ õàðàêòåðíà áîëü â ïðàâîì ïîäðåáåðüå, ðåæå â ýïèãàñòðàëüíîé îáëàñòè ñ èððàäèàöèåé â ïðàâóþ ëîïàòêó, êëþ÷èöó, ïëå÷åâîé ñóñòàâ, èíîãäà çà ãðóäèíó, â îáëàñòü ñåðäöà — õîëåöèñòîêàðäèàëüíûé ñèíäðîì. Áîëü ïîÿâëÿåòñÿ èëè óñèëèâàåòñÿ ïîñëå ïðèåìà æèðíîé èëè îñòðîé ïèùè, æàðåíûõ áëþä, ÿèö, ãàçèðîâàííûõ íàïèòêîâ, âèíà, ïèâà, ôèçè÷åñêîé íàãðóçêè, ïåðåíîñêè òÿæåñòåé, îñîáåííî â ïðàâîé ðóêå, ïðè òðÿñêîé åçäå, íåðâíî-ïñèõè÷åñêîì íàïðÿæåíèè. Ïðè æåë÷íîêàìåííîé áîëåçíè áîëü ìîæåò âîçíèêíóòü è áåç âèäèìîé ïðè÷èíû, èíîãäà â íî÷íîå âðåìÿ. Ïîñòîÿííûå òóïûå áîëè â ïðàâîì ïîäðåáåðüå íàáëþäàþòñÿ ïðè ðàêå æ¸ë÷íîãî ïóçûðÿ. Ïðèñòóïîîáðàçíûå áîëè, ñîïðîâîæäàþùèåñÿ îçíîáîì è ïîâûøåíèåì òåìïåðàòóðû òåëà, óêàçûâàþò íà ðåöèäèâèðóþùèé êàëüêóëåçíûé õîëåöèñòèò, à ïîÿâëåíèå ïåðèòîíåàëüíûõ ñèìïòîìîâ ñâèäåòåëüñòâóåò î äåñòðóêòèâíîì âîñïàëèòåëüíîì ïðîöåññå â æ¸ë÷íîãî ïóçûðÿ. Òèïè÷íûé áîëåâîé ñèíäðîì, ñîïðîâîæäàþùèéñÿ âåãåòàòèâíûì êðèçîì (õîëîäíûé ïîò, áëåäíîñòü êîæè, îíåìåíèå êîíå÷íîñòåé, ãîëîâíàÿ áîëü è äð.), íåðåäêî îòìå÷àåòñÿ ïðè äèñêèíåçèè æ¸ë÷íîãî ïóçûðÿ. ×àñòî çàáîëåâàíèÿ æ¸ë÷íîãî ïóçûðÿ ïðîòåêàþò ñ äèñïåïòè÷åñêèìè ñèìïòîìàìè — òîøíîòîé, îòðûæêîé, ãîðå÷üþ âî ðòó è äð.
Ïðè îñìîòðå áîëüíîãî ñëåäóåò ó÷èòûâàòü, ÷òî îæèðåíèå ñîïóòñòâóåò êàëüêóëåçíîìó õîëåöèñòèòó, à èñõóäàíèå — çëîêà÷åñòâåííîé îïóõîëè. Îáðàùàþò âíèìàíèå íà íàëè÷èå æåëòóõè, âûïÿ÷èâàíèÿ áðþøíîé ñòåíêó â çîíå ðàñïîëîæåíèÿ æ¸ë÷íîãî ïóçûðÿ âñëåäñòâèå óâåëè÷åíèÿ åãî ðàçìåðîâ, ó÷àñòèå æèâîòà â àêòå äûõàíèÿ.
Ïàëüïàöèÿ â ïðàâîì ïîäðåáåðüå ïðè îñòðîì âîñïàëåíèè æ¸ë÷íîãî ïóçûðÿ ðåçêî áîëåçíåííà; áîëè óñèëèâàþòñÿ ïðè âäîõå (ñèìïòîì Êåðà) è â ïîëîæåíèè áîëüíîãî ñèäÿ (ñèìïòîì Ìåðôè), íàáëþäàåòñÿ âûðàæåííàÿ áîëåçíåííîñòü ïðè ëåãêîì ïîêîëà÷èâàíèè ïî ïðàâîé ðåáåðíîé äóãå (ñèìïòîì Îðòíåðà) è â ïðàâîì ïîäðåáåðüå, à òàêæå ïðè íàäàâëèâàíèè ñïðàâà îò VIII—Õ ïîçâîíêîâ (ñèìïòîì Áîàñà), íà äèàôðàãìàëüíûé íåðâ ìåæäó íîæêàìè ãðóäèíî-êëþ÷è÷íî-ñîñöåâèäíîé ìûøöû (ñèìïòîì Ìþññå). Ñèìïòîìû ðàçäðàæåíèÿ áðþøèíû âîçíèêàþò â ñëó÷àå ðàçâèòèÿ ïåðèòîíèòà. Ïðè âîäÿíêå æ¸ë÷íîãî ïóçûðÿ ïàëüïèðóåòñÿ óâåëè÷åííûé, íàïðÿæåííûé è çíà÷èòåëüíî áîëåçíåííûé ïóçûðü.
Ïðè õðîíè÷åñêîì âîñïàëåíèè æ¸ë÷íîãî ïóçûðÿ îáû÷íî íå ïðîùóïûâàåòñÿ, ïàëüïàöèÿ â ïðàâîì ïîäðåáåðüå è â ðàçëè÷íûõ áîëåâûõ òî÷êàõ áåçáîëåçíåííà, ñèìïòîìû õîëåöèñòèòà îòñóòñòâóþò; ìîãóò îïðåäåëÿòüñÿ çîíû êîæíîé ãèïåðåñòåçèè (Çàõàðüèíà — Ãåäà) â ïðàâîì ïîäðåáåðüå è ïîä ïðàâîé ëîïàòêîé. Óâåëè÷åííûé æ¸ë÷íîãî ïóçûðÿ, áåçáîëåçíåííûé ïðè ïàëüïàöèè, è îäíîâðåìåííîå íàëè÷èå æåëòóõè (ñèìïòîì Êóðâóàçüå) ñâèäåòåëüñòâóþò îá îïóõîëè ãîëîâêè ïîäæåëóäî÷íîé æåëåçû èëè áîëüøîãî ñîñî÷êà äâåíàäöàòèïåðñòíîé êèøêè (ôàòåðîâà ñîñêà).
Ïîðîêè ðàçâèòèÿ. Ðàçëè÷àþò àïëàçèþ (àãåíåçèþ) — îòñóòñòâèå æ¸ë÷íîãî ïóçûðÿ; ãèïîïëàçèþ — óìåíüøåíèå ðàçìåðîâ æ¸ë÷íîãî ïóçûðÿ; àòðåçèþ — îòñóòñòâèå ïîëîñòè æ¸ë÷íîãî ïóçûðÿ, êîòîðûé èìååò âèä ôèáðîçíîãî òÿæà; óäâîåíèå æ¸ë÷íîãî ïóçûðÿ (ïóçûðíûå ïðîòîêè ñëèâàþòñÿ èëè ïðîõîäÿò ðàçäåëüíî); äèâåðòèêóëû æ¸ë÷íîãî ïóçûðÿ, êîòîðûå îáðàçóþòñÿ ðåäêî ïðè âðîæäåííûõ äåôåêòàõ ìûøå÷íîãî ñëîÿ; äèñòîïèþ æ¸ë÷íîãî ïóçûðÿ, ïðè êîòîðîé îí ìîæåò ðàñïîëàãàòüñÿ â îáëàñòè ëåâîé äîëè èëè çàäíåé ïîâåðõíîñòè ïå÷åíè, êðóãëîé ñâÿçêè, âíóòðèïå÷åíî÷íî.
Àíîìàëèè ðàçâèòèÿ æ¸ë÷íîãî ïóçûðÿ ìîãóò ïðîòåêàòü áåññèìïòîìíî, íî ÷àùå íàáëþäàåòñÿ êëèíè÷åñêàÿ êàðòèíà õðîíè÷åñêîãî õîëåöèñòèòà èëè æåë÷íîêàìåííîé áîëåçíè. Äèàãíîç óñòàíàâëèâàþò íà îñíîâàíèè äàííûõ ðåíòãåíîêîíòðàñòíîãî è ðàäèîèçîòîïíîãî èññëåäîâàíèé æ¸ë÷íîãî ïóçûðÿ. Ïðè âûðàæåííûõ êëèíè÷åñêèõ ïðîÿâëåíèÿõ ïîêàçàíî õèðóðãè÷åñêîå ëå÷åíèå.
ÏÎÂÐÅÆÄÅÍÈß
Èçîëèðîâàííûå ïîâðåæäåíèÿ æ¸ë÷íîãî ïóçûðÿ âñòðå÷àþòñÿ ðåäêî. Èõ ðàçäåëÿþò íà îòêðûòûå (íîæåâûå è îãíåñòðåëüíûå ðàíåíèÿ) è çàêðûòûå (ðàçðûâû è îòðûâû ïóçûðÿ), âîçíèêàþùèå ïðè òóïîé òðàâìå æèâîòà. Áîëü â æèâîòå ïðè çàêðûòûõ ïîâðåæäåíèÿõ ìîæåò âñêîðå ïðåêðàòèòüñÿ, îäíàêî çàòåì âîçîáíîâëÿåòñÿ — ðàçâèâàåòñÿ êàðòèíà ïåðèòîíèòà.  äèàãíîñòè÷åñêè íåÿñíûõ ñëó÷àÿõ èñïîëüçóþò ëàïàðîöåíòåç èëè ëàïàðîñêîïèþ. Îòêðûòûå ïîâðåæäåíèÿ æ¸ë÷íîãî ïóçûðÿ äî îïåðàöèè ìîãóò áûòü çàïîäîçðåíû ïî èñòå÷åíèþ æåë÷è èç ðàíû è ïî ëîêàëèçàöèè åå â ïðîåêöèè æ¸ë÷íîãî ïóçûðÿ. Ëå÷åíèå ïîâðåæäåíèé æ¸ë÷íîãî ïóçûðÿ îïåðàòèâíîå. Ïðè íåáîëüøîì ðàçðûâå ñòåíêè æ¸ë÷íîãî ïóçûðÿ âîçìîæíî åãî óøèâàíèå. Ïðè ðàíàõ æ¸ë÷íîãî ïóçûðÿ çíà÷èòåëüíûõ ðàçìåðîâ, à òàêæå ïðè ïîëíîì îòðûâå ïóçûðÿ îò ïîâåðõíîñòè ïå÷åíè ïîêàçàíà õîëåöèñòýêòîìèÿ.
ÇÀÁÎËÅÂÀÍÈß
Âûäåëÿþò äèñêèíåçèè, õîëåñòåðîç, õîëåöèñòèò, æåë÷íîêàìåííóþ áîëåçíü, ïàðàçèòàðíûå çàáîëåâàíèÿ.
Äèñêèíåçèÿ æ¸ë÷íîãî ïóçûðÿ ïðîÿâëÿåòñÿ íàðóøåíèåì åãî ìîòîðíî-ýâàêóàòîðíîé ôóíêöèè; íåðåäêî ñî÷åòàåòñÿ ñ äèñêèíåçèåé æåë÷íûõ ïðîòîêîâ, â ÷àñòíîñòè ñ íàðóøåíèåì ôóíêöèè ñôèíêòåðà Îääè. Äëÿ äèñêèíåçèè æ¸ë÷íîãî ïóçûðÿ õàðàêòåðíà ñâÿçü ïîÿâëåíèÿ áîëåé ñ íåðâíî-ïñèõè÷åñêèì âîçáóæäåíèåì. Ïðè ãèïîòîíèè è ãèïîêèíåçèè æ¸ë÷íîãî ïóçûðÿ áîëè ÷àùå áûâàþò òóïûìè è ïðîäîëæèòåëüíûìè, â ñëó÷àå ãèïåðòîíèè è ãèïåðêèíåçèè ïðåâàëèðóþò êðàòêîâðåìåííûå ñõâàòêîîáðàçíûå áîëè. Ïðè ïàëüïàöèè âûÿâëÿþò óìåðåííóþ áîëåçíåííîñòü â ïðàâîì ïîäðåáåðüå è ïîäëîæå÷íîé îáëàñòè. Äèàãíîç ñòàâÿò íà îñíîâàíèè êëèíè÷åñêèõ äàííûõ, ðåçóëüòàòîâ ðåíòãåíîëîãè÷åñêîãî è ðàäèîèçîòîïíîãî èññëåäîâàíèé, ñâèäåòåëüñòâóþùèõ î íàðóøåíèè ìîòîðíî-ýâàêóàòîðíîé ôóíêöèè æ¸ë÷íîãî ïóçûðÿ. Ëå÷åíèå êîíñåðâàòèâíîå.
Ïàðàçèòàðíûå çàáîëåâàíèÿ æ¸ë÷íîãî ïóçûðÿ âîçíèêàþò â ðåçóëüòàòå èíâàçèè âîçáóäèòåëåé ëÿìáëèîçà, îïèñòîðõîçà, ôàñöèîëåçà, àñêàðèäîçà, êëîíîðõîçà, ñòðîíãèëîèäîçà è äð. Íàõîæäåíèå èõ â æ¸ë÷íîì ïóçûðå âûçûâàåò íàðóøåíèÿ åãî ôóíêöèè èëè âîñïàëèòåëüíûå èçìåíåíèÿ åãî ñòåíêè, à òàêæå íåðåäêî ïîðàæåíèå æåë÷íûõ ïðîòîêîâ, ïðîÿâëÿþùååñÿ õîëàíãèòîì, áèëèàðíûì öèððîçîì ïå÷åíè. Ñèìïòîìû ïàðàçèòàðíîãî ïîðàæåíèÿ æ¸ë÷íîãî ïóçûðÿ íå ñïåöèôè÷íû — óìåðåííûå áîëè â ïðàâîì ïîäðåáåðüå, äèñïåïòè÷åñêèå ðàññòðîéñòâà, äèñôóíêöèÿ êèøå÷íèêà, ëèõîðàäêà, îçíîá, êîæíûé çóä, àëëåðãè÷åñêèå ðåàêöèè, ýîçèíîôèëèÿ è äð. Äèàãíîç óñòàíàâëèâàþò ïðè îáíàðóæåíèè ïàðàçèòîâ â äóîäåíàëüíîì ñîäåðæèìîì èëè â êàëå. Ëå÷åíèå êîíñåðâàòèâíîå; ïðè âûðàæåííûõ âîñïàëèòåëüíûõ èçìåíåíèÿõ æ¸ë÷íîãî ïóçûðÿ ïðîâîäÿò õîëåöèñòýêòîìèþ.
Îïóõîëè æ¸ë÷íîãî ïóçûðÿ äåëÿò íà äîáðîêà÷åñòâåííûå — ïàïèëëîìà, ôèáðîìà, ìèîìà, àäåíîìà, ìèêñîìà è äð. è çëîêà÷åñòâåííûå — ðàê, ñàðêîìà. Äîáðîêà÷åñòâåííûå îïóõîëè, îáû÷íî ïàïèëëîìû, âñòðå÷àþòñÿ ðåäêî, ëîêàëèçóþòñÿ ïðåèìóùåñòâåííî â îáëàñòè äíà æ¸ë÷íîãî ïóçûðÿ è êëèíè÷åñêè íå ïðîÿâëÿþòñÿ. Äèàãíîç ñòàâÿò ïî äàííûì õîëåöèñòîãðàôèè èëè ýõîãðàôèè. Ëå÷åíèå îïåðàòèâíîå (õîëåöèñòýêòîìèÿ).
Ðàê æ¸ë÷íîãî ïóçûðÿ îáíàðóæèâàåòñÿ â îñíîâíîì ó ëèö ñòàðøå 50 ëåò, ãëàâíûì îáðàçîì ó æåíùèí íà ôîíå êàëüêóëåçíîãî õîëåöèñòèòà. Ïî ãèñòîëîãè÷åñêîìó ñòðîåíèþ ÷àùå íàáëþäàåòñÿ àäåíîêàðöèíîìà, çàòåì ñêèðð, ñëèçèñòûé, ñîëèäíûé, ïëîñêîêëåòî÷íûé è íèçêîäèôôåðåíöèðîâàííûé ðàê. Õàðàêòåðíî ðàííåå ëèìôîãåííîå ìåòàñòàçèðîâàíèå â ïåðâóþ î÷åðåäü â ëèìôàòè÷åñêèå óçëû âîðîò ïå÷åíè, ÷òî ïðèâîäèò ê ðàçâèòèþ îáòóðàöèîííîé æåëòóõè è àñöèòà çà ñ÷åò ñäàâëåíèÿ âîðîòíîé âåíû.
 íà÷àëüíîé ñòàäèè çàáîëåâàíèå ïðîòåêàåò ïðàêòè÷åñêè áåññèìïòîìíî. Ïðè ðàçâèòèè ðàêà æ¸ë÷íîãî ïóçûðÿ ó áîëüíûõ æåë÷íîêàìåííîé áîëåçíüþ âíà÷àëå ïðåâàëèðóþò ñèìïòîìû ïîñëåäíåé. Âûðàæåííûå ïîñòîÿííûå áîëè è íàëè÷èå ïëîòíîé, áóãðèñòîé îïóõîëè, ïàëüïèðóåìîé â ïðàâîì ïîäðåáåðüå, îáòóðàöèîííàÿ æåëòóõà, èñõóäàíèå, íàðàñòàþùàÿ ñëàáîñòü, ãèïîõðîìíàÿ àíåìèÿ, óâåëè÷åíèå ÑÎÝ, àñöèò — ïðèçíàêè äàëåêî çàøåäøåãî ðàêîâîãî ïîðàæåíèÿ.
Äèàãíîç ìîæíî óñòàíîâèòü íà îñíîâàíèè äàííûõ õîëåöèñòîãðàôèè, ýõîãðàôèè, êîìïüþòåðíîé òîìîãðàôèè, à òàêæå îáíàðóæåíèÿ îïóõîëåâûõ êëåòîê ïðè äóîäåíàëüíîì çîíäèðîâàíèè. Ñäàâëåíèå, ñìåùåíèå èëè äåôîðìàöèÿ ðÿäîì ðàñïîëîæåííûõ îðãàíîâ, âûÿâëÿåìûå ïðè ðåíòãåíîëîãè÷åñêîì èññëåäîâàíèè æåëóäî÷íî-êèøå÷íîãî òðàêòà, ÿâëÿþòñÿ ëèøü êîñâåííûìè ïðèçíàêàìè îïóõîëè æ¸ë÷íîãî ïóçûðÿ. Ïðîðàñòàíèÿ åå â ïå÷åíü èëè ìåòàñòàçèðîâàíèå îïðåäåëÿþò ïðè ðàäèîèçîòîïíîì, óëüòðàçâóêîâîì èññëåäîâàíèÿõ, öåëèàêî- èëè ãåïàòîãðàôèè, êîìïüþòåðíîé òîìîãðàôèè, ëàïàðîñêîïèè. Ëå÷åíèå õèðóðãè÷åñêîå. Ðàäèêàëüíóþ îïåðàöèþ óäàåòñÿ âûïîëíèòü òîëüêî ïðè ðàííèõ ôîðìàõ çàáîëåâàíèÿ. Ïðîãíîç íåáëàãîïðèÿòíûé, ïÿòèëåòíÿÿ âûæèâàåìîñòü îïåðèðîâàííûõ áîëüíûõ íå ïðåâûøàåò 1%. Ïðîôèëàêòèêîé ðàêà Æ. ï. ÿâëÿåòñÿ ñâîåâðåìåííàÿ õîëåöèñòýêòîìèÿ ïî ïîâîäó õðîíè÷åñêîãî õîëåöèñòèòà è æåë÷íîêàìåííîé áîëåçíè.
ÎÏÅÐÀÖÈÈ
æåë÷íûé ïóçûðü àíàòîìèÿ ïàòîëîãèÿ
Îïåðàòèâíûå âìåøàòåëüñòâà íà æ¸ë÷íûé ïóçûðü ðàçíîîáðàçíû ïî ñâîåìó õàðàêòåðó, òåõíèêå è ïîêàçàíèÿì. Ê íèì îòíîñÿòñÿ õîëåöèñòîòîìèÿ (âñêðûòèå ïðîñâåòà æ¸ë÷íîãî ïóçûðÿ), õîëåöèñòîëèòîòîìèÿ (âñêðûòèå æ¸ë÷íîãî ïóçûðÿ, óäàëåíèå æåë÷íûõ êàìíåé è óøèâàíèå ñòåíêè ïóçûðÿ íàãëóõî); õîëåöèñòýêòîìèÿ (óäàëåíèå æ¸ë÷íîãî ïóçûðÿ); õîëåöèñòîñòîìèÿ (ôîðìèðîâàíèå íàðóæíîãî ñâèùà æ¸ë÷íîãî ïóçûðÿ ); ñîçäàíèå ñîóñòüÿ ìåæäó æ¸ë÷íûì ïóçûðåì è æåëóäêîì (õîëåöèñòîãàñòðîñòîìèÿ), æ¸ë÷íûé ïóçûðü è äâåíàäöàòèïåðñòíîé êèøêîé (õîëåöèñòîäóîäåíîñòîìèÿ), æ¸ë÷íûì ïóçûðåì è òîíêîé êèøêîé (õîëåöèñòîýíòåðîñòîìèÿ). Íàèáîëåå ÷àñòîé îïåðàöèåé ÿâëÿåòñÿ õîëåöèñòýêòîìèÿ. Îíà ìîæåò ñîïðîâîæäàòüñÿ âìåøàòåëüñòâîì íà æåë÷íûõ ïðîòîêàõ, à òàêæå ñî÷åòàòüñÿ ñ îïåðàöèÿìè íà äðóãèõ îðãàíàõ áðþøíîé ïîëîñòè. Âûïèñûâàþò áîëüíûõ, ïåðåíåñøèõ õîëåöèñòýêòîìèþ, îáû÷íî ïîñëå ñíÿòèÿ øâîâ — íà 8—10-é äåíü. Áîëüíûå ìîëîäîãî è ñðåäíåãî âîçðàñòà ïðè îòñóòñòâèè îñëîæíåíèé è ñ èõ ñîãëàñèÿ ìîãóò áûòü âûïèñàíû íà 4—5-é äåíü ïîñëå îïåðàöèè ïðè óñëîâèè îáÿçàòåëüíîãî ðåãóëÿðíîãî íàáëþäåíèÿ íà äîìó èëè â óñëîâèÿõ ïîëèêëèíèêè, ãäå è ñíèìàþò øâû íà 10—12-é äåíü. Íàèáîëåå ÷àñòûì îñëîæíåíèåì, âñòðå÷àþùèìñÿ ïðè íàáëþäåíèè â ïîëèêëèíèêå çà áîëüíûì, ïåðåíåñøèì õîëåöèñòýêòîìèþ, ÿâëÿåòñÿ îáðàçîâàíèå âîñïàëèòåëüíîãî èíôèëüòðàòà â îáëàñòè îïåðàöèîííîé ðàíû èëè íàãíîåíèå åå. Ïðè ýòîì íàáëþäàþòñÿ áîëü è ðåçêàÿ áîëåçíåííîñòü â îáëàñòè ðàíû, âûñîêàÿ òåìïåðàòóðà òåëà, ñëàáîñòü è äð. Ëå÷åíèå ñëåäóåò ïðîâîäèòü òîëüêî â õèðóðãè÷åñêîì îòäåëåíèè, êóäà áîëüíîé äîëæåí áûòü ýêñòðåííî ãîñïèòàëèçèðîâàí, êàê è ïðè âîçíèêíîâåíèè äðóãèõ îñëîæíåíèé ïîñëå õîëåöèñòýêòîìèè (æåëòóõè, æåë÷åèñòå÷åíèÿ èç ðàíû)
Ðàçìåùåíî íà Allbest.ru

МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА ОПЕРАТИВНОЙ ХИРУРГИИ И ТОПОГРАФИЧЕСКОЙ АНАТОМИИ
В. Ф. ВАРТАНЯН, П. В. МАРКАУЦАН
ОПЕРАЦИИ НА ЖЕЛЧНОМ ПУЗЫРЕ И ЖЕЛЧЕВЫВОДЯЩИХ ПРОТОКАХ
Учебно-методическое пособие
Минск 2007
УДК 616.361/.366-089(075.8) ББК 54.13 я 73
В 18
Утверждено Научно-методическим советом университета в качестве учебно-методического пособия 14.06.2006 г., протокол № 7
Рецензенты: доц. С. Н. Тихон, проф. А. В. Прохоров
Вартанян, В. Ф.
В 18 Операции на желчном пузыре и желчевыводящих протоках : учеб.-метод. пособие / В. Ф. Вартанян, П. В. Маркауцан. – Минск : БГМУ, 2007 – 16 с.
ISBN 978-985-462-763-2.
Рассматриваются вопросы анатомии, а также общие принципы хирургического лечения заболеваний желчного пузыря и внепеченочных желчных протоков, применяемые в клинической практике.
Предназначается для студентов старших курсов всех факультетов.
УДК 616.361/.366-089(075.8) | |
ББК 54.13 я 73 | |
ISBN 978-985-462-763-2 | © Оформление. Белорусский государственный |
медицинский университет, 2007 |
2
Голотопия. Желчный пузырь (ЖП) и протоки проецируются в правую подреберную и собственно надчревную области.
Скелетотопия. Дно ЖП проецируется чаще всего в углу, образованном наружным краем правой прямой мышцы живота и реберной дугой, на уровне переднего конца IX реберного хряща (у места, где с ним сливается хрящ X ребра). ЖП может также проецироваться в месте, где реберную дугу пересекает линия, соединяющая вершину правой подмышечной впадины с пупком.
Синтопия. Сверху и спереди ЖП находится печень, слева — привратник, справа — печеночный изгиб ободочной кишки, поперечноободочная кишка (или начальный отдел 12-перстной кишки). Дно ЖП обычно выходит из-под передне-нижнего края печени на 2–3 см и примыкает к передней брюшной стенке.
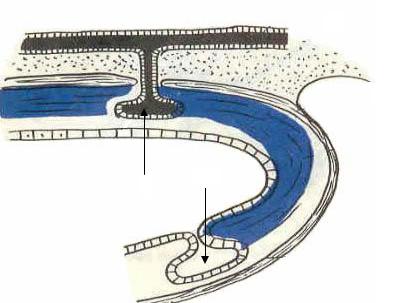
Желчный пузырь (vesica fellea) имеет грушевидную форму (рис. 1), располагается на висцеральной поверхности печени в соответствующей ямке (fossa vesicae felleae), отделяющей передний отдел правой доли печени от квадратной. ЖП покрыт брюшиной, как правило, с трех сторон (мезоперитониально). Значительно реже имеет место внутрипеченочное (экстраперитониальное) и интраперитониальное (может быть брыжейка) его расположение. Анатомически в ЖП различают дно (fundus vesicae felleae), широкую часть — тело (corpus vesicae felleae) и узкую — шейку (collum vesicae felleae). Длина ЖП варьируется в пределах от 8 до 14 см, ширина составляет 3–5 см, емкость достигает 60–100 мл. В ЖП перед переходом его в пузырный проток имеется своеобразное выпячивание стенки в виде кармана (карман Гартмана), располагающегося ниже всей остальной полости пузыря.
Рис. 1. Схема желчного пузыря:
1 — дно; 2 — тело; 3 — шейка; 4 — общий желчный проток; 5 — пузырный проток; 6 — карман Гартмана
Стенка ЖП состоит из слизистой оболочки (tunica mucosa vesicae felleae),
мышечного (tunica muscularis vesicae felleae), субсерозного (tela subserosa vesicae felleae) и серозного (tunica serosa vesicae felleae) слоев.
3

Слизистая оболочка представлена большим числом спиральных складок, выстлана однослойным призматическим каемчатым эпителием и обладает хорошей резорбционной способностью. Она достаточно чувствительна к различным экстремальным явлениям в организме, что морфологически проявляется ее набуханием и десквамацией.
Мышечный слой состоит из пучков мышечных волокон, идущих в продольном и циркулярном направлениях. Между ними могут быть щели, посредством которых слизистая оболочка может непосредственно срастаться с серозной (синусы Рокитанского–Ашоффа). Эти синусы играют важную роль в патогенезе развития желчного перитонита без перфорации желчного пузыря: при перерастяжении ЖП желчь просачивается через слизистую и серозные оболочки непосредственно в брюшную полость.
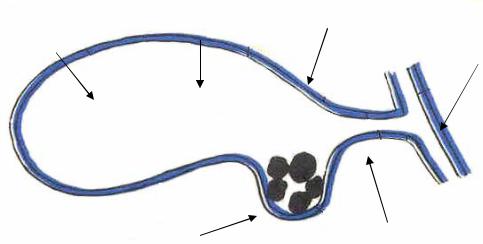
На верхней поверхности ЖП могут находится ходы Люшке (рис. 2). Они начинаются от мелких внутрипеченочных протоков печени и доходят до слизистой оболочки. При холецистэктомии эти ходы зияют и обусловливают истечение желчи в свободную брюшную полость, что, как правило, вызывает необходимость дренирования этой полости и ложа ЖП.
 2
2
 3
3
1 4
Рис. 2. Строение ЖП:
1 — ходы Люшке; 2 — внутрипеченочный проток; 3 — мышечный слой ЖП; 4 — синус Рокитанского–Ашоффа
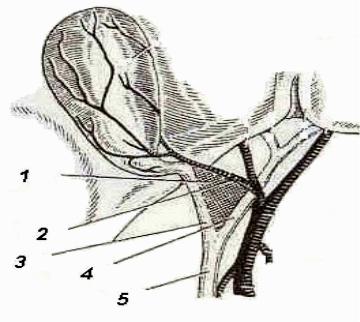
Кровоснабжение ЖП (рис. 3) осуществляется пузырной артерией (a. сystica), которая отходит от правой ветви печеночной артерии и, подойдя к шейке пузыря, делится на две ветви, идущие на верхнюю и нижнюю поверхности. Для ее нахождения можно выделить так называемый треугольник Кало, стенками которого являются пузырный и общий печеночный протоки, а основанием — пузырная артерия.
Лимфатическая сеть сосудов ЖП имеет свои особенности. Лимфа по двум коллекторам поступает в лимфатические узлы, один из которых располагается с левой стороны шейки пузыря, второй — непосредственно у края
4
12-перстной кишки. Данные узлы при воспалительном процессе в ЖП могут увеличиваться в размерах и сдавливать общий желчный проток.
Рис. 3. Кровоснабжение ЖП:
1 — треугольник Кало; 2 — пузырная артерия; 3 — пузырный проток; 4 — общий печеночный проток; 5 — общий желчный проток
Иннервация ЖП, протоков, сфинктеров осуществляется из чревного, нижних диафрагмальных сплетений, а также из переднего ствола блуждающего нерва. Поэтому нередко заболевания желудка и 12-перстной кишки, а также раздражение блуждающего нерва при скользящей грыже пищеводного отверстия диафрагмы приводят к дисфункции сфинктера Одди и воспалительным изменениям в ЖП, и наоборот.
Анатомия внепеченочных желчных протоков
Шейка ЖП переходит в пузырный проток (ductus cysticus), который соединяется обычно под острым углом c общим печеночным протоком (ductus hepaticus communis), вследствие чего образуется общий желчный проток (ductus choledochus). Складки слизистой оболочки в пузырном протоке располагаются вдоль тока желчи, что затрудняет ее ретроградный путь продвижения (подобие клапана).
Диаметр ductus cysticus составляет 3 мм, ductus hepaticus communis —
4–5 мм, а ductus choledochus — 6–8 мм. Общий желчный проток в длину составляет в среднем 6–8 см. Он проходит вдоль правого края печеночнодвенадцатиперстной связки. Рядом с ним располагается печеночная артерия, а между ними и сзади — воротная вена. Ductus choledochus (рис. 4) состоит из четырех отделов: pars supraduodenalis (от начала до 12-перстной кишки), pars retrоduodenalis (позади горизонтальной части кишки), pars pancreatica (в толще поджелудочной железы), pars duodenalis (в стенке кишки). Общий желчный
5