Рак желудка субтотальная резекция

На сегодняшний день проведение хирургического вмешательства является «золотым» стандартом при лечении пациентов с раком желудка. В зависимости от того, насколько широко распространился опухолевый процесс, объём проводимого вмешательства может варьировать от эндоскопической резекции поражённой слизистой оболочки желудка до травматичных расширенных комбинированных операций. К примеру, часто применяются лимфодиссекции – методики оперативных вмешательств, проводимых на лимфатическом аппарате желудка и позволяющих удалить не только первичную опухоль, но и зоны лимфогенного метастазирования. В некоторых случаях такой подход оказывает положительное влияние на отдалённые результаты.
Сегодня можно выделить три основных вида операций, выполняемых при лечении рака желудка – это гастрэктомия, субтотальная дистальная и субтотальная проксимальная резекции желудка. До 70% всех радикальных операций, проводимых при лечении рассматриваемой патологии, приходится на долю гастрэктомии – именно эта методика признаётся стандартом (при условии сохранения поджелудочной железы и селезёнки).
Органосохраняющие операции
Всё большее признание в мировой практике лечения больных с онкологическими заболеваниями завоёвывают органосохраняющие методы. Показанием к проведению такой операции является обнаружение ранних форм злокачественного новообразования.
Ранним раком желудка считают новообразование, поражающее подслизистый слой стенки желудка и его слизистую оболочку, вне зависимости от отсутствия либо наличия метастаз в лимфатических узлах.
При выявлении раннего рака желудка может быть возможным проведение органосохраняющего вмешательства – эндоскопической резекции пораженного участка слизистой оболочки в пределах здоровых тканей.
Методика проведения операции следующая. После того, как при помощи специальных красителей определяются чёткие размеры пораженной области, выполняется разметка планируемых границ вмешательства – она производится посредством электрокоагуляции. Далее хирург выполняет гидропрепаровку тканей (это необходимо для обеспечения лучшего визуального контроля слоёв и профилактики возможной перфорации стенки желудка). Через инструментальный канал эндоскопа проводится специальный электронож, после чего, под визуальным контролем, проводится резекция пораженного участка слизистой оболочки и подслизистого слоя – вплоть до мышечного слоя.
В реабилитационном периоде пациент находится под динамическим наблюдением врача, получая необходимую медикаментозную терапию. В сравнении со стандартным оперативным лечением, данный метод является более экономичным и менее инвазивным, а также позволяет сократить срок пребывания пациента в стационаре и ускорить реабилитацию.
Дистальная субтотальная резекция желудка
Показанием к проведению данного вида оперативного вмешательства является локализация имеющего экзофитный или язвенный характер злокачественного новообразования в области нижней трети желудка.
Операция производится из абдоминального доступа. Хирург выполняет верхнюю срединную лапаротомию и осуществляет детальную ревизию всех органов брюшной полости – это необходимо для определения степени распространённости опухолевого процесса и, как следствие, необходимого объёма вмешательства. В зависимости от объёма производимой лимфодиссекции, методика проведения операции может несколько изменяться.

Выполняется мобилизация желудка с большим сальником – до селезёнки. Правые желудочно-сальниковые артерия и вена раздельно перевязываются, затем пересекаются у основания. Выполняется скелетизация печеночно-двенадцатиперстной связки, сопровождаемая перевязкой и пересечением (также у основания) правой желудочной артерии. После этого производится прошивание и пересечение за привратником двенадцатиперстной кишки – её культя ушивается рядом узловых швов и двумя полукисетными. Следующим этапом является отсечение малого сальника, проводимое непосредственно возле края печени.
Дальнейший ход вмешательства варьируется в зависимости от объёма выполняемой лифодиссекции.
При произведении расширенной лимфодиссекции (объём – D2) выполняется скелетирование общей печеночной артерии, чревного ствола, начального сегмента гастродуоденальной артерии, правой ножки диафрагмы, воротной и подпечёночного сегмента нижней полой вены. После проводится перевязка и пересечение у оснований левых желудочных артерии и вены. Следующим этапом до ворот селезёнки скелетируется селезёночная артерия – с перевязкой у основания левых желудочно-сальниковых сосудов.
Если речь идёт о выполнении стандартного объёма лимфодиссекции (D1), скелетирование относящихся к «центральной зоне» сосудистых структур не производится – непосредственно за отсечением малого сальника следует этап пересечения левых желудочных вены и артерии.
По малой кривизне выполняется мобилизация желудка до пищевода, по большой – до уровня нижнего полюса селезёнки. После этого производится резекция и удаление препарата единым блоком.
Гастрэктомия
Показанием к выполнению вмешательства является локализация новообразования в верхней и средней трети желудка. Также показанием служит инфильтративный тип роста опухоли – в этом случае локализация не имеет значения.
Наиболее часто оперативное вмешательство производят из абдоминального доступа, кроме случаев, когда опухолевый процесс затрагивает дистальные отделы пищевода – в этом случае используется торакоабдоминальный доступ.

Хирург выполняет верхнюю срединную лапаротомию. После этого производится детальная ревизия органов брюшной полости, необходимая для определения объёма оперативного вмешательства и распространённости опухолевого процесса. Равно как и в случае с дистальной субтотальной резекцией желудка, методика проведения гастрэктомии может варьироваться в зависимости от объёма производимой лимфодиссекции.
Начальным этапом гастрэктомии является мобилизация желудка с большим сальником – она производится со стороны большой кривизны, от начального отдела двенадцатиперстной кишки до селезёнки. После этого правые желудочно-сальниковые артерию и вену раздельно выделяют, перевязывают и пересекают (у оснований). Следующим действием является скелетизация печеночно-двенадцатиперстной связки, при её выполнении хирург перевязывает правую желудочную артерию и пересекает её у основания.
Далее производится пересечение за привратниковым жомом двенадцатиперстной кишки (предварительно она прошивается с помощью аппарата). Культя ушивается рядом узловых швов и двумя полукисетными. Производится отсечение малого сальника: хирург смещает желудок влево и книзу, после чего пересекает и лигирует малый сальник непосредственно у края печени.
При проведении лимфодиссекции в объёме D1 (стандарт) следующим этапом становится раздельная перевязка левых желудочных артерии и вены, а также их пересечение у основания.
Если речь идёт о лимфодиссекции D2 (или же об одном из этапов лимфодиссекции D3), перед вышеуказанной манипуляцией хирург производит скелетирование начального сегмента желудочно-двенадцатиперстной артерии, общей печеночной артерии, правой ножки диафрагмы, воротной и подпечёночного сегмента нижней полой вены, чревного ствола и селезёночной артерии до ворот селезёнки. Производится перевязка у оснований левых желудочно-сальниковых сосудов и обнажение левой ножки диафрагмы – после поэтапной перевязки желудочно-селезёночной связки и её пересечения. После этого в пищеводном отверстии диафрагмы выделяется пищевод – хирург пересекает его над кардиальным отделом, удаляет единым блоком препарат и начинает восстановительный этап вмешательства. Во время данного этапа происходит непосредственное соединение пищевода и тонкой кишки.
После окончания этого этапа операции производится контрольный осмотр брюшной полости, в ходе которого хирург выявляет возможные источники кровотечения и убеждается в отсутствии инородных тел. В левое поддиафрагмальное и подпечёночное пространства устанавливаются дренажи, при необходимости также дренируют другие отделы брюшной полости.
Осложнения
Нередким осложнением данного вмешательства является воспаление пищевода, возникающее в результате заброса в пищевод содержимого тощей кишки и раздражения его желчью и панкреатическим соком – рефлюкс-эзофагит. Проблема чаще всего имеет место после приёма молока, жирной пищи и фруктов, выражается в чувстве жжения и острой боли в подложечной области и за грудиной.
Для минимизации вероятности возникновения осложнений больному следует строго соблюдать предписанный режим питания. Также следует учитывать, что пациенты, перенёсшие эту операцию, полностью либо частично лишаются ряда функций организма, связанных с пищеварением. Как следствие, реабилитация после гастрэктомии является очень важной задачей.
Пациенты нуждаются в специальным образом разработанной диете, щадящем психологическом режиме и практически полном отсутствии каких-либо ощутимых физических нагрузок. Всё вышеперечисленное затруднительно обеспечить даже в домашних условиях, а в стационаре больные, как правило, находятся в подавленном и угнетённом состоянии, что не идёт им на пользу.
Целесообразнее всего проходить реабилитационный курс в специализированном санатории, который занимается лечением, профилактикой и восстановлением пациентов, страдающих от заболеваний ЖКТ и пищеварительной системы. Современные санатории, как правило, располагают самыми передовыми методиками реабилитационной медицины и могут максимально эффективно провести восстановление пациента, перенёсшего операцию на желудке и/или кишечнике.
Важно и то, что в таких санаториях работают профессиональные врачи-диетологи, обеспечивающие одно из важнейших условий реабилитации – правильное питание.
Случай местно-распространённого рака желудка
Статистика говорит о том, что примерно 75% больных к моменту госпитализации страдают от III-IV стадии рака желудка. Это приводит к тому, что достаточно часто возникает потребность в проведении комбинированных операций – они выполняются в 30-50% случаев.
Несмотря на достаточно высокую степень риска, сегодня комбинированные операции занимают очень важное место в терапии рака желудка – это обусловлено особенностями местного распространения новообразования и регионарного метастазирования опухоли. Даже если речь идёт о проведении паллиативной операции, вмешательство в любом случае уменьшает симптоматические проявления болезни и увеличивает срок жизни пациентов.
Наиболее распространённой комбинацией является проведение операции, сопровождающееся выполнением спленэктомии. Несколько реже производятся резекция толстой кишки и её брыжейки, диафрагмы, надпочечника, дистальная резекция поджелудочной железы, левая верхняя эвисцерация брюшной полости, гастропанкреатодуоденальная резекция.
Паллиативные и симптоматические вмешательства
Выявление большого количества пациентов с диссеминированным и местно-распространённым раком желудка представляет собой серьёзную проблему, которая заключается как в невозможности проведения скрининговых мероприятий, так и в плохой информированности населения.
При лечении таких больных вмешательства носят паллиативный характер – это обусловлено широким лимфогенным метастазированием, при котором в опухолевый процесс вовлекаются парааортальные группы лимфатических узлов, имеет место канцероматоз (распространение опухолевых клеток по брюшине), а также наличествуют отдалённые метастические очаги. Прежде всего, операция направлена на предотвращение стеноза и кровотечения, которые являются обычными осложнениями опухолевого процесса. Также при удалении первичного новообразования купируются симптомы интоксикации, значительно легче поддаются коррекции проявления патологии, повышается эффективность лучевого и химиотерапевтического методов лечения (естественный результат уменьшения опухолевой массы).
В паллиативном режиме производят как обычные резекции желудка и гастрэктомию, так и комбинированные операции. Формирование гастро- или энтеростомы либо обходного гастроэнтероанастомоза относится к вмешательствам, имеющим симптоматический характер.
Если имеет место неоперабельный рак антрального отдела желудка, целью оперативного вмешательства становится формирование обходного гастроэнтероанастомоза – это необходимо для обеспечения пассажа находящихся в желудке пищевых масс далее по ЖКТ. В ходе операции создаётся соустье между тощей кишкой и желудком. Проводят как переднюю впередиободочную, так и заднюю позадободочную гастроэнтеростомию.
Если имеет место неоперабельный рак, локализующийся в проксимальном отделе желудка и сопровождающийся нарушением прохождения через пищеводно-желудочный переход пищевых масс, выполняется формирование гастростомы для питания. Если у пациента наблюдается обширное поражение желудка, препятствующее формированию гастростомы, производится энтеростомия.
Материал оказался полезным?
29 января 1881 года Теодор Бильрот провел первую успешную операцию резекции желудка при локализации рака в его выходном отделе. Последующая и также успешная операция резекции была проведена через несколько месяцев ассистентом Бильрота. Успех заключался и в продолжительности жизни пациента, первого среди прооперированных по поводу рака желудка прожившего пять лет после операции.
Несмотря на то, что с момента выполнения первой успешной операции на желудке прошло более 130 лет и за прошедшее время медицина шагнула далеко вперед, основным методом лечения рака желудка остается операция. Никакие другие методы лечения не могут заменить хирургическое вмешательство.
Принципиально выделяют два вида радикальных операций по поводу рака желудка: субтотальная резекция желудка и гастрэктомия. Выбор объема операции зависит в первую очередь от локализации опухоли в желудке, уровня глубины проникновения опухоли в стенку желудка, а также её распространение на соседние органы и структуры.
Дистальная субтотальная резекция желудка
Дистальная субтотальная резекция желудка – операция, выполняемая при локализации опухоли в антральном отделе или в нижней трети тела желудка. Объем операции включает удаление 4/5 желудка с обязательным выполнением лимфодиссекции — моноблочное удаление лимфатических узлов и лимфатических сосудов с окружающей жировой клетчаткой в пределах фасциальных футляров с высокой перевязкой сосудов питающих желудок. Её выполняют по принципиальным соображениям независимо от наличия или отсутствия метастазов в регионарных лимфатических узлах. В отдельных случаях дополнительно удаляются селезенка, а также тело и хвост поджелудочной железы.
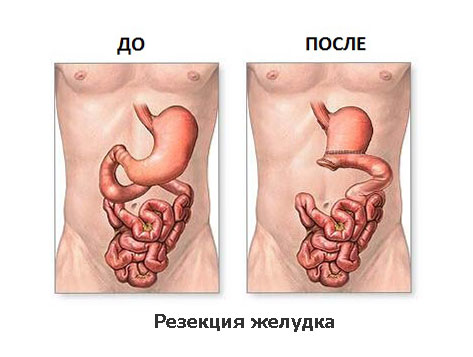
При распространении опухоли на соседние органы выполняется и их резекция. Операция завершается восстановлением непрерывности желудочно-кишечного тракта формированием анастомоза (соустья) между оставшейся частью желудка и тонкой кишкой.
Существует несколько десятков способов восстановления непрерывности желудочно-кишечного тракта, но наиболее часто применяемыми являются следующие: по Бильрот, Бальфуру, Ру, Райхелю—Полиа, Хофмейстеру—Финстереру, Мойнихену. Анастомозы формируются с помощью ручного шва, либо с помощью различных сшивающих аппаратов.
Гастрэктомия
Гастрэктомия – операция, выполняемая при локализации раковой опухоли в средней и верхней трети тела и кардиальном отделе желудка, а также при расположении опухоли в месте перехода желудка в пищевод (кардиоэзофагеальный рак). Объем операции включает удаление всего желудка, также с обязательным выполнением лимфодиссекции. В отдельных случаях дополнительно удаляются селезенка вместе с телом и хвостом поджелудочной железы. При распространении опухоли на соседние органы выполняется и их резекция. Операция завершается формированием анастомоза напрямую между пищеводом и тонкой кишкой, также либо с помощью ручного шва, либо с помощью специальных сшивающих аппаратов.
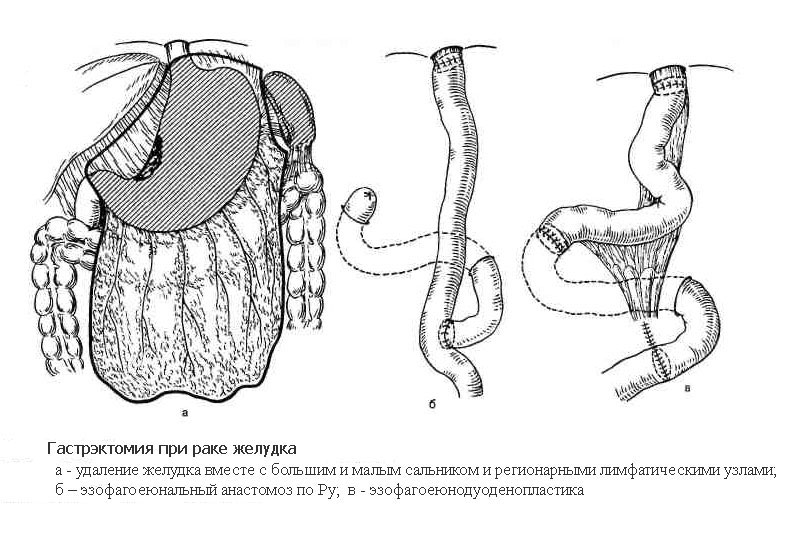
Изложенные операции могут выполняться традиционным (открытым) методом и с помощью высокотехнологичных малотравматичных методов (лапароскопическим или роботическим).
Наиболее часто применяемым способом восстановления непрерывности желудочно-кишечного тракта при гастрэктомии является методика по Ру (приведена на рисунке слева). На схеме: а — удаление желудка вместе с большим и малым сальником и регионарными лимфатическими узлами; б – эзофагоеюнальный анастомоз по Ру; в — эзофагоеюнодуоденопластика
Традиционный (открытый) метод применяется у пациентов с местнораспространенными опухолями желудка требующие расширенных и комбинированных операций с резекцией соседних органов и структур, а также у пациентов с высоким индексом массы тела (ИМТ>30).
У пациентов с начальной (I-II) стадией заболевания и с ИМТ<30 операцию можно выполнить лапароскопическим или роботическим методом.
Сколько стоит операция по удалению рака желудка,
применяемые методы
В нашем стационаре операции по поводу рака желудка выполняются как традиционным (открытым) способом, так и миниинвазивными (малотравматичными) – лапароскопическим или роботическим методов с использованием роботического хирургического комплекса DaVinciSiHD.
Важный для пациента вопрос: сколько стоит операция по удалению рака желудка? Благодаря федеральным квотам министерства здравоохранения операции рака желудка выполняются в СПб ГБУЗ «Городская больница № 40» абсолютно бесплатно. Наши сотрудники помогут Вам оперативно оформить соответствующую квоту 2017г.
Радикальная субтотальная резекция желудка. Техника субтотальной резекции желудка.
Чаще всего используют срединный разрез от мечевидного отростка до пупка. Его можно расширить вверх удалив мечевидный отросток, как показано пунктирной линией. При необходимости разрез продолжают вниз на 4-6 см ниже пупка.
Рассечены кожа, подкожная клетчатка и срединный апоневроз. А. Скальпелем произведен небольшой разрез брюшины на середине расстояния между мечевидным отростком и пупком. С этой целью брюшина приподнята двумя зажимами Allis. Перед рассечением хирург с помощью указательного и большого пальцев должен убедиться, что органы брюшной полости не были захвачены зажимами Allis.
В. Зажимы Allis заменены гемостатическими зажимами, с помощью которых брюшину подтягивают вверх. Ножницами брюшину рассекают вверх по направлению к мечевидному отростку. С. Брюшину снова рассекают скальпелем вниз. Органы брюшной полости защищают от повреждения пальцами левой руки.
Вскрыв брюшную полость, производят ее тщательную ревизию, переходя затем к осмотру желудка. Для расширения операционного поля используют большой ретрактор Balfour или аналогичный ему. Мечевидный отросток удален. Гемостаз осуществляют и помощью электрокоагуляции. Для того чтобы улучшить обзор пищеводно-диафрагмальной зоны, верхней браншей ретрактора отводят вверх нижнюю часть грудины и реберные хрящи.
Прерывистыми линиями изображены границы субтотальной резекции в случае локализации опухопи в дистальнои трети желудка или в случае неинфильтративного рака средней его трети. Объем субтотальной резекции зависит от многочисленных факторов: локализации опухоли, ее макросокопического типа гистологического строения и т.д. Объем резекции может составлять от 70 до 90%, в некоторых случаях может быть выполнена «квазигастрэктомия».

Выполняемая при раке желудка тотальная гастрэктомия или субтотальная резекция производится единым блоком, включающим желудок, желудочно-печеночную и желудочно-ободочную связки большои сальник и лимфатические узлы данной области.
Первым этапом радикальной субтотальной резекции является отделение большого сальника от поперечной ободочной кишки. Это можно выполнить без кровопотери следующим образом: первый ассистент удерживает поперечную ободочную кишку двумя руками и подтягивает ее вниз, а второй асситент подтягивает вверх двумя руками большой сальник. Изогнутыми ножницами хирург отделяет сальник от поперечной ободочной кишки
После отсечения большого сальника от ободочной кишки резецируют передний листок брыжейки поперечной ободочной кишки, как изображено на рисунке. Отсекая его вблизи пилородуоденальнои зоны, отдельно лигируют желудочно-сальниковые артерию и вену, удаляют передние панкреатодуоденальные и подпривратниковые лимфатические узлы.
Иссекают передние панкреатодуоденальные и подпривратниковые лимфатические узлы.
Если поражены ретродуоденопанкреатические лимфатические узлы (N3), то возможность вылечить больного очень мала или отсутствует. Эти узлы можно резецировать ДЛИ более точного установления распространенности опухолевого процесса, если только это не составляет большого труда.
Удаляют лимфатические узлы нижней части печеночно-двенадцатиперстнои связки. Эти узлы также резецируют для определения распространенности процесса, если это технически не слишком сложно осуществить.
Правая желудочная артерия перевязана. Двенадцатиперстная кишка пересечена на расстоянии 3 см от привратника и ушита. Желудок приподнят вверх и влево. Задняя париетальная брюшина, покрывающая общую печеночную артерию, рассечена для удаления двух или трех лимфатических узлов, обычно расположенных на данном уровне. Лимфатические узлы вертикальной части печеночной артерии обычно не удаляют. После удаления лимфатических узлов горизонтальной части печеночной артерии иссечение продолжают проксимально для удаления узлов чревного ствола единым блоком.
После рассечения заднего листка брюшины удаляют лимфатические узлы с окружающей их клетчаткой вблизи чревного ствола. Клетчатку и лимфатические узлы подтягивают вверх и влево зажимом Duval, открывая чревный ствол и его ветви: печеночную артерию, идущую вправо, над краем поджелудочной железы; селезеночную артерию, идущую влево к краю или, чаще, к задней поверхности поджелудочной железы; левую желудочную артерию, идущую от чревного ствола к малой кривизне желудка, в который она входит приблизительно на 3 см дисталь-нее пищеводно-желудочного соединения.
При выполнении манипуляций около чревного ствола хирург должен идентифицировать все три артерии, чтобы по ошибке не перевязать артерию, не являющуюся левой желудочной.
Левая желудочная артерия перевязана в месте ее отхождения от чревного ствола. Разделение продолжают вверх к малой кривизне желудка, где надсекают правую паракардиальную зону для удаления обычно расположенных здесь одного или двух лимфатических узлов. Левые и задние паракардиальные лимфатические узлы невозможно удалить посредством радикальной субтотальной резекции желудка. Обычно сначала перевязывают левую желудочную вену, а затем — артерию, уровень пересечения желудка при высокой субтотальной резекции обозначен пунктирной линией.
При расширенных резекциях желудка (например, в данном случае), необходимо перевязывать не менее 2 или 3 дистальных желудочных сосудов. Как только они будут перевязаны, хирург должен убедиться, что имеется достаточное кровоснабжение остающейся части желудка. Прежде чем перевязывать короткие сосуды, необходимо установить их количество у оперируемого больного. Их должно насчитываться от 2 до 10
Выделена паракардиальная зона справа; выделение продолжают вдистальном направлении.
Верхняя часть малой кривизны теперь свободна от клетчатки или какой-либо другой ткани, содержащей лимфатические узлы. Во время освобождения малой кривизны она была лишена брюшины. В дальнейшем желательно восстановить брюшинный покров малой кривизны, для того чтобы позже можно было наложить надежные гастроеюнальные швы.
Малая кривизна желудка перитонизирована узловыми хлопковыми швами. Объем перитонизации малой кривизны зависит от объема выполненной резекции.
При резекции желудка в пределах 70-80% для создания анастомоза на желудок и тощую кишку можно накладывать атравматические зажимы. В данных случаях автор использует двойной атравматический зажим Finochietto. При большем объеме резекции (высокой субтотальной резекции, или «квазигастрэктомии») использование зажимов для наложения гастроеюнального анастомоза затруднительно. Автор предпочитает использовать зажимы при наложении гастроеюнального анастомоза при любой возможности, поскольку в этом случае анастомоз можно наложить более точно и с меньшим загрязнением.
На рисунке можно видеть, что наложена верхняя бранша атравматического двойного зажима Finocietto (резекция 70% желудка). Ниже зажима Levine можно наблюдать назогастральныи зонд. На нижнем рисунке можно видеть дистальную браншу зажима Finochietto, наложенную для того, чтобы предупредить попадание желудочного содержимого в брюшную полость после пересечения желудка.
— Также рекомендуем «Создание анастомоза при субтотальной резекции желудка. Методика анастомозирования культи желудка.»
Оглавление темы «Лечение рака желудка. Операции при раке желудка.»:
1. Классификация рака желудка. Ранний рак желудка.
2. Международная классификация рака желудка. Лимфатическая система желудка.
3. Объем резекции желудка. Стадия опухоли желудка и объем резекции.
4. Распространенность рака желудка. Определение объема поражения при раке желудка.
5. Радикальная субтотальная резекция желудка. Техника субтотальной резекции желудка.
6. Создание анастомоза при субтотальной резекции желудка. Методика анастомозирования культи желудка.
7. Тотальная радикальная гастрэктомия. Ключевые моменты тотальной гастрэктомии.
8. Восстановление пищеварительного тракта после гастрэктомии. Эзофагоеюностомия.
9. Эзофагоеюностомия по Roux-en-Yc использованием ручных швов. Техника эзофагоеюностомии после резекции желудка.
10. Терминолатеральный эзофагоеюноанастомоз. Техника наложения терминального эзофагоеюноанастомоза.



