Рак желудка поджелудочной железы толстой или прямой кишки

- Причины развития онкозаболеваний ЖКТ
- Симтомы и первые признаки
- Типы гастроинтестинальных опухолей
- Методы диагностики
- Прогноз ремиссии и выживаемости
- Меры профилактики
Рак желудочно-кишечного тракта — это сборный термин для группы онкологических заболеваний, которые развиваются в разных частях пищеварительной системы. Это могут быть рак пищевода, рак прямой кишки или нейроэндокринные новообразования поджелудочной железы.
По общей распространённости онкология ЖКТ занимает первое место среди всех органов и систем организма. Это заболевание с одинаковой частотой поражает как женщин, так мужчин.
Ежегодно в Бельгии около 13 600 человек диагностируется с тем или иным онкозаболеванием ЖКТ и 16 человек ежедневно умирает от таких заболеваний в этой стране.
Показатели выживаемости для рака ЖКТ ниже, чем для других распространенных видов рака. Средняя пятилетняя выживаемость людей с раком желудка составляет 29%, кишечника — 69%. Только 8,7% людей с диагнозом рака поджелудочной железы живут более пяти лет после первоначального диагноза.
В 2018 году Национальным Фондом Рака Бельгии было подсчитано, что 6 809 человек умрут за год от новообразований желудочно-кишечного тракта — это примерно вдвое больше, чем предполагаемое общее количество смертей для рака молочной железы и простаты.
Лечение этих видов рака очень сложное. Оно, как правило, требует комбинации хирургии, лучевой терапии и специфических лекарств (химиотерапия). Лечение выбирается в зависимости от конкретного типа рака и стадии, на которой он находится.
Причины и факторы риска
Новообразования желудочно-кишечного тракта — гетерогенный комплексный комплекс расстройств. Существует критическое взаимодействие генетических факторов и факторов окружающей среды, которые способствуют превращению клеток нормальной ткани в клетки-предшественники опухоли. Предраковые поражения, в конечном итоге, трансформируются в явное злокачественное образование.
Мы не знаем причину многих видов новообразований желудочно-кишечного тракта, но некоторые факторы риска общие для большинства разных типов.
Они включают:
- курение;
- чрезмерное употребление алкоголя;
- пожилой возраст;
- диету с высоким содержанием животного жира;
- диету, содержащую большое количество соленых и консервированных продуктов;
- хронический панкреатит;
- ожирение.
Есть также много других факторов риска, которые специфичны для конкретного вида болезни.
Признаки и симптомы
Большинство признаков опухолей гастроинтестинального тракта специфичны для конкретного типа заболевания.
Основная опасность злокачественных гастроинтестинальных новообразований в том, что признаки и симптомы на ранних стадиях при этих заболеваниях полностью отсутствуют. В таком режиме молчания опухоль может расти очень долго, пока не появятся признаки сдавления или перекрытия ей органов или протоков в ЖКТ.
В итоге первыми симптомами часто становятся:
- давление в области живота, поясницы или грудной клетки;
- непроходимость пищевода, кишечника, желчных или панкреатических протоков;
- кровь в кале;
- расстройства пищеварения.
Когда симптомы и основные признаки онкологии ЖКТ уже проявились, речь уже не идет о ранней стадии заболевания, и требуется неотложное полномасштабное лечение для возможности сохранения или продления жизни.
Виды онкозаболеваний ЖКТ
►Рак:
- пищевода;
- желудка;
- поджелудочной железы;
- желчного пузыря;
- желчных протоков;
- печени (первичные гепатомы);
- тонкого кишечника;
- колоректальный.
►Нейроэндокринные/карциноидные опухоли:
- инсулиномы;
- гастриномы;
- випомы;
- глюкагономы;
- кальцитонинома.
►Гастроинтестинальные стромальные опухоли.
►Лимфомы желудка и тонкого кишечника.
►Псевдомиксомы брюшины.
►Злокачественные опухоли ЖКТ недифференцированного происхождения.
Диагностика
То, как диагностируется рак желудочно-кишечного тракта, зависит от того, какой тип опухоли подозревается. Используются лабораторные тесты, визуализация, биопсия, эндоскопия.
Для большинства видов новообразований ЖКТ не разработано специфических онкомаркеров, поэтому ранняя диагностика этих опухолей существенно затруднена.
Подозрение на злокачественную опухоль ЖКТ выявляется обычно при эндоскопии, а окончательный диагноз ставится при проведении гистологического, гистохимического и генетического исследований.
За последнее время в Бельгии появилось много новых методов эндоскопии и неинвазивной визуализации, ускоряющих и упрощающих диагностику гастроинтестинальных опухолей. Эти методы также позволяют более точно поставить диагноз.
Среди таких инновационных методов диагностики:
- узкоспектральная инфракрасная эндоскопия;
- конфокальная лазерная эндомикроскопия (CLE);
- автофлуоресценция (AFI);
- оптическая когерентная томография (ОКТ);
- эндоцитоскопия;
- спектральная флуоресценция;
- светорассеивающая спектроскопия.
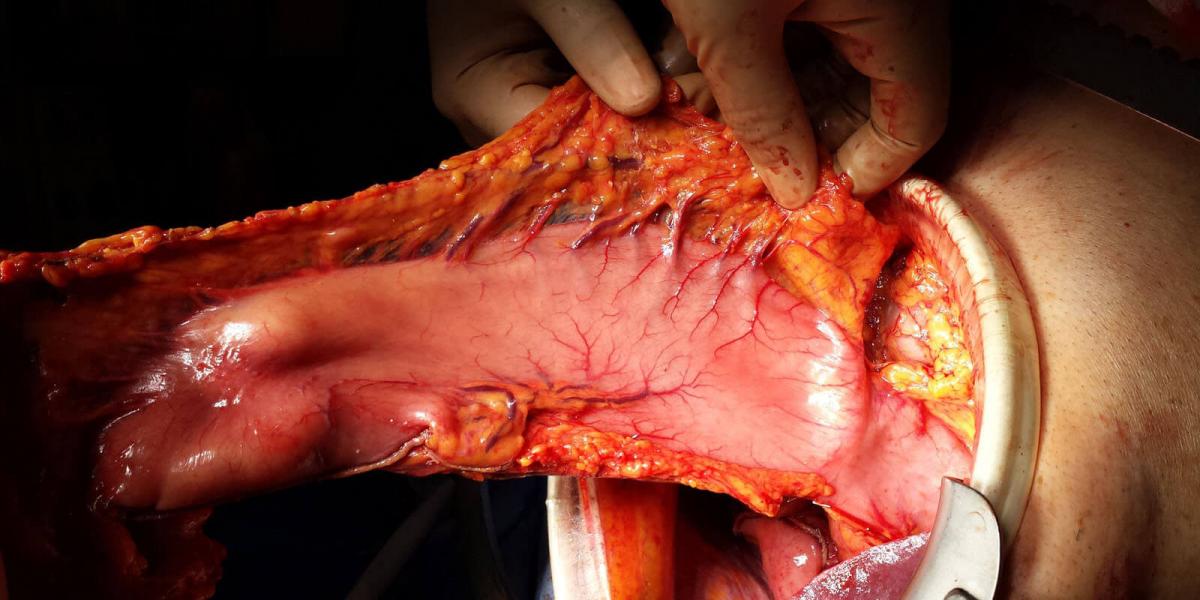
Метастазирование
Метастазирование различных типов рака ЖКТ происходит с разной интенсивностью, а часто и различными путями.
Так, непосредственно для раковых опухолей характерно формирование местных метастазов в регионарных лимфоузлах и метастазов в печени. Реже такие опухоли образуют отдаленные метастазы в легких и позвоночнике.
Стромальные опухоли ЖКТ, напротив, более склонны к образованию отдаленных метастазов в костях и позвоночнике без выраженного поражения регионарных лимфоузлов.
Прогноз
Прогноз при гастроинтестинальных злокачественных новообразованиях зависит от таких факторов как:
- тип опухоли;
- стадия, на которой впервые опухоль была выявлена;
- своевременность начала лечения;
- правильная тактика лечения;
- возраст больного;
- наличие сопутствующих патологий.
Наихудший прогноз, как правило, имеет панкреатический рак. Наилучший прогноз в основном связан с не слишком запущенными нейроэндокринными опухолями тонкого кишечника.
Уровень пятилетней выживаемости в зависимости от указанных факторов может составлять от 90% до 5%.
Профилактика и рекомендации
Каждый тип рака желудочно-кишечного тракта имеет свои собственные факторы риска, которых следует стараться избегать, снижая вероятность развития опухоли.
Поскольку некоторые типы желудочно-кишечного тракта имеют общие факторы риска, мы можем внести некоторые общие изменения в образ жизни, чтобы уменьшить наш риск.
Поскольку мы знаем, что табак связан с некоторыми типами рака желудочно-кишечного тракта, избегание его употребления становится одной из наших лучших профилактических мер защиты. Польза для здоровья от отказа от курения многочисленна и не ограничивается профилактикой новообразований пищевода, желудка и кишечника. Избегая курения, вы снижаете риск возникновения многих других видов опухолей, а также неонкологических заболеваний.
Скрининг рака толстой кишки полезен при обнаружении предраковых изменений в толстой кишке и прямой кишке. Для взрослых, которые подвергаются среднему риску рака толстой кишки и прямой кишки, рекомендуется начинать скрининг в возрасте 50 лет. Взрослые, которые отнесены к группе повышенного риска, могут начать скрининг раньше по рекомендации своего врача. Помните, что даже если вы не испытываете симптомов рака толстой кишки или рака прямой кишки, вы всегда должны следовать рекомендациям вашего врача.
Наконец, хорошо сбалансированная диета выгодна по многим причинам. Диета, богатая фруктами и овощами, с низким содержанием животных жиров и низким потреблением натрия, может снизить риск возникновения некоторых видов рака желудочно-кишечного тракта. Кроме того, правильное сбалансированное питание может снизить ожирение — важный фактор риска развития многих видов рака.
Получите больше информации о новых возможностях диагностики рака ЖКТ в Бельгии. Напишите нам или закажите обратный звонок. Мы подробно ответим на все ваши вопросы и предоставим всю необходимую информацию.
Опухоли ЖКТ включают в себя целую группу различных онкологических заболеваний, которые поражают весь желудочно-кишечный тракт. К ним относят:
- рак пищевода,
- рак желудка,
- рак поджелудочной железы,
- рак желчного пузыря,
- стромальные опухоли ЖКТ,
- рак печени,
- рак толстой кишки,
- рак прямой кишки,
- рак заднего прохода.
Причины и факторы риска ЖКТ опухолей
Науке ещё не известны причины многих типов опухолей ЖКТ, но факторы риска для каждого из типа этих заболеваний известны:
- курение;
- инфекция Helicobacter pylori;
- чрезмерное употребление алкоголя;
- увеличивающийся возраст пациента;
- диета, преимущественно состоящая из животных жиров;
- диета, состоящая из большого количества консервантов, солений и копченостей;
- хронический панкреатит;
- ожирение;
- другие.
Симптомы опухолей ЖКТ
Опухоли ЖКТ могут проявлять себя по-разному. В частности у пациента могут наблюдаться:
- боль, дискомфорт и чувствительность в области живота;
- изменения стула (частота, консистенция или форма);
- кровотечения из прямой кишки или кровь в стуле;
- вздутие живота;
- тошнота/рвота;
- ненамеренная потеря веса;
- усталость и слабость.
Это общие симптомы для всех опухолей ЖКТ, но у каждого типа этих опухолей есть и свои специфические симптомы.
Про очаговые заболевания печени рассказывает главный онколог Андрей Львович Пылев
Как ставится диагноз онкологии ЖКТ?
Постановка диагноза зависит от локализации опухоли. В первую очередь, пациенту проводят анализы, применяют методы диагностической визуализации (рентген, КТ), УЗИ, биопсию и эндоскопические методы диагностики. Как только диагноз рака подтверждается, ставится вопрос о стадии заболевания и уже потом выбирается наиболее подходящий протокол лечения.
Лечение опухолей ЖКТ
Тип и протокол лечения опухоли ЖКТ зависит от локализации, вида (из каких клеток состоит опухоль), стадии заболевания и общего состояния здоровья. Чаще всего лечение заключается в комбинации оперативного вмешательства, лучевой и химиотерапии.
Как предотвратить появление рака?
Поскольку у каждого из видов опухоли ЖКТ есть свои факторы риска, то в первую очередь стоит избегать их воздействия. Чаще всего следует изменить образ жизни, перестать курить, есть полезную пищу, заниматься спортом и не забывать проходить регулярные обследования у врачей.
Важно помнить, что скрининг (обследование с целью ранней диагностики) зачастую помогает распознать опухоль на той стадии, когда лечение может ограничиться малоинвазивным вмешательством. ВОЗ рекомендует всем людям, старше 50 лет проходить колоноскопию раз в 5 лет. Людям, которые находятся в группе повышенного риска (родственники с онкологическими заболеваниями ЖКТ, опухоли в анамнезе и т. д.), следует начинать проходить такие обследования раньше и делать их чаще. Не забывайте спрашивать у врача, о том какие методы скрининга подходят вам и как часто вам стоит проходить обследование.
Следует помнить, что даже простое изменение питания в сторону полезной здоровой пищи и избегание вредной пиши уже может помочь сохранить здоровье. Добавьте в ваш рацион фрукты, овощи и продукты, богатые клетчаткой. Употребляйте меньше соли, не переедайте жирного, жареного и копченого и больше двигайтесь.
Рекомендуем ознакомиться с другими разделами сайта:
Клинические случаи из нашей практики
Стентирование опухолей ЖКТ
Химиотерапия рака
Метастазы при раке
Устранение асцита
Запись
на консультацию
круглосуточно
Толстая кишка (термин толстый кишечник некорректен с точки зрения хирургии и топографической анатомии, однако широко используется в литературе) – это протяженный отрезок желудочно-кишечного тракта, включающий в себя:
- слепую кишку с аппендиксом,
- восходящую ободочную кишку,
- поперечную ободочную кишку,
- нисходящую ободочную кишку
- и сигмовидную кишку до прямой кишки.
Общая длина толстой кишки взрослого человека составляет от 1,5 до 2 метров. Злокачественные онкологические заболевания толстой кишки занимают третье место по распространенности среди раковых заболеваний.
Опухоли обычно называемые раком кишечника или колоректальным раком, включают несколько различных по строению, преимущественному расположению и течению злокачественных новообразований. Как правило, они представляют собой аденокарциномы — новообразования из клеток слизистой оболочки, продуцирующих слизь. Хирургическое лечение опухолей толстой кишки проводится врачами — колопроктологами, онкологами, хирургами.
Молекулярный анализ опухоли при раке кишки — новый шаг в лечении особо агрессивных опухолей. Европейская онкологическая клиника предоставляет своим пациентам возможность проведения высокотехнологичного теста опухоли на чувствительность к химиопрепаратам. На основании этого теста мы получаем очень эффективный план борьбы с раком, дающий максимально благоприятный шанс на выздоровление.
В каких отделах толстой кишки может развиваться рак?
Начальной частью толстой кишки является слепая кишка. Слепая кишка имеет вид купола, направленного вниз, от которого отходит червеобразный отросток — аппендикс. Немного выше в слепую кишку впадает конечный отдел тонкого кишечника — подвздошная кишка.
Слепая кишка находится в брюшной полости внизу справа — в подвздошной области. В месте впадения тонкой кишки слепая кишка заканчивается, и начинается восходящая ободочная кишка. Она имеет длину примерно 12 см, поднимается вверх до печени и делает изгиб, переходя в поперечную ободочную кишку.
Поперечная ободочная кишка расположена горизонтально, имеет длину 25–30 см. Она проходит справа налево, после чего делает изгиб и переходит в нисходящую ободочную кишку.
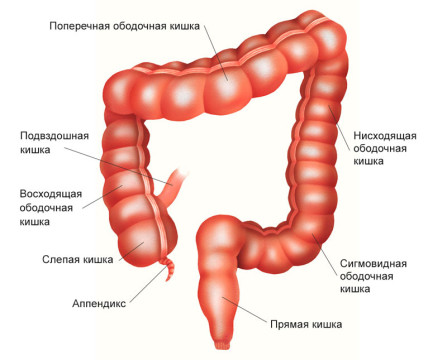
Нисходящая ободочная кишка имеет длину 10-30 см, проходит сверху вниз в левой части брюшной полости и переходит в сигмовидную ободочную кишку. Последняя, изгибаясь, переходит в прямую кишку — конечный отдел толстого кишечника.
Ширина просвета толстой кишки в разных отделах различается. В слепой кишке она в среднем составляет 7 см, а в сигмовидной — 4 см. Поэтому симптомы опухоли в конечных отделах толстого кишечника обычно нарастают быстрее.
Кто чаще страдает раком кишечника?
Чаще колоректальный рак (рак кишечника) встречается у людей старше 50-60 лет с примерно одинаковой частотой у мужчин и женщин. Наиболее часто поражается ободочная кишка. Повышают риск развития опухолей толстой кишки высококалорийная диета с большой долей животных жиров и небольшим содержанием грубой клетчатки и пищевых волокон, курение, хронические запоры, постоянный многомесячный прием нестероидных противовоспалительных средств, длительно существующие хронические воспалительные заболевания толстого кишечника – неспецифический язвенный колит, болезнь Крона, аденоматозный полип. Пациенты с имевшейся ранее злокачественной опухолью также имеют риск развития второй опухоли толстой кишки.
Метаболический синдром (комбинация артериальной гипертензии, висцерального ожирения, нарушений липидного и углеводного обмена) у мужчин способствует развитию рака толстого кишечника из-за нарушения гормонального баланса и процесса эпителизации толстой кишки. Около 10% случаев толсто-кишечных опухолей составляют наследственные формы, среди которых синдром наследственного неполипозного рака, обусловленный мутациями генов, отвечающих за репарацию ДНК, семейный аденоматозный полипоз, связанный с потерей гена FAP, и ряд других заболеваний.
Возможно ли что-то сделать для предупреждения развития рака толстой кишки?
Чтобы предупредить развитие злокачественной опухоли толстой кишки, особенно лицам старшей возрастной группы, рекомендуется вести здоровый образ жизни и придерживаться универсальных профилактических мероприятий – проходить ежегодное обследование (ректальное обследование, анализ кала на скрытую кровь, колоноскопия). На нашем сайте мы разместили подробный материал о скрининге рака толстой кишки.
Выявление предраковых изменений и злокачественных опухолей толстой кишки на ранних стадиях позволяет своевременно начать лечение. Ранняя диагностика и активное лечение, широко внедренные в широкую клиническую практику, позволили добиться высоких показателей пятилетней выживаемости – при первичном выявлении колоректального злокачественного новообразования на 1 стадии этот показатель составляет 90-93%, на 2 стадии – около 70-75%, на 3-й стадии – 40-48%. И несмотря на совершенствование методов лечения, выживаемость при первичном выявлении рака на 4-й стадии не превышает 5-9%.

Проведение колоноскопии позволяет диагностировать предраковые состояния и опухоли на ранних стадиях развития, своевременно выявлять злокачественные опухоли с помощью биопсии и гистологического исследования, а также быстро и малотравматично удалять полипы, склонные к «озлокачествлению» (малигнизации). В Европейской онкологической клинике активно используются методики хромоскопии, NBI-эндоскопии, которые позволяют уже во время диагностической эндоскопии с высокой степенью достоверности поставить диагноз предраковых изменений на начальной стадии и осуществить эндоскопическую внутрипросветную операцию резекции небольших опухолей без метастазов. Удаленный макропрепарат обязательно пройдет гистологическое, а при необходимости и иммуногистохимическое исследование. Такие диагностические и лечебные возможности позволяют быстро возвращать пациентов к активной жизни, а также убеждать пациентов из групп высокого риска проходить своевременное обследование, поскольку многих людей пугает перспектива колостомы, и они даже при наличии симптомов тянут с обращением за помощью.
Какие симптомы должны насторожить в отношении злокачественной опухоли толстого кишечника?
- Как правило, на ранних стадиях заболевания симптомы скудные: хроническая усталость, вялость, потеря интереса к жизни, общий дискомфорт в животе, необъяснимая потеря веса, гипохромная нормоцитарная анемия.
- На более поздних стадиях могут появиться упорные запоры, отвращение к пище, недержание газов или фекалий, кровь в стуле (могут быть как прожилки, так и существенное количество алой крови), болезненные позывы на неэффективные испражнения (тенезмы).
- При далеко зашедших опухолях может развиться хроническая или острая непроходимость кишечника. Симптомами этого опасного для жизни осложнения являются рези в животе, тошнота, рвота, иногда даже каловая, невозможность испражнения в сочетании с болезненными позывами на дефекацию.
- При распространении процесса по брюшине – канцероматозе брюшины — развивается асцит. При этом в брюшной полости накапливается жидкость, которая сдавливает внутренние органы и усугубляет тяжелое состояние больного.
В возрасте старше 50 лет сочетание даже невыраженного дискомфорта в области живота с гипохромной анемией (снижение гемоглобина и эритроцитов в общем анализе крови) в сочетании с повышением СОЭ и уровня лейкоцитов, а также положительным анализом кала на на скрытую кровь и повышением свертываемости крови должны в обязательном порядке повлечь за собой эндоскопическое исследование кишечника.
История пациентки с заболеванием толстой кишки
Существуют ли методы, на 100% гарантирующие точность диагностики рака толстой кишки?
Современный уровень эндоскопической техники при своевременном проведении позволяет диагностировать и типировать опухоли кишечника на самых ранних стадиях, при необходимости данные ректороманоскопии или колоноскопии с биопсией подозрительных участков могут быть дополнены проведением ректального УЗИ, ирригоскопии, УЗИ брюшной полости и малого таза. Эти исследования позволяют уточнить локализацию опухоли, степень её прорастания в близлежащие органы и ткани, наличие воспаления в окружающих тканях. Для получения всей полноты картины проводят МРТ и компьютерную томографию. Современные технологии позволяют при психологической невозможности выполнения колоноскопии провести так называемую виртуальную колоноскопию. Для диагностики наличия и локализации отдаленных метастазов используется ПЭТ-КТ (позитронно-эмиссионная томография).
Диагностика рака кишечника по анализу онкомаркеров
Онкомаркеры СА 19,9 и раково-эмбриональный антиген (РЭА) используются для скрининговой диагностики рака толстой кишки. Определение РЭА бывает полезным для предоперационного стадирования и наблюдения за больными с колоректальным раком после хирургического лечения. Как правило, на фоне прогрессирования болезни концентрация РЭА в сыворотке неуклонно растет.
Однако, повышение уровня онкомаркеров в скрининговом анализе крови не всегда означает наличие опухоли кишечника. Описаны многочисленные случаи впервые выявленного колоректального рака на поздних стадиях без существенного повышения этих показателей. Ведущими методами диагностики колоректального рака являются эндоскопические методы, а онкомаркеры используются в комплексе с другими лабораторными и клиническими показателями для оценки стадии процесса, эффективности лечения и стабильности ремиссии.
Согласно исследованиям, представленным 1 июля 2015 года на конгрессе Европейского общества медицинской онкологии (European Society for Medical Oncology World Congress on Gastrointestinal Cancer), при раке ободочной кишки средняя выживаемость среди пациентов с лишним весом на 2,5 месяца выше, чем у людей с субтильным телосложением и больных ожирением.
Особенности болезни при раке прямой кишки
Злокачественные опухоли прямой и толстой кишки часто объединяют общим термином «колоректальный рак». Эти опухоли во многом схожи, однако, для них сильно различается лечение. в первую очередь это связано с большими различиями в технике хирургических вмешательств, так как прямая кишка, в отличие от ободочной и сигмовидной, находится в более ограниченном пространстве, в непосредственной близости от нее расположены другие органы (мочевой пузырь, матка, простата и др.). Причины, симптомы, диагностика и лечение рака прямой кишки рассмотрены в нашей отдельной статье — «рак прямой кишки».
Разновидности рака толстой кишки
Около 96% злокачественных опухолей толстой кишки представлены аденокарциномами. Они возникают в результате злокачественного перерождения железистых клеток слизистой оболочки, продуцирующих слизь. Когда произносят словосочетание «рак толстой кишки», как правило, имеют в виду именно аденокарциному толстой кишки. Существуют разные ее подтипы. Некоторые из них, такие как слизистая аденокарцинома и перстневидноклеточный рак, ведут себя более агрессивно и имеют более неблагоприятный прогноз.
Цены в Европейской онкологической клинике на лечение рака толстой кишки
- Брюшно-промежностная экстирпация прямой кишки с мезоректумэктомией и регионарной лимфаденэктомией — 209 900 руб.
- Вскрытие парапроктита и свища прямой кишки — 124 100 руб.
- Передняя резекция прямой кишки с регионарной лимфаденэктомией — 178 300 руб.
В отдельном материале сайта мы подробно рассматриваем вопросы лечения рака толстой кишки.
Запись
на консультацию
круглосуточно



