Рак желудка пища не проходит в кишечник
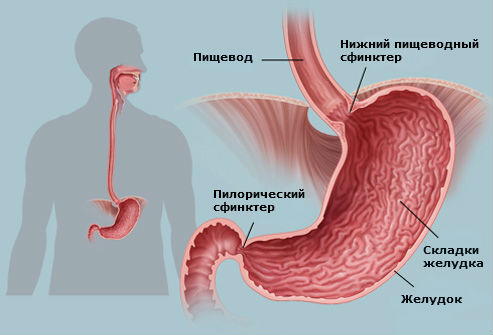
Непроходимость желудка – синдром, который характеризуется полным либо частичным нарушением продвижения пищевых продуктов и всего содержимого по пищеварительному тракту. Переваренное вещество просто не может попасть в кишечник, задерживается в организме, вызывая тем самым болезненные ощущения. По характеру развития выделяют механическую и динамическую непроходимость, которая обусловлена 2 факторами:
- механическое препятствие внутри органа;
- нарушение двигательной функции органа.
Различают также острую и хроническую форму непроходимости.
Причины развития
К основным причинам развития непроходимости из желудка в кишечник относят:
- инфекционные/воспалительные процессы в кишечнике/желудке;
- новообразования, развивающиеся при раке органов ЖКТ, независимо от их природы и характера онкологического заболевания;
- сужение выходного отдела внутреннего органа. Чаще всего, подобное состояние провоцируется язвой кишечника;
- употребление в пищу несъедобных, твердых, больших по размеру предметов, которые не могут быть переварены и усвоены организмом;
- атрезия кишечника (состояние, при котором зарастают либо отсутствуют с рождения естественные каналы и отверстия в организме);
- копростаз (закупорка грыжи, закрытие кишечной петли каловыми массами);
- инвагинация (заболевание, при котором одна часть кишечника внедряется в просвет другой);
- туберкулез ЖКТ;
- образование спаек;
- дивертикул пищевода;
- нарушения нормального кровообращения в организме (возникает при выхождении органов/грыжеобразовании);
- наличие инородных тел в желудке/кишечнике;
- формирование свищей (фистул).
Вернуться к оглавлению
Симптомы

Симптомы заболевания являются неоднозначными и зависят от следующих факторов:
- природа заболевания;
- степень поражения организма инфекцией;
- локализация пораженного органа;
- индивидуальные показатели пациента;
- наличие рака, онкологических патологий.
Основные симптомы проявляются так:
- тошнота/рвота (при заболевании раком рвотные массы содержат кровяные сгустки, большое количество слизистого вещества, издают тухлый запах);
- неприятный запах из ротовой полости во время отрыжки;
- резкое снижение массы тела;
- постоянное чувство перенасыщения;
- дискомфорт, болезненные ощущения в области кишечника;
- интенсивные спазматические боли в животе;
- задержка стула и газов;
- интоксикация;
- ассиметричное вздутие живота;
- расслабление сфинктера заднего прохода;
- резкие неконтролируемые напряжения брюшной стенки;
- скопления газа в толстой кишке;
- кровянистые каловые выделения;
- шум плеска над кишечником.
Вернуться к оглавлению
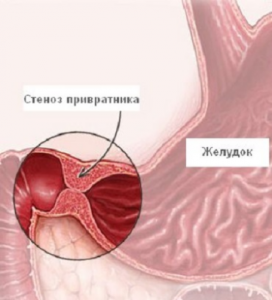
Стеноз привратника
 Стенозом привратника называют непроходимость определенного отдела желудка (пилорического), которая возникает в качества осложнения язвенной болезни желудка. Происходит рубцевание язвы, внутренний орган деформируется, полость желудка сужается (специальный канал, по которому, при помощи диагностики, определяется уровень непроходимости). Просвет желудка закрывается мембранной тканью. Данная ткань имеет неравномерную структуру, укрыта небольшими отверстиями разного размера (просветы могут составлять более половины размера мембраны).
Стенозом привратника называют непроходимость определенного отдела желудка (пилорического), которая возникает в качества осложнения язвенной болезни желудка. Происходит рубцевание язвы, внутренний орган деформируется, полость желудка сужается (специальный канал, по которому, при помощи диагностики, определяется уровень непроходимости). Просвет желудка закрывается мембранной тканью. Данная ткань имеет неравномерную структуру, укрыта небольшими отверстиями разного размера (просветы могут составлять более половины размера мембраны).
Мембрана, расположенная в канале привратника, состоит из тонкой слизистой оболочки, подслизистого покрытия, фрагментов мышечной ткани. При отсутствии должного лечения мембрана увеличивается в размерах (происходит утолщение стенки) и становится идентичной тканям, составляющим стенки желудка.
Симптомы стеноза привратника не отличаются от симптомов язвы. Боль не влияет на общее состояние пациента, имеет спазматический характер и небольшую интенсивность. Редкие приступы тошноты либо рвоты списываются на употребление некачественной пищи либо переедание. Следует обратить внимание на состав и запах рвотной массы. Она имеет специфический кислотный привкус и большие слизистые выделения.
Нормализация проходимости при стенозе привратника происходит при помощи зондирования, откачивания из внутреннего органа содержимого, которое подверглось окислению. Пациенту назначают систематические промывания желудка. После проведения подобных манипуляций состояние пациента улучшается. При отсутствии медицинских манипуляций происходит следующее:
- увеличение воспаления;
- снижение тонуса в мышечных тканях внутренних органов;
- резкая потеря веса;
- растяжение нормальных размеров желудка;
- проявление обильной рвоты;
- развитие атонии;
- обезвоживание;
- общее истощение организма;
- нарушение обмена веществ;
- запоры.
Вернуться к оглавлению
Классификация
Классификация по функциональным признакам:
- Динамическая непроходимость. Нарушение двигательной функции кишечника, которое не спровоцировано механическим воздействием. Причины: снижение мышечного тонуса/резкое повышение мышечного тонуса.
- Механическая непроходимость. Нарушение продвижения пищевой массы причиной которого являются: заворот, ущемление органа, механическое препятствие (желчные камни, свищи, кал, гельминты, инородные тела), опухоль, киста.
- Смешанный тип. Характеризуется инвагинацией и формированием спаек.
Вернуться к оглавлению
Диагностика непроходимости желудка
Для того, чтоб определить проходимость желудка, используют следующие методы диагностики:
- Фиброгастроскопия. При данном методе диагностики вводится контрастное вещество, которое обнаруживает первопричину заболевания, проводит исследование структуры и поверхности внутренних органов ЖКТ. После фиброгастроскопии проводят последующий микроскопический анализ (биопсия). Он позволяет определить наличие опухоли, раковых новообразований.
- Рентгеновское обследование. Рентгеновское обследование помогает определить степень сужения отверстий желудка, обнаружить объект, который мешает проходимости органа и задерживает пищевую массу. При помощи рентгеновского обследования обнаруживают рак, формирование опухолей в пищеварительной системе.
Вернуться к оглавлению
Первая помощь
На первичных стадиях развития болезни потребность в доврачебной помощи отсутствует, поскольку нет выраженной симптоматики. Единственная форма помощи – оказание содействия во время рвоты. Проследите за соблюдением санитарно-гигиенических норм. После того, как пациент приведен в адекватное состояние, а рвота прекратилась, следует направить человек на стационарное лечение в ближайший медицинский центр.
Вернуться к оглавлению
Лечение
После точного диагностирования заболеваний, пациента экстренно госпитализируют в хирургический стационар. Предполагается незамедлительное проведение операции (как уже оговаривалось, с каждый часом организм подвергается более интенсивному патогенному воздействию). Прежде чем приступить к оперативному вмешательству, пациент проходит специальную подготовку, которая занимает до 4-х часов.
Если диагноз не установлен, либо не установлен окончательно, лечение заключается в консервативных (медикаментозных) методах и дополнительной диагностике состояния пациента.
Вернуться к оглавлению
Консервативная терапия
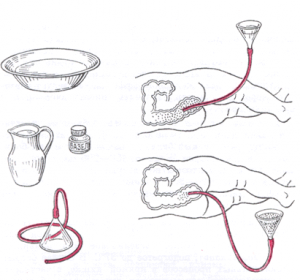 Техника постановки клизмы.
Техника постановки клизмы.
Консервативное лечение направлено на:
- оказание обезболивающего эффекта;
- нормализацию процессов саморегуляции организмов;
- дополнительную защиту от рака пораженных органов;
- освобождение пищеварительного тракта от остатков застойного вещества (непереваренной пищи).
Лечение заключается в приеме предписанных лечащим врачом медикаментов, соблюдении строгой диеты, нормализации физической активности. Дополнительным методом очищения организма являются клизмы. После консервативного лечения состояние пациента должно улучшиться, а симптомы притупиться либо исчезнуть:
- исчезнет боль в животе;
- прекратится ощущение тошноты/рвота;
- нормализуется отхождения каловых масс и газов;
- исчезнет вздутия живота;
- выведение из организма застойное вещество;
- нормализуется функциональности желудочно-кишечного тракта.
После правильной консервативной терапии пациенту не потребуется операция.
Вернуться к оглавлению
Оперативное вмешательство
Операция показана только в тех случаях, когда консервативное лечение не дало никаких результатов. Дополнительный фактор, который влияет на временные рамки проведения операции – текущее состояние пациента (симптомы болезни, состояние пациента, которое может угрожать жизни). В некоторых случаях нет времени на проведение терапевтических мер, поскольку это грозит летальным исходом пациента.
Вернуться к оглавлению
Диета
 Пациентам с непроходимостью желудка следует придерживаться специальной диеты для скорейшей нормализации состояния организма, избежания рецидивов болезни. Человеку следует изменить собственный рацион питания и перейти на здоровую пищу:
Пациентам с непроходимостью желудка следует придерживаться специальной диеты для скорейшей нормализации состояния организма, избежания рецидивов болезни. Человеку следует изменить собственный рацион питания и перейти на здоровую пищу:
- Организовать дробное питание небольшими порциями через каждые 2-3 часа. В среднем, получается 5-6 приемов еды в день.
- Отказ от употребления жирной, углеводной, копченой, приправленной, маринованной пищи. Рекомендуется употреблять еду, которая прошла минимальную термическую обработку.
- Употребление витаминных комплексов/биологических добавок.
- Повысить уровень потребление фруктов и овощей.
- Повысить уровень потребление белка.
Вернуться к оглавлению
Возможные осложнения/последствия
Плохая проходимость чревата следующим:
- летальный исход;
- шоковое состояние больного (требует принятия дополнительных медицинских мер);
- формирование паралитической непроходимости;
- выраженный болевой синдром;
- развитие дополнительных заболеваний онкологического, инфекционного характера;
- ограничения передвижения;
- ухудшение состояния организма;
- разрушение внутренней микрофлоры, угнетение защитной функции иммунитета, его ослабление.
Вернуться к оглавлению
Прогноз
 Разрушение микрофлоры человека последствие непроходимости желудка.
Разрушение микрофлоры человека последствие непроходимости желудка.
Специалисты заявляют, что вероятность летального исхода от данного заболевания составляет 25 %. При этом, каждый час промедление оказывает пагубное влияние на организм. При наличии непроходимости возможен ее переход в паралитическую непроходимость, высока опасность шокового состояния. Врачи составляют прогноз, опираясь на следующие факторы:
- возраст;
- гендер;
- сроки операции, степень поражения организма;
- вид непроходимости;
- наличие/отсутствие шокового состояния. Учитываются меры для снятия шокового состояния;
- наличие/отсутствие обезболивания;
- общие показатели организма (температура, давление, уровень воды, уровень потребления и переваривания белков/жиров/углеводов/полезных микроэлементов);
- наличие/отсутствие рака, онкологических новообразований.
В зависимости от приведенных выше факторов и зависит постановка прогноза. Случаи летального исхода распространены, но при своевременном обращении к специалисту и выполнении врачебных предписаний операция пройдет успешно.
Вернуться к оглавлению
Профилактические меры
Для профилактики плохой проходимости следуют выполнять следующее:
- излечить первопричину. которая вызвала непроходимость;
- своевременно лечить заболевания ЖКТ;
- проходить плановую диагностику у лечащего доктора;
- нормализовать физическую активность. Рекомендуется выполнять лечебную физкультуру, обратить внимание на занятия в бассейне, проводить больше времени на свежем воздухе;
- сменить рацион питания. Плохая (жирная, углеводная, твердая) пища должна быть исключена из рациона. Рекомендуется употреблять больше белковых продуктов. Внедрить в питание большое количество фруктов и овощей. Допускается прием витаминных комплексов и биологически активных добавок;
- контролировать развитие глистов. Следует проводить профилактику паразитов два раза в пол года;
- регулярно сдавать анализы на наличие рака, онкологических заболеваний;
- в случае необходимости, принимать медикаментозные веществ, предписанные лечащим доктором;
- отказаться от самолечения.
Непроходимостью желудка называют патологическое состояние, характеризующееся нарушением (частичным или полным) продвижения пищевого кома по пищеварительному тракту. Утратив возможность покинуть желудок, переваренная пища застаивается в нем, провоцируя растяжение желудочной стенки, чреватое нарушением кровотока и кислородоснабжения.
Благодаря создавшейся ситуации в желудке возникает благоприятная среда для стремительного развития патогенной микрофлоры. Эта редкая патология может возникнуть и у ребенка подросткового возраста, и у взрослого пациента.
Причины развития
 Чаще всего непроходимость желудка возникает по вине:
Чаще всего непроходимость желудка возникает по вине:
- Воспалительных или инфекционных процессов, протекающих в этом органе или в структурах кишечника.
- Крупных новообразований, развивающихся при онкологическом поражении органов желудочно-кишечного тракта. Непроходимость, как правило, возникает у пациентов с запущенными стадиями рака, при которых злокачественная опухоль, проросшая все слои желудочной стенки, существенно деформирует ее.
- Язвы кишечника, локализованной в области привратника желудка и провоцирующей значительное сужение этого органа.
- Туберкулеза желудочно-кишечного тракта.
- Атрезии кишечника (патологического состояния, характеризующегося врожденным отсутствием или зарастанием естественных отверстий и каналов в организме пациента).
- Засорения желудка несъедобными, довольно крупными и твердыми предметами, употребленными в пищу, переварить и усвоить которые человеческий организм попросту не может.
- Дивертикул пищевода.
- Копростаза (калового завала) – патологического состояния, при котором просвет ущемленной кишечной петли перекрывается каловыми массами, провоцирующими возникновение непроходимости кишечника.
- Возникновения спаек.
- Формирования желудочных фистул. В качестве примера можно привести свищ, образующийся между желчным пузырем и желудком.
- Инородных тел (безоаров), сформировавшихся в желудке в результате сваливания волос, шерсти домашних животных или растительных волокон. В медицинской литературе описан случай, когда непроходимость желудка была спровоцирована большим количеством ваты, съеденной пациентом, страдающим психическим заболеванием.
- Нарушений нормального кровообращения в человеческом организме, обусловленных ущемлением внутренних органов при возникновении грыж.
- Инвагинации – непроходимости кишечника, развившейся в результате внедрения одной части кишки в просвет другой.
- Камня желчного пузыря, перекрывшего пилорический канал желудка.
Симптомы непроходимости желудка у взрослых и новорожденных
Симптоматика непроходимости желудка, отличающаяся большим разнообразием клинических проявлений, может зависеть от:
- этиологии заболевания;
- степени инфекционного поражения организма;
- наличия злокачественных новообразований;
- локализации органа, пораженного инфекцией;
- индивидуальных особенностей организма пациента.
Чаще всего непроходимость желудка проявляется:
- Возникновением тошноты и рвоты. Частично переваренные пищевые массы, не имеющие возможности попасть в кишечник, выводятся из организма посредством рвоты, имеющей тухлый вкус и запах. У больных, страдающих раком, в составе рвотных масс, состоящих из полупереваренной пищи, съеденной накануне, обнаруживается значительное количество кровяных сгустков и слизи, а также частиц внутрижелудочных тканей, окрашенных в зеленоватый цвет.
- Наличием отрыжки, обладающей крайне неприятным запахом.
- Ощущением постоянной тяжести в верхней части живота.
- Чувством перенасыщения, сохраняющимся на протяжении нескольких часов после очередного приема пищи и исчезающим только после рвоты.
- Дискомфортом и болезненностью, возникающей в области кишечника.
- Резким снижением веса, обусловленным тем, что пища, не доходящая до кишечника, не усваивается организмом больного.
- Наличием интенсивных спазматических болей в животе.
- Ассиметричным вздутием живота.
- Задержкой стула и затрудненным выходом газов.
- Наличием кровянистых выделений в каловых массах.
- Расслаблением заднепроходного сфинктера.
- Интоксикацией организма.
- Резким неконтролируемым напряжением передней стенки живота.
- Скоплением газов в толстом кишечнике.
- Шумом плеска, возникающим над кишечником и хорошо слышным при аускультации.
Когда непроходимость желудка еще только формируется, появление тревожной симптоматики отмечается лишь в момент употребления или твердой пищи, или слишком больших ее объемов. По мере прогрессирования патологии появляются проблемы с употреблением блюд, имеющих полужидкую и жидкую консистенцию.
У новорожденных младенцев симптоматика непроходимости желудка может быть тесно связана с врожденной кишечной непроходимостью, обусловленной пороками развития органов ЖКТ:
- Одним из вариантов этой врожденной патологии является пилоростеноз – сужение привратника желудка. Существенно затрудняющий проникновение частично переваренного молока в кишечник, пилоростеноз заявляет о себе возникновением обильной – фонтаном – рвоты уже в первые дни жизни ребенка.
- Непроходимость кишечника может быть спровоцирована также его нетипичным расположением или заворотом кишечных петель.
- У 15% младенцев, страдающих муковисцидозом, наблюдается мекониальный илеус – врожденная непроходимость тонкого кишечника, при которой его просвет перекрывается меконием – первородным калом, имеющим повышенную вязкость.
- Причиной копростаза у детей грудного (и более старшего) возраста может стать врожденный дефект, состоящий в удлинении сигмовидной кишки. Каловый завал, как правило, перекрывает просвет концевого отдела тонкой или толстой кишки.
К числу очень редких патологий относится врожденная атрезия желудка, проявляющаяся либо в сращении его внутренних структур, либо в заращивании отверстий и каналов, в результате которых ни свободное продвижение пищевого кома по пищеварительному тракту, ни переваривание пищи становится невозможным.
Атрезия желудка у новорожденных чаще всего бывает препилорической. Характерной чертой этой патологии является возникновение гибкой мембраны в месте соединения желудка и двенадцатиперстной кишки. От стеноза ее отличает полное отсутствие каких-либо отверстий в перекрытом просвете.
Отдельного разговора требует непроходимость пилорического отдела желудка, именуемая стенозом привратника, возникающая как осложнение язвенной болезни.
После рубцевания язвы, расположенной вблизи пилорического сфинктера, происходит деформация желудка, проявляющаяся сужением его выходного отверстия, просвет которого затягивается тонкой мембраной, имеющей неоднородную толщину, структуру и множество небольших разнокалиберных отверстий, общая площадь которых составляет более 50% площади самой мембраны.
Находящаяся в пилорическом канале желудка и поначалу обладающая незначительной толщиной, мембрана имеет слизистую оболочку, подслизистый слой и редкие вкрапления мышечных структур. Если адекватная терапия отсутствует, размеры мембраны и толщина ее стенок увеличиваются. Со временем ткани утолщенной мембраны приобретают структуру, строение которой ничем не отличается от строения желудочных стенок.
Ранняя симптоматика стеноза привратника напоминает клиническую картину язвенной болезни. Общее состояние больного остается близким к норме. Он жалуется на чувство тяжести в желудке и относительно редкую рвоту, приносящую облегчение. Рвотные массы, имеющие выраженный привкус кислоты, состоят из желудочного содержимого.
Зондирование, систематические промывания желудка, откачивание из него окислившегося содержимого улучшают самочувствие пациента за счет нормализации проходимости.
Тем не менее, стеноз от этого не проходит и продолжает постепенно прогрессировать, проявляясь:
- гипертрофией желудочных стенок;
- понижением мышечного тонуса внутренних органов;
- учащением приступов рвоты и увеличением объема рвотных масс;
- быстрым снижением массы тела;
- развитием атонии;
- перерастяжением желудка, приводящим к увеличению его размеров;
- ослаблением и обезвоживанием организма;
- нарушением обмена веществ;
- учащением запоров.
Классификация
В зависимости от характера развития непроходимость желудка, протекающая в острой или хронической форме, может быть:
- Механической, обусловленной наличием какого-либо механического препятствия (инородного тела, кисты, опухоли) в полости органа. Кроме этого, причиной развития механической непроходимости, препятствующей нормальному продвижению пищевого кома из желудка в кишечник, может стать:
- заворот желудка – редкая патология, состоящая в повороте этого органа вокруг его поперечной или продольной оси на 180-360 градусов;
- ущемление желудка в пищеводном отверстии диафрагмы;
- глистная инвазия;
- наличие свищей или желчных камней;
- копростаз (застой каловых масс).
- Динамической, обусловленной нарушением двигательной функции внутренних органов и никак не связанной с механическим воздействием. Причиной возникновения этой патологии может быть либо понижение, либо повышение тонуса мышечных структур кишечника и желудка.
- Смешанной, сопровождающейся возникновением инвагинации и образованием спаек.
 Диагностика
Диагностика
Первичным этапом диагностики является физикальное обследование больного, предусматривающее обязательное применение пальпации и перкуссии.
Аускультация (выслушивание звуков, издаваемых функционирующими внутренними органами) выявляет перистальтику стенотического типа, характерную для нарушенной функции привратника.
Наличие свистящих высоких шумов объясняется проталкиванием желудочного содержимого через стенозированный участок. Полное отсутствие перистальтики, именуемое «мертвой тишиной», свидетельствует о том, что механическая непроходимость желудка перешла в паралитическую.
Инструментальная диагностика непроходимости желудка состоит в выполнении:
- Фиброгастроскопии с введением контрастного вещества, помогающего обнаружить преграду, препятствующую свободному прохождению пищевого кома, а также визуально исследовать и детально описать характер этой преграды и состояние стенок желудка. Микроскопический анализ образцов, взятых во время биопсии, позволяет обнаружить наличие злокачественных новообразований.
- Рентгеноскопии с контрастированием. Благодаря контрастному веществу врач, проводящий исследование, может без труда найти объект, ухудшающий проходимость органа и задерживающий пищу в желудке. Кроме этого, он получает возможность оценить степень сужения выходного отверстия желудка.
Равномерное заполнение желудка рентгеноконтрастным веществом, сочетающееся с перекрытием и деформацией выходного отверстия, а также с наличием растяжений на стенках органа (чуть выше области стеноза) свидетельствуют о непроходимости пилорического отдела желудка, возникшей по вине язвы.
Сужение, локализованное как в одном, так и во всех отделах желудка, провоцирующее неравномерную деформацию пораженного органа, имеющего неровные, «изъеденные» контуры, указывает на наличие онкологического поражения.
Некоторые виды злокачественных новообразований провоцируют сильное стягивание желудочных стенок, приводящее к значительной деформации просвета, в результате которого пораженный орган принимает форму пистолетной кобуры.
- Обзорного снимка брюшной полости (во время процедуры пациент может стоять или лежать на левом боку). По распределению уровней газа и жидкости судят о локализации патологического процесса. Общий желчный проток (холедох), наполненный воздухом, указывает на непроходимость желудка, виновником возникновения которой является камень желчного пузыря. Для контрастирования толстого кишечника используют гастрографин (водный раствор йода), пассаж которого помогает установить локализацию кишечной непроходимости.
- Ультразвукового исследования брюшной полости.
Первая помощь
Поскольку клинические проявления непроходимости желудка на ранних стадиях болезни практически отсутствуют, нет необходимости и в оказании какой-либо доврачебной помощи.
Санитарный уход за больным может потребоваться только в случае возникновения рвоты: его необходимо обеспечить специальной емкостью для рвотных масс и салфетками, предназначенными для обтирания рук и лица.
После прекращения рвоты и выполнения санитарно-гигиенических процедур больного необходимо определить в медицинский стационар, в котором он может получить квалифицированное лечение.
Лечение
 Терапия непроходимости желудка осуществляется в условиях хирургического стационара.
Терапия непроходимости желудка осуществляется в условиях хирургического стационара.
После выполнения тщательного медицинского обследования и постановки точного диагноза продумывают тактику лечения и принимают решение о целесообразности хирургического вмешательства.
Если диагностировать патологию сразу не удалось или есть сомнения в правильности поставленного диагноза, прибегают к медикаментозному (консервативному) лечению и выполнению целого ряда дополнительных диагностических процедур.
Консервативное лечение предусматривает:
- Зондирование пораженного желудка и двенадцатиперстной кишки.
- Инфузию (внутривенное вливание) жидкости и электролитов в обезвоженный организм больного, осуществляемую при помощи капельниц.
- Постановку сифонных клизм.
- Катетеризацию мочевого пузыря (постановка катетера позволяет контролировать объем жидкости, поступающей в организм и выводимой из него).
- Прием лекарственных препаратов, назначенных лечащим врачом.
Больные, страдающие непроходимостью желудка, должны соблюдать постельный режим и вести спокойный образ жизни, исключающий выполнение тяжелых физических нагрузок.
Большое значение имеет строгое соблюдение специальной диеты, предусматривающей:
- Употребление механически и химически щадящих блюд, прошедших минимальную термическую обработку и подаваемых больному в протертом и теплом виде.
- От пяти до шести приемов пищи в течение суток. Промежутки между ними не должны превышать трех часов.
- Обязательное включение в ежедневный рацион обогащенных белком пюреобразных супов, протертых вязких каш и киселей.
- Исключение из рациона острых приправ, маринадов, солений, копченостей, жирных и богатых углеводами блюд.
- Употребление биологически активных добавок и витаминов.
К оперативному лечению прибегают только в тех случаях, когда консервативная терапия не привела к ожидаемому результату. Исключением являются случаи тромбоза мезентериальных сосудов кишечника, представляющие угрозу для жизни больных. В этих случаях хирургическое вмешательство осуществляют незамедлительно.
Операции, направленные на устранение непроходимости желудка, имеют множество вариантов. В ходе их выполнения хирург может:
- осуществить декомпрессию (состоящую в удалении инородных тел или в рассечении спаек);
- заняться восстановлением пассажа;
- прибегнуть к резекции (удалению) некротических участков;
- наложить анастомоз конец в конец.
Устраняя непроходимость, спровоцированную желчным камнем, хирург удаляет его методом энтеротомии, после чего прибегает к отсасыванию желудочного содержимого. Для устранения язвенной непроходимости выполняют дренирующую операцию, направленную на освобождение выходного отдела желудка.
Осложнения
Непроходимость желудка может:
- стать причиной шокового состояния;
- спровоцировать возникновение сильного болевого синдрома;
- стать паралитической (при длительном протекании);
- существенно ухудшить состояние организма;
- спровоцировать возникновение сопутствующих инфекционных и онкологических болезней;
- существенно ограничить подвижность больного;
- разрушить внутреннюю микрофлору этого органа, что непременно приведет к ослаблению защитных сил организма;
- привести к летальному исходу.
Прогноз
Непроходимость желудка является крайне опасным состоянием, при котором вероятность летального исхода составляет от 15 до 25%.
Для больных, впавших в шоковое состояние, спровоцированное этим недугом, каждый час промедления увеличивает эту вероятность на один процент. В то же самое время у пациентов, вовремя обратившихся за квалифицированной врачебной помощью, есть все шансы на выздоровление.
Профилактика
Чтобы не допустить возникновения желудочной непроходимости, каждый человек должен:
- Вовремя лечить патологии желудочно-кишечного тракта.
- Вести достаточно активный образ жизни, предусматривающий регулярные занятия спортом (особенно плаванием и лечебной физкультурой) и регулярные прогулки на свежем воздухе.
- Регулярно проходить плановые медицинские осмотры.
- Уделять большое внимание рациону своего питания, отказавшись от употребления жирной и высокоуглеводной пищи и включая в него большое количество свежей зелени, фруктов и овощных культур.
- Ежеквартально осуществлять профилактику глистных инвазий.
- Регулярно сдавать анализы на онкомаркеры, позволяющие диагностировать онкологические заболевания на самых ранних стадиях.
- При необходимости принимать медикаментозные препараты, назначенные лечащим врачом.
- Никогда не заниматься самолечением.
Загрузка…