Рак в нижнем отделе желудка
Рак желудка — злокачественная опухоль, которая развивается из клеток слизистой оболочки желудка. По распространенности он занимает пятое место среди всех видов рака. Как правило, болеют люди старше 40 лет. Основной метод лечения — хирургический, удаление всего желудка или его пораженной части.
Причины рака желудка
Точные причины рака желудка неизвестны. В слизистой оболочке органа возникают мутации ДНК, и получаются «неправильные» клетки, которые могут приобрести способность к неконтролируемому росту. Почему это происходит — не совсем понятно. Зато хорошо изучены факторы риска — условия, которые повышают риск рака желудка.
Наследственность и рак желудка
Некоторые люди носят в себе «бомбу замедленного действия», спрятанную в генах. Иногда даже не одну. Это подтверждается некоторыми фактами:
- Если у близкого родственника (родители, братья, сестры, дети) человека диагностирован рак желудка, его риски повышены примерно на 20%.
- Мужчины болеют чаще, чем женщины. Сложно сказать, с чем конкретно это связано, но можно предположить, что замешана разница между мужскими и женскими генами.
- Японцы, которые мигрировали в США, болеют раком желудка реже соотечественников, но чаще, чем «коренные» американцы. Это говорит о том, что дело не только в характере питания, но и в наследственности. Главный подозреваемый — ген под названием RNF43.
- Карцинома — самый распространенный тип рака желудка — чаще встречается у людей с группой крови A (II), которую они, конечно же, получили вместе с генами.
- Риски повышены при некоторых наследственных заболеваниях: злокачественной анемии (в 3-6 раз), гипогаммаглобулинемии, неполипозном раке толстой кишки.
- Заболеваемость раком желудка повышается после 70 лет: считается, что это происходит из-за того, что с возрастом в клетках тела накапливаются нежелательные мутации.
Рак желудка и характер питания
Роль питания в возникновении злокачественных опухолей желудка изучена хорошо. Риски повышает большое количество соли, крахмала, нитратов, некоторых углеводов. Чаще болеют люди, которые едят много соленых, копченых, маринованных продуктов, мало овощей и фруктов.
Рак желудка и вредные привычки
Курение повышает риск рака желудка примерно вдвое. Ученые в Великобритании считают, что примерно каждый пятый случай связан именно с курением. Когда человек вдыхает табачный дым, часть его попадает в желудок, и содержащиеся в нем вредные вещества повреждают клетки слизистой оболочки. Риски тем выше, чем больше стаж курильщика и ежедневное количество сигарет. Алкоголь тоже в списке подозреваемых, но прямых доказательств пока нет.
Хеликобактер пилори (H. Pylori) и рак желудка
H. Pylori — бактерия, которая способна вызывать язвенную болезнь и хронический атрофический гастрит. В настоящее время она считается важным фактором развития рака желудка. При хеликобактерной инфекции вероятность возникновения злокачественной опухоли в желудке повышается в 4 раза. В половине удаленных опухолей обнаруживают этого возбудителя.
Другие факторы риска
- Язвенная болезнь. Данные исследований по этому поводу противоречивы. Если язва находится в теле желудка, риск рака повышается почти в 2 раза. При язве нижнего отдела риски, видимо, не повышаются.
- Аденоматозные полипы слизистой оболочки.
- Семейный аденоматозный полипоз — заболевание, вызванное мутацией в гене APC и приводящее к возникновению множества полипов в желудке, кишечнике. При этом незначительно повышается риск рака.
- Перенесенные на желудке операции повышают риск рака в 2,5 раза. Это происходит из-за того, что желудок производит меньше соляной кислоты, и в нем активнее размножаются бактерии, продуцирующие нитриты, происходит обратный заброс желчи из тонкой кишки. Обычно злокачественные опухоли возникают спустя 10-15 лет после хирургического вмешательства.
- Социальное и материальное положение: риск увеличивается при низком уровне доходов, проживании в перенаселенной квартире, без удобств, в неблагоприятном районе.
- Другие онкологические заболевания: рак пищевода, простаты, мочевого пузыря, молочных желез, яичников, яичек.
- Болезнь Менетрие (гипертрофическая гастропатия) характеризуется разрастанием слизистой оболочки желудка, появлением в ней складок и снижением продукции соляной кислоты. Патология встречается редко, поэтому неизвестно, как часто она приводит к раку желудка.
- В группе повышенного риска работники угольной, металлургической и резиновой промышленности.
- Иммунодефицит повышает вероятность развития рака, лимфомы желудка.
Классификация рака желудка: каким он бывает?
Злокачественные опухоли желудка, согласно Международной гистологической классификации ВОЗ, делят на 11 типов, в зависимости от того, из каких клеток они происходят. Преобладает рак из железистых клеток, которые выстилают слизистую оболочку и вырабатывают слизь — аденокарцинома. Он составляет 90-95% всех случаев. Также встречаются опухоли из иммунных (лимфома), гормонпродуцирующих (карциноид) клеток, из нервной ткани.
Одна из старейших классификаций делит злокачественные опухоли желудка на 3 типа:
- Кишечный. Как следует из названия, в окружении опухоли имеется кишечная метаплазия, то есть слизистая оболочка желудка становится похожа на слизистую кишечника. Этот тип рака чаще встречается у пожилых людей, отличается более благоприятным прогнозом. Это типично «японский» тип рака.
- Диффузный. Опухолевые клетки расползаются по стенке желудка, они окружены нормальной слизистой оболочкой.
- Смешанный.
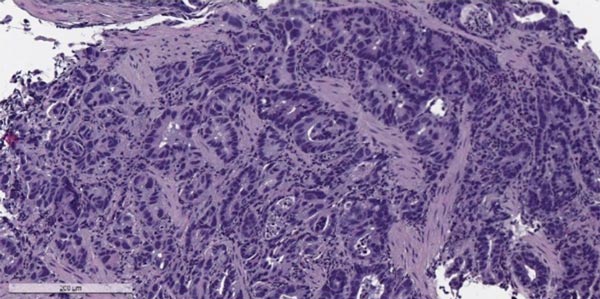
Аденокарцинома желудка
Стадии рака желудка
Рак желудка делят на ранний (начальный) и распространенный. При раннем опухоль не прорастает глубже слизистой оболочки и подслизистой основы. Такие опухоли проще удалить (в том числе эндоскопическим путем), при них лучше прогноз. Также используют классификацию TNM, которая учитывает размеры и прорастание в разные ткани первичной опухоли (T), метастазы в регионарных (близлежащих) лимфатических узлах (N), отдаленные метастазы (M).
Классификация в зависимости от состояния первичной опухоли (T):
- Tx — первичную опухоль невозможно оценить;
- T0 — первичная опухоль не обнаруживается;
- T1 — тяжелая дисплазия клеток слизистой оболочки, опухоль находится в поверхностном слое слизистой оболочки («рак на месте»);
- T2 — опухоль проросла в мышечный слой стенки органа;
- T3 — рак достиг серозной (наружной) оболочки желудка, но не пророс в нее;
- T4 — опухоль проросла в серозную оболочку (T4a), в соседние структуры (T4b).
Классификация в зависимости от наличия поражения в регионарных лимфатических узлах:
- Nx — невозможно оценить метастазы в лимфатических узлах;
- N0 — метастазы в регионарных лимфоузлах не обнаружены;
- N1 — поражены 1-2 лимфоузла;
- N2 — опухолевые клетки распространились в 3-6 лимфоузлов;
- N3 — метастазы в 7-15 (N3a) или в 16 и более (N3b) лимфоузлах.
Классификация в зависимости от наличия отдаленных метастазов:
- M0 — отдаленные метастазы не обнаружены;
- M1 — обнаружены отдаленные метастазы.
Аденокарциному делят на 4 стадии:
- I стадия (T1M0N0 — стадия Ia; T1N1M0, T2N0M0 — стадия Ib). Опухоль находится в пределах слизистой оболочки и подслизистой основы, не прорастает вглубь стенки желудка. Иногда раковые клетки обнаруживают в близлежащих лимфатических узлах.
- II стадия (T1N2M0, T2N1M0, T3N0M0 — стадия IIa; T1N3aM0, T2N2M0, T3N1M0, T4aN0M0 — стадия IIb). Опухоль прорастает в мышечный слой стенки желудка и распространяется в лимфатические узлы.
- III стадия (T2N3aN0, T3N2M0, T4aN1M0, T4aN2M0 — стадия IIIa; T1N3bM0, T2N3bM0, T3N3aM0, T4aN3aM0, T4bN1M0 — стадия IIIb; T3N3bM0, T4aN3bM0, T4bN3aM0 — стадия IIIc). Рак пророс через всю стенку желудка и, возможно, распространился на соседние органы, успел сильнее поразить близлежащие лимфатические узлы.
- IV стадия (любые T и N, M1). Есть отдаленные метастазы.
Метастазы рака желудка
Раковые клетки могут отрываться от материнской опухоли и мигрировать в другие части тела различными путями:
- С током лимфы они могут попасть в лимфатические узлы брюшной полости, а из них — в лимфоузлы надключичной области — метастаз Вирхова. Метастаз в лимфоузлы, окружающие прямую кишку, называют метастазом Шницлера.
- С током крови раковые клетки чаще всего распространяются в печень, реже — в легкие.
- Также раковые клетки могут рассеиваться по брюшной полости. Если они оседают на яичниках, образуется метастаз Крукенберга, в пупке — метастаз сестры Марии Джозеф.Редко при раке желудка обнаруживают метастазы в головном мозге, костях.
Симптомы: как проявляется рак желудка?
На ранних стадиях рак желудка либо не имеет симптомов вообще, либо маскируется под другие заболевания: гастрит, обострение язвенной болезни. Ухудшение аппетита и боли под ложечкой редко заставляют людей сразу же подозревать онкозаболевание и бежать в больницу. Обычно ограничиваются диетой и приемом разрекламированных таблеток «от желудка». Если человек уже страдает язвенной болезнью, он может воспринять первые признаки рака желудка как очередное обострение язвы. И уже позже, когда диагностировано онкологическое заболевание, больной вспоминает, что проявления были «не такими, как всегда».
Существует так называемый «синдром малых признаков» — его сформулировал один из основоположников советской онкологии, Александр Иванович Савицкий. Если беспокоят похожие симптомы — это повод сходить к врачу и провериться:
- Необъяснимая слабость и повышенная утомляемость.
- Плохой аппетит.
- Снижение работоспособности.
- Потеря веса.
- «Желудочный дискомфорт»: неприятные ощущения, из-за которых даже любимая еда больше не радует.
В дальнейшем нарастают более яркие, «кричащие» признаки. Они зависят от того, в какой части органа находится опухоль:
- Дисфагия. Возникает, если новообразование сдавливает место перехода желудка в пищевод. Сначала становится сложно глотать твердую пищу, затем и жидкую.
- Рвота недавно съеденной пищей. Характерна для опухолей в нижней части желудка, в месте перехода в двенадцатиперстную кишку.
- Стойкая изжога.
- Постоянные боли в области желудка, которые отдают в спину. Они не проходят ни днем, ни ночью.
- Потеря веса.
- Увеличение живота. Возникает из-за асцита — скопления жидкости в брюшной полости.
- Под ложечкой можно почувствовать и нащупать жесткое выпирающее образование. Это — опухоль, которая срослась с передней брюшной стенкой.
Со временем в опухоли начинаются процессы изъязвления и распада, развивается желудочное кровотечение. Проявляется оно в виде черного дегтеобразного стула, рвоты, которая выглядит как «кофейная гуща» или содержит примеси алой крови. Если человек теряет много крови, он становится бледным, возникает слабость, головокружение. У некоторых людей рак диагностируется, когда их приводят в клинику в таком состоянии на машине «Скорой помощи».
Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
Статистика говорит о том, что в 75% случаев рак желудка диагностируют уже на распространенной стадии, когда опухоль успевает прорасти в соседние ткани, дать метастазы. Лечить таких больных сложно, прогноз, как правило, неблагоприятный. Обычно выраженные симптомы говорят о том, что рак уже успел распространиться по организму.
Как проверить желудок на рак: на ранних стадиях помогает скрининг — регулярные обследования людей, которые не испытывают никаких симптомов. В качестве скринингового исследования применяют гастроскопию — эндоскопическое исследование, во время которого в желудок вводят гибкую трубку с миниатюрной видеокамерой и лампочкой на конце. Насколько эффективна гастроскопия? Лучше всего это демонстрирует японский опыт. Распространенность рака желудка в Японии очень высока, а смертность от него одна из самых низких в мире. Достичь этого удалось благодаря внедрению массового скрининга.
В Европейской онкологической клинике существуют специальные скрининговые программы, которые помогают вовремя диагностировать разные онкологические заболевания. Посетите врача, узнайте о своих рисках и получите индивидуальные рекомендации по поводу скрининга.

Какие методы диагностики может назначить врач?
Помимо гастроскопии, программа диагностики рака желудка может включать:
- Рентгенографию, перед которой пациенту дают выпить контрастный раствор. При этом контуры желудка хорошо видны на снимках.
- Компьютерную томографию, позитронно-эмиссионную томографию.
- Диагностическую лапароскопию. Это операция, во время которой в живот пациента через отверстия вводят лапароскоп с миниатюрной видеокамерой и специальные инструменты. Процедура помогает оценить, как далеко за пределы желудка успел распространиться процесс.
- Биопсию. Врач получает образец подозрительной ткани и отправляет в лабораторию для изучения под микроскопом. Этот метод диагностики помогает максимально точно диагностировать онкологическое заболевание и установить тип рака. Биопсию можно провести во время гастроскопии, хирургического вмешательства.
Современные принципы лечения рака желудка
Основной метод лечения рака желудка — хирургический. Объем операции зависит от того, на какой стадии обнаружена опухоль. Если она не успела распространиться вглубь стенки органа, проводят эндоскопическую резекцию — удаление пораженного участка при помощи инструмента, введенного через рот, как во время гастроскопии.
При субтотальной гастрэктомии удаляют часть органа, пораженную опухолевым процессом. На более поздних стадиях орган приходится удалять целиком вместе с окружающими тканями. При этом пищевод соединяют с тонкой кишкой. Если лимфатические узлы в брюшной полости поражены метастазами, их также нужно удалить.
В запущенных случаях, когда излечение невозможно, проводят паллиативную операцию. Хирург удаляет пораженную часть желудка, чтобы облегчить состояние пациента.
Лучевая терапия при раке желудка бывает:
- неоадъювантной — проводится перед операцией, чтобы уменьшить размеры опухоли и облегчить её удаление;
- адъювантной — чтобы уничтожить раковые клетки, которые остались в организме после операции.
Наиболее распространенные побочные эффекты лучевой терапии при облучении области живота: тошнота, нарушение пищеварения, диарея.
Химиотерапия также бывает адъювантной и неоадъювантной. Часто её сочетают с лучевой терапией. Химиолучевая терапия может стать основным методом лечения при метастатическом раке на поздних стадиях, когда прогноз неблагоприятный, но есть возможность облегчить симптомы и продлить жизнь больного.
В некоторых случаях эффективны таргетные препараты: трастузумаб, рамуцирумаб, иматиниб, сунитиниб, регорафениб. Но они подходят лишь в тех случаях, когда опухолевые клетки обладают определенными молекулярно-генетическими свойствами.
Какой прогноз при раке желудка?
Прогноз при раке желудка зависит от стадии опухоли, на которой был установлен диагноз и начато лечение. Шансы на стойкую ремиссию наиболее высоки, если опухоль не проросла за пределы слизистой оболочки и подслизистой основы. При метастазах прогноз, как правило, неблагоприятен.
В онкологии существует такой показатель, как пятилетняя выживаемость. Он показывает, какой процент больных остаются живы в течение 5-ти лет. Срок достаточно большой, в определенном смысле его можно приравнять к выздоровлению. Пятилетняя выживаемость при разных стадиях рака желудка составляет:
- I стадия — 57-71%;
- II стадия — 33-46%;
- III стадия — 9-20%;
- IV стадия — 4%.
Некоторые цифры и факты:
- Эксперты Всемирной организации здравоохранения (ВОЗ) утверждают, что ежегодно от рака желудка во всем мире погибают 754 000 людей.
- В XXI веке распространенность заболевания снижается, но в разных странах неодинаково. Так, на одного больного из Великобритании приходится двое из России и трое из Японии.
- По распространенности среди прочих онкозаболеваний рак желудка занимает пятое место, но среди причин смерти — третье.
- Одна из лидирующих стран по распространенности рака — Япония, во многом за счет характера питания.
В Европейской онкологической клинике применяются наиболее современные методы лечения рака желудка и других онкологических заболеваний. Даже если прогноз неблагоприятен, это не означает, что больному ничем нельзя помочь. Наши врачи знают, как облегчить симптомы, обеспечить приемлемое качество жизни, продлить жизнь
Цены на лечение рака желудка на 1-4 стадиях в Европейской онкологической клинике
- Гастроэнтеростомия — 72 200 руб.
- Дистальная резекция желудка с лимфаденэктомией — 192 900 руб.
- Удаление гастростомы — 77 900 руб.
- Консультация клинического онколога — от 4 100 рублей
Подробнее о диагностике рака желудка
Подробнее о лечении рака желудка
Запись
на консультацию
круглосуточно
Рак антрального отдела желудка. Желудок — жизненно важный орган человека, который выполняет функцию в виде переваривания пищи. Учитывая всю важность органа, болезни, возникающие в нём, требуют особого внимания. Одним из самых серьёзных и трудно поддающихся лечению заболеваний является рак желудка. Это патология, которая касается миллионов людей во всём мире. Более 500 тысяч человек в год слышат этот жуткий диагноз.
Согласно анатомии желудок поделён на зоны:
- кардиальный (со стороны рёбер, прилегая к ним);
- пилорический (нижняя секция желудка, которую подразделяют на антральный отдел и привратник);
- дно желудка;
- тело (основная, большая часть желудка).
Образоваться раковые клетки могут в абсолютно любом отделе желудка, но наиболее частой его локализацией является именно антральная часть, на которую приходится 70% от всех образований. Для сравнения в кардиальном отделе рак развивается в 10% случаев, а дно желудка болезнь поражает не больше чем в 1% от всех диагностируемых опухолей.
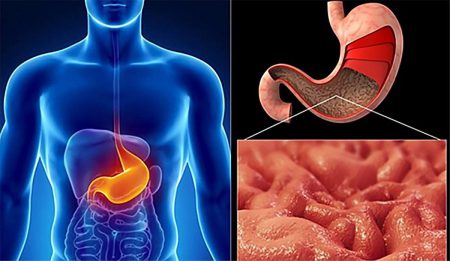
Рак антрального отдела желудка: развитие, симптомы и лечение
Антральный отдел находится в нижней части органа. Он уже не участвует в процессе переваривания пищи. Его основная задача – превратить полученную массу в перетёртый комок с частицами не более двух миллиметров. Это позволяет полученной массе беспрепятственно пройти через привратниковый сфинктер.
Отдел подвержен разным заболеваниям таким, как:
- эрозия;
- гастрит;
- язва;
- рак.
Развитию рака подвержены люди возрастной категории от 50 лет, особенно мужчины, они сталкиваются с этой патологией в несколько раз чаще. Конечно, развиться онкология желудка, может и в более молодом возрасте, но согласно статистике, происходит это значительно реже.
Классификация рака антрального отдела желудка
Согласно морфологической классификации образования в антральной части органа могут быть трёх видов, в зависимости от тканей, из которых возникла опухоль:
- аденокарцинома — самая распространённая форма, которая возникает у 90% пациентов и состоит из железистых тканей;
- плоскоклеточный рак;
- мелкоклеточный;
- железисто-плоскоклеточный;
- недифференцированный.
Есть 2 типа роста опухолей желудка: экзофитный и эндофитный. Тип роста онкологии в антральном отделе, в основном, экзофитный (инфильтративный), то есть она не имеет чётких границ, а также отличается особой злокачественностью с быстрым метастазированием. Согласно данным профессора патологии рака А.А. Клименкова при экзофитных формах рака после резекции желудка рецидив наступает в несколько раз чаще, чем при эндофитных образованиях.
Интересно! Антральная часть желудка больше других подвержена возникновению рака и составляет 70%.
Причины рака антрального отдела желудка
Одним из факторов, которые влияют на развитие рака в желудке, является питание, в частности – употребление жирной, жареной еды, копченостей, много соли.
Доказана связь опухолей желудка с бактерией хеликобактер пилори. Данный микроорганизм способен вызывать инфильтративный гастрит с пролиферацией клеток, а такая среда является подходящей для ракового перерождения. По статистике у людей, инфицированных хеликобактер пилори, риск развития рака в 3-4 раза выше, чем у здоровых людей.
Другим инфекционным агентом, который возможно вызывает злокачественные трансформации, является вирус Эпстайна-Барра.
Важное место в этиологии карцином желудка занимает курение и употребление спиртных напитков.
Существуют предраковые заболевания, которые практически всегда вызывают рак, если ничего не предпринимать.
К ним относятся:
- полипы и полипоз желудка;
- коллезная язва;
- ригидный антральный гастрит.
Редко онкология возникает при хроническом атрофическом гастрите, плоской аденоме, пернициозной анемии, болезни Менетрие, а также после операции на желудке.
Симптомы рака антрального отдела желудка
По сравнению с новообразованиями в других зонах желудка, при локализации в антральном отделе симптомы наступают достаточно быстро. Располагаясь в нижней части органа, новообразование прогрессирует и распространяется на привратник, что в свою очередь приводит к затруднению выхода переваренной массы.
Задерживаясь и разлагаясь в желудке, она вызывает:
- чувство переполненного желудка;
- отрыжку с неприятным запахом;
- изжогу;
- вздутие;
- тошноту;
- рвоту, которую впоследствии больные вызывают часто сами, не выдерживая неприятных симптомов.
Эвакуаторные расстройства поначалу возникают лишь периодически, во время приема тяжелой пищи или алкоголя. Когда развивается непроходимость выходного отдела, резко появляется боль в животе и рвота. Примечательно, что при соблюдении диеты эти симптомы могут временно стихать.
Для стеноза желудка типичной картиной является относительно удовлетворительное состояние человека сутра, когда желудок пустой, и ухудшение состояния с каждым приемом пищи. Под вечер – тошнота и рвота, которая приносит облегчение.
По причине отсутствия поступления в организм необходимых микроэлементов возникает его интоксикация, больные быстро теряют аппетит или вовсе отказываются от приёма пищи. Это приводит к истощению, обезвоживанию, потере работоспособности, раздражённости и депрессии.
Все эти симптомы вызывают резкую потерю в весе, вплоть до анорексии.
Встречаются случаи, когда онкология не сопровождается непроходимостью, но привратник, инфильтрированный опухолью, теряет свои функциональные способности, вследствие чего пища из желудка быстро проваливается в кишечник. Тогда симптомы рака антрального отдела желудка включают постоянное чувство голода. Больные едят, не могут наесться и при этом не набирают вес. Стул при этом частый, жидкий, с непереваренной едой.
Опухоли экзофитного типа часто подвергается изъявлению (распаду), из-за которого происходят кровотечения из сосудов в просвет желудка.
Кровь, возникающая в результате распадов тканей, постоянно наполняется токсичными элементами что вызывает:
- лихорадку;
- повышение температуры тела;
- рвоту с примесью крови;
- стул дегтярного оттенка со скрытой кровью.
За счёт уменьшения желудка из-за разросшейся опухоли, орган сморщивается и уменьшается в размерах.
При этом пациент ощущает:
- давление;
- распирающее чувство;
- тяжесть после приёма пищи;
- насыщения от малого количества еды.
Дальнейшие симптомы на поздних стадиях болезни уже мало зависят от поражения основного органа. К ним добавляются признаки, которые возникают после метастазирования и возникновения вторичных очагов в других органах.
Метастазы при раке желудка
По мере роста новообразование прорастает стенку желудка насквозь и проникает в окружающие ткани. Такие метастазы называют имплантационными. В зависимости от локализации опухоли, она может прорасти нате или иные соседние органы. В случае с антральным отделом больше остальных подвержена возникновению метастаз двенадцатипёрстная кишка.
Когда клетки рака попадают в лимфатические или кровеносные сосуды наблюдается лимфогенное и гематогенное метастазирование. Так как желудок имеет обширную лимфатическую сеть, то распространение лимфогенным путем происходит очень быстро. Это может случиться уже на первой стадии.
Вначале поражаются лимфоузлы, находящиеся в связочном аппарате желудка. Далее процесс мигрирует на лимфоузлы, располагающиеся по ходу артериальных стволов. В конце метастазы проникают в отдаленные лимфатические узлы и органы. Чаще всего страдает печень, селезенка, кишечник, легкие, поджелудочная. Гематогенные метастазы при раке желудка обычно находят в легких, почках, головном мозге. костях.
Лечат вторичные опухоли хирургическим путем. При инфильтративных формах отдают преимущество удалению всех лимфатических узлов, подверженных появлению в них метастазов. Результат закрепляют химиотерапией, которая помогает уничтожить микрометастазы – клетки рака, находящиеся в организме.
Стадии злокачественного процесса
Рак желудка может иметь следующие стадии развития:
- 1А: Т1, N0, М0.
- 1Б: Т1, N1, М0; Т2, N0, М0.
- 2: Т1, N2, М0; Т2, N1, М0; Т3, N0, М0.
- 3А: Т2, N2, М0; Т3, N1, М0; Т4, N0, М0.
- 3Б: Т3, N2, М0.
- 4: Т4, N1-3, М0; Т 1-3, N3, М0; любая Т, любая N, М1.
Т (размер опухоли):
- Т1 – опухоль инфильтрирует стенку желудка до подслизистого слоя;
- Т2 – присутствует инфильтрация раковых клеток до субсерозного слоя. Возможно вовлечение желудочно-тонкокишечной, желудочно-печеночной связки, большого или маленького сальника, но без прорастания в висцеральный слой;
- Т3 – новообразование, которое распространилось на серозную оболочку или висцеральную брюшину;
- Т4 – прорастание опухоли в соседние к желудку органы.
N (метастазы в регионарных лимфоузлах):
- N0 – метастазов нет.
- N1 – метастазы в 1-6 регионарных лимфатических узлах.
- N2 – повреждены с 7 по 15 регионарные узлы.
- N3 – метастазы в более чем 15 лимфатических узлах.
М (отдаленные метастазы):
- М0 – нет отдаленных метастазов.
- М1 – метастазы в отдаленных органах.
Диагностика рака желудка
Большинство больных поступают к врачу, когда болезнь находится в запущенной стадии. У них наблюдаются выраженные расстройства пищеварения, истощение, потеря веса. Новообразование можно прощупать через брюшную стенку. Также пальпаторно можно обнаружить местные и отдаленные метастазы.
Из лабораторных анализов назначают исследование желудочного сока и периферической крови на онкомаркеры.
Когда хирург подозревает онкологию, он отправляет пациента рентгенографию. Для обследования желудка применяют рентгенографию с контрастированием, когда пациенту приходится выпить специально вещество для визуализации полости органа на снимках. Таким образом выявляют дефект стенок желудка и его наполнения.
Для получения более точных сведений о характере роста, локализации и границах опухоли по органу применяют эндоскопию. Гибкий эндоскоп с камерой вводят через рот в желудок и осматривают его визуально.
Далее проводят уточняющую диагностику, позволяющую оценить распространенность рака по всем органам и структурам. Для этого понадобится пройти:
- УЗИ и КТ брюшной полости и забрюшинного пространства;
- сцинтиграфию скелета;
- лапароскопию;
- ангиографию.
Решающий этап в диагностике рака желудка – это биопсия. Это процедура, во время которой берут кусочек опухоли для дальнейшего микроскопического исследования и подтверждения ее злокачественности, а также гистологического типа. Биоптат первичного новообразования берут при эндоскопическом обследовании, а из вторичных (метастатических) – с помощью пункционной биопсии или лапароскопии.
Лечение рака антрального отдела
Лечение рака антрального отдела желудка – это трудная задача, учитывая, что 90% больных поступают с сильно распространенными опухолями, в тяжелом состоянии. К тому же большинство из них – пожилые люди, с больным сердцем или другими сопутствующими патологиями.
Лучшим методом лечения признано оперативное вмешательство. Лишь оно дает надежду на выздоровление. Для антрального отдела более чем в 60% случаев радикальных операций применяют тотальную гастрэктомию.
Больным удаляют:
- весь желудок;
- регионарные лимфатические узлы;
- клетчатку.
При наличии отдаленных метастазов резекцию пораженных органов.
Если тотальная операция противопоказана, то делают субтотальную резекцию дистальной части желудка. Многие врачи выступают за то, чтобы проводить всем больным тотальную лимфодиссекцию, то есть удаление всего лимфатического аппарата, с целью снижения риска рецидивирования. Такой подход увеличивает выживаемость до 25%!
После резекции части или всего желудка, оставшуюся половину или пищевод соединяют с кишечником при помощи искусственного анастамоза.
Тем нескольким процентам больных, у которых опухоль диагностируют на 1 стадии, могут совершить эндоскопическую резекцию. Данная операция наименее травматичная, но после нее тоже случаются рецидивы.
Пациентам, у которых есть противопоказания к радикальной операции, назначают паллиативные операции, призванные устранить стеноз нижнего отдела желудка. Могут также создать обходной анастомоз из желудка в кишечник.
Так как возможности хирургического лечения рака антрального отдела желудка ограничены, врачи разрабатывают более эффективные методики, дополняя операцию лучевой и химиотерапией, а также различными альтернативными способами.
Часто применяют дооперационную дистанционную лучевую терапию. Ее цель – повредить злокачественные клетки, остановив их рост. Предоперационная лучевая терапия при раке желудка проводится в режиме крупного (разовая доза – 7-7,5 Гр) и укрупненного (разовая очаговая доза составляет 4-5 Гр) фракционирования.
Во время операции при раке желудка могут использовать интраоперационную лучевую терапию. Ложе опухоли облучают однократно в течение 30 минут дозой в 20 Гр.
Послеоперационные облучения проводятся в режимах классического или динамического фракционирования, общая доза составляет 40-50 Гр.
Включение в комплекс лечения химиоетрапевтических препаратов направлено на предотвращение рецидивов и возникновение новых метастазов. Их назначают до и после операции по определенной схеме, которую выбирает врач.
Приведем Вам несколько примеров стандартных схем химиотерапии при раке желудка:
- Схема ECF: Эпирубицин — 50 мг/м2 внутривенно 1 день; Цисплатин — 60 мг/м2 внутривенно 1 день; 5-фторурацил — 200 мг/м2 длительная инфузия на протяжении 21 дня.
- Схема ELF: Этопозид — 20 мг/м2 внутривенно 50 мин 1—3 дня; Лейковорин — 300 мг/м2 внутривенно 10 мин 1—3 дня; 5-фторурацил —500 мг/м2 внутривенно 10 мин 2—3 дня.
Курс, который назначали до операции, повторяют спустя несколько недель после нее, если была подтверждена эффективность выбранных препаратов. Если же позитивных результатов нет, то подбирают другие цитостатики. Комплексное лечение может включать иммунотерапию, цель которой – активировать защитные силы организма для борьбы с онкопроцессом.
Наблюдение после операции и рецидивы
После лечения больные должны находиться под наблюдением у районного онколога. В первый год человеку нужно проходить обследование 1 раз в 3 месяца, далее – 1 раз в 6 месяцев.
Объем наблюдения:
- общий анализ крови;
- УЗИ органов брюшной полости;
- рентген легких;
- фиброгастроскопия;
- осмотр и пальпация.
Такие меры необходимы для профилактики рецидивов, которые случаются часто, особенно после нерадикальных операций. У больного может возникнуть повторная опухоль рядом с ранее удаленной, или метастазы в других органах. В таких случаях проводят новую операцию и/или химио-лучевую терапию. С каждым новым рецидивом прогнозы выживаемости ухудшаются и, в конце концов, прогрессирование болезни приводит к смерти.
Прогноз при раке антрального отдела желудка
Дальнейшая судьба больного с поражённым антральным отделом желудка зависит от стадии, на которой была обнаружена опухоль. Как правило, прогноз в большей части случаев неутешительный. Статистики пятилетней выживаемости пациентов с локализацией образования в антральном отделе нет. Но, согласно общим данным, средний процент выживаемости при раке желудка составляет порядка 20%. Цифра низкая по той причине, что выявляется болезнь чаще на поздних сроках, когда опухоль неоперабельная и практически не поддаётся лечению.
Прогноз для больных составляется индивидуально в каждом конкретном случае.
Специалистами была составлена приблизительная статистика на разных стадиях болезни:
- 1 стадия — 80-90%, но диагностируется рак на этом этапе, как правило, случайно, так как не имеет симптомов.
- 2 стадия — до 60%. К несчастью лишь 6% пациентов на момент постановки диагноза имеют опухоль на этом этапе.
- 3 стадия — порядка 25% (рак 3 стадии выявляют довольно часто).
- 4 стадия — не превышает 5%, является самой сложной и практически не излечимой. У 80% больных онкология выявляется именно на этом этапе.
Статистика представлена приблизительная, выведен средний процент согласно данным с разных источников.
Информативное видео:
Будьте здоровы!


