Рак прямой кишки и кишечника желудка
Рак прямой кишки – злокачественная опухоль, которая развивается в конечном отделе пищеварительного тракта, прямой кишке. Такие злокачественные новообразования объединяют с опухолями толстой и сигмовидной кишки под термином «колоректальный рак». В современном мире это один из самых распространенных типов рака.
Рак входит в число наиболее распространенных типов злокачественных опухолей. Он развивается при неоплазии (злокачественном перерождении) клеток слизистой оболочки прямой кишки — конечного отдела пищеварительного тракта. Риск заболеть в течение жизни для каждого человека составляет 4-5%. В случае своевременной диагностики и адекватно подобранной терапии данное онкологическое заболевание относительно легко поддается лечению и обладает хорошим прогнозом в отношении 5-летней выживаемости пациентов.
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
В нашей стране наблюдается устойчивый рост заболеваемости раком прямой кишки в последние 5-10 лет: в 2007 г. она составляла 16,8 больных на 100 тыс.чел. населения, а в 2011 году — уже 20 чел. на 100 тыс. населения, при этом мужчины болеют несколько чаще.
Достоверно изучена только часть факторов, способствующих развитию злокачественных опухолей прямой кишки. Так, ряд веществ, образующихся в процессе переваривания животной пищи, в первую очередь мяса (индол, скатол) являются канцерогенами, и при длительном контакте со слизистой кишечника они способствуют метаплазии эпителия. Этот контакт увеличивается при обеднении пищи по пищевым волокнам, что нарушает естественный пассаж пищи и способствует хроническим запорам, вследствие длительного пребывания кала в ампулярном отделе прямой кишки.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.

В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже — до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.
По данным биопсии, от 0,2 до 11% всех аденом кишечника, удаленных во время эндоскопии, содержат раковые клетки. Поначалу развивается «рак на месте», внутрислизистая карцинома, дисплазия высокой степени или инраэпителиальная неоплазия. Этими терминами обозначают злокачественные опухоли, которые находятся в самых поверхностных слоях слизистой оболочки. Их обозначают как Tis или рак на стадии 0. Такие злокачественные опухоли не метастазируют.
Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины.
В зависимости от этих характеристик, выделяют пять стадий:
- 0 — Опухоль находится в слизистой оболочке (иногда внутри полипа) и не распространяется глубже (Tis). Такие новообразования называют «раком на месте» (in situ).
- I — Опухоль распространяется за пределы слизистой оболочки — в подслизистую основу (T1) или мышечный слой (T2). При этом раковые клетки отсутствуют в лимфатических узлах (N0), нет отдаленных метастазов (M0).
- II — Опухоль прорастает через стенку прямой кишки, может распространяться на соседние ткани. На стадии IIa рак распространяется глубоко в стенку кишки, но не прорастает ее насквозь (T3). На стадии IIb опухоль прорастает стенку кишки, но не вторгается в окружающие ткани (T4a). На всех этих подстадиях не поражены лимфоузлы (N0), отсутствуют метастазы (M0). На стадии IIc рак прорастает в соседние органы (T4b), либо не прорастает через стенку кишки (T1-2), но поражены 1-3 регионарных лимфоузла (N1), либо жировая ткань в области лимфоузлов (N1c).
- III — опухоль распространяется в соседние органы и в лимфоузлы, которые находятся рядом с прямой кишкой. При этом отсутствуют отдаленные метастазы (M0)
- IV — имеются отдаленные метастазы. На стадии IVA метастаз всего один (M1a), на стадии IVB — более одного (M1b), на стадии IVC раковые клетки распространяются на отдаленные участки брюшины (M1c).
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение, что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего — в аноректальном отделе (5-8 %).
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак — аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин «колоректальный рак», врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
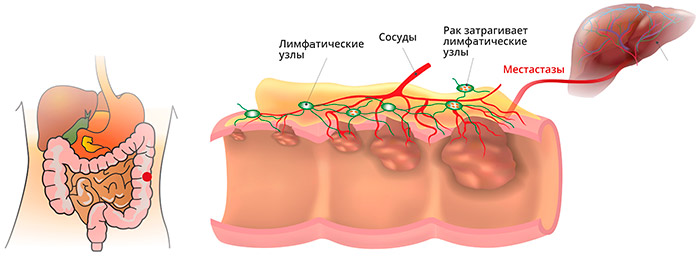
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:
- Рак прямой кишки метастазирует в регионарные лимфоузлы, расположенные в жировой клетчатке вокруг кишки (параректально) и в промежности, по ходу сосудов и нервов.
- Из-за особенностей венозного оттока из верхних отделов прямой кишки в систему воротной вены печени, очень часто метастазирование происходит непосредственно в печень.
- Кроме того, из-за обильного кровоснабжения нижних отделов прямой кишки, опухоль метастазирует по системе нижней полой вены в легкие, кости и другие органы.
Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры, развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Прямая кишка отделена тонкими фасциями и небольшим количеством рыхлой клетчатки от мочевого пузыря, семенных пузырьков и предстательной железы у мужчин, матки и задней стенки влагалища — у женщин. Поэтому при увеличении размеров опухолевого очага в дополнение к нарушениям функции прямой кишки относительно часто наблюдаются нарушения функции окружающих органов, вплоть до недержания мочи.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.
Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию.
- После 50 лет пройти колоноскопию рекомендуется каждому человеку. Если во время исследования не обнаружено никаких патологий, его нужно повторить через пять лет.
Продолжительность жизни
Прогноз и продолжительность жизни напрямую зависят от стадии рака. Эффективность лечения определяется показателем пятилетней выживаемости. Согласно данным Американского Онкологического Общества (American Cancer Society), процент выживаемости при раке прямой кишки составляет:
- I стадия — 87%.
- II стадия — 49–80%.
- III стадия — 58–84%.
- IV стадия — 12%.
Цены на лечение рака прямой кишки
- Передняя резекция прямой кишки с регионарной лимфаденэктомией — 178 300 руб.
- Проведение системной химиотерапии у пациентов с диссеминированным колоректальным раком — 553 000 руб.
- Проведение системной химиотерапии у пациентов с выявленной мутацией гена BRAF— 713 000 руб.
Запись
на консультацию
круглосуточно
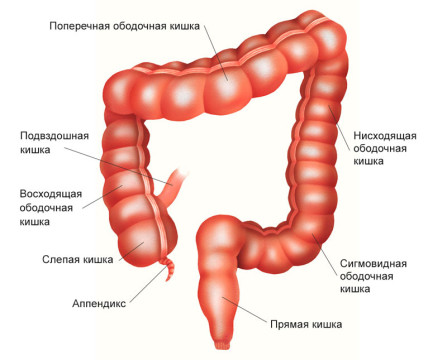
Толстая кишка (термин толстый кишечник некорректен с точки зрения хирургии и топографической анатомии, однако широко используется в литературе) – это протяженный отрезок желудочно-кишечного тракта, включающий в себя:
- слепую кишку с аппендиксом,
- восходящую ободочную кишку,
- поперечную ободочную кишку,
- нисходящую ободочную кишку
- и сигмовидную кишку до прямой кишки.
Общая длина толстой кишки взрослого человека составляет от 1,5 до 2 метров. Злокачественные онкологические заболевания толстой кишки занимают третье место по распространенности среди раковых заболеваний.
Опухоли обычно называемые раком кишечника или колоректальным раком, включают несколько различных по строению, преимущественному расположению и течению злокачественных новообразований. Как правило, они представляют собой аденокарциномы — новообразования из клеток слизистой оболочки, продуцирующих слизь. Хирургическое лечение опухолей толстой кишки проводится врачами — колопроктологами, онкологами, хирургами.
Молекулярный анализ опухоли при раке кишки — новый шаг в лечении особо агрессивных опухолей. Европейская онкологическая клиника предоставляет своим пациентам возможность проведения высокотехнологичного теста опухоли на чувствительность к химиопрепаратам. На основании этого теста мы получаем очень эффективный план борьбы с раком, дающий максимально благоприятный шанс на выздоровление.
В каких отделах толстой кишки может развиваться рак?
Начальной частью толстой кишки является слепая кишка. Слепая кишка имеет вид купола, направленного вниз, от которого отходит червеобразный отросток — аппендикс. Немного выше в слепую кишку впадает конечный отдел тонкого кишечника — подвздошная кишка.
Слепая кишка находится в брюшной полости внизу справа — в подвздошной области. В месте впадения тонкой кишки слепая кишка заканчивается, и начинается восходящая ободочная кишка. Она имеет длину примерно 12 см, поднимается вверх до печени и делает изгиб, переходя в поперечную ободочную кишку.
Поперечная ободочная кишка расположена горизонтально, имеет длину 25–30 см. Она проходит справа налево, после чего делает изгиб и переходит в нисходящую ободочную кишку.

Нисходящая ободочная кишка имеет длину 10-30 см, проходит сверху вниз в левой части брюшной полости и переходит в сигмовидную ободочную кишку. Последняя, изгибаясь, переходит в прямую кишку — конечный отдел толстого кишечника.
Ширина просвета толстой кишки в разных отделах различается. В слепой кишке она в среднем составляет 7 см, а в сигмовидной — 4 см. Поэтому симптомы опухоли в конечных отделах толстого кишечника обычно нарастают быстрее.
Кто чаще страдает раком кишечника?
Чаще колоректальный рак (рак кишечника) встречается у людей старше 50-60 лет с примерно одинаковой частотой у мужчин и женщин. Наиболее часто поражается ободочная кишка. Повышают риск развития опухолей толстой кишки высококалорийная диета с большой долей животных жиров и небольшим содержанием грубой клетчатки и пищевых волокон, курение, хронические запоры, постоянный многомесячный прием нестероидных противовоспалительных средств, длительно существующие хронические воспалительные заболевания толстого кишечника – неспецифический язвенный колит, болезнь Крона, аденоматозный полип. Пациенты с имевшейся ранее злокачественной опухолью также имеют риск развития второй опухоли толстой кишки.
Метаболический синдром (комбинация артериальной гипертензии, висцерального ожирения, нарушений липидного и углеводного обмена) у мужчин способствует развитию рака толстого кишечника из-за нарушения гормонального баланса и процесса эпителизации толстой кишки. Около 10% случаев толсто-кишечных опухолей составляют наследственные формы, среди которых синдром наследственного неполипозного рака, обусловленный мутациями генов, отвечающих за репарацию ДНК, семейный аденоматозный полипоз, связанный с потерей гена FAP, и ряд других заболеваний.
Возможно ли что-то сделать для предупреждения развития рака толстой кишки?
Чтобы предупредить развитие злокачественной опухоли толстой кишки, особенно лицам старшей возрастной группы, рекомендуется вести здоровый образ жизни и придерживаться универсальных профилактических мероприятий – проходить ежегодное обследование (ректальное обследование, анализ кала на скрытую кровь, колоноскопия). На нашем сайте мы разместили подробный материал о скрининге рака толстой кишки.
Выявление предраковых изменений и злокачественных опухолей толстой кишки на ранних стадиях позволяет своевременно начать лечение. Ранняя диагностика и активное лечение, широко внедренные в широкую клиническую практику, позволили добиться высоких показателей пятилетней выживаемости – при первичном выявлении колоректального злокачественного новообразования на 1 стадии этот показатель составляет 90-93%, на 2 стадии – около 70-75%, на 3-й стадии – 40-48%. И несмотря на совершенствование методов лечения, выживаемость при первичном выявлении рака на 4-й стадии не превышает 5-9%.

Проведение колоноскопии позволяет диагностировать предраковые состояния и опухоли на ранних стадиях развития, своевременно выявлять злокачественные опухоли с помощью биопсии и гистологического исследования, а также быстро и малотравматично удалять полипы, склонные к «озлокачествлению» (малигнизации). В Европейской онкологической клинике активно используются методики хромоскопии, NBI-эндоскопии, которые позволяют уже во время диагностической эндоскопии с высокой степенью достоверности поставить диагноз предраковых изменений на начальной стадии и осуществить эндоскопическую внутрипросветную операцию резекции небольших опухолей без метастазов. Удаленный макропрепарат обязательно пройдет гистологическое, а при необходимости и иммуногистохимическое исследование. Такие диагностические и лечебные возможности позволяют быстро возвращать пациентов к активной жизни, а также убеждать пациентов из групп высокого риска проходить своевременное обследование, поскольку многих людей пугает перспектива колостомы, и они даже при наличии симптомов тянут с обращением за помощью.
Какие симптомы должны насторожить в отношении злокачественной опухоли толстого кишечника?
- Как правило, на ранних стадиях заболевания симптомы скудные: хроническая усталость, вялость, потеря интереса к жизни, общий дискомфорт в животе, необъяснимая потеря веса, гипохромная нормоцитарная анемия.
- На более поздних стадиях могут появиться упорные запоры, отвращение к пище, недержание газов или фекалий, кровь в стуле (могут быть как прожилки, так и существенное количество алой крови), болезненные позывы на неэффективные испражнения (тенезмы).
- При далеко зашедших опухолях может развиться хроническая или острая непроходимость кишечника. Симптомами этого опасного для жизни осложнения являются рези в животе, тошнота, рвота, иногда даже каловая, невозможность испражнения в сочетании с болезненными позывами на дефекацию.
- При распространении процесса по брюшине – канцероматозе брюшины — развивается асцит. При этом в брюшной полости накапливается жидкость, которая сдавливает внутренние органы и усугубляет тяжелое состояние больного.
В возрасте старше 50 лет сочетание даже невыраженного дискомфорта в области живота с гипохромной анемией (снижение гемоглобина и эритроцитов в общем анализе крови) в сочетании с повышением СОЭ и уровня лейкоцитов, а также положительным анализом кала на на скрытую кровь и повышением свертываемости крови должны в обязательном порядке повлечь за собой эндоскопическое исследование кишечника.
История пациентки с заболеванием толстой кишки
Существуют ли методы, на 100% гарантирующие точность диагностики рака толстой кишки?
Современный уровень эндоскопической техники при своевременном проведении позволяет диагностировать и типировать опухоли кишечника на самых ранних стадиях, при необходимости данные ректороманоскопии или колоноскопии с биопсией подозрительных участков могут быть дополнены проведением ректального УЗИ, ирригоскопии, УЗИ брюшной полости и малого таза. Эти исследования позволяют уточнить локализацию опухоли, степень её прорастания в близлежащие органы и ткани, наличие воспаления в окружающих тканях. Для получения всей полноты картины проводят МРТ и компьютерную томографию. Современные технологии позволяют при психологической невозможности выполнения колоноскопии провести так называемую виртуальную колоноскопию. Для диагностики наличия и локализации отдаленных метастазов используется ПЭТ-КТ (позитронно-эмиссионная томография).
Диагностика рака кишечника по анализу онкомаркеров
Онкомаркеры СА 19,9 и раково-эмбриональный антиген (РЭА) используются для скрининговой диагностики рака толстой кишки. Определение РЭА бывает полезным для предоперационного стадирования и наблюдения за больными с колоректальным раком после хирургического лечения. Как правило, на фоне прогрессирования болезни концентрация РЭА в сыворотке неуклонно растет.
Однако, повышение уровня онкомаркеров в скрининговом анализе крови не всегда означает наличие опухоли кишечника. Описаны многочисленные случаи впервые выявленного колоректального рака на поздних стадиях без существенного повышения этих показателей. Ведущими методами диагностики колоректального рака являются эндоскопические методы, а онкомаркеры используются в комплексе с другими лабораторными и клиническими показателями для оценки стадии процесса, эффективности лечения и стабильности ремиссии.
Согласно исследованиям, представленным 1 июля 2015 года на конгрессе Европейского общества медицинской онкологии (European Society for Medical Oncology World Congress on Gastrointestinal Cancer), при раке ободочной кишки средняя выживаемость среди пациентов с лишним весом на 2,5 месяца выше, чем у людей с субтильным телосложением и больных ожирением.
Особенности болезни при раке прямой кишки
Злокачественные опухоли прямой и толстой кишки часто объединяют общим термином «колоректальный рак». Эти опухоли во многом схожи, однако, для них сильно различается лечение. в первую очередь это связано с большими различиями в технике хирургических вмешательств, так как прямая кишка, в отличие от ободочной и сигмовидной, находится в более ограниченном пространстве, в непосредственной близости от нее расположены другие органы (мочевой пузырь, матка, простата и др.). Причины, симптомы, диагностика и лечение рака прямой кишки рассмотрены в нашей отдельной статье — «рак прямой кишки».
Разновидности рака толстой кишки
Около 96% злокачественных опухолей толстой кишки представлены аденокарциномами. Они возникают в результате злокачественного перерождения железистых клеток слизистой оболочки, продуцирующих слизь. Когда произносят словосочетание «рак толстой кишки», как правило, имеют в виду именно аденокарциному толстой кишки. Существуют разные ее подтипы. Некоторые из них, такие как слизистая аденокарцинома и перстневидноклеточный рак, ведут себя более агрессивно и имеют более неблагоприятный прогноз.
Цены в Европейской онкологической клинике на лечение рака толстой кишки
- Брюшно-промежностная экстирпация прямой кишки с мезоректумэктомией и регионарной лимфаденэктомией — 209 900 руб.
- Вскрытие парапроктита и свища прямой кишки — 124 100 руб.
- Передняя резекция прямой кишки с регионарной лимфаденэктомией — 178 300 руб.
В отдельном материале сайта мы подробно рассматриваем вопросы лечения рака толстой кишки.
Запись
на консультацию
круглосуточно



