Процент смертности при удалении желчного пузыря

Анализ литературных данных и госпитальной хирургической клиники показывает, что непосредственные результаты хирургического лечения больных острым холециститом во многом зависят от времени, прошедшего от начала заболевания, т. е. от глубины деструктивных изменений в больном органе и связанных с ними общих нарушений в организме. Этим можно объяснить высокий процент летальности после вынужденных и более низкий после экстренных и ранних операций. По данным Б. А. Петрова (1956), среди 135 больных с вынужденной операцией летальность составила 37,7%, в то время как из 566 больных после экстренной операции умерло 8 человек (2,6%), а из 179 больных, оперированных в период затихания воспалительного процесса, умерло только 2 человека (1,1%).
Летальность зависит также и от возраста больного. Так, по данным Б. А. Ланда и Л. И. Хнох (1957), из 97 оперированных в возрасте до 50 лет умерло 2 человека, в то время как из 150 больных старшего возраста умерло 23 человека. Аналогичные цифры приводят и другие авторы (Г. М. Антоненков, К. Г. Тагибеков, 1965, и др.). Это отнюдь не означает, что больных в возрасте старше 50 лет нельзя оперировать. Возраст не является противопоказанием к операции. Опыт хирургов (Е. Н. Ачкасова, Б. А. Ланда, 1965, и др.) показывает, что таких больных надо оперировать в первую очередь и по возможности раньше.
Из 506 больных холециститом, лечившихся в нашей клинике, оперировано 127 человек. Наиболее частым видом операции (104) была холецистэктомия.
Летальные случаи были связаны исключительно с поздними сроками операции, с флегмонозными и деструктивными формами холецистита. Это были в большинстве случаев холециститы, осложненные перитонитом, или тяжелые возрастные изменения со стороны сердечно-сосудистой системы.
Несмотря на большие успехи, достигнутые в последние десятилетия в лечении острого холецистита, летальность при этом заболевании остается еще довольно высокой.
Однако судить о результатах лечения острого холецистита только на основании цифр летальности было бы совершенно неправильно. Необходимо учитывать также отдаленные результаты оперативного и консервативного методов лечения. Они же пока малоутешительны. У 60—80% больных (М. Г. Каменчик, 1955; Л. Э. Шафира, 1957) после консервативного лечения наступают частые рецидивы, остаются более или менее выраженные боли в животе.
Значительно лучшие отдаленные результаты отмечаются после хирургического лечения. По литературным данным (Н. И. Серебрякова, О. П. Бутримас, 1965, и др.), хорошие отдаленные результаты получены у 70—80% больных. У остальных операция малоэффективна; это — больные с холангитами, дискинезией желчных путей, хроническим панкреатитом и вторичными изменениями печени.
Ряд хирургов обращает внимание, что отдаленные результаты после холецистэктомии лучше в случаях, когда операция производилась при первом приступе холецистита. Согласно данным А. Д. Очкина, удаление желчного пузыря при тяжелом рецидивирующем холецистите с сопутствующим холангитом сопровождается в 55—65% случаев неудовлетворительными результатами.
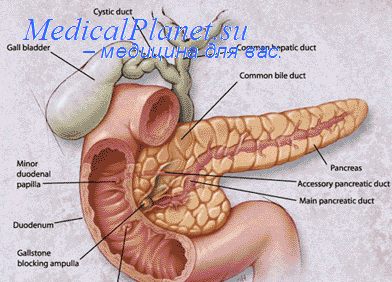
Причины неудовлетворительных результатов оперативного лечения холецистита Е. В. Смирнов и С. Д. Попов (1963) делят на 3 группы: 1) неправильные показания к операции, в частности к холецистэктомии; 2) неправильная техника операции; 3) случайное повреждение наружных желчных протоков.
Исходя из наблюдений, авторы предупреждают о «нерациональных холецистэктомиях». Последние при первичном панкреатите, дискинезии желчных путей, дуоденостазе, язве желудка и других заболеваниях не приносят успеха, а вызывают лишь новые боли. Поэтому в таких случаях рекомендуется от холецистэктомии воздерживаться или прибегать к холецистостомии.
В 1—3% случаев причиной неудовлетворительных результатов оперативного лечения холецистита является «ложный» рецидив желчнокаменной болезни (оставление в протоках камней), в 1 % случаев — повреждение внепеченочных желчных протоков (3. А. Топчиашвили, 1962).
Зарубежные авторы (Walters, Cole) объединяют разнообразные болезненные проявления, остающиеся после холецистэктомии, в так называемый «постхолецистэктомический синдром». В основе его, конечно, лежит не сама операция, а ряд функциональных и органических заболеваний, которые и обусловливают неудовлетворительные результаты холецистэктомии. К ним относятся: хронический панкреатит, холелитиаз желчных протоков, сужение фатерова соска, расширенная культя пузырного протока — «новый желчный пузырь». С целью дифференциальной диагностики этой патологии в настоящее время пользуются холангиографией и манометрией желчных путей. По литературным данным (В. М. Ситенко, А. В. Гуляев и др., 1965), 8— 10% таких больных подвергается повторным операциям (удаление камней, сфинктеротомия, холедоходуоденоанастомоз и др.).
Сделаем заключение по лечению острого холецистита:
1. При остром холецистите в большей или меньшей степени страдает печень (холангит, гепатит), а также часто вовлекается в патологический процесс поджелудочная железа (холецистопанкреатит).
2. Острый холецистит подлежит активному хирургическому лечению. Показаниями к срочной операции являются:
а) клиническая картина желчного перитонита;
б) наличие механической желтухи, гнойного холангита;
в) сочетание холецистита с панкреатитом;
г) безуспешность консервативного лечения, нарастание симптомов воспаления.
3. При наличии легкой клинической формы заболевания без явлений раздражения брюшины допустима выжидательная тактика с активным наблюдением и одновременным консервативным лечением.
4. Во время операции по поводу острого холецистита необходимо на операционном столе проверить проходимость наружных желчных путей (зондирование, холангиоманометрия, холеграфия).
5. При гнойном холангите, нарушении оттока желчи в двенадцатиперстную кишку (отек фатерова соска и пр.) показана холедохостомия.
— Вернуться в оглавление раздела «хирургические болезни»
Оглавление темы «Лечение при остром холецистите»:
1. Противопоказания к холецистографии. Перфорация желчного пузыря и желчный перитонит
2. Печеночно-почечная недостаточность. Острый холангит
3. Консервативное лечение острого холецистита. Препараты при остром холецистите
4. Хирургическое лечение острого холецистита. Показания к операции при остром холецистите
5. Предоперационная подготовка при остром холецистите. Обезболивание и операция при холецистите
6. Холецистостомия. Техника холецистостомии
7. Холецистэктомия. Техника холецистэктомии от шейки
8. Холецистэктомия от дна. Холедохотомия
9. Холедохостомия. Послеоперационный период после операции на желчном пузыре
10. Исходы лечения острого холецистита. Прогноз и осложнения операций на желчном пузыре
Очень часто люди, которым предлагают холецистэктомию, испытывают тревогу, не владея информацией, как изменится их жизнь после операции, какие ждут осложнения, сколько можно прожить после удаления желчного пузыря. Количество и качество прожитых после операции лет зависят от общего состояния здоровья, наличия сопутствующих патологий — заболеваний печени, билиарной недостаточности, ожирения, то есть, причин, приведших в итоге к операции на желчном пузыре. Немалое значение имеет образ жизни и черты характера, склонность к алкоголю, перееданию.
Предпосылки осложнений
Факт отсутствия желчного пузыря непосредственно на продолжительность жизни не влияет, так как орган не относится к жизненно необходимым.
Некоторые люди живут без желчного пузыря с рождения, потому что он не сформировался вообще. Человек, которому удалили желчный пузырь в молодом возрасте, вполне способен дожить до глубокой старости.
Не следует забывать, что без веских оснований подобная операция не проводится. Удаляемый больной желчный пузырь не может выполнять свои функции в должной мере, что крайне негативно отражается на системе пищеварения в целом. Жизнь с таким органом в любом случае неполноценна, так как зависит от проводимых медицинских обследований и процедур, наполнена всевозможными ограничениями и постоянным страхом повторения приступов. Наконец, есть экстренные показания, при которых промедление может грозить смертью или инвалидностью.

Делая выбор в пользу проведения операции, больной решает множество проблем кардинально. Разумеется, любое хирургическое вмешательство несет не только положительные перемены, но и определенные сложности. На результат холецистэктомии и последующую жизнь влияют несколько условий:
- предоперационное физическое состояние;
- возраст пациента;
- сопутствующие заболевания;
- профессионализм хирурга;
- восстановительная и заместительная терапия;
- образ жизни до и после операции.
В организме заложен механизм, компенсирующий потерянные функции утраченных органов. Для того, чтобы он начал действовать в полную силу, необходимо время.
Послеоперационный период адаптации к новым условиям существования без желчного пузыря длится от нескольких месяцев до нескольких лет. В среднем, чтобы полностью восстановить здоровье, требуется около года.
Что может произойти после операции
Наиболее трудно выдержать первые недели после операции. Даже щадящий и малотравматичный метод лапароскопии приводит организм в шок — мучают боли, в том числе фантомные, спазмы, тошнота. Большинство прооперированных страдает от проявлений постхолецистэктомического синдрома. Вырабатываемая печенью желчь не имеет больше резервуара для хранения, беспорядочно заполняет протоки и поступает в кишечник не периодически, после приема пищи, как прежде, а постоянно. Из-за агрессивного воздействия желчных кислот вероятно обострение имеющихся хронических болезней — панкреатита, гастрита, энтероколита.
Желчь после удаления желчного пузыря хуже расщепляет жиры и не справляется с большими объемами пищи. Большая часть непереваренных жиров поступает в кишечник, вызывая приступы диареи. Как следствие, ухудшается усвоение жирорастворимых витаминов, особенно A и D, отчего впоследствии могут страдать хрящевая и костная ткань, кожа, зрение. Нарушение углеводного обмена повышает риск развития сахарного диабета второго типа.

Если причиной операции была желчнокаменная болезнь из-за склонности желчи к камнеобразованию, патологические ее свойства сохраняются и после операции. Это означает высокую опасность рецидивов болезни в будущем — отложения камней во внутрипеченочных и общем желчном протоках. Без коррекции питания и при игнорировании медикаментов, снижающих литогенность желчи, процесс может привести к необходимости повторной операции уже через несколько месяцев.
Появляются нарушения функций сфинктера Одди — мышечного клапана, регулирующего поступление желчи в тонкий кишечник. Если ранее он срабатывал синхронно с желчным пузырем, то после удаления органа может наблюдаться спазм или ослабление створок, что усугубляет проблемы с кишечником. Ожидающий облегчения пациент после удаления пузыря вновь страдает от болей, несварения и начинает раскаиваться в том, что решился на операцию. В части случаев, если работу сфинктера Одди не удается скорректировать медикаментозно, может быть назначена иссекающая операция.
Как жить без желчного пузыря
В реабилитационный период при появлении нежелательных симптомов необходимо терпение, а также следование указаниям лечащего врача, который назначит медикаменты для регулирования желчеотделения, улучшения пищеварения, снятия болевого синдрома.
Строгий режим питания показан в первый месяц после операции. Значение имеет не только состав рациона, но и консистенция, способ приготовления, температура блюд, а также объем и частота приемов пищи. Из списка разрешенных продуктов исключается жирное мясо, сало, колбасы, жиры животного происхождения, любая синтетическая еда. Нужно забыть о копченостях, жареном. Строго запрещен алкоголь. Предпочтение отдается протертой отварной пище — овощным супам и пюре, кашам, фруктовым желе, киселям.
Ограничения в питании важны, поскольку организму после операции приходится перерабатывать довольно большое количество медикаментозных препаратов — фильтрующие функции печени и почек необходимо поддерживать, не допуская излишней нагрузки.
Со временем список разрешенных продуктов может быть расширен, в меню нужно включать сырые и термически обработанные фрукты и овощи, творог, пудинги и запеканки из круп.
Проблема запоров — одна из многих, преследующих прооперированных по поводу желчного пузыря. Для поддержания должной перистальтики кишечника необходима клетчатка, достаточное количество жидкости.
Дробность питания, исключение тяжелых жиров, сладкой сдобы, спиртосодержащих напитков — эти ограничения нужно соблюдать всю жизнь. Курить тоже нельзя — токсичные соединения, вдыхаемые с табачным дымом, неизбежно отразятся на работе печени.
Сохраняет свою важность прием лекарственных препаратов. Холеретики (Аллохол, Холензим, Лиобил) принимают для улучшения состава желчи, коррекции ее отделения. Помимо этого, назначают средства для нормализации секреторной деятельности желудка, поджелудочной железы, пробиотические препараты для предотвращения дисбактериозов и профилактики запоров и диареи.
Болевые симптомы снимаются с помощью спазмолитиков: Дротаверина, Папаверина, Спазмалгона.

Урсодезоксихолевая кислота, отвечающая за взвешенный состав желчи, снижающая ее литогенность, подавляющая синтез холестерина, необходима прооперированным больным для предупреждения рецидивов камнеобразования в желчных протоках, холангита. Такие препараты, как Урсосан или Урсофальк нужно принимать в течение трех или четырех месяцев послеоперационного периода.
Двигательная активность является еще одним необходимым условием успешного восстановления. В первые недели после операции единственно возможная активность — ходьба. Через несколько месяцев можно начать заниматься серьезнее — выполнять несложные физические комплексы, плавать. Регулярные посильные нагрузки неуклонно будут способствовать укреплению мышц, стабилизации работы дыхательной и сосудистой систем, регуляции обменных процессов. Все это благотворно скажется на состоянии внутренних органов, повысит сопротивляемость организма к воздействию патогенов.

Нежелательно планировать зачатие ребенка в период восстановления после операции. Между удалением желчного пузыря и наступлением беременности должно пройти не менее года. Перед серьезной дополнительной нагрузкой всем системам и органам необходимо подготовиться. В целом, отсутствие желчного пузыря не является риском при вынашивании ребенка.
Приведенные рекомендации и ограничения могут показаться чрезвычайно строгими. Некоторым непросто привыкнуть к мысли о многочисленных запретах, велико искушение вернуться к прежним привычкам: периодической выпивке, курению, перекусам фаст-фудом и пирогами. С описанными постоперационными сложностями тоже сталкивается не каждый. В среднем 70% больных после холецистэктомии восстанавливаются без каких-либо осложнений. Однако ни одно заболевание не исчезает бесследно.
Жить без желчного пузыря для организма довольно непросто — внутренние органы становятся уязвимее, так как вынуждены работать с большей нагрузкой. Нужно помнить о риске осложнений и ценности обретенного физического благополучия.
Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
Холецистэктомия показана при наличии камней в желчном пузыре и в большинстве случаев бескаменного острого холецистита. Она может быть показана и при хроническом бескаменном холецистите, но недостаточно строгий отбор в указанной группе пациентов ведет к увеличению частоты возникновения постхолецистэктомического синдрома.
Никто не сомневается, что холецистэктомия подразумевает удаление желчного пузыря. Однако хирург, выполняющий холецистэктомию, должен всегда производить ревизию желчных путей. Холецистэктомия рассматривается как неполная операпия. если одновременно не произведена ревизия желчных протоков и коррекция имеющихся патологических изменений.
Несколько вопросов в отношении холецистэктомии до сих пор являются предметом обсуждения среди хирургов. Вот некоторые из них:
1. Показана ли холецистэктомия при бессимптомном камненосительстве (холелитиазе)?
2. Выполнять ли интраоперационную холангиографию систематически, выборочно или вообше отказаться от нее?
3. Производить ли холецистэктомию от пузырного протока к дну или от дна к пузырному протоку?
4. Нужно ли перитонизировать ложе желчного пузыря?
5. Всегда ли необходимо дренирование после холецистэктомии?
Преобладающее большинство хирургов рекомендуют оперировать пациентов с бессимптомным камненосительством. Многие исследования показали, что бессимптомное камненосительство в любой момент может дать клинические проявления и привести к серьезным осложнениям и даже к смертп. У пожилых пациентов и диабетиков часто развивается острый перфоративный и/или гангренозный холецистит и острый холангит из-за повышенной частоты холедохолптпаза. У некоторых пациентов клинические проявления заболевания могут отсутствовать даже при развитии таких осложнений, как билиобилиарные или билиоинтестинальные свищи, хронический холецистит с уверичением кармана Гартмана, хронический холецистит, симулирующий опухоли, и других, осложняющих холецистэктомию и усугубляющих тяжесть заболевания. Патологический процесс может прогрессировать бессимптомно, являясь причиной вышеописанных осложнений.
Было показано, что рак желчного пузыря обычно развивается при наличии камней. В 1—2% желчных пузырей, удаленных по поводу желчнокаменной болезни, обнаруживают карциному желчного пузыря. Чем дольше присутствуют камни, и чем старше пациент, тем выше вероятность малигнизации. При плановых холецистомиях послеоперационная летальность составляет от 0.1 до 0.5%. Смертность при холецистэктомии по поводу острого холецистита намного выше.
Автор полагает, что холецистэктомия, с учетом достигнутого снижения смертности при проведении операции, — лучшая профилактика осложнений и рака желчного пузыря. Много лет тому назад, когда осложнения были частыми, а послеоперационная летальность — высокой, было неразумно рекомендовать плановую холецистэктомию при бессимптомном камненосительстве, но в настоящее время ситуация изменилась.
Не рекомендуется выполнять холецистэктомию при бессимптомном камненосительстве пациентам старше 70 лет или имеющим серьезную патологию со стороны сердечно-сосудистой, дыхательной систем или патологию почек.
Некоторые авторы не считают, что необходимо оперировать пациентов с бессимптомным камненосительством, полагая, что вероятность осложнений и развития рака в этих случаях преувеличена. Другие авторы считают, что операция показана в следующих случаях:
1. При наличии мелких конкрементов, которые могут стать причиной острого панкреатита.
2. При наличии крупного конкремента диаметром более 2 см, который повышает вероятность развития острого холепистита. желчного свиша или обтурационной кишечной непроходимости.
3. Пациентам, страдающие сахарным диабетом, потому что острые осложнения у них случаются чаще и протекают тяжелее.
4. При кальцификации стенокжелчного пузыря (фарфоровый желчный пузырь), так как эта патология часто сочетается с раком.
5. Пациентам, проживающим в отдаленных районах, где нет возможности оказания им экстренной хирургической помощи.
6. Пациентам, которые много путешествуют.
Показания к интраоперационной холангиографии.
Интраоперационная холангиография, предложенная Mirizzi в 1931 г. — наиболее эффективный и объективный метод исследования желчевыводящих путей. Ее нужно использовать во всех случаях. Холангиография дает хирургу возможность получить полное представление о строении желчных протоков до вмешательства. Он может видеть их калибр, анатомические варианты, патологические изменения, наличие камней, их количество, размеры и локализацию. Холангиографиядает достаточную гарантию того, что все камни будут успешно удалены. Она позволяет оценить состояние сфинктера Одди. Выборочное проведение интраоперационной холангиографии повышает вероятность ошибок в диагностике и лечении.
Желательно ограничить время проведения холангиографии 5—6 минутами. Хирург должен хорошо интерпретировать интраоперационныс холангиограммы, не нуждаясь в присутствии рентгенолога в операционной. Тренировка упрощает выполнение. Если имеется электронно-оптический усилитель с передачей рентгеноскопического изображения на экран монитора, хирург может наблюдать заполнение, функционирование протока и пассаж контраста в двенадцатиперстную кишку. Важно, тем не менее, получить снимки для контроля в динамике и изучения деталей, нечетко видимых при рентгеноскопии.
— Также рекомендуем «Техника холецистэктомии. Обработка ложа желчного пузыря.»
Оглавление темы «Хирургия желчных путей.»:
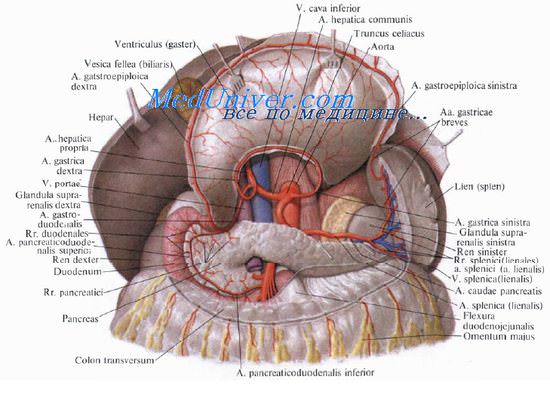
1. Хирургическая анатомия желчного пузыря и пузырного протока.
2. Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.
3. Анатомия фатерова сосочка. Хирургическая анатомия сфинктера Одди.
4. Печеночная артерия. Пузырная артерия. Треугольник Calot. Лимфатическая система желчного пузыря и желчных протоков.
5. Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
6. Техника холецистэктомии. Обработка ложа желчного пузыря.
7. Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.
8. Холецистостомия. Показания к холецистостомии. Холецистостомия под местной анестезией.
9. Техника традиционной холецистостомии. Методика обычной холецистостомии.
10. Исследование общего желчного протока. Методы исследования без холедохотомии.

