Проблемы пациента при заболеваниях желчного пузыря
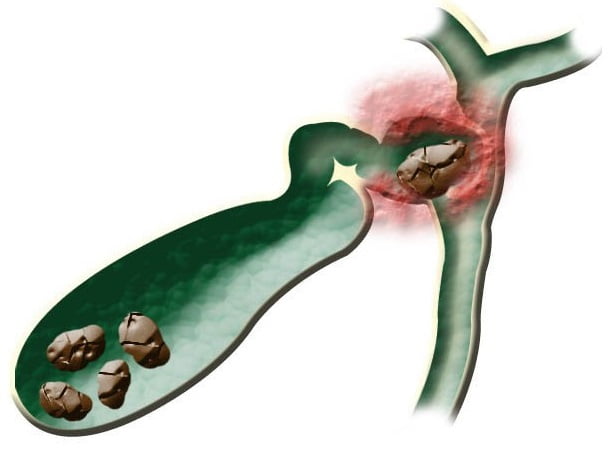
Сестринский процесс при желчнокаменной болезни. Желчнокаменная болезнь — обменное заболевание, обусловленное образованием камней в желчном пузыре или в желчных протоках.
Одной из основных причин при желчнокаменной болезни является нарушение липидного обмена. Избыточное потребление жирной пищи, редкие приемы пищи приводят к сгущению желчи и тем самым создают условия для образования камней. Также важную роль в этиологии желчнокаменной болезни играют воспаление желчного пузыря (хронический холецистит) и застой желчи, которому способствуют малоподвижный образ жизни, запоры, беременность, гипомоторная дискинезия желчных путей, длительное голодание.
Выделяют четыре главных типа камней:
1. Холестериновые в них холестерин составляет 95 % и немного билирубиновой извести. Число их невелико, размеры небольшие, форма округлая.
2. Смешанные — холестерино-пигментно-известковые. Наиболее распространенный вид камней, они могут быть различной формы, разных размеров и количество их вариабельно.
3. Пигментные состоят в основном из билирубиновой извести. Холестерина в них мало. Они небольшие, неправильной округлой формы.
4. Известковые — содержат до 50 % кальция карбоната и немного других составных частей.
Клинические проявления при желчнокаменной болезни зависят от размера камня и места его расположения. Часто желчнокаменная болезнь протекает бессимптомно, иногда проявляется только диспептическими расстройствами. Классическим проявлением ее является приступ желчной колики.
Причинами желчной колики могут быть: прием жирной, жареной, острой пищи, физические и эмоциональные перенапряжения, тряская езда и пр.
Для приступа желчной колики характерны: внезапно возникающие резкие, острые боли в правом подреберье режущего, колющего характера. Боли могут иррадиировать в правую ключицу, руку, спину, плечо, лопатку, шею. сопровождаются тошнотой, рвотой; в рвотных массах может быть желчь, отсюда ощущение горечи во рту. При продолжительных болях может развиться кожный зуд и несколько позже желтуха разной интенсивности. Иногда поднимается температура до 38 С. Из-за сильных болей больной мечется в постели, стонет, не находит себе места. Язык сухой, обложен желтоватым налетом. При пальпации отмечается вздутие живота, болезненность и напряжение мышц брюшной стенки в области правого подреберья. Как правило, у больных увеличена печень, она мягкая, болезненная при пальпации, симптом Ортнера положительный. Колика длится от нескольких минут до часов и даже суток.
Сестринский процесс при желчнокаменной болезни:
Проблемы пациента:
А. Существующие (настоящие):
Боли в правом подреберье.
Тошнота, рвота.
Горечь во рту.
Слабость.
Недостаток информации о сущности заболевания.
Дефицит информации о самопомощи при желчной колике.
Необходимость постоянно соблюдать диету и режим питания.
Необходимость постоянного приема лекарственных препаратов.
Страх перед возможностью оперативного лечения.
Б. Потенциальные:
Механическая желтуха.
Водянка желчного пузыря.
Желчный перитонит.
Цирроз печени.
Сбор информации при первичном обследовании:
А. Расспрос пациента о:
1. Болевом синдроме (с чем связывает пациент его возникновение, локализация боли, ее характер, длительность, имеет ли боль иррадиацию, чем она купируется).
2. Горечь во рту (с приемом какой пищи пациент связывает ее появление).
3. Особенностях питания пациента (употребляет ли жирную, жареную пищу, соблюдает ли режим питания).
4. Перенесенных заболеваниях (хронический холецистит, гипомоторная дискинезия).
5. Длительности заболевания, частоте приступов желчной колики.
6. Наблюдении у гастроэнтеролога и регулярности обследования — УЗИ, холецистография.
7. Приеме лекарственных препаратов (какие лекарственные средства принимает, их доза, регулярность приема, переносимость).
8. Жалобах в момент обследования.
Б. Осмотр пациенты:
Положение в постели.
Цвет кожных покровов и видимых слизистых.
Масса тела пациента.
Измерение температуры тела.
Цвет, влажность языка, наличие на нем налета.
Поверхностная пальпация живота.
Определение симптома Ортнера.
Доврачебная помощь при приступе желчной колики:
Вызвать врача.
Успокоить и уложить пациента, при рвоте голову повернуть набок.
Не кормить и не поить пациента.
Положить пузырь со льдом на область правого подреберья.
Контролировать пульс, АД, температуру тела.
Подготовить медикаменты:
Но-шпа (ампулы).
Папаверин (ампулы).
Платифиллин (ампулы).
Димедрол (ампулы).
Анальгин (ампулы).
Сестринские вмешательства после купирования приступа желчной колики, включая работу с семьей пациента:
Рекомендовать пациенту соблюдение полупостельного режима в течение 1-2 дней.
Убедить пациента и его близких в необходимости строго соблюдать режим питания и диету № 5, разъяснив сущность этой диеты, а также рекомендовать проведение разгрузочных дней.
Контролировать соблюдение диеты и режима питания.
Осуществлять контроль за передачами пациенту родственниками и близкими.
Оказывать доврачебную помощь при повторении желчной колики.
Обучить пациента и его родственников первой помощи при приступе желчной колики, предупредив, что вызов врача обязателен!
Контролировать массу тела.
Информировать пациента о медикаментозной терапии (лекарственных препаратах — желчегонные, спазмолитики и пр. — их дозе, правилах приема, переносимости, побочных эффектах).
Убедить пациента и необходимости регулярного приема лекарственных препаратов, назначенных врачом, контролировать их прием.
Рекомендовать постоянное наблюдение у гастроэнтеролога.
Подготавливать пациента к дуоденальному зондированию, УЗИ органов брюшной полости, холецистографии.
Обучить амбулаторного пациента к подготовке к дополнительным методам обследования.
Подготовка пациента к дополнительным методам обследования
Дуоденальное зондирование:
1. Информировать пациента о предстоящей процедуре и ходе ее выполнения.
2. Получить согласие пациента.
3. За 3 дня до исследования исключить продукты, вызывающие метеоризм (сырая капуста, молочные продукты, черный хлеб, бобовые).
4. Накануне легкий ужин не позднее 19 ч.
5. Исследование проводится натощак.
УЗИ органов брюшной полости:
1. Информировать пациента о предстоящей процедуре и ходе ее выполнения.
2. Получить согласие пациента.
3. За 3 дня исключить газообразующие продукты (сырая капуста, молочные продукты, черный хлеб, бобовые).
4. Не принимать таблетированные слабительные.
5. При запорах очистительная клизма накануне вечером.
6. При метеоризме по назначению врача прием активированного угля или настоя ромашки 2 раза в день.
7. Накануне легкий ужин не позднее 19 ч.
8. Исследование проводится не ранее 5 дней после рентгенологического исследования с применением контрастного вещества.
9. Исследование проводится натощак.
Холецистография:
1. Информировать пациента о предстоящей процедуре и ходе ее выполнения.
2. Получить согласие пациента.
3. За 3 дня до исследования исключить газообразующие продукты.
4. Накануне исследования легкий ужин не позднее 19 ч.
5. За 14-17 ч до исследования прием контрастного вещества (холевид, йопагност) дробными порциями в течение 1 ч через каждые 10 мин. запивая сладким чаем. Предупредить о возможности появления у пациента тошноты и жидкого стула после приема контрастного вещества.
6. Попросить пациента освободить кишечник от содержимого естественным путем до исследования.
7. Исследование проводится натощак.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сестринский процесс при желчнокаменной болезни. Желчнокаменная болезнь — обменное заболевание, обусловленное образованием камней в желчном пузыре или в желчных протоках.
Одной из основных причин при желчнокаменной болезни является нарушение липидного обмена. Избыточное потребление жирной пищи, редкие приемы пищи приводят к сгущению желчи и тем самым создают условия для образования камней. Также важную роль в этиологии желчнокаменной болезни играют воспаление желчного пузыря (хронический холецистит) и застой желчи, которому способствуют малоподвижный образ жизни, запоры, беременность, гипомоторная дискинезия желчных путей, длительное голодание.
Выделяют четыре главных типа камней:
1. Холестериновые в них холестерин составляет 95 % и немного билирубиновой извести. Число их невелико, размеры небольшие, форма округлая.
2. Смешанные — холестерино-пигментно-известковые. Наиболее распространенный вид камней, они могут быть различной формы, разных размеров и количество их вариабельно.
3. Пигментные состоят в основном из билирубиновой извести. Холестерина в них мало. Они небольшие, неправильной округлой формы.
4. Известковые — содержат до 50 % кальция карбоната и немного других составных частей.
Клинические проявления при желчнокаменной болезни зависят от размера камня и места его расположения. Часто желчнокаменная болезнь протекает бессимптомно, иногда проявляется только диспептическими расстройствами. Классическим проявлением ее является приступ желчной колики.
Причинами желчной колики могут быть: прием жирной, жареной, острой пищи, физические и эмоциональные перенапряжения, тряская езда и пр.
Для приступа желчной колики характерны: внезапно возникающие резкие, острые боли в правом подреберье режущего, колющего характера. Боли могут иррадиировать в правую ключицу, руку, спину, плечо, лопатку, шею. сопровождаются тошнотой, рвотой; в рвотных массах может быть желчь, отсюда ощущение горечи во рту. При продолжительных болях может развиться кожный зуд и несколько позже желтуха разной интенсивности. Иногда поднимается температура до 38 С. Из-за сильных болей больной мечется в постели, стонет, не находит себе места. Язык сухой, обложен желтоватым налетом. При пальпации отмечается вздутие живота, болезненность и напряжение мышц брюшной стенки в области правого подреберья. Как правило, у больных увеличена печень, она мягкая, болезненная при пальпации, симптом Ортнера положительный. Колика длится от нескольких минут до часов и даже суток.
Сестринский процесс при желчнокаменной болезни:
Проблемы пациента:
А. Существующие (настоящие):
Боли в правом подреберье.
Тошнота, рвота.
Горечь во рту.
Слабость.
Недостаток информации о сущности заболевания.
Дефицит информации о самопомощи при желчной колике.
Необходимость постоянно соблюдать диету и режим питания.
Необходимость постоянного приема лекарственных препаратов.
Страх перед возможностью оперативного лечения.
Б. Потенциальные:
Механическая желтуха.
Водянка желчного пузыря.
Желчный перитонит.
Цирроз печени.
Сбор информации при первичном обследовании:
А. Расспрос пациента о:
1. Болевом синдроме (с чем связывает пациент его возникновение, локализация боли, ее характер, длительность, имеет ли боль иррадиацию, чем она купируется).
2. Горечь во рту (с приемом какой пищи пациент связывает ее появление).
3. Особенностях питания пациента (употребляет ли жирную, жареную пищу, соблюдает ли режим питания).
4. Перенесенных заболеваниях (хронический холецистит, гипомоторная дискинезия).
5. Длительности заболевания, частоте приступов желчной колики.
6. Наблюдении у гастроэнтеролога и регулярности обследования — УЗИ, холецистография.
7. Приеме лекарственных препаратов (какие лекарственные средства принимает, их доза, регулярность приема, переносимость).
8. Жалобах в момент обследования.
Б. Осмотр пациенты:
Положение в постели.
Цвет кожных покровов и видимых слизистых.
Масса тела пациента.
Измерение температуры тела.
Цвет, влажность языка, наличие на нем налета.
Поверхностная пальпация живота.
Определение симптома Ортнера.
Доврачебная помощь при приступе желчной колики:
Вызвать врача.
Успокоить и уложить пациента, при рвоте голову повернуть набок.
Не кормить и не поить пациента.
Положить пузырь со льдом на область правого подреберья.
Контролировать пульс, АД, температуру тела.
Подготовить медикаменты:
Но-шпа (ампулы).
Папаверин (ампулы).
Платифиллин (ампулы).
Димедрол (ампулы).
Анальгин (ампулы).
Сестринские вмешательства после купирования приступа желчной колики, включая работу с семьей пациента:
Рекомендовать пациенту соблюдение полупостельного режима в течение 1-2 дней.
Убедить пациента и его близких в необходимости строго соблюдать режим питания и диету № 5, разъяснив сущность этой диеты, а также рекомендовать проведение разгрузочных дней.
Контролировать соблюдение диеты и режима питания.
Осуществлять контроль за передачами пациенту родственниками и близкими.
Оказывать доврачебную помощь при повторении желчной колики.
Обучить пациента и его родственников первой помощи при приступе желчной колики, предупредив, что вызов врача обязателен!
Контролировать массу тела.
Информировать пациента о медикаментозной терапии (лекарственных препаратах — желчегонные, спазмолитики и пр. — их дозе, правилах приема, переносимости, побочных эффектах).
Убедить пациента и необходимости регулярного приема лекарственных препаратов, назначенных врачом, контролировать их прием.
Рекомендовать постоянное наблюдение у гастроэнтеролога.
Подготавливать пациента к дуоденальному зондированию, УЗИ органов брюшной полости, холецистографии.
Обучить амбулаторного пациента к подготовке к дополнительным методам обследования.
Подготовка пациента к дополнительным методам обследования
Дуоденальное зондирование:
1. Информировать пациента о предстоящей процедуре и ходе ее выполнения.
2. Получить согласие пациента.
3. За 3 дня до исследования исключить продукты, вызывающие метеоризм (сырая капуста, молочные продукты, черный хлеб, бобовые).
4. Накануне легкий ужин не позднее 19 ч.
5. Исследование проводится натощак.
УЗИ органов брюшной полости:
1. Информировать пациента о предстоящей процедуре и ходе ее выполнения.
2. Получить согласие пациента.
3. За 3 дня исключить газообразующие продукты (сырая капуста, молочные продукты, черный хлеб, бобовые).
4. Не принимать таблетированные слабительные.
5. При запорах очистительная клизма накануне вечером.
6. При метеоризме по назначению врача прием активированного угля или настоя ромашки 2 раза в день.
7. Накануне легкий ужин не позднее 19 ч.
8. Исследование проводится не ранее 5 дней после рентгенологического исследования с применением контрастного вещества.
9. Исследование проводится натощак.
Холецистография:
1. Информировать пациента о предстоящей процедуре и ходе ее выполнения.
2. Получить согласие пациента.
3. За 3 дня до исследования исключить газообразующие продукты.
4. Накануне исследования легкий ужин не позднее 19 ч.
5. За 14-17 ч до исследования прием контрастного вещества (холевид, йопагност) дробными порциями в течение 1 ч через каждые 10 мин. запивая сладким чаем. Предупредить о возможности появления у пациента тошноты и жидкого стула после приема контрастного вещества.
6. Попросить пациента освободить кишечник от содержимого естественным путем до исследования.
7. Исследование проводится натощак.
Возможно заинтересует:
Советуем прочитать:
Source: sestrinskoe-delo.ru
Содержание учебного материала теоретического занятия
Определение понятия «дискинезия желчных путей». Причины дискинезий (общий невроз, гипо- и гипертиреоз, климакс, астенические состояния и др.). Формы дискинезий: гипертоническо-гиперкинетическая, гипотонически-гипокинетическая, смешанная. Клинические проявления дискинезий: боль (характер, локализация, иррадиация, продолжительность) вегетативные расстройства. Факторы, провоцирующие приступ. Принципы диетотерапии различных форм дискинезий в период обострения (диеты № 4, 5а, 5, 15 или 3).
Холецистит. Определение. Факторы, способствующие обострению хронического холецистита.
Клинические проявления: боль, диспепсические расстройства. Принципы лечения: диетотерапия, антимикробная терапия, спазмолитические и стимулирующие сокращение желчного пузыря препараты, желчегонные средства, седативные средства. Физиотерапия. Слепое зондирование (тюбаж). Лечебные минеральные воды. Хирургическое лечение хронического холецистита. Профилактика. Диспансеризация.
Желчнокаменная болезнь. Определение. Латентная форма. Клинические проявления в период колики (боль, диспепсические расстройства, желтуха и др.).
Принципы лечения. Нормализация массы тела. Лечебное питание. Лечение застойных и воспалительных заболеваний желчных путей. Коррекция нарушений липидного обмена. Препараты желчных кислот (хенодезоксихолевая или урсодезоксихолевая кислоты). Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ). Чрезкожно-чрезпеченочное растворение желчных камней. Хирургическое лечение (лапаротомическая или эндоскопическая холецистэктомия).
Тактика сестринского персонала при «желчной колике» у пациента вне ЛПУ.
Профилактика. Диспансеризация.
Типичные проблемы пациентов.
После изучения темы студент должен:
Знать:
— определения понятий «дискинезия желчных путей», «холецистит», «желчнокаменная болезнь»;
— причины дискинезии желчных путей;
— клинические проявления дискинезии;
— принципы диетотерапии при дискинезии;
— методику тюбажа;
— причины хронического холецистита;
— клинические проявления хронического холецистита;
— принципы диетотерапии;
— факторы, предрасполагающие к развитию желчнокаменной болезни;
— клинические проявления;
— принципы диагностики, лечения, профилактики, желчнокаменной болезни;
— типичные проблемы пациента/семьи.
Уметь:
— осуществить сестринский процесс при уходе за пациентом;
— выполнить врачебные назначения (лекарственная терапия, в/м, в/в инъекции, подготовка к обследованию – анализы крови и мочи, биохимическиий анализ крови, дуоденальное зондирование, УЗИ органов брюшной полости, холецистография и др.);
— консультировать пациента/семью по вопросам профилактики.
Желчевыделительная система предназначена для:
— выведения в кишечник физиологически важного секрета печени – желчи, которая участвует в переваривании и всасывании жиров в кишечнике, в усвоении жирорастворимых витаминов, подавлении роста гнилостной микрофлоры в кишечнике;
— вредных веществ, которые человек получает с пищей или лекарственными препаратами, для их последующего удаления из организма.
Из печеночных клеток желчь поступает в желчные протоки, которые постепенно сливаются друг с другом, превращаясь в общий печеночный проток.
Для нормального функционирования желчевыделительной системы необходимы следующие условия:
1. хорошая работа печеночных клеток, в которых синтезируется желчь и «выталкивается» в желчные канальцы;
2. достаточная концентрационная и сократительная функции желчного пузыря;
3. отсутствие препятствий на пути току желчи (спазмы сфинктеров, стенозы, сдавление протоков другими органами, особенно поджелудочной железой), нормальное давление в полости двенадцатиперстной кишки.
При нарушении этих условий развиваются как функциональные, так и органические заболевания желчевыводящих путей такие как:
· дискинезия желчевыводящих путей,
· хронический бескаменный холецистит,
· желчекаменная болезнь,
· холангит,
· холестероз желчного пузыря,
· постхолецистэктомический синдром,
· опухоли желчного пузыря и желчных протоков.
Фукции желчи
Желчь выполняет целый ряд важных функций.
1. Эмульгирует жиры, делая водорастворимыми жирные кислоты.
2. Способствует всасыванию триглицеридов и образованию мицелл и хиломикронов.
3. Активирует липазу.
4. Стимулирует моторику тонкого кишечника.
5. Инактивирует пепсин в двенадцатиперстной кишке.
6. Оказывает бактерицидное и бактериостатическое действие на кишечную флору.
7. Стимулирует пролиферацию и слущивание энтероцитов.
8. Усиливает гидролиз и всасывание белков и углеводов.
9. Стимулирует желчеобразование и желчевыделение.
Дискинезии желчевыводящих путей — это изменения тонуса желчного пузыря, желчных протоков и их сфинктеров, проявляющиеся нарушением оттока желчи в двенадцатиперстную кишку, сопровождающиеся болями в правом подреберье.
Под «дискинезией желчевыводящих путей» понимается заболевание, при котором выделение желчи происходит с определенными трудностями. Желчевыводящие пути при этом находятся либо в спазмированном состоянии и желчь застаивается в желчном пузыре, либо наоборот — они не сокращаются вовсе, что также приводит к застою желчи.
В настоящее время под этим понятием также понимают доброкачественное заболевание, заключающееся в дисфункции (нарушении функции) сфинктера Одди, который перестает достаточно раскрываться, и в этом месте возникает препятствие для оттока желчи.
По происхождению выделяют: первичную и вторичную дискинезии желчного пузыря и желчевыводящих путей.
Первичная дискинезия:
· Патология гладкомышечных клеток желчного пузыря
· Снижение чувствительности к нейрогормональным стимулам
· Дискоординация желчного пузыря и пузырного протока
· Увеличенное сопротивление пузырного протока
· Общий невроз
Заболевание связано с нарушением нервно-мышечной регуляции двигательной активности желчного пузыря и сфинктеров желчных путей.
Такой вид дискинезий возникает у пациентов астенического телосложения, имеющих невротические или психоэмоциональные нарушения. Таким пациентам кроме диагноза дискинезии желчевыводящих путей, часто устанавливают диагнозы нейроциркуляторной дистонии или вегетососудистой дисфункции.
Вторичная дискинезия
· Гормональные заболевания и состояния (прием гормональных контрацептивов)
· Послеоперационные состояния
· Системные заболевания (диабет, цирроз печени, целиакия, миотония, дистрофия)
· Воспалительные заболевания желчного пузыря и наличие камней
· Несбалансированный прием пищи
Вторичные дискинезии желчного пузыря и желчевыводящих путей возникает у пациентов с заболеваниями других органов желудочно-кишечного тракта (хронический гастрит, дуоденит, энтерит, колит), у больных желчекаменной болезнью или хроническим холециститом, а также при применении лекарственных препаратов, которые способствуют возникновению застоя желчи в желчном пузыре и спазму сфинктера Одди.
Причины, вызывающих дискинезию желчевыводящих путей:
w Общий невроз в 12,5 % всех заболеваний билиарной системы является причиной развития первичной дискинезии желчных путей;
w Эндокринные заболевания, нередко сочетающиеся с генетическим дефектом (слабостью мышц желчного пузыря);
w У женщин – нередко применение гормональных контрацептивов;
w Большое значение в развитии вторичных дискинезий желчных путей играют висцеро-висцеральные рефлексы при язвенной болезни, панкреатите, остеохондрозе, заболеваниях малого таза, аппендиците;
w Характер питания, режим, несбалансированность принимаемой пищи: частый прием острой, жареной, жирной, алкоголя, недостаточное употребление пищевых волокон, большие промежутки между приемами пищи;
w Аллергические реакции, в том числе и пищевые;
w Дисбактериоз;
w Вирусный гепатит;
w Органические заболевания желчных путей, двенадцатиперстной кишки, поджелудочной железы часто обуславливают вторичную билиарную дискинезию.
По характеру нарушений двигательной функции желчевыводящих путей дискинезии делятся на:
w гипертонически-гиперкинетическую
w гипотонически-гипокинетическую
w смешанную.
Гипертонически-гиперкинетическая дискинезия встречается реже. Она характерна для людей с возбудимой нервной системой, астенического телосложения, сочетается с неврозами. Преобладает молодой возраст пациентов. Считается, что гипертонической дискинезии способствует питание с большим количеством специй, приправ, острых блюд.
При этой форме заболевания тонус желчного пузыря повышен, его сокращения происходят слишком часто и слишком интенсивно, но, при этом, сфинктеры раскрываются недостаточно.
Такая форма заболевания встречается реже и более часто она встречается среди молодых людей.
Болевой синдром: Болевые ощущения появляются в области желчного пузыря, в правом подреберье. Боли отдают в правую половину грудной клетки, правую лопатку, ключицу, плечо, правую половину шеи или нижней челюсти. Интенсивность боли может быть различной. Часто боли бывают достаточно сильными. Продолжительность боли до получаса.
Провоцируется болевой приступ приемом жирной или острой пищи, психо-эмоциональным напряжением. Боль возникает внезапно и может повторяться в течение суток.
Диспепсический синдром: иногда может сопровождаться тошнотой, рвотой, нарушением функции кишечника.
Астено-вегетативный синдром: редко появляется головная боль, потливость, сердцебиение, больные отмечают нарушение сна, резкую смену настроения, раздражительность
Тем не менее, симптомов воспалительного процесса в анализах крови, как правило, не бывает.
Гипотонически-гипокинетическая дискинезия желчного пузыря и желчевыводящих путей встречается чаще и наблюдается в основном у лиц, которые ведут малоподвижный образ жизни, имеют лишний вес.
Причиной возникновения гипотонии желчных путей могут стать хронические воспалительные заболевания слизистой оболочки желудка или двенадцатиперстной кишки. Чаще болеют люди старшего возраста. Причина этой дискинезии в том, что желчный пузырь сокращается не так интенсивно, как это необходимо.
Болевой синдром: при этом виде дискинезий выражен незначительно. Обычно они тупые, ноющие, сопровождающиеся чувством распирания в правом подреберье. У пациентов чаще возникают нарушения пищеварения, так как при гипотонии желчного пузыря выделение желчи в кишечник замедлено.
Диспепсический синдром: При пищеварении в кишечнике возникает недостаток желчных кислот, что проявляется нарушением всасывания жиров, витаминов, холестерина, солей кальция. У пациентов после еды, особенно при переедании, возникают тошнота, метеоризм, нарушения стула. Часто развиваются запоры, в связи с недостатком стимулирующего действия желчных кислот на мускулатуру кишечника. Но иногда возникают поносы, которые называют гипохолическая диарея. Это состояние также обусловлено недостатком желчных кислот в кишечнике. Кроме того пациентов беспокоит горький привкус во рту, плохой аппетит, отрыжка.
Смешанную форму дисфункции желчного пузыря, характеризуется сменой одной формы на другую.
Дискинезия желчных путей состоит из череды обострений и улучшений. Нарушения пищеварения способствуют ожирению, нарушениям обмена веществ, которые проявляются развитием полиартритов, мочекаменной болезни. При длительном течении процесса в желчном пузыре и протоках могут образовываться камни или развиваться воспалительный процесс.
Провоцировать приступы могут:
· прием жирной, жареной и острой пищи;
· слишком обильная еда;
· прием алкоголя;
· стрессы;
· чрезмерная физическая деятельность (стирка, работа на огороде, поднятие тяжестей и т.д.).
Диагностика дискинезий желчного пузыря и желчевыводящих путей:
Биохимический анализ крови — ↑ уровня печеночных ферментов (щелочная фосфатаза и др.) во время обострения.
Микроскопическое и биохимическое исследование желчи – уровень концентрации билирубина.
УЗИ печени и желчного пузыря — состояние желчного пузыря и его протоков, выявить камни.
Дуоденальное зондирования
Фракционное хроматическое дуоденальное зондирование (5 мл 0,4% индигокармина в/в перед зондированием) позволяет выявить динамику выделения пузырной желчи, отдифференцировать пузырную желчь от холедоховой и печеночной у больных хроническим холециститом, с резко сниженной концентрационной функцией желчного пузыря, когда пузырная желчь внешне трудноотличима от печеночной.
По объему желчного пузыря и количеству порции «В» желчи можно судить о состоянии его тонуса. Нормотония желчного пузыря наблюдается при объеме 30-50 см3. Уменьшение объема желчного пузыря свидетельствует о его гипертонии, а увеличение — о гипотонии.
При гипертонической форме дискинезий введение стимулятора желчеотделения (магнезии сульфат) часто вызывает болевой приступ и фракция пузырной желчи выделяется быстро или прерывисто, фаза сокращения желчного пузыря может быть сокращена.
При гипокинетической дискинезии – желчь из желчного пузыря вытекает через большой промежуток времени после стимуляции, выделение желчи происходит медленно. Холецистография и внутривенная холеграфия
Эти исследования выявляют изменения наполнения и опорожнения желчного пузыря и позволяют исключить другие заболевания желчных путей и желчного пузыря. При гиперкинетической форме: резкое (по сравнению с нормой) сокращение желчного пузыря. При гипокинетической форме: желчный пузырь расширен, недостаточно сокращается после приема пробного завтрака;
Принципы диетотерапии различных форм дискинезий в период обострения (диеты № 4, 5а, 5, 15 или 3).
Лечение
При гиперкинетическом типе дискинезии:
1. Постельный режим на 2-3 суток;
2. диета № 5, 5а и 2 — магниевая (с ограничением механических и химических пищевых раздражителей, жиров).
Из рациона исключаются жареные, тушеные блюда, пряности, маринады, соления, свиной, говяжий и бараний жиры, копчености, мясные и рыбные бульоны, а также алкогольные напитки, обладающие холекинетическим действием;
Прием пищи должен быть дробным — не менее 4—5 раз в сутки небольшими порциями.
3. При болях спазмолитические препараты (но-шпа, препараты красавки, атропин, платифиллин, папаверин и др.),
4. Седативные препараты: (отвары валерианы, пустырника и др.).
5. Применяют тепло (грелки, парафин) на область желчного пузыря, УВЧ, индуктотермию;
6. ЛФК с целью расслабления мышц брюшного пресса.
7. Питьевое лечение минеральными водами (воды малой минерализации — Славянская, Смирновская, Ессентуки №4, №20, Нарзан) в горячем виде на 5-6 приемов по ½ стакана.
8. Рекомендуется санаторно-курортное лечение на грязевых курортах. Лицам с гиперкинетическим типом дискинезии противопоказана работа, связанная с длительным эмоциональным напряжением.
Лечение при гипокинетическом типе дискинезии:
1. диета № 5, 15 или 3.
Диета несколько расширена: богатая пищевыми волокнами и растительным маслом, с увеличением продуктов, обладающих холекинетическим действием, разрешаются мясные и рыбные бульоны.
2. Применяют холецистокинетические средства (25%-ный раствор сульфата магния, ксилит, сорбит).
3.Спазмолитические средства противопоказаны!!!
4. Хороший эффект оказывают повторные дуоденальные зондирования с интрадуоденальным введением минеральной воды 0,3-1 л (при выраженной гипотонии — 1–2 раза в неделю), “слепые” тюбажи (не реже одного раза в неделю),
5. Курсовое лечение минеральными водами типа Ессентуки № 17, Арзни, Баталинская (т.е. средней минерализации); воды назначаются в прохладном виде (до 30-35°С) по 200—250 мл 2—3 раза в день за 30—90 мин до еды.
6. Важное значение имеет борьба с гиподинамией: рекомендуется гимнастика по утрам и в течение дня, направленная на укрепление мышц брюшного пресса, ходьба и др.
7. Санаторно-курортное лечение проводят на питьевых курортах (Ессентуки, Боржоми, Краинна и др.).
Хирургическое лечение больным дискинезиями желчных путей не показано. При рефлекторных дискинезиях желчных путей ведущее значение имеет лечение основного заболевания.
Профилактика дискинезии желчных путей:
1.Рациональное питание с индивидуально отработанным режимом приема пищи;
2.Уменьшение психо-эмоциальных влияний на ЖКТ, в том числе на желчевыводящие пути (нормализации режима труда и отдыха, систематическом занятии физкультурой в той или иной форме, максимальном устранении стрессовых ситуаций, своевременном лечении невротических расстройств);
3.Лечение хронических заболеваний других органов для устранения рефлекторного влияния с них.
4.Следует обращать внимание на регулярность опорожнения кишечника, так как запоры усиливают застой желчи.
Прогнозпри своевременном лечении благоприятный.