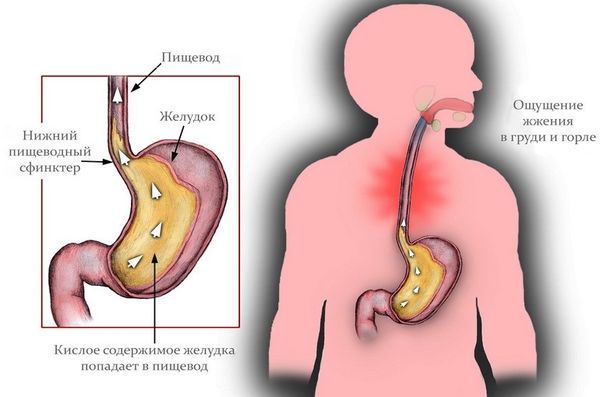
Принципы лечения язвенная болезнь желудка и двенадцатиперстной кишки лечение

Лечение язвенной болезни эффективно лишь при комплексном подходе к проблеме и тщательном соблюдении пациентом всех рекомендаций врача.
Основные цели терапии язвенной болезни в период обострений – облегчить состояние пациента, снять болезненные симптомы, ускорить заживление язв, предотвратить появление осложнений и нормализовать работу органов пищеварения.
В периоды ремиссий основная задача – предотвратить повторные обострения, восстановить защитные силы организма и способность к естественной саморегуляции.
Режим
Всем пациентам необходимо избегать (особенно в период обострения) чрезмерных психических и физических нагрузок, стрессовых ситуаций.
Ночной сон должен быть полноценным и продолжительным, нежелательны работа в ночную смену и по скользящему графику, а также командировки со сменой часовых поясов.
Наличие профессиональной вредности может спровоцировать обострение язвенной болезни, а также затянуть процесс выздоровления. Поэтому в период обострений желательно лечение в стационаре или пребывание на больничном.
Больным, которые страдают различными психоэмоциональными нарушениями (например, тревожным расстройством, нарушением сна), крайне важны в период лечения консультации невролога и психотерапевта.
Основные принципы диетического питания
Одним из обязательных условий излечения является строгое соблюдение диеты в период обострения. Это позволяет снизить нагрузку на железы, вырабатывающие пищеварительные ферменты, уменьшить двигательную активность желудка и кишечника, что создаст более благоприятные условия для восстановления слизистой и заживления язв.
- При язвенной болезни в рационе питания должно быть достаточное количество полноценных белков (рыба, нежирное мясо, яйца, творог и т.д.), так как белки являются строительным материалом для поврежденных тканей желудка и важны для профилактики анемии и поддержания иммунитета.
- Механическое воздействие пищи на воспаленную слизистую должно быть минимально, особенно при обострении. Продукты питания должны быть измельчены. Оптимальным способом их термической обработки является приготовление на пару, на паровой бане, отваривание, тушение. Следует исключить из рациона сухую, твердую и грубую пищу.
- Пища должна быть химически нейтральна, поэтому необходимо исключить из ежедневного рациона кислые, острые продукты, приправы и специи, всевозможные копчености, крепкие мясные и рыбные бульоны, кислые и газированные напитки, алкоголь (особенно в период сезонных обострений).
- Пища должна быть термически щадящей, то есть ее температура примерно равна температуре тела. Горячее и холодное исключаются из рациона.
- Рацион питания должен быть полноценным и содержать весь необходимый комплекс витаминов и минеральных веществ, необходимых для нормальной жизнедеятельности организма.
- Язвенник должен принимать пищу небольшими порциями, 5-6 раз в день, не допускаются переедания.
- Курильщики должны существенно снизить количество выкуриваемых за день сигарет, так как установлено, что язвы у некурящих людей рубцуются гораздо быстрее.
Требования к диетической терапии при язве желудка в последние годы стали более мягкими.
Больной человек должен ясно осознавать необходимость прописанной ему диеты и находиться в комфортном писхоэмоциональном состоянии – это основное требование, обеспечивающее благоприятный исход лечения.
В тех случаях, когда запрещенный диетологами продукт питания организмом больного переносится нормально, врачи разрешают употреблять его, но в разумных количествах.
Лекарства
Медикаментозная терапия подразделяется на ту, которая направлена на предупреждение рецидивов язвы, и на ту, которая ставит перед собой цель снять симптомы обострения язвенной болезни.
Врач назначает пациенту индивидуальное медикаментозное лечение теми препаратами, которые оптимально подходят, после проведения всех необходимых диагностических исследований.
Препараты, используемые при обострениях, подразделяются на несколько групп:
- К первой группе относят лекарственные средства, которые уменьшают агрессивность содержимого желудка: антациды и средства местного воздействия (топалкан, маалокс, алмол, гастрогель, альмагель, фосфалюгель, викалин, викаир и другие). Они способствуют более быстрому опорожнению желудка и снижению болезненных ощущений, усилению выработки эпителием желудка слизи. Если у пациента наблюдается легкая форма язвенного процесса без наличия хеликобактериоза, антациды в сочетании с дополнительными видами лечения вполне справляются с заболеванием.
- Вторая группа лекарственных средств – блокаторы в желудке рецепторов гистамина. Они подавляют секрецию, стимулируемую гистамином, который образуется в поврежденных тканях.
- Третья группа препаратов – блокаторы протоновой помпы, которые избирательно воздействуют на клетки желудка, что приводит к снижению кислотности желудочного сока. На сегодняшний день препараты этой группы принято считать наиболее безопасными и эффективными при лечении язвенной болезни.
- В некоторых случаях используется четвертая группа препаратов – холинолитические средства. Они неплохо подавляют секрецию желудочного сока, но могут увеличивать время нахождения пищи в желудке, что крайне нежелательно.
- Пятая группа – препараты, которые увеличивают защитные свойства слизистой.
- Тройная терапия проводится после заживления язвы и устранения симптомов обострения. Она направлена на устранение хеликобактериоза. Этот вид лечения называется эрадикация возбудителя
,
и включает в себя лечение антибиотиком с другим антимикробным препаратом и ингибитором протонной помпы. Терапия проводится в течение одной-двух недель и гарантирует уничтожение хеликобактер пилори в 90% случаев. Очень важным является то, что больной обязан пройти полностью назначенный курс лечения, так как высока вероятность развития лекарственно устойчивых хеликобактерных популяций, которые впоследствии уничтожить уже практически невозможно.
Другие виды терапии
Эти виды лечения являются дополнительными, но повышают эффективность лечения, сокращают сроки пребывания на больничном и предотвращают возникновение осложнений.
Все они проводятся только после консультации с врачом соответствующего профиля: физиотерапевтом, рефлексотерапевтом, остеопатом, гирудотерапевтом, фитотерапевтом, апитерапевтом, врачом ЛФК, психотерапевтом и другими.
Наиболее часто применяются такие виды лечения, как:
- физиотерапевтические процедуры;
- рефлексотерапия (иглорефлексотерапия, точечный массаж, шиацу и чжэнь-цзю-терапия, су-джок-терапия и другие);
- висцеральная остеопатия;
- гирудотерапия (лечение пиявками);
- апитерапия (лечение с использованием продуктов пчеловодства);
- фитотерапия (использование лекарственных растений);
- лечебная физкультура и массаж (вне обострений);
- психотерапия и другие виды лечения.
В течение всего периода терапии язвенной болезни пациент должен находиться под наблюдением врача. Самолечение, а также самостоятельное решение прекратить лечение, изменить дозировку препаратов, сменить виды дополнительной терапии недопустимы.
Впериод обострения
лечения целесообразно проводитьвстационаре.Впервые
7-10 дней можно рекомендовать полупостельный
режим, после чего назначают свободный
режим. Лечебное питание — стол № 1.
Медикаментозное лечение:
А. Базисные препараты
ИАнтисекреторные препараты(снижают секрецию HCl и пепсина и повышают
интрагастральный рН или нейтрализуют
соляную кислоту и пепсин).
1. Антихолинергические средства
М-холинолитики (блокаторы мускариновых
рецепторов):
— неселективные (атропин, метацин,
платифилин);
— селективные (гастроцепин, пирензепин);
— преимущественно центрального действия
(амизил);
— ганглиоблокаторы (бензогексоний).
2. Блокираторы Н2—
гистаминовых рецепторов:
Циметидин
Ранитидин
Фамотидин
Низатидин
Роксатидин.
3. Блокираторы протонного насосу (Н+К+-
АТФ-азы):
Омепразол
Лансопразол
Пантопразол
4. Антагонисты гастриновых рецепторов
(проглумид).
5. Антациды:
— не всасывающиеся (маалокс, альмагель,
фосфалюгель, гавискон)
— всасывающиеся(натрия гидрокарбонат)
ІІ. Гастроцитопротекторы (повышают
резистентность слизистой оболочки
гастродуоденальной зоны):
1. Стимуляторы слизеобразования:
Синтетические простагландини
(мизопростол, энпростил,)Карбеноксолон
2. Образовываюющие защитную пленку:
Коллоидный субцитрат висмута
Сукральфат
3. Обволакивающие и вяжущие средства:
Препараты висмута (викалин, викаир)
ІІІ. Средства, которые действуют на
Неlіcоbасtеr рylоrі
Антибиотики (кларитромицин, амоксициллин,
тетрациклина гидрохлорид)Метронидазол
Коллоидный субцитрат висмута
Ингибитор протонной помпы
Вспомогательные средства
IV. Репаранты(гастрофарм, солкосерил,
петоксил, облепиховое масло, метилурацил)
V. Средства, которые нормализуют
моторную функцию желудка и двенадцатиперстной
кишки:
Гастрокинетики (метоклопрамид,
цизаприд,мотилум, церукал)еглонілСпазмолитики ( но-шпа, папаверин,
скополамина бутилбромид)
VI. Средства центрального действия(седативные, транквилизаторы, еглонил,
даларгин).
Современные подходы к лечению язвенной
болезни основаны на комбинированном
применении препаратов.
Лечение имеет два направления:
направленная на действие против
Неlіcоbасtеr рylоrіна пептическую язву, Н. рylоrі отрицательную
С целью эрадикации (уничтожения)
хеликобактерной инфекции предложены
разнообразные схемы (тройная, квадро)
терапии.
Тройная терапия (продолжительность
лечения 1-2 недели) в своем составе имеет:
А) первой вариант:
пантопразол
кларитромицин (500 мг 2 раза в сутки)
амоксициллин (1000 мг 2 раза в сутки)
Б) второй вариант:
пантопразол (40 мг) / омепразол (20мг) /
ланзопразол (30 мг) 2 раза в стукикларитромицин (250 мг 2 раза в сутки)
метронидазол (400 мг 2 раза в сутки)
В состав квадротерапии, которая
длится 10 суток, включают:
пантопразол (40 мг)/ омепразол (20мг)/
ланзопразол (30 мг) 2 раза в суткитетрациклин 500 мг 4 раза в сутки
коллоидный висмут 120 мг 4 раза в сутки
метронидазол (400 мг 4 в сутки).
Причинами неудачной терапии язвенной
болезни являются:
раньше не распознанная рефлюксная
болезнь при зарубцованной язверезистентность штаммов Н. рylоrі к
антибактериальной терапии (метронидазол-чаще
женщины,)частичное выполнение программы лечения
вследствие побочных эффектов при
недисциплинированности больногообострение инфекции или реинфекция
сопутствующая терапия нестероидными
противовоспалительными средствами,
проводимая по другим показаниямпоявление дуоденальной язвы с другим
патогенезом (не ассоциированная с
Н. рylоrі)
Физиотерапевтические методы лечения
применяют при неосложненной язвенной
болезни в фазе затухающего обострения
(парафин, озокерит, грязевые аппликации
на эпигастральную область, диатермия,
индуктотермия, УВЧ-терапия, электрофорез,
иглорефлексотерапия).
Санаторно-курортное лечение больных
язвенной болезнью проводят в период
ремиссии и затухающего обострения на
курортах и всанаториях
Закарпатья, Моршина,Берегивскихминеральных водах, Моршине.
Прогноз при неосложненной язве желудка
и двенадцатиперстной кишки благоприятный.
Первичная профилактикапредусматривает
рациональное питание, здоровый образ
жизни, ликвидацию вредных привычек и
стрессовых ситуаций с целью предупреждения
возникновения язвенной болезни. Вторичная
профилактика направлена на достижение
продолжительной ремиссии заболевания,
борьбу с осложнениями.
Трудоспособность. В период ремиссии
больные трудоспособны. При обострении
заболевание проявляется временной
нетрудоспособностью в период лечения.
При осложненном течении язвенной болезни
можно установить инвалидность.
Иллюстративный материал: данные
клинического разбора больных на язвенную
болезнь желудка и двенадцатиперстной
кишки, рентгенограммы желудочно-кишечного
тракта.
Соседние файлы в папке Metodichky_rus
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
За последние десятилетия был сделан большой шаг к обновлению основных принципов, на которых основано лечение язвы двенадцатиперстной кишки. Настоящий успех современных методов лечения основан на применении новых поколений медикаментов антисекреторной группы, а также средств для эрадикации пилорического хеликобактера. Лечение язвы двенадцатиперстной кишки специалисты нашего времени проводят с помощью 500 разных лекарств, а их комбинаций насчитывается более тысячи.
Схема лечения язвы двенадцатиперстной кишки
Лечение по современным принципам — это активная медикаментозная терапия, использование нескольких компонентов для составления лечебной схемы, длительный курс приема медикаментов, если на то есть показания.
Принципиальных различий в терапевтических схемах при язве желудка и двенадцатиперстной кишки не существует, врачи соблюдают в обоих случаях следующие принципы:
- устранение причинного фактора;
- учет сопутствующей патологии и ее адекватное лечение. Следует проводить медикаментозную коррекцию в случае патологии со стороны любых органов и систем;
- учитывается индивидуальность каждого организма (масса, рост, физическая активность, обладание всеми навыками самообслуживания, непереносимость определенных групп препаратов);
- возможности больного (материальное благосостояние).
Лечение язвы двенадцатиперстной кишки должно следовать следующим принципам:
- этиологическое лечение;
- соблюдение больным назначенного лечебного режима;
- лечение с помощью диеты (особое питание);
- обязательная медикаментозная терапия с учетом наработанных годами схем;
- фитотерапия и лечение народными средствами в целом;
- методы физиотерапии;
- использование минеральных вод;
- локальное лечение язв, которые склонны к длительному персистированию (не заживают).
Устранение причин заболевания
Особое значение в возникновении язвы луковицы двенадцатиперстной кишки и внелуковичных форм отдается микробному компоненту, а именно, хеликобактеру пилори. По некоторым данным в 100% случаев язва с локализацией в ДПК связана именно с этими бактериями.
Применение антихеликобактерной терапии позволяет снизить количество рецидивов, обеспечить длительный период ремиссии, а также в некоторых случаях полное выздоровление, поэтому лечение антибактериальными средствами превосходит по эффективности все медикаменты, которые применяют для лечения данного заболевания.
При выборе средств для антихеликобактерной схемы специалист опирается на ее предполагаемую эффективность, то есть после ее применения положительный результат наблюдается в 80% случаев (полная эрадикация возбудителя).
Правила антихеликобактерной терапии:
- при неэффективности назначенной схемы повторное ее использование не рекомендовано;
- если используемая комбинация препаратов не дала должного результата (исчезновение возбудителя), значит, у бактерий выработалась устойчивость к какому-либо ее компоненту;
- если назначение двух разных схем антибактериальной терапии последовательно не привело к эрадикации бактерий, значит, следует определять чувствительность данного штамма ко всем антибиотикам, используемым в схемах для устранения бактериального агента, далее лечить согласно результатам.
Тонкости курса терапии антибиотиками
Врач должен строго следовать и неукоснительно соблюдать схему эрадикации с помощью антибактериальных средств. За основу для себя специалист берет эмпирически доказанную эффективность препаратов, чувствительность хеликобактера к ним.
Если врач не уверен в своих силах, лучше не лечить с помощью антибиотиков, чем провести терапию неправильно, тем самым вызвав устойчивость у микроорганизмов ко всем назначенным антибиотикам. Поэтому, важным этапом является беседа с пациентом, уверенность в его участии и выполнении назначений специалиста.
Не менее важно оценить экономические возможности пациента, дать знать ему, что однократное дорогостоящее лечение гораздо выгодней в материальном отношении, чем отказ от антибиотиков и желание сэкономить. Ведь, антибактериальная терапия дает возможность достичь довольно стойкой ремиссии в 80% случаев, что оказывается самым выгодным в экономическом отношении.
Как выбрать правильную схему терапии антибактериальными средствами?
- Язва двенадцатиперстной кишки, которая возникла на фоне повышенной продукции соляной кислоты, предпочтительно лечится стандартной трехкомпонентной схемой, основанной на блокаторах протонной помпы. В последующем разрешен переход на прием только ингибиторов протонной помпы без антибиотиков. Если пациент ранее употреблял нитроимиазолиновую группу препаратов, даже для лечения иного заболевания, то метронидазол, тинидазол противопоказаны.
- Применение макролидов. Так как в последнее время возросла устойчивость разных штаммов хеликобактера к нитроимидазолиновой группе антибиотиков, специалисты стали отдавать предпочтение макролидам. Лечить с помощью макролидов оказалось довольно эффективно, так как они способны проникать внутрь клеток и выделяться через слизистые оболочки. Кроме этого, антибиотики данной группы имеют меньше противопоказаний и побочных эффектов, чем, например, тетрациклины. Но существует особенность, которую надо учитывать при их назначении: они разрушаются соляной кислотой, а, как известно, язва зачастую сопровождается гиперацидным состоянием. Поэтому для антихеликобактерной терапии подходят наиболее устойчивые представители группы- клартромицин. В схеме применяется следующим образом: Омепразол (20 мг.)+ кларитромицин (в дозе 500 мг. дважды в сутки)+ амоксициллин (дважды в сутки по 1 тыс.мг.). Эффект достигает 90%.
- Быстрому устранению признаков диспептических расстройств способствует назначение вместе с антибиотиками препаратов анитисекреторной группы. Кроме этого такие комбинации ускоряют выведение пилорического хеликобактера, рубцевание язвенных дефектов. Антисекреторные препараты повышают вязкость желудочного секрета, поэтому растет и время воздействия антибиотиков на бактерии и концентрация антибактериальных препаратов в содержимом желудка.
Примеры комбинированной терапии:
- Первая линия: ингибитор протонного насоса (можно висмут цитрат ранитидин) в обычной терапевтической дозе один раз в сутки+ антибиотик Кларитромицин 500 мг., дважды в сутки+ антибиотик Амоксициллин 1 тыс.мг. , дважды в день (можно заменить метронидазолом 500 мг. , дважды в сутки). Курс тройной схемы минимум 7 суток. Из сочетаний антибиотиков преимущество отдается Кларитромицину с Амоксициллином, а не с Метронидазолом, что скажется на дальнейшем результате лечения.
- Если лекарства первой линии не дали результата, назначают вторую линию: дважды в сутки ингибитор протонной помпы+ 4 раза в сутки висмута субцитрат в дозе 120 мг.+ Метронидазол в дозе 500 мг. трижды в сутки+ Тетрациклин 4 раза в сутки в дозе 500 мг. Назначается терапия из четырех препаратов на 7 суток (минимальный курс). Если и эта схема не дала положительного результата, то специалист определяет дальнейшую тактику в каждом отдельном случае и лечить индивидуально.
Антацидные средства и лекарства этого типа
Это, пожалуй, одни из самых известных и «старых» медикаментов, которые применялись для снижения воздействия желудочного сока за счет вступления его в химическую реакцию с препаратами.
На сегодняшний день наилучшие представители- невсасывающиеся антациды, представляющие собой соли оснований. Чаще всего в их составе содержится комбинация гидроксида магния и гидроокиси алюминия (Маалокс и Альмагель), иногда это однокомпонентные препараты на основе алюминия фосфата (Фофалюгель).
Современные антациды имеют больше преимуществ по сравнению с более ранними формами- всасывающимися (на основе соды). Они способны увеличивать рН в полости желудка благодаря образованию с соляной кислотой слабо или вовсе невсасывающихся солей. При кислотности более 4 активность пепсина снижена, поэтому его адсорбируют некоторые антациды.
Благодаря информации о работе париетальных клеток и основах секреции соляной кислоты стало возможным создание лекарств с принципиально новыми механизмами действий.
Три класса рецепторов, находящихся на париетальных клетках, контролируют секрецию соляной кислоты: М-холинорецепторы, Н2-гистаминовые рецепторы и G-рецепторы гастрина.
Первыми в историческом отношении были лекарства, воздействующие на мускариновые рецепторы. Препараты делили на две группы: селективные (пирензипин) и неселективные (атропин). Однако, обе группы утратили свое значение при язвенной болезни, так как на фармакологическом рынке появились более эффективные антисекреторные средства, которые работают на молекулярном уровне и вмешиваются в тонкие процессы внутри клеток.
Медикаменты группы блокаторов Н2-гистаминорецепторов
Лекарства данной группы помогли установить контроль над секрецией соляной кислоты в течение суток. Уровень рН и способность медикаментов влиять на него прямо влияют на сроки заживления язвенных дефектов. Заживление дефектов напрямую зависит от продолжительности назначения антисекреторных средств и от их способности держать уровень полостного рН выше 3 на протяжении необходимого времени. Если поддерживать рН внутри двенадцатиперстной кишки выше 3 в течение 4 недель от 18 до 20 часов в сутки, то язвы заживают в 100% случаев.
Преимущества Н2-гистаминоблокаторов:
- время рубцевания патологических очагов существенно сократилось;
- в среднем число больных, у которых удалось добиться рубцевания дефектов, возросло;
- процент осложнений язвенной болезни значительно снизился.
Основные представители группы Н2-блокаторов.
- Ранитидин. Назначается при дуоденальной язве на срок до 4 недель, в дозе 300 мг.за сутки. Можно принимать однократно или разделив на два приема (утренний и вечерний). С целью предупреждения рецидивов больному рекомендуют принимать 150 мг.препарата ежедневно.
- Квамател (Фамотидин). Однократный прием лекарства обеспечивает антисекреторный эффект до 12 часов. назначается в дозировке 40 мг., курс аналогичен как при назначении Ранитидина. Для профилактического курса достаточно 20 мг.в день.
Таблетки этой группы играют большую роль в остановке кровотечений из дефектов верхних отделов пищеварительной трубки. Они способны опосредованно снизить фибринолиз, угнетая продукцию хлористоводородной кислоты. Конечно, при наличии кровотечения предпочтение отдается формам с парентеральным введением (Квамател).
Большая эффективность медикаментов из группы Н2- блокаторов обусловлена, в основном, ингибированием синтеза соляной кислоты. Разные представители имеют разный период антисекреторного воздействия: Ранитидин работает до 10 часов, Циметидин – до 5, Низатидин, Фамотидин, Роксатидин- до 12 часов.
Ингибиторы протонного насоса
Как известно, париетальные клетки обладают ферментом, который обеспечивает транспорт ионов водорода из клетки в полость желудка. Это Н+К+АТФ-аза.
Специалистами были разработаны средства, которые блокируют этот фермент, образуя вместе с сульфгидрильными группами ковалентные связи, что выводит «из строя» протонную помпу навсегда. Возобновление синтеза соляной кислоты начинается только после синтеза новых молекул фермента.
На сегодняшний момент это наиболее сильные препараты для ингибирования секреции соляной кислоты. Основные представители: Пантопразол, Омепразол, Рабепразол, Лансопразол, Де Нол.
В течение суток ингибиторы протонной помпы способны долго удерживать значение рН на таком уровне, когда заживление дефектов слизистой оболочки наиболее эффективное, то есть однократный прием препарата оказывает эффект от 7 до 12 часов, удерживая рН выше 4. Этим можно объяснить поразительную клиническую эффективность ингибиторов протонной помпы. Так, язва двенадцатиперстной кишки заживает в 75-95% случаев в сроке от 2 до 4 недель, а диспептические симптомы исчезают в 100% случаев уже через неделю.
Современные вспомогательные препараты
Основу этой группы составляют медикаменты, воздействующие на моторику пищеварительной трубки. Они направлены как на ее активацию, так и на угнетение.
- Ингибиторы моторики: периферические холинолитики (хлорозил, метацин, платифиллин), миотропные спазмолитические средства (галидор, но-шпа, папаверин).
- Активирующие моторику- прокинетики. Представители: Домперидон (коммерческое название Мотилиум), Метоклопрамид (Церукал), Цизаприд (Координакс, Пропульсид).
Язва двенадцатиперстной кишки сопровождается дискинезией (кишечная, пузырная, пищеводная), которая проявляется как болевой синдром спастического происхождения. Лечить эти проявления можно с помощью пероральных форм спазмолитиков.
Целесообразно дополнить основное лечение болезни прокинетиками в случае присоединения частых приступов рефлюкс-эзофагита, нарушения опорожнения желудка, которая часто возникает на фоне воспалительно-спастической обструкции пилородуоденального сфинктера. Наличие диафрагмальной грыжи также оправдывает назначение прокинетиков.
Выраженная спастика пилородуоденальной зоны купируется назначением атропина в дозе от 20 до 25 капель один раз в день, курс может длиться несколько дней.
Период обострения заболевания сопровождается многими нарушениями со стороны пищеварительной системы: дискинезия пилородуоденальной зоны, запоры, дисфункция перистальтики как тонкой, так и толстой кишок. В случае острой формы оправдано назначение селективных форм прокинетиков. Например, Цезаприда (он же Пропульсид, Координакс). Он тонко воздействует на гладкомышечные волокна пищеварительного тракта, стимулируя освобождение ацетилхолина в нервных клетках Ауэрбаховского нервного сплетения. Даже стойкие мучительные запоры, серьезные нарушения перистальтики и моторики эффективно выравниваются с помощью этого лекарства.
Важным для пациента станет информация об избирательном воздействии Цезаприда, в отличии от Церукала и Мотилиума. Кроме этого, Цезаприд способен избавить пациента от желудочно-пищеводного рефлюкса, повысив тонус нижнего сфинктера пищевода.
Отсутствие системных проявлений терапии Цезапридом связывают с его точкой приложения: он работает не через воздействие на дофаминовые рецепторы, а освобождая медиатор ацетилхолин. Избирательность действия медикамента можно объяснить и с воздействием на еще одни рецепторы- серотониновые, которые влияют на сокращение мускулатуры только пищеварительной трубки.
Прокинетики назначают перед едой и до сна, в дозе 0,01 грамм, принимать 3-4 раза в день. Лечение в домашних условиях длительное – до 3-4 недель.
Репаранты в терапии дуоденальной язвы
Их применение теоретически обосновано, так как определенную роль в развитии очагов воспаления на слизистой оболочке играет дисрегуляция и дисбаланс факторов защиты и репарации внутренней оболочки. Единственным «минусом» таких препаратов является их недоказанная эффективность. Например, использование солкосерила, сыворотки Филатова, метилурацила, экстракта алоэ и ФИБС не приводили к заметному ускорению репарации слизистой оболочки.
Лечение язвы двенадцатиперстной кишки проводят успешно и с помощью воздействий во время проведения эндоскопического исследования. Лечить можно облучением лазером, местным обкалыванием лекарственными средствами, субстанциями, заклеиванием. Все перечисленные методы назначают больным с устойчивыми к консервативным способам устранения язвы. Основная цель- стимуляция репаративных процессов.
Положительные сдвиги в микроциркуляторном русле слизистой оболочки дает оксигенотерапия. Это дыхание кислородом, который подается под давлением.
Упомянутые терапевтические методики являются лишь вспомогательными, так как их проведение возможно в крупных городах, требует определенных усилий, но главное- не решают всех задач, которые включены в список целей реабилитации больных. Именно поэтому лечение должно быть обязательно комплексным.
Прочие варианты лечения язвенной болезни двенадцатиперстной кишки: диета и народные средства
Помимо перечисленных способов, современная схема лечения включает в себя обязательные рекомендации к режиму питания больного язвой ДПК. Хорошие отзывы среди больных можно услышать о терапии народными средствами, такими как прополис, облепиховое масло и спирт. При этом стоит помнить, что полный отказ от медикаментозного лечения в пользу домашних рецептов обычно приводит к усугублению ситуации. Использовать их следует в комплексе с традиционными методиками, и только тогда терапия будет эффективной.