Препилорический отдел желудка рак

Рак
пилорического отдела желудка. Наиболее
часто проявляется различными симптомами,
обусловленными сужением выхода из
желудка и нарушением эвакуации его
содержимого. Наиболее частыми симптомами
являются тяжесть, чувство распирания
в эпигастральной области после приема
пищи. По мере сужения просвета выходного
отдела желудка тяжесть и распирание в
верхней части живота становятся
постоянными и усиливаются после еды.
Характерно также чувство быстрого
насыщения после приема пищи. Довольно
быстро присоединяется отрыжка воздухом,
а впоследствии пищей. При выраженном
нарушении эвакуации содержимого из
желудка и брожении пищи возникает
отрыжка «тухлым», появляется рвота
непереваренной пищей, съеденной за
много часов (иногда за 2 — 3 сут) до рвоты.
После рвоты за счет эвакуации большого
количества растягивающего желудок
содержимого больные ощущают некоторое
облегчение. При многократной рвоте
вследствие потери значительного объема
воды и электролитов развиваются
выраженные нарушения водно-электролитного
баланса и КОС (обезвоживание, снижение
ОЦК, гипокалиемия, гипохлоремия,
гипонатриемия, метаболический алкалоз),
требующие проведения адекватной
инфузионной терапии.
Нередким
симптомом рака пилорического отдела
желудка является боль, которая обычно
бывает постоянной, усиливающейся после
еды вследствие увеличения перистальтической
активности. В этих случаях боли принимают
схваткообразный характер, достигая
максимальной интенсивности вскоре
после приема пищи. При пилорической
локализации рака отмечается довольно
быстрое прогрессирование как местных,
так и общих симптомов заболевания;
больные обезвоживаются, худеют. В редких
случаях при инфильтративной форме роста
опухоли привратника больные отмечают
отсутствие чувства насыщения после еды
(булимия). Это связано с поражением
опухолью сфинктера привратника, который
становится ригидным и перестает
сокращаться, появляется зияние
привратника, и пища быстро покидает
желудок. В течение некоторого времени
больные могут даже прибавлять в массе
тела. Позднее, несмотря на довольно
большой объем принимаемой пищи, больные
прогрессивно худеют, у них нарастают
общие симптомы ракового процесса.
Оперативное
лечение.
Различают
радикальные и паллиативные операции.
В настоящее время радикальными считают
такие операции, при которых желудок
единым блоком удаляется вместе с
большим и малым сальником, с одновременным
удалением регионарных лимфатических
узлов (лимфаденэктомией). При одновременном
поражении раковым процессом соседних
органов, если позволяют условия, их
удаляют вместе с желудком (например, с
селезенкой, левой долей печени или
пораженным сегментом ее, хвостом
поджелудочной железы, поперечной
ободочной кишкой). Такие операции
называют расширенными.
Основными
типами стандартных радикальных операций
при раке являются субтотальная
резекция и гастрэктомия.
При
поражении антрального и пилорического
отделов желудка производят резекцию
дистального отдела желудка с удалением
регионарных лимфатических узлов в
пределах D2—D3.
(D2
— предусматривает резекцию желудка,
удаление не только указанных лимфатических
узлов (в пределах D1),
но и регионарных узлов, расположенных
по ходу артерий желудка в зоне оперативного
вмешательства. D3
— удаляются лимфатические узлы, как
при D2,
плюс лимфатические узлы, расположенные
по ходу чревного ствола.)
При
локализации опухоли в теле желудка выше
угла его рекомендуется производить
гастрэктомию с лимфаденэктомией в
пределах D3—Dn.(
включает удаление узлов, как при D3,
плюс удаление парааорталь-ных лимфатических
узлов. Dn
— означает резекцию желудка с удалением
всех регионарных лимфатических
узлов, резекцию других органов, вовлеченных
в опухоль.)
В
случае прорастания опухоли в окружающие
органы и ткани производят резекцию
рядом расположенных органов и расширенную
лимфаденэк-томию.
Наиболее
благоприятные результаты оперативного
лечения рака могут быть получены только
при ранних формах (поражение слизистой
оболочки и подслизистого слоя), ранней
операции с расширенной лимфаденэктомией.
Восстановление
непрерывности желудочно-кишечного
тракта после дис-тальной резекции
желудка производят чаще по Бильрот-И в
модификации Гофмейстера—Финстерера
или Бильрот-I.
Паллиативные
операции
можно разделить на 2 группы: 1) паллиативные
резекции желудка; 2) паллиативные
шунтирующие операции, когда не удается
удалить желудок. В этих крайних по
тяжести поражения случаях операция
сводится лишь к гастроэнтеростомии,
гастростомии или еюностомии, для того
чтобы избавить больного от голодания,
тягостных симптомов (дис-фагии, рвоты),
обеспечить кормление пациента, минуя
препятствие, вызванное разрастанием
опухоли.
Больных
с множественными метастазами в брюшную
полость, в надключичные и паховые
области, с тяжелыми метаболическими
нарушениями, резким похуданием, при
отсутствии непроходимости или кровотечении
не следует подвергать лапаротомии.
Соседние файлы в папке БИЛЕТЫ ПО ХИРУРГИИ
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #

Рак желудка – это злокачественная эпителиальная опухоль слизистой оболочки желудка. Признаками рака желудка служат снижение аппетита, похудание, слабость, боль в эпигастрии, тошнота, дисфагия и рвота, быстрое насыщение при приеме пищи, вздутие живота, мелена. Установлению диагноза способствует проведение гастроскопии с биопсией, рентгенографии желудка, УЗИ органов брюшной полости, эндосонографии, определение опухолевых маркеров, исследование кала на скрытую кровь. В зависимости от распространенности рака желудка производится частичная или тотальная резекция желудка; возможно проведение химиотерапии и лучевой терапии.
Общие сведения
Рак желудка – злокачественное новообразование, в большинстве случаев исходящее из железистых эпителиальных клеток желудка. Среди злокачественных опухолей желудка в 95% выявляются аденокарциномы, реже – другие гистологические формы – лимфомы, плоскоклеточный рак, лейомиосаркомы, карциноид, аденоакантомы. Мужчины болеют раком желудка в 1,7 раза чаще женщин; обычно заболевание развивается в возрасте 40-70 лет (средний возраст 65 лет). Рак желудка склонен к быстрому метастазированию в органы пищеварительного тракта, часто прорастает в соседние ткани и органы через стенку желудка (в поджелудочную железу, тонкий кишечник), часто осложняется некрозом и кровотечением. С током крови метастазирует преимущественно в легкие, печень; по сосудам лимфатической системе — в лимфоузлы.
Рак желудка
Причины рака желудка
В настоящее время гастроэнтерология недостаточно знает о механизмах развития и причинах возникновения рака желудка. Современная теория развития рака желудка предполагает, что заметную роль в его возникновении играет инфицированность Helicobacter Pylori. Среди факторов риска отмечают следующие: курение, хронический гастрит, операции на желудке, пернициозная анемия, генетическая предрасположенность. Состояниями с высоким риском развития рака является аденома желудка, атрофический гастрит, хроническая язва желудка.
Чаще всего рак развивается у лиц среднего возраста и старше, заболевают чаще мужчины. Однако отсутствие факторов риска не гарантирует полностью избегания рака желудка. Равно как и у людей с сочетанием нескольких канцерогенных факторов рак желудка возникает далеко не всегда.
Классификация рака желудка
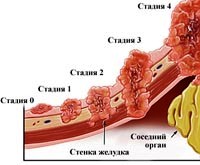
Рак желудка классифицируется по стадиям согласно международной классификации злокачественных новообразований: классификация TNM, где T – состояние (стадия развития) первичной опухоли (от нулевой стадии предрака до четвертой стадии прорастания опухоли в соседние ткани и органы), N – присутствие метастазов в региональных лимфоузлах (от N0- отсутствия метастазов, до N3 – заражения метастазами более 15 региональных лимфоузлов), M – наличие метастазов в отдаленных органах и тканях (М0 – нет, М1 – есть).
Симптомы рака желудка
Ранняя стадия развития рака желудка часто протекает без клинических проявлений, симптоматика начинает развиваться, как правило, уже при опухоли второй-третьей стадии (прорастание в подслизистые слои и далее).
С развитием заболевания выявляются следующие симптомы: боль в эпигастрии (первоначально умеренная), тяжесть в желудке после приема пищи, снижение аппетита и похудание, тошнота вплоть до рвоты (рвота, как правило, сигнализирует о снижении проходимости желудка – закупорке опухолью привратникового отдела). При развитии рака в области кардии возможна дисфагия (нарушение глотания).
На третьей стадии рака (когда опухоль поражает все слои стенки желудка вплоть до мышечного и серозного) возникает синдром раннего насыщения. Это связано со снижением растяжимости желудка.
При прорастании опухли в кровеносные сосуды могут возникать желудочные кровотечения. Следствия рака: анемия, снижение питания, раковая интоксикация приводят к развитию общей слабости, высокой утомляемости. Присутствие каких либо из вышеперечисленных симптомов не является достаточным для диагностирования рака желудка, таким образом могут проявляться и другие заболевания желудка и органов пищеварения. Диагноз «рак желудка» устанавливают только на основании данных исследования биоптата.
Однако выявления подобных симптомов требует немедленного обращения к врачу-гастроэнтерологу для прохождения обследования и максимально раннего обнаружения злокачественного новообразования.
Диагностика рака желудка
Единственным основанием для установления диагноза «рак желудка» является результаты гистологического исследования новообразования. Но для выявления опухоли, выяснения ее размеров, характеристики поверхности, локализации и осуществления эндоскопической биопсии проводят гастроскопию.
Наличие увеличенных лимфоузлов средостения и метастазов в легких можно выявить при рентгенографии легких. Контрастная рентгенография желудка визуализирует присутствие новообразования в желудке.
УЗИ органов брюшной полости проводят для выяснения распространения опухолевого процесса. С теми же целями (детальная визуализация новообразования) проводят мультиспиральную компьютерную томографию (МСКТ). В определении распространения злокачественного процесса помогает ПЭТ — позитронно-эмиссионная томография (вводимая в организм радиоактивная глюкоза собирается в тканях опухоли, визуализируя вышедший за пределы желудка злокачественный процесс).

МРТ живота. Большое эндофитное объемное образование в стенке тела желудка; метастаз в печени
При лабораторном исследовании крови выявляют специфические онкомаркеры. Кал проверяют на присутствие скрытой крови. Детальное исследование опухоли, возможность ее хирургического удаления определяют при диагностической лапароскопии, при этом также возможен забор биоптата для исследования.
Лечение рака желудка
Тактика лечебных мероприятий зависит от стадии развития рака желудка, размера опухоли, прорастания в соседние области, степени заселения злокачественными клетками лимфоузлов, поражения метастазами других органов, общего состояния организма, сопутствующих заболеваний органов и систем.
При раке желудка могут применять три основных методики лечения злокачественных образований: хирургическое удаление, химиотерапию и лучевую терапию. В большинстве случаев используется сочетание методик. Тактика лечения определяется специалистом-онкологом, после комплексного обследования пациента, получения рекомендаций смежных специалистов.
В случаях раннего выявления опухоли (на стадиях 0 и 1), когда метастазы отсутствуют, прорастание в стенку не достигает подслизистых слоев, возможно полное хирургическое удаление рака. Проводится удаление участка стенки желудка, пораженного раком, часть окружающих тканей, близлежащие лимфоузлы. Иногда, в зависимости от степени поражения желудка опухолью, производится частичная или тотальная резекция желудка.
После такого рода операций общий объем желудка заметно уменьшается, либо, если желудок полностью удален, пищевод соединяется с тонким кишечником напрямую. Поэтому пациенты после резекции желудка могут употреблять ограниченное количество пищи за один прием.
Лучевую терапию (облучение пораженных опухолью органов и тканей ионизирующим излучением) производят для остановки роста и уменьшения опухоли в предоперационном периоде и в качестве средства, подавляющего активность раковых клеток и уничтожения вероятных очагов рака после удаления опухоли.
Химиотерапия – медикаментозное подавление роста злокачественных образований. Комплекс химиотерапевтических препаратов включает в себя высокотоксичные средства, разрушающие опухолевые клетки. После операции по удалению злокачественного новообразования химиотерапию применяют для подавления активности оставшихся раковых клеток, чтобы исключить вероятность рецидива рака желудка. Зачастую химиотерапия комбинируется с лучевой терапией для усиления эффекта. Хирургическое лечения также, как правило, сочетается с тем или иным способом подавления активности раковых клеток.
Пациенты, страдающие раком желудка, должны хорошо, полноценно питаться на протяжении всего лечения. Организму, борющемуся со злокачественной опухолью, требуется большое количество белка, витаминов, микроэлементов, необходима достаточная калорийность суточного рациона. Трудности возникают в случае выраженного угнетения психики (апатии, депрессии) и отказа от пищи. Иногда возникает необходимость в парентеральном введении питательных смесей.
Осложнения рака желудка и побочные эффекты терапии
Тяжелые осложнения, значительно ухудшающие течение заболевания, могут быть как непосредственным результатом наличия злокачественной опухоли, так и стать следствием весьма тяжелопереносимых методов противоопухолевой терапии. При раке желудка зачастую возникают кровотечения из сосудов поврежденной стенки, что способствует развитию анемии. Крупные опухоли могут некротизироваться, ухудшая общее состояние организма выделением в кровь продуктов некротического распада. Потеря аппетита и усиленное потребление опухолевой тканью питательных веществ способствует развитию общей дистрофии.
Продолжительная лучевая терапия может способствовать развитию выраженного лучевого ожога, а так же лучевого дерматита и лучевой болезни. Побочными эффектами химиотерапии является общая слабость, тошнота (вплоть до регулярной рвоты), диарея, алопеция (облысение), сухость кожи, дерматиты, экзема, ломкость ногтей, деформация ногтевых пластин, расстройства половой сферы.
Одним из распространенных осложнений может быть присоединившаяся инфекция. Вследствие подавленного иммунитета течение инфекционного процесса может быть весьма тяжелым.
Прогноз и профилактика рака желудка
Рак желудка диагностируется, как правило, уже на стадии неизлечиваемой опухоли. Только в сорока процентах случаев выявляется новообразование, при котором есть вероятность излечения (рак на ранней стадии без метастазирования либо с метастазами в близлежащих лимфоузлах). Таким образом, при выявлении рака третьей и четвертой стадии, при его склонности к быстрому течению и осложнениям прогноз кране неблагоприятен.
Оперативное лечение в сочетании с тем или иным методом противоопухолевой терапии дает пятилетнюю выживаемость после операции у 12% пациентов. В случае раннего обнаружения рака (поверхностное распространение без прорастания в подслизистые слои стенки желудка) выживаемость увеличивается до 70% случаев. При озлокачествленной язве желудка вероятность выживаемости – от 30 до 50%.
Наименее благоприятный прогноз у неоперабельных опухолей, поразивших насквозь все слои желудочной стенки и проникших в окружающие ткани. Неблагоприятно течение рака, если выявлены метастазы в легких и печени. При неоперабельных опухолях желудка терапия направлена на облегчение симптомов и максимально возможное снижение скорости прогрессирования заболевания.
Основными мерами профилактики рака желудка являются: своевременное лечение заболеваний, которые являются предраковыми состояниями, регулярное правильное питание, отказ от курения. Значимой мерой в профилактике развития злокачественных новообразований является контроль состояния слизистой желудка и своевременное выявление зарождающихся опухолевых процессов.
Рак желудка – новообразование злокачественного характера, развивающееся из эпителиальной ткани слизистой поверхности желудка. Это одно из наиболее распространенных онкологических заболеваний, уступает место только раку легкого у мужчин и раку грудной железы у женщин. Болезнь встречается в 1,3 раза чаще среди мужчин. Средний возраст пациентов – около 60 лет.
Факторы, провоцирующие рак желудка
Формирование рака желудка, в основном, обусловлено влиянием внешних причин:
- характер питания – употребление маринадов, копченостей, вяленых продуктов, перегретых жиров (жареная еда с хрустящей корочкой, чипсы, жареные пирожки);
- потребление соленой пищи в больших количествах, продуктов с нитратами;
- заражение спиралевидной бактерией Helicobacter pylori, обитающей в привратнике желудка;
- табакокурение, особенно при совмещении с алкоголем.
Существенную роль в возникновении онкологии играют болезни, по большей части желудочно-кишечного тракта (ЖКТ), сопровождающиеся предшествующему раку перерождением слизистой поверхности (фоновые заболевания):
- Хронический атрофический гастрит. Является виновником формирования рака желудка в 60 – 70 % случаев, инфицирование Helicobacter pylori — основной причинный фактор. Установлено, что у лиц с атрофическим гастритом основной части желудка – телом желудка, риск формирования злокачественного образования увеличивается в 3 – 5 раз по сравнению с людьми с нормальным, здоровым желудком, в котором нет воспаления, нет атрофии, нет Helicobacter pylori. В случае выраженного атрофического гастрита, ограниченного антральным отделом (суженная нижняя часть желудка), частота выявления онкозаболевания в 18 раз выше относительно здоровых лиц. Если же атрофические изменения присутствуют во всем пищеварительном органе, риск возрастает примерно в 90 раз.
- Пернициозная анемия – нарушение кроветворения из-за недостатка в организме витамина В12. Характеризуется нарушением функции иммунной системы, поражением слизистой желудка с развитием атрофических изменений.
- Аденоматозные полипы, растущие на поверхности толстой кишки.
- Пищевод Барретта – перерождение эпителия пищевода.
- Перенесенная более 10 – 15 лет назад операция на желудке, при формировании обратного заброса желчи в желудок, недостатке соляной кислоты и фермента пепсина в желудочном соке, атрофии, дисплазии слизистой, замещении желудочного эпителия кишечным.
- Язва желудка – показания противоречивы. При язвенной болезни тела желудка вероятность роста новообразования увеличивается почти в 2 раза, при язве нижнего отдела риска нет.
- Болезнь Менетрие (гипертрофическая гастропатия) – перерождение слизистой оболочки пищеварительного органа.
Гораздо реже формирование опухоли желудка обусловлено наследственной предрасположенностью. В 5% случаев болезнь прогрессирует на фоне некоторых синдромов, передающихся по наследству: семейный множественный полипоз толстой кишки, синдром наследственного рака желудка диффузного типа, наследственная неполипозная колоректальная карцинома.
Симптомы рака желудка
Рак желудка долго развивается со слабыми клиническими признаками. В начале развития опухолевого процесса боль чувствуют 20 – 40 % заболевших, чаще — при присутствии язв. Такой же процент больных ощущает дискомфорт в верхней части брюшной области: чувство тяжести пониже грудной кости, отрыжка, тошнота, изжога.
Названная симптоматика неустойчива, хорошо устраняется диетическим питанием и медикаментами. Далее прогрессирование онкозаболевания приводит к последовательному нарастанию внешних признаков. Существует общая и местная клиника распространенного рака пищеварительного органа.
Местная симптоматика обусловлена месторасположением опухоли. Если новообразование сосредоточено в отделах желудка с меньшим диаметром, оно сравнительно рано увеличивается в объеме, уплотняется, сужая просвет, нарушает прохождение содержимого и дает о себе знать. Злокачественные образования, находящиеся в широкой части желудка, обычно длительно не обнаруживают себя.
Проникая сквозь все слои желудка, рак затрагивает соседние внутренние органы и системы. В большинстве случаев — диафрагму, селезенку, левый сектор печени, поджелудочную железу, поперечный отдел толстой кишки и брыжейку, нервы и сосуды пространства от диафрагмы до малого таза.
В некоторых вариантах патологии симптоматика обусловлена метастазами новообразования, в 90% случаев поражающих печень, изредка — кожу, кости, поджелудочную железу, легкие.
| Локализация опухоли | Симптомы | |
| Отделы желудка с меньшим диаметром. | Кардиальный отдел (непосредственно соединен с пищеводом). |
|
| Пилорический отдел – превратник (нижний сегмент желудка, переходящий в тонкий кишечник). |
| |
| Полное поражение желудка. |
| |
| Врастание через все слои желудка в прилегающие органы и системы. | Простирание на поджелудочную железу, системы, располагающиеся за брюшиной, метастазы лимфатических узлов. | Расширение боли в поясницу |
| Проникновение новообразования в диафрагму. | Расширение боли на область груди, икота. | |
| Метастазы опухоли. | Поражение метастазами печени. |
|
| Масштабное поражение лимфатических узлов. | Сдавление протоков желчи формирует механическую желтуху, протекающую с зудом кожи, глинистыми испражнениями и темной мочой. | |
| Крукенберга опухоль – повреждение яичников. | Ощупыванием малого таза очерчиваются выпирающие бугристые новообразования. | |
| Поражение новообразованием брюшины. |
|
В целом при распознавании у пациентов онкологии желудка отмечается:
- дискомфортные или болезненные ощущения в зоне желудка (часть живота пониже грудной кости) – у 60 – 90% больных;
- рвота, тошнота — у 40 %;
- симптоматика кровотечения в желудке – бледность слизистых и кожи, рвота массами, имеющими темный цвет и зернистую консистенцию, увеличение частоты сердечных сокращений, понижение артериального давления – у 10 – 15 % больных.
С прогрессированием патологии более проявленными становятся общие признаки токсического влияния злокачественного образования на организм, говорящие о неблагоприятном прогнозе: потеря веса, резкое похудание, нерезко выраженная отечность и бледность кожных покровов, общий упадок сил, быстрое утомление, психическая депрессия.
Диагностирование рака желудка
Перспективный метод обследования для определения групп риска – анализ показателей сывороточных пепсиногенов (функционально неактивные предшественники ферментов, продуцируемый в желудке) – в комбинации с выявлением антител к H. Pylori или отдельно.
Пепсиноген I вырабатывается в главных клетках слизистой поверхности тела желудка. Его концентрация в крови повышается при язве и некоторых эрозивно-язвенных поражениях верхних отделов желудочно-кишечного тракта, но уменьшается пропорционально показателю атрофии тела желудка. Пепсиноген II синтезируется главными и шеечными клетками слизистого слоя пищеварительного органа. Показатель сывороточного пепсиногена меньше 70 нг/мл и соотношение пепсиноген I/ пепсиноген II меньше 3 указывает на присутствие дистрофически-воспалительного изменения на слизистой поверхности желудка, предшествующего раку желудка.
Эффективная программа обнаружения рака желудка на ранней стадии – крупнокадровый рентген и обследование эндоскопом со взятием биологического материала для биопсии. Частота обнаружения патологии достигает 50%.
Первичные методы диагностирования
Основная диагностика предполагает эндоскопическое обследование и рентген желудка.
Фиброэзофагогастродуоденоскопия – обследование эндоскопом (ФЭГДС) – определяет размеры злокачественного образования, его месторасположение и форму, подтверждает наличие заболевания. Берется биологический материал всех выявленных очаговых изменений. Желательно одновременно проводить исследование на цитологию.
ФЭГДС менее информативен при диффузном течении онкозаболевания, точность метода составляет не более 65 %. Часто обнаруживаются только косвенные признаки проникновения злокачественного образования в подслизистую желудка.
Рентген желудка определяет онкозаболевание в 90% клинических случаев. Метод определяет изменение размеров органа, его внешних очертаний, плотность стенок, расстройство перистальтики органа. Метод неэффективен при начальной стадии онкологии.
Существенная роль при обнаружении рака желудка принадлежит осмотру больного. Бледная кожа говорит об уменьшении содержания гемоглобина в крови. Нерезко выраженная отечность кожи, отеки свидетельствуют о понижении содержания альбумина (белка) в крови из-за широкого распространения онкозаболевания.
Первичное новообразование среднего отдела и нижней трети части желудка обнаруживается пальпаторно (на ощупь). Идентифицируемые натощак звуки всплёскивания в области желудка указывают на суживание его выходного отдела. Асимметричность живота, обозначенные контуры вздутых петель кишечного отдела, его усиленная двигательная активность при затрудненном овечьем кале, сложностях пассажей газов, типичны для прогрессирующей кишечной непроходимости.
Пальцевое обследование прямой кишки выявляет вторичные онкологические изменения в тазу, симптомы кровотечения (темный кал).
У женщин обследование у врача-гинеколога выявляет Крукенберга опухоль.
Лабораторные методы
Анализ крови в лаборатории определяет неспецифические симптомы распространенной онкологии: повышение скорости оседания эритроцитов (СОЭ), уменьшение уровня гемоглобина, снижение содержания альбумина и другие.
Серологические маркёры, применяемые при раке этого вида (РЭА, СА 19 – 9, СА 72 – 4), имеют невысокую чувствительность даже на III стадии болезни, поэтому не применяются для диагностики онкологии желудка. Но при изначально повышенном показателе маркёров их определение практикуется для оценки прогрессирования процесса распространения опухоли.
Уточняющие методы диагностирования
Уточнение направлено на выявление показателей распространенности опухоли, анализ глубины поражения внутренних органов.
Исследование ультразвуком (УЗИ). Обнаруживает поражение метастазами печени, яичников и лимфатических узлов в забрюшинном пространстве, брюшную водянку, в некоторых ситуациях помогает определить распространенность новообразования, увидеть, захвачены ли процессом прилежащие органы.
Рентген применяется с целью обнаружения лимфатических узлов и легких, пораженных метастазами, воспаления серозной оболочки, окружающей легкие.
Дополнительные методы диагностики
Показаны индивидуально.
Эндоскопическое ультразвуковое исследование (датчик вводится в просвет желудка) определяет глубину проникновения опухоли и метастазы в лимфатических узлах.
Методом, альтернативным УЗИ, является МСКТ – мультиспиральная компьютерная томография. Обследуются брюшная полость, малый таз, грудная клетка. МСКТ с предельной точностью обнаруживает отдаленное метастазирование. Но не подходит для анализа глубины поражения, метастазирования лимфоузлов. Практикуется как основной метод для уточняющего диагностирования в экономически развитых странах мира.
Метод ядерного магнитного резонанса (МРТ) имеет высокую чувствительность для оценки опухолевого поражения других органов, лимфатических узлов и мягких тканей.
Обследование лапароскопом проводится при подозрении на невозможность хирургического удаления опухоли, когда распространение онкологического процесса обширно, есть мелкие метастазы в печени.
Формы и стадии рака желудка. Прогноз болезни
Хронический атрофический гастрит предшествует раку желудка. Подробное научное изучение болезни выявило, что образование онкологии желудка закономерно проходит ряд последовательных стадий: поверхностный гастрит → атрофический гастрит → тонкокишечная метаплазия → толстокишечная метаплазия → прогрессирующая дисплазия → рак 0 стадии (рак in situ, начальная стадия злокачественного образования) → инвазивный (распространяющийся) рак. Процесс перерождения тканей охватывает обычно период в 2 – 3 десятка лет.
Различают несколько форм онкологии: плоскоклеточный рак, железисто-плоскоклеточный рак, железистый рак (аденокарцинома). Развитие рака желудка практически всегда (95 % случаев) проходит в форме аденокарциномы – злокачественного образования, развивающегося из железистого эпителия внутренних и наружных органов. Очень агрессивно прогрессируют ее слизеобразующие формы – муцинозная и перстневидноклеточная.
По обширности процесса классифицируют следующие стадии прогрессирования рака желудка:
Прорастание серозного слоя.В 1 – 2 лимфатических узлах
| Номер стадии | Характер поражения органа | Присутствие метастазов |
| 0 стадия | Опухоль внутри эпителия, без проникновения в слизистую оболочку. | Нет |
| Стадия I-A | Поражение слизистого слоя (соединительной ткани и гладких мышц) или подслизистой основы. | Нет |
| Поражение мышечного слоя. | Нет | |
| Стадия I-B | Поражение слизистого слоя (соединительной ткани и гладких мышц) или подслизистой основы. | В 1 – 2 лимфатических узлах |
| Поражение субсерозного слоя. | Нет | |
| Стадия II-А | Поражение мышечного слоя. | В 1 – 2 лимфатических узлах |
| Поражение слизистого слоя (соединительной ткани и гладких мышц) или подслизистой основы. | В 3 – 6 лимфатических узлах | |
| Прорастание серозного слоя. | Нет | |
| Поражение субсерозного слоя. | В 1 – 2 лимфатических узлах | |
| Стадия II-В | Поражение мышечного слоя. | В 3 – 6 лимфатических узлах |
| Поражение слизистого слоя (соединительной ткани и гладких мышц) или подслизистой основы. | В 7 и более лимфатических узлах | |
| Стадия III-А | Поражение субсерозного слоя. | В 3 – 6 лимфатических узлах |
| Поражение мышечного слоя. | В 7 и более лимфатических узлах | |
| Расширение на прилежащие органы. | Нет, в 1 – 2 лимфатических узлах | |
| Стадия III-В | Прорастание серозного слоя. | В 3 – 6 лимфатических узлах |
| Поражение субсерозного слоя. | В 7 и более лимфатических узлах | |
| Прорастание серозного слоя. | В 7 и более лимфатических узлах | |
| Стадия III-С | Распространение на прилежащие органы. | В 3 – 6 лимфатических узлах, в 7 и более лимфатических узлах |
| Стадия IV | Любой характер поражения желудка. | Есть отдаленное метастазирование |
Органы, прилежащие к желудку – забрюшинное пространство, поперечная часть толстой кишки, тонкая кишка, печень, почка, надпочечник, диафрагма, селезёнка, поджелудочная железа, брюшная стенка.
По прогнозу значение имеют два основных типа рака желудка – диффузный и кишечный.
При диффузном раке группы клеток рассеиваются, содержат много муцина (основного компонента слизистого секрета), прорастают в глубину ткани. Развивается в молодом возрасте, чаще у женщин. К нему есть наследственная предрасположенность, развитие не зависит от внешних факторов (питания). Локализируется опухоль чаще в верхней трети желудка, протекает с ранними и стремительными метастазами.
Кишечный (интестинальный) тип формирует желеобразные структуры в форме полипов и блюдец. Развивается на фоне внешнего воздействия в зоне нарушения, патологического развития тканей. Чаще бывает в старческом возрасте, у мужчин. Эта форма онкозаболевания имеет относительно благоприятный прогноз.
В смешанном типе онкологии желудка обнаруживаются участки и кишечного, и диффузного рака.
Профилактические мероприятия
Основную роль в предупреждении развития рака желудка играют основы здорового питания. Стоит ограничить употребление маринадов, копченостей, крепких спиртных напитков, поваренной соли, продуктов с повышенным содержанием нитратов. Откажитесь от курения. Соблюдайте элементарные правила гигиены для предотвращения инфицирования H. pylori.
Вторичные профилактические мероприятия основаны на терапии патологий, на фоне которых развивается рак, регулярном обследовании эндоскопом с забором биологического материала для проведения биопсии.
Так как рак желудка в основном протекает в разнообразных вариантах аденокарциномы, то основным видом лечения болезни является хирургическая операция, потому что аденокарцинома устойчива к ионизирующему излучению и терапии химическими препаратами.



